Blasenentzündungen treten häufig bei Frauen auf, Männer unter 50 Jahren erkranken äußerst selten. Sie werden oft mit einer Antibiotikatherapie behandelt. Doch was viele nicht wissen: Blasenentzündungen lassen sich auch natürlich vorbeugen und behandeln. Bestimmte sekundäre Pflanzenstoffe, Aminosäuren, Probiotika und Vitamine helfen bei den ersten Anzeichen einer Infektion. Erfahren Sie in diesem Artikel, welche Nährstoffe das sind.
Ursachen und Symptome
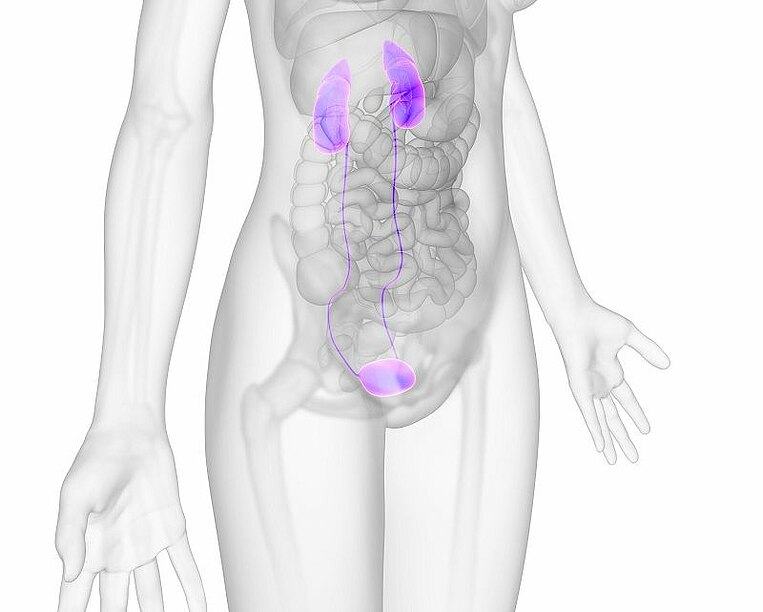
Was ist eine Blasenentzündung?
Bei einer Blasenentzündung vermehren sich Bakterien in der Blase. Dies führt zu einer Entzündung von Blase und Harnröhre mit unangenehmen Beschwerden beim Wasserlassen. Die Erreger wandern in der Regel über die Harnröhre in die Blase ein. Am häufigsten handelt es sich bei den Krankheitserregern um das Darmbakterium Escherichia coli. Im Urin der Betroffenen kann man dann Bakterien- sowie Blutzellen nachweisen.
Blasenentzündungen werden auch Harnblasenentzündung oder unterer Harnwegsinfekt genannt. In der Fachsprache nennt man sie Zystitis.
Ursachen für eine Blasenentzündung
Stress und Kälte stehen im Verdacht, Blasenentzündungen zu begünstigen. Daneben können chemische Stoffe die Blasenwand reizen. Keime können auch durch medizinische Eingriffe in die Blase gelangen, wie durch einen Blasenkatheter, eine Blasenspiegelung oder Blasenspülungen. Einige Vorerkrankungen wie Diabetes mellitus oder eine Querschnittslähmung machen zudem anfällig für einen Harnwegsinfekt. Viele der Ursachen sind allerdings geschlechtsspezifisch:
Frauen erkranken wegen der kürzeren Harnröhre häufiger. Auch ihre Rückfallrate ist sehr hoch: Jede vierte Frau mit Harnwegsinfekt erleidet einen Rückfall. Ein Risikofaktor für Blasenentzündungen sind außerdem eine Schwangerschaft sowie die Wechseljahre. Aufgrund des im Alter sinkenden Hormonspiegels kommt es zu einer Verdünnung der Scheidenwand (vaginale Atrophie). Häufige Infektionen und Schmerzen beim Wasserlassen sind mögliche Folgen. Geschlechtsverkehr (Honeymoon-Zystitis) sowie die Verhütung mit Diaphragma, Kondom oder Spermiziden und eine falsche Intimhygiene können ebenfalls zum Risiko beitragen.
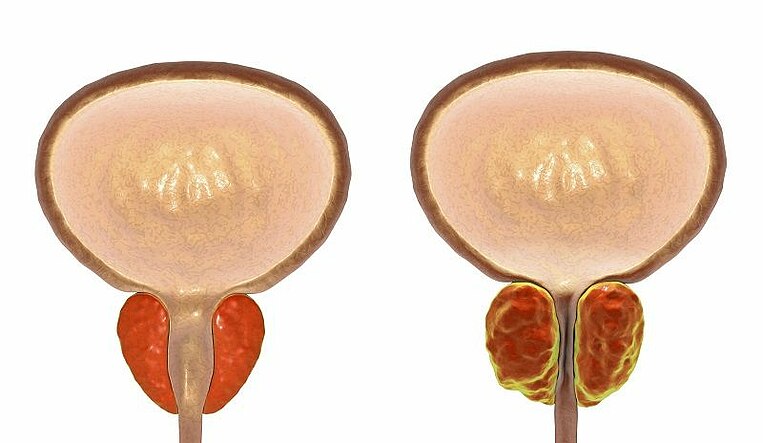
Männer erkranken meist nur, wenn eine vergrößerte Prostata die Harnröhre abdrückt und Harn in der Blase verbleibt. Eine Blasenentzündung bei Männern ist daher seltener. Allerdings haben sie ein höheres Risiko für Komplikationen.
Symptome bei einer Blasenentzündung
Symptome sind häufiger Harndrang (Drang zum Wasserlassen) und Schmerzen. Beim Wasserlassen kommen oft nur wenige Tropfen Urin, verbunden mit einem brennenden Ziehen in der Harnröhre. Manchmal treten krampfartige Schmerzen sowie Schmerzen im Unterleib auch unabhängig vom Wasserlassen auf. Der Urin kann milchig, pink oder rot gefärbt sein.
Fieber, Flankenschmerzen, Übelkeit und Erbrechen sind Beschwerden, die zeigen, dass die Infektion über die Harnwege die Nieren erreicht hat. Das führt zu einer akuten Entzündung der Nieren (Nierenbeckenentzündung oder Pyelonephritis).
Bei Kindern zeigt sich eine Blasenentzündung oft ohne typische Anzeichen. Sie leiden dann an unspezifischen Symptomen wie Reizbarkeit, Inkontinenz, Durchfall, Appetitlosigkeit und Fieber.
Eine Blasenentzündung ist nicht in allen Fällen sichtbar, sie kann asymptomatisch verlaufen: Eine Laboruntersuchung, bei der eine Kultur des Urins angelegt wird, gibt Aufschluss darüber, ob sich darin Bakterien (Bakteriurie) oder Blut (Hämaturie) befinden.
Ziele der Behandlung
Wie wird eine Blasenentzündung klassisch behandelt?
Eine Blasenentzündung wird anhand der Stärke der Beschwerden sowie einer Keimbestimmung im Urin beurteilt. Danach treffen Ärzte die Entscheidung, ob Antibiotika gegen eine Blasenentzündung zum Einsatz kommen. Es sollte immer geprüft werden, ob ein Antibiotikum unbedingt nötig ist. Häufiger Gebrauch fördert Resistenzen bei den Bakterien. Manchmal lässt sich der Einsatz jedoch nicht vermeiden.
Eine antibiotische Therapie erfolgt beispielsweise mit den Wirkstoffen Fosfomycin (Monuril®) oder Nitrofurantoin (wie Furadantin® oder Nifuretten®). Wenn die Beschwerden immer wieder auftreten, kann ein Antibiotikum vorbeugend (präventiv) eingesetzt werden. Ein Ausheilen der Erkrankung ist wichtig, damit sich die Erkrankung nicht auf die Nieren ausweitet.
Bei Frauen, deren Blasenentzündung im Zusammenhang mit dem Geschlechtsverkehr steht, ist eine häufige Strategie die Langzeitgabe eines niedrig dosierten Antibiotikums oder die Einmalgabe nach dem Geschlechtsverkehr.
Bei wiederkehrenden und chronischen Blasenentzündungen können auch Impfungen eingesetzt werden. Es gibt den Wirkstoff Uro-Vaxom® zum Schlucken sowie den Wirkstoff StroVac®, der in den Muskel gespritzt wird. Insbesondere bevor eine Langzeitbehandlung mit Antibiotika erfolgt, wird eine Impfung empfohlen.
Ziele der Mikronährstoffmedizin
Eine häufige Antibiotikaeinnahme kann die Scheiden- und Darmflora verändern und zu Antibiotikaresistenz führen. Dann wachsen neben den „gesunden“ Keimen auch fremde Keime, häufig solche, die krankmachen. Probiotika können diese Probleme angehen.
Eine Reihe von Mikronährstoffen fördert die Immunabwehr und sorgt dafür, dass der Körper in der Lage ist, die Infektion besser zu bekämpfen. Auch können bestimmte Nährstoffe die Bakterien in den Harnwegen verringern, indem sie sie binden und über den Urin ausscheiden oder den Urin ansäuern und damit den Bakterien das Überleben erschweren. Diese Nährstoffe sind zur Behandlung und Vorbeugung bei Blasenentzündung geeignet:
- Cranberry-Extrakt mit hohem Gehalt an Proanthocyanidine (sekundärer Pflanzenstoff),
- Methionin (eine Aminosäure),
- Mannose (eine Zuckerart),
- Senföle (natürliche Antibiotika),
- Vitamin C und Vitamin D,
- Zink und Selen (zwei Mineralstoffe) sowie
- Probiotika (Mischungen aus „guten“ Bakterien).
Verhaltensempfehlungen und Hausmittel
Damit die klassische Therapie und auch die Mikronährstoffmedizin wirksam sind, müssen zudem diese drei Punkte beachtet werden:
- Bei einer Blasenentzündung sollte man ausreichend trinken, damit die Bakterien aus der Blase und den Nieren ausgeschwemmt werden. Es empfiehlt sich, etwa 2 Liter pro Tag zu trinken (oder 35 Milliliter pro Kilogramm Körpergewicht).(Ausnahme: Bei einer Therapie mit dem Antibiotikum Fosfomycin darf nicht zu viel getrunken werden! Ansonsten werden die antibakteriellen Wirkstoffe im Urin zu stark verdünnt).
- Wärme tut bei Schmerzen gut, zum Beispiel ein warmes Kirschkernsäckchen auf dem Bauch.
- Zudem sollten Sie sich so ernähren, dass der Harn angesäuert wird. In einer leicht sauren Umgebung gedeihen die Krankheitserreger nur schlecht. Geeignet sind Fleisch, Fisch, Käse und Eier sowie Hülsenfrüchte.
Es ist wichtig, Therapien konsequent durchzuhalten, um zu vermeiden, dass die Blasenentzündung chronisch wird und auf die Nieren übergreift.
Behandlung mit Mikronährstoffen und sekundären Pflanzenstoffen
Blasenentzündung mit Cranberry natürlich behandeln

Wirkweise von Cranberry
Bestimmte Inhaltsstoffe aus der Cranberry (Anthocyanidine, Proanthocyanidine sowie komplexe Zucker) sollen dafür sorgen, dass sich Bakterien nicht an die Schleimhaut der Harnwege anheften. So werden sie leichter mit dem Urin ausgeschwemmt. Cranberry ist ein altes Hausmittel. Es liegen aber auch zahlreiche Hinweise aus Studien zur Wirkung vor.
Forscher kommen durch große Aufarbeitungen der verfügbaren Daten zu dem Schluss, dass die Wirkung von Cranberry auf akute Infektionen der Harnwege bisher nicht bewiesen ist. Eine präventive Wirkung ist dagegen laut mehreren Übersichtsarbeiten wahrscheinlich. Eine Übersichtsarbeit zeigt außerdem, dass Cranberrysaft bei Harnwegsinfekten eine ähnliche vorbeugende Wirkung wie ein Antibiotikum hat.
Problem beim Saft ist allerdings der saure Geschmack, weshalb viele Probanden die Therapie nicht durchhalten. Präparate mit Cranberry-Extrakt oder pulverisierter Cranberry (zum Beispiel in Kapselform) muss man in Zukunft noch genauer bewerten. Erste Daten sind allerdings vielversprechend. Für eine Wirkung ist wahrscheinlich eine tägliche Menge von über 30 Milligramm Proanthocyanidinen nötig.
Cranberry: Dosierung und Einnahmeempfehlung
Zur Vorbeugung einer Blasenentzündung können 300 Milliliter Cranberry-Direktsaft pro Tag getrunken werden. Um das Wiederkehren einer Blasenentzündung zu verhindern, sind am Tag mindestens 125 bis 240 Milliliter Cranberry-Saft nötig.
Möchten Sie den herb-sauren Saft nicht trinken, können Sie auch zu Kapseln mit Cranberry-Extrakt greifen. Ein Extrakt hat zwei Vorteile: Er ist frei von Zucker und der Gehalt der wirksamen Pflanzenstoffe ist genau bekannt und dosierbar.
Eine Wirkung für Cranberry-Extrakte mit 30 bis 70 Milligramm an Proanthocyanidinen wurde in klinischen Studien gezeigt. Zur besseren Verträglichkeit wird die Einnahme zum Essen empfohlen.
Cranberry: zu beachten in der Schwangerschaft, bei Erkrankungen und Medikamenteneinnahme
Einige hochwertige Studien haben die Sicherheit und Wirksamkeit von Cranberry bei Blasenentzündung in der Schwangerschaft gezeigt. Sprechen Sie die Einnahme trotzdem mit Ihrem Arzt ab: Möglicherweise ist die Einnahme eines Antibiotikums notwendig.
Cranberry-Extrakt kann die Wirkung einiger Medikamente beeinflussen. Dazu zählt der Blutverdünner Warfarin (Coumadin®) sowie die Wirkstoffe Ibuprofen (zum Beispiel Dolormin®), Diclofenac (zum Beispiel Voltaren®) und Diazepam (beispielsweise Valium®). Alles über die Wechselwirkungen zwischen Cranberrys und Medikamenten erfahren Sie hier.
Personen, die zu Nierensteinen neigen, sollten Cranberrys oder deren Saft nicht ohne Rücksprache mit dem Arzt ergänzen. Cranberrys enthalten hohe Mengen an Oxalsäure, die mit Calcium Nierensteine bilden kann.
Wer Acetylsalicylsäure (ASS wie Aspirin®) nicht verträgt, sollte keine Cranberry-Produkte zu sich nehmen. Die Beeren enthalten große Mengen an Salicylsäure.
Proanthocyanidine werden, wie einige Medikamente, in der Leber verstoffwechselt. Wer Cranberry-Extrakt mit Medikamenten einnimmt, sollte sicherheitshalber einen Arzt um Rat fragen und die Präparate nicht zeitgleich einnehmen. Dazu zählen die Wirkstoffe Ibuprofen (zum Beispiel Dolormin®), Diclofenac (zum Beispiel Voltaren®) und Diazepam (beispielsweise Valium®). Darüber hinaus könnte Cranberry-Extrakt die Wirkung des Blutverdünners Warfarin (Coumadin®) verstärken.
Bei Blasenentzündung: Keime ausspülen mit Mannose
Wirkweise von Mannose
D-Mannose ist ein Zucker, der im Körper kaum verstoffwechselt wird. So kommt der Zucker in größeren Mengen in die Blase. Es wird angenommen, dass D-Mannose die Bakterien daran hindert, sich an die Blasenwand anzuheften. Die Bakterien werden dann mit dem Harn ausgeschieden. D-Mannose begünstigt so die Heilung und senkt das Risiko für das Wiederauftreten von Blasenentzündungen.
Insgesamt sind bereits mehrere kleine Studien zum Thema Mannose bei Blasenentzündung erschienen. Sie schnitten meistens erfolgreich ab. Bei Frauen könnte Mannose vorbeugend helfen, wie in mehreren Übersichtsarbeiten berichtet wird. Der Effekt war ähnlich gut wie der eines Antibiotikums, förderte jedoch nicht die Bildung von Resistenzen. Insgesamt ist die Wirkung von D-Mannose aber noch nicht ganz gesichert, dazu wären größere Untersuchungen nötig.
Dosierung und Einnahmeempfehlung von Mannose
Mannose gegen Blasenentzündung gibt es als Kapseln oder Pulver zu kaufen. Zur Vorbeugung werden 2.000 Milligramm D-Mannose pro Tag empfohlen. Bei häufigen Rückfällen kann man Mannose auch über längere Zeit (sechs bis zwölf Monate) einnehmen. Zur Behandlung der akuten Symptome empfehlen Mikronährstoff-Experten täglich 3.000 Milligramm Mannose.
Präparate mit Mannose sollten zum Essen mit ausreichend Flüssigkeit eingenommen werden. Die Gesamtdosis wird optimalerweise über den Tag verteilt, um eine gleichmäßige Wirkung zu ermöglichen.
Tipp
Mannose gibt es in Kombination mit Cranberry-Extrakt. Diese Präparate haben den Vorteil, dass Bakterien über zwei verschiedene Mechanismen daran gehindert werden, an der Blasenschleimwand anzuhaften. In einer ersten Studie war eine solche Mischung erfolgreicher.
Mannose: zu beachten in der Schwangerschaft und Stillzeit, bei Erkrankungen und Medikamenteneinnahme
Die Einnahme von Mannose sollte in der Schwangerschaft und Stillzeit mit dem Arzt abgesprochen werden. Es liegen noch keine ausreichenden Studien vor. Für Kinder und Jugendliche unter 18 Jahren wird die Einnahme von Mannose ebenfalls nur in Rücksprache mit dem Arzt empfohlen.
Personen mit Diabetes oder dem metabolischen Syndrom sollten auf eine dauerhafte Einnahme von Mannose so lange verzichten, bis ausreichende Daten vorliegen. Erhöhte Mannosewerte im Blut können ein Anzeichen für die spätere Entwicklung von Diabetes Typ 2 sein. Ob Mannose zur Krankheit beiträgt oder die Werte durch den gestörten Kohlenhydratstoffwechsel erhöht sind, ist noch nicht bekannt.
Gleiches gilt bei Herzerkrankungen, Nierenschäden und Nierenfunktionsstörungen. Auch hier werden oft hohe Mannosewerte gefunden. Ob Mannose ursächlich beteiligt oder nur eine Begleiterscheinung ist, wurde noch nicht geklärt.
Arzneimittel-Wechselwirkungen sind nicht bekannt. Nehmen Sie Medikamente jedoch zur Sicherheit in einem zeitlichen Abstand von mindestens zwei Stunden zur Mannose ein.
Keime mit Methionin aus der Blase vertreiben
Wirkweise von Methionin
Eine Alternative zu Antibiotika bei Blasenentzündung ist die Aminosäure Methionin. Methionin säuert den Harn an. In einer leicht sauren Umgebung vermehren sich „gute“ Bakterien besser als „schlechte“. Auch zur Behandlung von chronischen wiederkehrenden Blasenentzündungen kann Methionin eingesetzt werden.
In einer ersten Studie senkte eine langfristige Methionin-Einnahme die Rückfallrate von Harnwegsinfekten. Vor der Behandlung traten durchschnittlich zwei bis drei Blasenentzündungen pro Jahr auf. Durch Methionin sank die Zahl auf unter eine Blasenentzündung pro Jahr. Auch die Beschwerden konnten in einer Vorstudie durch die Kombination von Methionin mit Hibiskus- und Weihrauch-Extrakt gelindert werden. Bei der Hälfte der Teilnehmer verschwanden die Symptome der Blasenentzündung sogar gänzlich. Dies war auch wirksamer als ein Antibiotikum.
Zur Wirkung von Methionin liegen insgesamt nur wenige Studien vor. Dennoch wird Methionin in den Leitlinien der Deutschsprachigen Medizinischen Gesellschaft für Paraplegie erwähnt (Paraplegie bedeutet Querschnittslähmung). Das Institut für Wirtschaftlichkeitsprüfung im Gesundheitswesen stellt aber fest, dass die Wirkung von Methionin bei Blasenentzündung nicht abschließend bewertet werden kann. Daher soll der Verlauf ärztlich überwacht werden.
Expertenwissen
Methionin kann die Wirkung einiger Antibiotika verstärken und könnte so die Therapie unterstützen. Dabei erschafft Methionin ein saures Milieu im Harn, das zahlreiche Antibiotika benötigen, um ihr Wirkungsoptimum zu entfalten. Dazu gehören zum Beispiel die Wirkstoffe Ampicillin (Binotal®) oder Carbenicillin (Anabactyl®). Wenn jedoch eine Verstärkung der Antibiotika nicht gewünscht ist, muss ein Abstand von mindestens zwei Stunden zwischen der Einnahme eingehalten werden.
Dosierung und Einnahmeempfehlung von Methionin
Um das Risiko einer wiederkehrenden Blasenentzündung zu senken, empfiehlt man bis zu 1.500 Milligramm Methionin täglich. Bei einer akuten Blasenentzündung raten Mikronährstoff-Experten dazu, bis zu 3.000 Milligramm Methionin pro Tag einzunehmen. In Kombination mit anderen Wirkstoffen kann die Dosis je nach Präparat niedriger sein, zum Beispiel 800 bis 1.000 Milligramm.
Nehmen Sie Methionin zwischen den Mahlzeiten ein, idealerweise über den Tag verteilt (zum Beispiel dreimal täglich 500 Milligramm). So kann es am besten im Darm aufgenommen werden.
Info
Methionin sollte in hoher Dosierung (über 1.500 Milligramm) nicht langfristig eingenommen werden: Es erhöht den Homocysteinspiegel. Dieser steht in Zusammenhang mit dem Risiko verschiedener Krankheiten, beispielsweise für die Entwicklung einer Atherosklerose (Arterienverkalkung). Empfiehlt der Arzt Methionin für eine längere Zeit, sollten die Homocysteinwerte im Blut regelmäßig überprüft werden. Gegebenenfalls können B-Vitamine sinnvoll sein. Diese werden zum Abbau von Homocystein benötigt.
Methionin: zu beachten in der Schwangerschaft und Stillzeit, bei Erkrankungen und Medikamenteneinnahme
Es liegen keine hinreichenden Daten für die Verwendung von Methionin während der Schwangerschaft und Stillzeit vor. Sprechen Sie deshalb mit Ihrem Arzt.
Bei einer erblich bedingten Störung des Homocysteinstoffwechsels (Homocysteinurie) sollte kein Methionin eingenommen werden. Gleiches gilt bei Lebererkrankungen (bei hepatischer Enzephalopathie), Niereninsuffizienz und Nierenerkrankungen mit einer schweren Übersäuerung (Azidose) sowie bei zu hohen Harnsäurespiegeln (Gicht).
Bei Menschen mit bestimmten Nierensteinen (Cystinsteine) gilt eine cysteinarme Diät. Methionin wird im Stoffwechsel zu Cystin umgewandelt. Betroffene sollten kein Methionin einnehmen.
Methionin kann die Wirksamkeit von Parkinsonmitteln mit dem Wirkstoff L-Dopa (Levodopa) herabsetzen (zum Beispiel Levopar®, Madopar®). Betroffene sollten kein Methionin einnehmen.
Bakterien töten mit Senföl aus Kapuzinerkresse und Meerrettich
Wirkweise von Senföl
Senföle (Isothiocyanate) wirken antibakteriell. Sie hemmen das Wachstum und die Vermehrung von Bakterien. Deshalb sind sie ein altes Hausmittel bei Blasenentzündungen und Beschwerden wie ein gesteigerter Harndrang. Besonders viele Senföle sind in Meerrettich und Kapuzinerkresse enthalten. Pflanzliche Antibiotika sind oft eine Alternative bei Infektionen.
Zudem wurde mit Senfölen keine Resistenzbildung der Bakterien beobachtet. Selbst bereits antibiotikaresistente Bakterien reagieren meist noch auf Senföle und sterben ab. Dabei stören diese Stoffe, im Gegensatz zu normalen Antibiotika, die Darmflora nicht. Senföle können vermutlich auch die begleitende Entzündung lindern.
Ein Präparat aus Kapuzinerkressekraut und Meerrettich war in einer hochwertigen Studie zur Vorbeugung einer Blasenentzündung geeignet. Es ist laut einer Vorstudie so wirksam wie ein Standardantibiotikum.
Zu Senfölen liegen viele Laborversuche und erste erfolgreiche Studien an Menschen vor. In den offiziellen deutschen Leitlinien zur Behandlung von Blasenentzündung wird bei häufigen Rückfällen ein Behandlungsversuch mit pflanzlichen Mitteln empfohlen, etwa mit Kapuzinerkressekraut und Meerrettichwurzel.
Dosierung und Einnahmeempfehlung von Kapuzinerkesse und Meerrettich
Zur Behandlung einer Blasenentzündung wurden in Studien 1.000 bis 2.000 Milligramm Meerrettichwurzel-Pulver und 2.400 bis 5.000 Milligramm Kapuzinerkressekraut-Pulver eingesetzt.
Auch ein Extrakt könnte hilfreich sein, zum Beispiel 250 bis 2.000 Milligramm Kapuzinerkresse-Extrakt sowie 50 bis 400 Milligramm Meerrettich-Extrakt. Der Vorteil ist, dass die wirksamen Senföle in höheren Mengen vorliegen als in Pulver. Studien mit Extrakten gibt es jedoch noch nicht und die Empfehlungen sind abhängig von der Art des Extrakts. Beachten Sie deshalb die Dosierungsempfehlungen der Hersteller.
Senföle in hohen Dosen darf man nicht dauerhaft einnehmen. Wenn man nach sieben bis 14 Tagen nicht beschwerdefrei ist, sollte ein Arzt aufgesucht werden. Zur besseren Verträglichkeit wird empfohlen, die Senföle zum Essen einzunehmen.
Senföl: zu beachten in der Schwangerschaft, bei Erkrankungen und Medikamenteneinnahme
Es gibt noch keine ausreichenden Daten über eine Ergänzung von Kapuzinerkresse oder Meerrettich in der Schwangerschaft.
Bei Nierenerkrankungen wie einer Nierenentzündung sollten keine Senföle eingenommen werden.
Patienten mit Magen-Darm-Erkrankungen sollten Senföle meiden, da sie manchmal nicht gut verträglich sind: Sie können Reizungen der Darmschleimhaut, Blähungen und Magenkrämpfe verursachen.
Bei einer Schilddrüsenvergrößerung (Kropf) oder einem Jodmangel können Senföle die Kropfbildung weiter fördern, denn die Abbauprodukte behindern die Jodaufnahme in die Schilddrüse. Dann sollte erst der Jodmangel ausgeglichen werden.
Senföle können den Abbau von Medikamenten beeinflussen. Fragen Sie daher Ihren Arzt oder Apotheker, wenn Sie Medikamente einnehmen.
Blasenentzündung und Vitamin C: die Abwehr stärken
Wirkweise von Vitamin C
Vitamin C regt sowohl die angeborene als auch die erworbene Immunabwehr an. Es fördert die Reifung der Immunzellen und ihre Fähigkeit, Erreger zu finden, zu zerstören und anschließend zu beseitigen (zu „fressen“). Vitamin C stärkt die Barrierefunktion der Körperoberfläche, sodass Erreger schlechter eindringen. Daneben mindert es Schäden durch entzündliche Reaktionen.
Darüber hinaus säuert Vitamin C den Harn an, ähnlich wie Methionin. Die tägliche Einnahme von Vitamin C senkt so nachweislich das Risiko, dass eine Blasenentzündung entsteht. Eine solche Behandlung hat sich auch bei Schwangeren als sicher erwiesen.
Dosierung und Einnahmeempfehlung von Vitamin C
Bei einer akuten Blasenentzündung werden 500 bis 1.000 Milligramm Vitamin C pro Tag eingesetzt. Manchmal empfiehlt der Mikronährstoff-Experte in den ersten drei Tagen eine höhere Menge (bis 3.000 Milligramm). Um den Harn anzusäuern, muss auf die Vitamin-C-Verbindung Ascorbinsäure geachtet werden. Andere Verbindungen haben einen solchen Effekt wahrscheinlich nicht.
Zur Vorbeugung einer Blasenentzündung kann man dagegen täglich 200 bis 400 Milligramm Vitamin C einnehmen. Für eine gute Verträglichkeit sollte Vitamin C zum Essen eingenommen werden.
Tipp
Vitamin C kann gut mit anderen Stoffen, wie Cranberry und Probiotika, kombiniert werden. Vor allem bei wiederkehrenden Infekten empfiehlt es sich, die Wirkstoffe für 20 Tage einzunehmen und dann eine Pause von zehn Tagen einzulegen.
Vitamin C: zu beachten in der Schwangerschaft und Stillzeit, bei Erkrankungen und Medikamenteneinnahme
Für Schwangere wird eine Vitamin-C-Zufuhr bis 110 Milligramm empfohlen und für Stillende bis 150 Milligramm. Höhere Dosen sollte man zur Sicherheit mit dem Arzt absprechen. Mengen bis 1.800 Milligramm pro Tag sind aber wahrscheinlich sicher.
Bei Nierenschwäche (Niereninsuffizienz) und Steinleiden sollte Vitamin C nicht in Dosierungen über 500 Milligramm pro Tag eingenommen werden. Kranke Nieren können damit nicht umgehen. Harnsteine und Oxalat-Ablagerungen im Gewebe sind die Folge.
Da Vitamin C die Eisenaufnahme verbessert, darf Vitamin C bei der Eisenspeicherkrankheit (Hämochromatose) nur unter ärztlicher Aufsicht eingenommen werden.
Es gibt Hinweise, dass hoch dosiertes Vitamin C die Wirkung des Blutverdünners Warfarin (Coumadin®) vermindern kann. Dieser Effekt wurde allerdings erst bei Vitamin-C-Gaben ab 1.000 Milligramm täglich beobachtet. Sprechen Sie mit Ihrem Arzt, wenn Sie Medikamente zur Blutverdünnung einnehmen.
Vorsicht geboten ist bei der Einnahme von sehr hoch dosiertem Vitamin C in Kombination mit dem Antipilzmittel Fluconazol (Diflucan®, Fungata®). In einer Tierstudie verringerten 50 Milligramm Vitamin C pro Kilogramm Körpergewicht die Wirkung des Antipilzmittels. Bei einem Gewicht von 60 Kilogramm wäre dies bei 3.000 Milligramm Vitamin C der Fall. Niedrige Dosierungen (200 bis 500 Milligramm) beeinträchtigen die Wirkung dagegen wahrscheinlich nicht.
Auch könnte Vitamin C die Wirkung von Krebsmedikamenten hemmen, wie die des Blutkrebs-Medikaments Bortezomib (Velcade®) sowie die von Doxorubicin (wie Adriblastin®, Ribodoxo®) und Cisplatin (wie Cis-GRY®). Eine Vitamin-C-Ergänzung muss bei Krebs mit dem Arzt abgesprochen sein.
Blasenentzündung: vorbeugen mit Zink und Selen
Wirkweise von Zink und Selen
Zink und Selen sind Spurenelemente. Das heißt, dass sie im Körper nur in Spuren vorkommen. Zink und Selen sind lebensnotwendig und müssen über die Nahrung aufgenommen werden. Beide tragen zur Vorbeugung von Infektionen bei: Sie aktivieren das Immunsystem und verhindern Schäden durch Entzündungen. Der Schwerpunkt liegt daher in der Vorbeugung einer Blasenentzündung. Laut einer Beobachtungsstudie waren die Zinkspiegel bei Frauen mit wiederkehrenden Harnwegsinfektionen niedriger als bei Gesunden.
Ob Selen und Zink die akuten Beschwerden lindern, muss noch durch hochwertige Studien gezeigt werden. Es gibt aber bereits Hinweise, dass Selen auch bei Infektionen mit Bakterien erfolgreich eingesetzt werden kann. Für ein starkes Immunsystem sollte kein Mangel vorliegen. Vorbeugende Präparate enthalten oft schon Kombinationen der bekannten immunstärkenden Vitamine und Spurenelemente.
Dosierung und Einnahmeempfehlung von Zink und Selen
Gut versorgt ist man bei einer Blasenentzündung mit 5 bis 15 Milligramm Zink und 50 bis 100 Mikrogramm Selen pro Tag. Manchmal empfehlen Mikronährstoff-Experten für die Zeit der Infektion auch mehr Zink, zum Beispiel 20 bis 30 Milligramm. Diese Menge sollte jedoch nur auf Anweisung des Experten eingenommen werden.
Manche Bakterien (wie Proteus mirabilis) benötigen Zink, um sich im Körper auszubreiten. Werden die Beschwerden nach der Zinkeinnahme schlimmer, muss man einen Arzt aufsuchen. Zudem sollte Zink nicht überdosiert werden: Bei 80 Milligramm pro Tag kam es in einer Studie zu Komplikationen.
Die beiden Spurenelemente sollten zum Essen eingenommen werden. So ist die Verträglichkeit für den Magen am besten.
Tipp
Möchten Sie Selen mit Vitamin C kombinieren, achten Sie auf die Selenverbindung Natriumselenat. Die Verbindung Natriumselenit würde von Vitamin C gebunden werden, sodass es nicht mehr im Darm aufgenommen wird.
Selen im Labor bestimmen lassen
Gerade bei wiederkehrenden Blasenentzündungen oder bei Einnahme von hoch dosiertem Selen (200 Mikrogramm) empfiehlt es sich, die Selenwerte im Blut überprüfen zu lassen.
Idealerweise wird Selen im Vollblut bestimmt. Dies ist am aussagekräftigsten, da das meiste Selen in den Blutzellen vorkommt. Vollblut enthält alle Blutzellen. Bei Werten unter 100 Mikrogramm pro Liter Vollblut besteht Selenmangel.
Zink und Selen: zu beachten bei Erkrankungen und Medikamenteneinnahme
Zink und Selen über Präparate sollten bei Nierenerkrankungen nicht eingenommen werden, ohne dass ein Arzt die Blutwerte kontrolliert. Schwache Nieren können überschüssige Mineralstoffe nicht richtig ausscheiden und die Konzentration im Blut könnte zu stark ansteigen.
Selen könnte das Risiko für Diabetes beeinflussen. Zu hohe und zu niedrige Selenwerte im Blut sollten deshalb bei einem hohen Diabetesrisiko vermieden werden. Bei einem bereits vorhandenen Diabetes ist die Rücksprache mit dem Arzt oder Mikronährstoff-Experten ratsam.
Während einer Antibiotikatherapie mit Ciprofloxacin (wie Ciloxan®, Ciprobay®), Enoxacin (zum Beispiel Enoxor®) und Norfloxacin (zum Beispiel Zoroxin®, Norfluxx®) sowie mit Tetracyclinen (wie Imex®, Tefilin®) sollte Zink im Abstand von mindestens zwei Stunden versetzt eingenommen werden, da es die Wirkung des Medikaments herabsetzt. Gleiches gilt auch für bestimmte Osteoporose-Medikamente (Bisphosphonate, zum Beispiel Fosamax®, Bonefos®, Didronel®) und Chelatbildner wie Penicillamin (Metalcaptase®).

Blasenentzündung mit Vitamin D vorbeugen
Wirkweise von Vitamin D
Vitamin D stimuliert die Immunantwort und schwächt die Entzündung ab. Es sorgt für die Produktion von Abwehrfaktoren im Urin, welche Bakterien töten (antimikrobielle Peptide). Andere Stoffe binden an die Erreger und hindern sie daran, an die Blasenwand anzukleben. So werden sie mit dem Urin ausgeschieden.
Besonders Kinder und Frauen nach den Wechseljahren bekommen sehr leicht eine Blasenentzündung, wenn sie niedrige Vitamin-D-Werte im Blut haben. Laut zwei Übersichtsarbeiten steigt auch die Rückfallrate bei einem Vitamin-D-Mangel deutlich an. Eine Vitamin-D-Einnahme senkte dagegen bei Frauen die Rückfälle. Auch Männer mit einer gutartigen Vergrößerung der Prostata erlitten weniger Rückfälle. Das zeigen zwei Vorstudien.
Da ein Vitamin-D-Mangel bei uns sehr häufig ist, sollte bei häufigen Blasenentzündungen immer an eine ausreichende Versorgung gedacht werden.
Dosierung und Einnahmeempfehlung von Vitamin D
Die Vitamin-D-Dosierung richtet sich idealerweise nach den Blutwerten. Denn bei einem nachgewiesenen Mangel empfehlen Ärzte oder Mikronährstoff-Experten für einen festgelegten Zeitraum eine höhere Dosierung. Kennt man seinen Spiegel nicht, sind 1.000 bis 2.000 Internationale Einheiten pro Tag empfehlenswert.
Vitamin D ist ein fettlösliches Vitamin. Das bedeutet, es kann nur zusammen mit Fett aus der Mahlzeit im Darm gut aufgenommen werden. Nehmen Sie Vitamin D daher immer zum Essen ein.
Vitamin D im Labor bestimmen lassen
Bei erhöhter Infektanfälligkeit ist es sinnvoll, den Vitamin-D-Spiegel im Blut messen zu lassen: Nur so kann ein möglicher Vitamin-D-Mangel rechtzeitig und sicher behandelt werden.
Im Labor wird die Transportform von Vitamin D (25-Hydroxy-Vitamin-D) im Blutserum bestimmt. Blutserum ist die Blutflüssigkeit ohne die Blutzellen. Optimal ist der Vitamin-D-Wert, wenn er zwischen 40 und 60 Nanogramm pro Milliliter liegt; das entspricht 100 bis 150 Nanomol pro Liter.
Vitamin D: zu beachten bei Erkrankungen und Medikamenteneinnahme
Personen mit Nierenerkrankungen sollten Vitamin D nicht ohne Rücksprache mit dem Arzt einnehmen: Sie haben manchmal zu hohe Calciumspiegel im Blut. Unter der Vitamin-D-Einnahme können die Calciumspiegel zu stark ansteigen. Auch Personen mit Nierensteinen (calciumhaltige Steine) müssen aufpassen.
Einige Erkrankungen verursachen eine Vitamin-D-Unverträglichkeit und hohe Calciumspiegel. Vitamin D sollte dann nur unter ärztlicher Kontrolle eingesetzt werden. Dies betrifft die entzündliche Bindegewebserkrankung Sarkoidose sowie andere Erkrankungen mit entzündlichen Knötchen (Granulome), beispielsweise Tuberkulose. Vorsicht gilt auch bei einer Überfunktion der Nebenschilddrüse sowie bei Knochenmetastasen und Knochenmarkkrebs.
Entwässerungsmedikamente (Diuretika) aus der Gruppe der Thiazide senken die Ausscheidung von Calcium über die Nieren – der Calciumspiegel im Blut ist erhöht. Da Vitamin D zusätzlich die Calciumaufnahme im Darm unterstützt, darf Vitamin D nur zusammen mit Thiaziden eingenommen werden, wenn der Calciumspiegel regelmäßig überprüft wird. Dies gilt für die Wirkstoffe Hydrochlorothiazid (Esidrix®), Xipamid (Aquaphor®) und Indapamid (Natrilix®).
Probiotika vertreiben die Krankheitserreger
Wirkweise von Probiotika
Bei Frauen, die nie Blasenentzündungen hatten, fand man in der Scheide vorwiegend gesundheitsfördernde Laktobazillen. Hingegen kamen bei Frauen, die an wiederkehrenden Blasenentzündungen litten, auch schädliche Keime wie Colibakterien vor. Laktobazillen verdrängen andere Keime, weswegen sie zu den probiotischen Bakterien gehören. Probiotika besiedeln auch den Bereich zwischen Genitalien und Anus (Damm). Dadurch entsteht eine natürliche Barriere gegen Keime aus dem Darm, sodass gesundheitsförderliche Bakterien vor Infektionen schützen. Zudem können Probiotika die Immunaktivität des Körpers anregen.
Bei Kindern mit akuten Beschwerden waren Probiotika wirksamer als ein Scheinmedikament, wie eine erste Studie belegt. Auch zur Vorbeugung wirkte die Einnahme von Laktobazillen gut. Sie waren in einer Übersichtsarbeit ähnlich effektiv wie Antibiotika, förderten aber nicht die Bildung von Resistenzen: Beispielsweise berichteten Forscher, dass die Infektionen durchschnittlich von sieben auf etwa drei im Jahr sanken. Bei Frauen nach den Wechseljahren zeigte sich ebenfalls eine Wirkung. Probiotika halfen aber nicht immer. Bei Frauen vor den Wechseljahren wurde in einer Übersichtsarbeit die Vorbeugung nicht bewiesen. Allerdings gab es einen positiven Trend, aber die Ergebnisse schwankten stark, da unterschiedliche Dosierungen, Anwendungsmethoden und Bakterienarten eingesetzt wurden. Darüber hinaus sind Vaginalzäpfchen vielversprechend: Nach einer regelmäßigen Anwendung über ein Jahr hielt der schützende Effekt in einer Vorstudie bis zu einem weiteren Jahr an.
Insgesamt gibt es viele Hinweise auf die Wirksamkeit einer probiotischen Therapie bei Harnwegsinfekten. Sie ist aber noch nicht endgültig bewiesen. Probiotika sind im Vergleich zu Antibiotika sehr verträglich und daher eine Möglichkeit. Vermutlich können sie sogar dazu beitragen, Antibiotika einzusparen.
Tipp
Probiotika könnten mit anderen Stoffen wie Cranberry-Extrakt und Vitamin C erfolgreicher sein. Eine hochwertige Studie zeigt, dass Frauen mit einem Kombinationspräparat aus Probiotika und Cranberry weniger Rückfälle erlitten.
Dosierung und Einnahmeempfehlung von Probiotika
Bei Blasenentzündungen können Bakterienstämme zweimal täglich eingenommen oder in Form von Vaginalzäpfchen eingeführt werden. Bei einer vaginalen Anwendung werden meistens 100 Millionen Laktobazillen (1 x 108 koloniebildende Einheiten (KBE)) eingesetzt. Am besten wirken Probiotika, wenn man sie täglich vor dem Schlafengehen über eine Woche nutzt.
Präparaten zum Einnehmen sind wirksam, wenn sie pro Tag 10 bis 20 Milliarden (10 bis 20 x 109) KBE lebensfähige Bakterien enthalten. Erfolgreich eingesetzt wurden bereits Lactobacillus rhamnosus, Lactobacillus reuteri, Lactobacillus plantarum und Lactobacillus paracasei.
Probiotika müssen über längere Zeit zugeführt werden. Die Wirkung lässt nach, wenn die Bakterien wieder abgesetzt werden. Probiotika sollten nicht gleichzeitig mit Antibiotika eingenommen werden, da Antibiotika die probiotischen Bakterien abtöten würden. Um ihre Wirkung nicht zu beeinträchtigen, halten Sie einen Einnahmeabstand von zwei bis drei Stunden ein. Bei jungen Mädchen vor der Geschlechtsreife kommt eine vaginale Anwendung nicht infrage. Hier empfehlen sich die Präparate zum Einnehmen.
Probiotika: zu beachten in der Schwangerschaft und bei Erkrankungen
Bei Schwangerschaftsbluthochdruck sind Probiotika zu wenig getestet. Sie könnten die Beschwerden verstärken. In diesem Fall sollte man lieber auf Probiotika-haltige Milchprodukte oder Ballaststoffe ausweichen.
Für Menschen, die ein stark geschwächtes Immunsystem haben, könnten Probiotika gefährlich werden. Daher sollten Schwerkranke, frisch Operierte oder sehr alte Personen sowie Menschen, deren Immunsystem etwa im Rahmen einer Chemotherapie herabgesetzt ist, nur in Rücksprache mit dem Arzt Probiotika einnehmen.
Es gibt probiotische Bakterien, die Histamin bilden und daher bei Menschen mit Histaminintoleranz Symptome auslösen könnten. Es handelt sich um folgende Bakterienarten: Lactobacillus casei, Lactobacillus delbrueckii ssp. bulgaricus, Lactobacillus reuteri, Lactococcus lactis und Enterococcus faecium.
Dosierungen auf einen Blick
Mikronährstoffempfehlung bei Blasenentzündung pro Tag | |||
|---|---|---|---|
Vitamine | |||
Vitamin C | vorbeugend: 200 bis 400 Milligramm (mg) akut: 500 bis 3.000 Milligramm (in Rücksprache) | ||
Vitamin D | 1.000 bis 2.000 Internationale Einheiten (IE) oder je nach Versorgungslage | ||
| Mineralstoffe | ||
Zink | 5 bis 15 Milligramm (in Rücksprache mit einem Arzt auch mehr) | ||
Selen | 50 bis 100 Mikrogramm (µg) | ||
Sekundäre Pflanzenstoffe | |||
Cranberrysaft oder Cranberry-Proanthocyanidine | 300 Milliliter (ml) oder 30 bis 70 Milligramm | ||
Meerrettichwurzel | 1.000 bis 2.000 Milligramm (bei einem Extrakt je nach Hersteller weniger) | ||
Kapuzinerkressekraut | 2.400 bis 5.000 Milligramm (bei einem Extrakt je nach Hersteller weniger) | ||
| Sonstige | ||
Methionin | vorbeugend: 1.500 Milligramm akut: bis 3.000 Milligramm | ||
Mannose | 2.000 bis 3.000 Milligramm | ||
Probiotika | Einnahme: 10 bis 20 Milliarden (10 bis 20 x 109) koloniebildende Einheiten (KBE) vaginale Anwendung: 100 Millionen Laktobazillen (1 x 108) koloniebildende Einheiten | ||
Sinnvolle Laboruntersuchungen auf einen Blick
Sinnvolle Blutuntersuchungen bei chronischer Blasenentzündung | |
|---|---|
| Normalwerte | |
Vitamin D (Serum) | 40 bis 60 Nanogramm pro Milliliter (ng/ml) |
Selen (Vollblut) | 121 bis 150 Mikrogramm pro Liter (µg/l) |
Einsatz bei Medikamenten
Probiotika gegen Durchfall durch Antibiotika
Antibiotika sind die wichtigsten Medikamente gegen Blasenentzündung. Sie wirken aber nicht nur gegen krankmachende Bakterien, sondern auch gegen die guten Bakterien der Darmschleimhaut. Probiotika − begleitend zur Antibiotikaeinnahme − helfen, das bakterielle Gleichgewicht aufrechtzuerhalten. Sie hemmen die Vermehrung von krankmachenden Darmkeimen. Damit kann man das Risiko für Durchfall durch die Antibiotikaeinnahme reduzieren. Sollte es trotzdem zu Durchfall kommen, fällt er mit Probiotika schwächer und kürzer aus. Laut Studien sind vor allem Laktobazillen und die Hefe Saccharomyces boulardii wirksam.
Achten Sie auf einen Einnahmeabstand von zwei bis drei Stunden, damit das Antibiotikum nicht direkt gegen das Probiotikum wirkt.
Dosierungen auf einen Blick
Mikronährstoffempfehlung bei Einnahme von Antibiotika | |
|---|---|
Probiotika | 1 bis 20 Milliarden (1 bis 20 x 109) |
Zusammenfassung
Eine Blasenentzündung ist meist eine bakteriell verursachte Erkrankung. Symptome sind Harndrang und Schmerzen beim Wasserlassen. In der Mikronährstoffmedizin wird die Erkrankung auf verschiedenen Ebenen behandelt: Es gibt antibiotisch wirksame Präparate aus Meerrettich und Kapuzinerkresse. Daneben kann man die Ausscheidung der Keime fördern durch Mannose oder Cranberry. Methionin säuert den Harn an und erschwert dadurch das Überleben der Bakterien.
Mineralstoffe wie Zink und Selen oder Vitamine wie Vitamin D und C stärken die körpereigene Abwehr. Auch die Balance zwischen guten und schädlichen Keimen im Körper lässt sich gezielt mit guten Keimen aus Probiotika verbessern.
Wer Antibiotika gegen Blasenentzündung einnehmen muss, kann das Risiko für Durchfälle mit Probiotika senken. Methionin verbessert die Wirkung von Antibiotika, die einen sauren Harn erfordern.
Verzeichnis der Studien und Quellen
Abdullatif, V.A. et al. (2021): Efficacy of Probiotics as Prophylaxis for Urinary Tract Infections in Premenopausal Women: A Systematic Review and Meta-Analysis. Cureus. 2021 Oct 17;13(10):e18843. https://pubmed.ncbi.nlm.nih.gov/34671514/, abgerufen am 06.12.2021.
Albrecht, U. et al. (2007): A randomised, double-blind, placebo-controlled trial of a herbal medicinal product containing Tropaeoli majoris herba (Nasturtium) and Armoraciae rusticanae radix (Horseradish) for the prophylactic treatment of patients with chronically recurrent lower urinary tract infections. Curr Med Res Opin. 2007 Oct;23(10):2415-22. https://pubmed.ncbi.nlm.nih.gov/17723159/, abgerufen am: 26.05.2021.
Altarac, S. & Papeš, D. (2014): Use of d-mannose in prophylaxis of recurrent urinary tract infections (UTIs) in women. BJU Int 2014 Jan;113(1):9-10. https://fytoiasis.com/wp-content/uploads/2017/10/Use%20of%20d-mannose%20in%20prophylaxis%20of%20recurrent.pdf, abgerufen am: 11.05.2021.
Arbeitsgemeinschaft der Wissenschaftlichen Medizinischen Fachgesellschaften e.V. (2017): Interdisziplinäre S3 Leitlinie Epidemiologie, Diagnostik, Therapie, Prävention und Management unkomplizierter, bakterieller, ambulant erworbener Harnwegsinfektionen bei erwachsenen Patienten Aktualisierung 2017. AWMF-Register-Nr. 043/044. https://www.awmf.org/uploads/tx_szleitlinien/043-044l_S3_Harnwegsinfektionen_2017-05.pdf, abgerufen am 26.05.2021.
Azimi, H. et al. (2012): A review of animal and human studies for management of benign prostatic hyperplasia with natural products: perspective of new pharmacological agents. Inflamm Allergy Drug Targets 2012 Jun;11(3):207-21. https://www.ncbi.nlm.nih.gov/pubmed/22512478, abgerufen am: 7.11.2017.
Barletta, C. et al. (2020): Efficacy of food supplement Acidif plus® in the treatment of uncomplicated UTIs in women: a pilot observational study. Minerva Ginecol. 2020 Apr;72(2):70-74. https://pubmed.ncbi.nlm.nih.gov/32403906/, abgerufen am 06.12.2021.
Beerepoot, M.A.J. et al. (2012): Lactobacilli vs antibiotics to prevent urinary tract infections: a randomized, double-blind, noninferiority trial in postmenopausal women. Arch Intern Med. 2012 May 14;172(9):704-12. https://pubmed.ncbi.nlm.nih.gov/22782199/, abgerufen am 06.12.2021.
Carr, A.C. & Maggini, S. (2017): Vitamin C and Immune Function. Nutrients 2017 Nov;9(11):1211. https://www.ncbi.nlm.nih.gov/pubmed/29099763, abgerufen am: 21.11.2017.
Cho, Y.M. et al. (2017): Horseradish extract promotes urinary bladder carcinogenesis when administered to F344 rats in drinking water. J Appl Toxicol 2017 Jul;37(7):853-62. https://pubmed.ncbi.nlm.nih.gov/28165151/, abgerufen am: 11.05.2021.
Coleman, C.M. & Ferreira, D. (2020): Oligosaccharides and Complex Carbohydrates: A New Paradigm for Cranberry Bioactivity. Molecules 2020 Feb 17;25(4):881. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC7070526/, abgerufen am: 26.05.2021.
de Llano, D.G. et al. (2020): Cranberry Polyphenols and Prevention against Urinary Tract Infections: Relevant Considerations. Molecules. 2020 Aug 1;25(15):3523. https://pubmed.ncbi.nlm.nih.gov/32752183/, abgerufen am 06.12.2021.
De Nunzio, C. et al. (2021): Role of D-Mannose in the Prevention of Recurrent Uncomplicated Cystitis: State of the Art and Future Perspectives. Antibiotics (Basel). 2021 Apr 1;10(4):373. https://pubmed.ncbi.nlm.nih.gov/33915821/, abgerufen am 06.12.2021.
Deng, Q.F. et al. (2019): Vitamin D and Urinary Tract Infection: A Systematic Review and Meta-Analysis. Ann Clin Lab Sci. 2019 Jan;49(1):134-42. https://pubmed.ncbi.nlm.nih.gov/30814089/, abgerufen am 06.12.2021.
Dias, C. et al. (2014): Antimicrobial activity of isothiocyanates from cruciferous plants against methicillin-resistant Staphylococcus aureus (MRSA). Int J Mol Sci 2014 Oct 28;15(11):19552-19561. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC4264128/, abgerufen am: 26.05.2021.
Ditscheid, B. et al. (2005): Effect of L-methionine supplementation on plasma homocysteine and other free amino acids: a placebo-controlled double-blind cross-over study. Eur J Clin Nutr 2005 Jun;59(6):768-75. https://www.ncbi.nlm.nih.gov/pubmed/15870821, abgerufen am: 16.11.2017.
Eichel, V. et al. (2020): Antimicrobial effects of mustard oil-containing plants against oral pathogens: an in vitro study. BMC Complement Med Ther. 2020 May 24;20(1):156. https://pubmed.ncbi.nlm.nih.gov/32448381/, abgerufen am: 26.05.2021.
Fünfstück R. et al. (1997): Prevention of reinfection by L-methionine in patients with recurrent urinary tract infection]. Med Klin (Munich) 1997 Oct;92(10):574-81. https://www.ncbi.nlm.nih.gov/pubmed/9446004, abgerufen am: 6.11. 2017.
Garlick, P.J. (2006): Toxicity of Methionine in Humans. J Nutr 2006 Jun;136(6):1722-5. http://jn.nutrition.org/content/136/6/1722S.long, abgerufen am: 16.11.2017.
Gbinigie, O.A. et al. (2020): Cranberry Extract for Symptoms of Acute, Uncomplicated Urinary Tract Infection: A Systematic Review. Antibiotics (Basel). 2020 Dec 25;10(1):12. https://pubmed.ncbi.nlm.nih.gov/33375566/, abgerufen am 06.12.2021.
Goos, K.H. et al. (2017): On-going investigations on efficacy and safety profile of a herbal drug containing nasturtium herb and horseradish root in acute sinusitis, acute bronchitis and acute urinary tract infection in children in comparison with other antibiotic treatments. Arzneimittelforschung 2007;57(4):238-46. https://www.ncbi.nlm.nih.gov/pubmed/17515295, abgerufen am: 07.11.2017.
Gröber, U. (2011): Mikronährstoffe. Metabolic Tuning – Prävention – Therapie. 3. Aufl. Wissenschaftliche Verlagsgesellschaft mbH Stuttgart.
Head, K. A. (2008): Natural Approaches to Prevention and Treatment of Infections of the Lower Urinary Tract. Altern Med Rev 2008 Sep;13(3):227-44. https://pubmed.ncbi.nlm.nih.gov/18950249/, abgerufen am: 11.05.2021.
Hickling, D.R. & Nitti, V.W. (2013): Management of Recurrent Urinary Tract Infections in Healthy Adult Women. Rev Urol 2013;15(2):41-8. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC3784967/, abgerufen am: 4.11.2017.
Jiang, W. et al. (2020): MrpH, a new class of metal-binding adhesin, requires zinc to mediate biofilm formation. PLoS Pathog. 2020 Aug 11;16(8):e1008707. https://pubmed.ncbi.nlm.nih.gov/32780778/, abgerufen am: 26.05.2021.
Johnson, A.R. et al. (2007): High dose zinc increases hospital admissions due to genitourinary complications. J Urol. 2007 Feb;177(2):639-43. https://pubmed.ncbi.nlm.nih.gov/17222649/, abgerufen am: 26.05.2021.
Jorde, R. et al. (2016): Prevention of urinary tract infections with vitamin D supplementation 20,000 IU per week for five years. Results from an RCT including 511 subjects. Infect Dis (Lond) 2016 Nov-Dec;48(11-12):823-8. https://www.ncbi.nlm.nih.gov/pubmed/27357103, abgerufen am: 7.11.2017.
Koradia, P. et al. (2019): Probiotic and cranberry supplementation for preventing recurrent uncomplicated urinary tract infections in premenopausal women: a controlled pilot study. Expert Rev Anti Infect Ther. 2019 Sep;17(9):733-740. https://pubmed.ncbi.nlm.nih.gov/31516055/, abgerufen am: 26.05.2021.
Kranjčec, B. et al. (2014): D-mannose powder for prophylaxis of recurrent urinary tract infections in women: a randomized clinical trial. World J Urol 2014 Feb;32(1):79-84. https://www.ncbi.nlm.nih.gov/pubmed/23633128, abgerufen am: 7.11.2017.
Kyriakides, R. et al. (2021): Role of D-Mannose in the Prevention of Recurrent Urinary Tract Infections: Evidence from a Systematic Review of the Literature. Eur Urol Focus. 2021 Sep;7(5):1166-9. https://pubmed.ncbi.nlm.nih.gov/32972899/, abgerufen am 06.12.2021.
Lau, C.S. & Chamberlain, R.S. (2016): Probiotics are effective at preventing Clostridium difficile-associated diarrhea: a systematic review and meta-analysis. Int J Gen Med 2016 Feb;9:27-37. https://www.ncbi.nlm.nih.gov/pubmed/26955289, abgerufen am: 23.11.2017.
Lee, Y.M. et al. (2009): Benzyl isothiocyanate exhibits anti-inflammatory effects in murine macrophages and in mouse skin. J Mol Med (Berl). 2009 Dec;87(12):1251-61. https://pubmed.ncbi.nlm.nih.gov/19760383/, abgerufen am: 26.05.21.
Lenger, S.M. et al. (2020): D-mannose vs other agents for recurrent urinary tract infection prevention in adult women: a systematic review and meta-analysis. Am J Obstet Gynecol. 2020 Aug;223(2):265.e1-265.e13. https://pubmed.ncbi.nlm.nih.gov/32497610/, abgerufen am 06.12.2021.
Li, X. et al. (2021): Serum Vitamin D Level and the Risk of Urinary Tract Infection in Children: A Systematic Review and Meta-Analysis. Front Public Health. 2021 Mar 19;9:637529. https://pubmed.ncbi.nlm.nih.gov/33816422/, abgerufen am 06.12.2021.
Luís, Â. et al. (2017): Can Cranberries Contribute to Reduce the Incidence of Urinary Tract Infections? A Systematic Review with Meta-Analysis and Trial Sequential Analysis of Clinical Trials. J Urol. 2017 Sep;198(3):614-621. https://pubmed.ncbi.nlm.nih.gov/28288837/, abgerufen am 26.05.2021.
Maki, K.C. et al. (2016): Consumption of a cranberry juice beverage lowered the number of clinical urinary tract infection episodes in women with a recent history of urinary tract infection. Am J Clin Nutr 2016 Jun;103(6):1434-42. https://www.ncbi.nlm.nih.gov/pubmed/27251185, abgerufen am: 4.11. 2017.
Mantzorou, M. & Giaginis, C. (2018): Cranberry Consumption Against Urinary Tract Infections: Clinical Stateof- the-Art and Future Perspectives. Curr Pharm Biotechnol. 2018;19(13):1049-1063. https://pubmed.ncbi.nlm.nih.gov/30520372/, abgerufen am: 26.05.2021.
Meena, J. et al. (2021): Non-antibiotic interventions for prevention of urinary tract infections in children: a systematic review and meta-analysis of randomized controlled trials. Eur J Pediatr. 2021 Dec;180(12):3535-45. https://pubmed.ncbi.nlm.nih.gov/34156540/, abgerufen am 06.12.2021.
Mohsenpour, B. et al. (2019): Relation between serum zinc levels and recurrent urinary tract infections in female patients: A case-control study. Med J Islam Repub Iran. 2019 Apr 22;33:33. https://pubmed.ncbi.nlm.nih.gov/31456957/, abgerufen am 26.05.2021.
Mutters, N.T. et al. (2018): Treating urinary tract infections due to MDR E. coli with Isothiocyanates - a phytotherapeutic alternative to antibiotics? Fitoterapia. 2018 Sep;129:237-240. https://pubmed.ncbi.nlm.nih.gov/30031115/, abgerufen am: 26.05.2021.
Nielubowicz, G.R. et al. (2010): Zinc uptake contributes to motility and provides a competitive advantage to Proteus mirabilis during experimental urinary tract infection. Infect Immun. 2010 Jun;78(6):2823-33. https://pubmed.ncbi.nlm.nih.gov/20385754/, abgerufen am: 26.05.2021.
Nseir, W. et al. (2013): The association between serum levels of vitamin D and recurrent urinary tract infections in premenopausal women. International Journal of Infectious Diseases 2013 Dec;17(12):e1121-4. http://www.sciencedirect.com/science/article/pii/S1201971213002191, abgerufen am: 22.11.2017.
Oberg, J et al. (2017): High dose vitamin D may improve lower urinary tract symptoms in postmenopausal women. J Steroid Biochem Mol Biol. 2017 Oct;173:28-32. https://pubmed.ncbi.nlm.nih.gov/28323043/, abgerufen am 26.05.2021.
Ochoa-Brust, G.J. et al. (2007): Daily intake of 100 mg ascorbic acid as urinary tract infection prophylactic agent during pregnancy. Acta Obstet Gynecol Scand 2007;86(7):783-7. https://www.ncbi.nlm.nih.gov/pubmed/17611821, abgerufen am: 7.11.2017.
Ohne Autor. arznei-telegramm (Hrsg.) (1994): Behandlung von Harnwegsinfekten in der Allgemeinpraxis. arznei-telegramm® 1994;2:19-21 https://www.arznei-telegramm.de/html/1994_02/9402019_01.html, abgerufen am: 3.11.2017.
Pagano, E. et al. (2014): Phytotherapy of benign prostatic hyperplasia. A minireview. Phytother Res 2014 Jul;28(7):949-55. https://www.ncbi.nlm.nih.gov/pubmed/25165780, abgerufen am: 7.11.2017.
Rafsanjany, N. et al. (2013): Antiadhesion as a functional concept for protection against uropathogenic Escherichia coli: in vitro studies with traditionally used plants with antiadhesive activity against uropathognic Escherichia coli. J Ethnopharmacol 2013 Jan;145(2):591-7. https://www.ncbi.nlm.nih.gov/pubmed/23211661, abgerufen am: 7.11.2017.
Reid, G. & Bruce, A.W. (2006): Probiotics to prevent urinary tract infections: the rationale and evidence. World J Urol 2006 Feb;24(1):28-32. https://link.springer.com/article/10.1007/s00345-005-0043-1, abgerufen am: 07.11.2017.
Reid, G. (2017): The development of probiotics for women’s health. Can J Microbiol 2017 Apr;63(4):269-77. https://doi.org/10.1139/cjm-2016-0733, abgerufen am: 07.11.2017
Reid, G. et al. (1990): Effect on urogenital flora of antibiotic therapy for urinary tract infection. Scand J Infect Dis 1990;22(1): 43-7. https://www.ncbi.nlm.nih.gov/pubmed/2181630?dopt=Abstract, abgerufen am: 7.11.12017.
Sadahira, T. et al. (2021): Efficacy of Lactobacillus vaginal suppositories for the prevention of recurrent cystitis: A phase II clinical trial. Int J Urol. 2021 Oct;28(10):1026-31. https://pubmed.ncbi.nlm.nih.gov/34258813/, abgerufen am 06.12.2021.
Sadeghi-Bojd, S. et al. (2020): Efficacy of Probiotic Prophylaxis After The First Febrile Urinary Tract Infection in Children With Normal Urinary Tracts. J Pediatric Infect Dis Soc. 2020 Jul 13;9(3):305-310. https://pubmed.ncbi.nlm.nih.gov/31100124/, abgerufen am: 26.05.2021.
Safwat, A.S. et al. (2019): Cholecalciferol for the prophylaxis against recurrent urinary tract infection among patients with benign prostatic hyperplasia: a randomized, comparative study. World J Urol. 2019 Jul;37(7):1347-1352. https://pubmed.ncbi.nlm.nih.gov/30361957/, abgerufen am: 26.05.2021.
Steinbrenner, H. et al. (2015): Dietary Selenium in Adjuvant Therapy of Viral and Bacterial Infections. Adv Nutr 2015 Jan;6(1):73-82. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC4288282/, abgerufen am: 07.11.2017.
Stothers L. (2002): A randomized trial to evaluate effectiveness and cost effectiveness of naturopathic cranberry products as prophylaxis against urinary tract infection in women. Can J Urol 2002 Jun;9(3):1558-62. https://www.ncbi.nlm.nih.gov/pubmed/12121581, abgerufen am: 04.11.2017.
Szajewska, H. & Kołodziej, M. (2015): Systematic review with meta-analysis: Saccharomyces boulardii in the prevention of antibiotic-associated diarrhoea. Aliment Pharmacol Ther 2015 Oct;42(7):793-801. https://www.ncbi.nlm.nih.gov/pubmed/26216624, abgerufen am: 23.11.2017.
Takahashi, S. et al. (2013): A randomized clinical trial to evaluate the preventive effect of cranberry juice (UR65) for patients with recurrent urinary tract infection. J Infect Chemother 2013 Feb;19(1):112-7. https://www.ncbi.nlm.nih.gov/pubmed/22961092, abgerufen am: 04.11.2017.
Terlizzi, M.E. et al. (2017): UroPathogenic Escherichia coli (UPEC) Infections: Virulence Factors, Bladder Responses, Antibiotic, and Non-antibiotic Antimicrobial Strategies. Front Microbiol 2017;8:1566. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC5559502/, abgerufen am: 23.11.2017.
Tran, H.T.T. et al. (2016): Nasturtium (Indian cress, Tropaeolum majus nanum) dually blocks the COX and LOX pathway in primary human immune cells. Phytomedicine. 2016 Jun 1;23(6):611-20. https://pubmed.ncbi.nlm.nih.gov/27161402/, abgerufen am 26.05.2021.
Uehara, S. et al. (2006): A pilot study evaluating the safety and effectiveness of Lactobacillus vaginal suppositories in patients with recurrent urinary tract infection. Int J Antimicrob Agents 2006 Aug;28(1):30.4. https://www.ncbi.nlm.nih.gov/pubmed/16859900, abgerufen am: 22.11.2017.
Vahlensieck, W. & Scheffer, K. (2021): Uncomplicated urinary tract infections: Use of mustard oils. Urologe A. 2021 Jan;60(1):52-8. https://pubmed.ncbi.nlm.nih.gov/32789672/, abgerufen am 06.12.2021.
Vicariotto, F. (2014): Effectiveness of an association of a cranberry dry extract, D-mannose, and the two microorganisms Lactobacillus plantarum LP01 and Lactobacillus paracasei LPC09 in women affected by cystitis: a pilot study. J Clin Gastroenterol 2014 Nov-Dec;48(1):96-101. https://www.ncbi.nlm.nih.gov/pubmed/25291140, abgerufen am: 22.11.2017.
Wawrysiuk, S. et al. (2019): Prevention and treatment of uncomplicated lower urinary tract infections in the era of increasing antimicrobial resistance—non-antibiotic approaches: a systemic review. Arch Gynecol Obstet. 2019;300(4):821-8. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC6759629/, abgerufen am 06.12.2021.
Xia, J.Y. et al. (2021): Consumption of cranberry as adjuvant therapy for urinary tract infections in susceptible populations: A systematic review and meta-analysis with trial sequential analysis. PLoS One. 2021 Sep 2;16(9):e0256992. https://pubmed.ncbi.nlm.nih.gov/34473789/, abgerufen am 06.12.2021.
Yousefichaijan, P. et al. (2016): Zinc Supplementation in Treatment of Children With Urinary Tract Infection. Iran J Kidney Dis. 2016 Jul;10(4):213-6. https://pubmed.ncbi.nlm.nih.gov/27514768/, abgerufen am: 26.05.2021.