La difficoltà ad addormentarsi o a dormire senza interruzioni nonché la tendenza a svegliarsi troppo presto pregiudicano la qualità del sonno. I disturbi del sonno occasionali sono molto frequenti, ma a lungo andare si trasformano in una grande fonte di stress. I disturbi del sonno vengono considerati cronici se si protraggono per oltre un mese. Determinati minerali e vitamine sono importanti per la produzione dei neurotrasmettitori deputati alla regolazione del sonno. Scoprite qui come la medicina dei micronutrienti può essere d’aiuto per favorire un buon sonno ristoratore.

Cause e sintomi
Cause dei disturbi del sonno
Esistono diversi tipi di disturbi del sonno che nel linguaggio medico vengono raggruppati sotto il termine di “insonnia”. I disturbi del sonno possono comparire come una malattia a sé stante o come sintomo di un’altra patologia.
Normalmente la regolarità del riposo è assicurata dalla melatonina, l’ormone del sonno, che viene rilasciata dal cervello al calar della sera inducendo stanchezza e bisogno di dormire. Nei disturbi del sonno prevale spesso una carenza di melatonina.
Il sonno può essere disturbato da fattori evidenti, mentre altre cause sono difficili da individuare. I fattori di disturbo diretti sono:
- Stress, nervosismo e pressioni esterne
- Sostanze stimolanti come alcol, sigarette o caffeina (caffè, cola, tè nero)
- Alimentazione scorretta: diete affamanti o cene pesanti
- Ambiente di riposo inadatto (troppo rumoroso, luminoso o caldo)
- Jetlag o lavoro a turni
- Determinati farmaci, come ad esempio gli antipertensivi, gli antiasmatici, ormoni come la L-tiroxina per la tiroide o alcuni antidepressivi
Un disturbo indiretto è rappresentato dai diuretici, che di notte provocano lo stimolo alla minzione.
La tranquillità del riposo può essere inoltre pregiudicata anche da malattie fisiche:
- Problemi respiratori con apnea notturna o russamento: i fattori che compromettono l’assorbimento dell’ossigeno peggiorano anche la qualità del sonno. L’apnea notturna è un disturbo respiratorio caratterizzato dall’arresto della respirazione e/o dal restringimento delle vie respiratorie (apnea notturna ostruttiva). Tra le sue cause più frequenti si ritrovano sovrappeso e obesità.
- Malattie cardiovascolari: Nei soggetti ipertesi e con disturbi del ritmo cardiaco il cuore di notte è esposto a sollecitazioni abnormi, che provocano un maggiore rilascio di ormoni dello stress.
- Dolori e altri disturbi: artrite reumatoide o altri dolori articolari, crampi muscolari, mal di testa ed emicrania sono fattori di disturbo evidenti. Anche un acufene o bruciori di stomaco possono impedire di addormentarsi.
- Ipertiroidismo: responsabile è un’eccessiva stimolazione dell’organismo dovuta a una quantità eccessiva di ormoni tiroidei.
- Situazioni di stress psichico come depressione e sindrome da burnout tolgono il sonno.
- Disturbi del movimento come bruxismo o sonnambulismo pregiudicano la qualità del riposo.
- Cambiamenti ormonali nella pubertà, con l’avanzare dell’età (menopausa) o durante la gravidanza possono portare a irrequietezza interiore e stati d’animo depressivi e, di conseguenza, anche all’insonnia.
Sintomi dei disturbi del sonno
I disturbi del sonno si manifestano con la difficoltà ad addormentarsi o a dormire senza interruzioni. Anche la durata del riposo può accorciarsi sensibilmente. La mancanza di sonno non è priva di conseguenze: chi ne soffre manifesta spossatezza e stanchezza durante la giornata, con difficoltà di concentrazione, irritazione o apatia.
A lungo andare i disturbi del sonno di grave entità aumentano il rischio di malattie cardiache, indeboliscono il sistema immunitario e possono portare all’insorgenza del diabete. Alcune persone con deficit di sonno hanno la tendenza ad aumentare di peso.
Obiettivi del trattamento
Qual è il trattamento classico dei disturbi del sonno?
La medicina del sonno affronta tutti questi disturbi con farmaci o misure comportamentali, a seconda della loro gravità. È essenziale individuarne la causa e iniziare dal trattamento di eventuali patologie manifeste.
Misure comportamentali: il trattamento senza farmaci include il miglioramento dell’igiene del sonno, che comporta: riposo a orari regolari, temperatura ambiente non troppo elevata, niente caffeina o alcol prima di coricarsi, nessuna luce forte in camera da letto. Anche l’uso di laptop e smartphone andrebbe evitato la sera, mentre un aiuto può arrivare dalle tecniche di rilassamento. La psicoterapia può contribuire ad alleviare i sintomi qualora derivino da paura, stress o depressione.
Farmaci come:
- Benzodiazepine con principi attivi come alprazolam (Xanax®) e diazepam (Valium®, Ansiolin®) con azione ansiolitica e sedativa
- Antidepressivi con effetto rilassante, in particolare gli antidepressivi triciclici con principi attivi come amitriptilina (Laroxyl®), doxepina (Adapin®, Sinequan®) o trimipramina (Surmontil®)
- Antistaminici a basso dosaggio con principi attivi come difenidramina (Allergan®, Benadril®) e doxilamina (Donormyl®)
- Neurolettici, ad esempio con il principio attivo pipamperone (Piperonil®) o melperone
Sonniferi e benzodiazepine non rappresentano una soluzione a lungo termine. La loro assunzione a dosi troppo elevate per periodi prolungati provoca infatti assuefazione con riduzione dell’efficacia, nonché un’eventuale comparsa di effetti collaterali.
Gli obiettivi della medicina dei micronutrienti
La medicina dei micronutrienti si prefigge di fornire all’organismo tutti gli elementi necessari alla produzione di una quantità sufficiente di melatonina. A questo gruppo di sostanze appartengono l’aminoacido triptofano, la vitamina B6 e il magnesio.
Alcuni nutrienti svolgono inoltre un’azione calmante: l’acido gamma-aminobutirrico ha un effetto rilassante sulla muscolatura scheletrica e attenua l’ipereccitabilità nervosa. La teanina riduce lo stress e favorisce la salute del sonno. Anche il magnesio contribuisce al rilassamento, mentre determinati flavonoidi favoriscono la salute del sonno. Noti per il loro potere calmante sono l’erba di San Giovanni e la valeriana, accanto a lavanda, luppolo e melissa.
Le vitamine, i minerali, gli aminoacidi e le sostanze vegetali manifestano la loro efficacia solo se assunti per un periodo prolungato, ma presentano notevoli vantaggi: non provocano dipendenza e in generale hanno meno effetti collaterali.
Trattamento nell’ambito della medicina dei micronutrienti
Triptofano: precursore dell’ormone del sonno melatonina
Meccanismo d’azione del triptofano
Il triptofano è un precursore della serotonina, l’ormone della felicità con effetto calmante, nonché dell’ormone del sonno melatonina, e per questo è corresponsabile del ritmo sonno-veglia.
Il triptofano ha dimostrato la sua efficacia in una serie di piccoli studi condotti sui disturbi del sonno, in cui i partecipanti hanno riportato una chiara riduzione dei problemi. È provato che i soggetti che seguono una dieta povera di triptofano si svegliano più spesso durante la notte. Allo stesso modo, le ricerche hanno sottolineato come le persone con stati d’animo depressivi dormano particolarmente male in presenza di livelli eccessivamente bassi di triptofano nel sangue. L’eventuale efficacia del triptofano su tutte le persone interessate da disturbi del sonno deve essere ancora dimostrata con studi di maggiori dimensioni.
Informazioni
Un aiuto diretto dalla melatonina: se il triptofano si rivela inefficace, la melatonina può essere un’alternativa. Un’opera di valutazione di più studi ha evidenziato la capacità della melatonina di ridurre leggermente il tempo necessario ad addormentarsi, nonché di migliorare la durata complessiva del sonno e la sua efficienza. La melatonina dovrebbe in ogni caso essere assunta sotto il controllo di un medico o di un esperto in micronutrienti che stabilisca il dosaggio adatto e la durata del trattamento. Possono ad esempio essere d'aiuto da 1,5 a 3 milligrammi al giorno. Le informazioni su un impiego prolungato (superiore a tre mesi) sono ancora molto scarse.
Triptofano: dosaggio e consigli sull’assunzione
In base alla gravità dei disturbi del sonno si consiglia l’assunzione di una dose di triptofano compresa tra 250 e 3.000 milligrammi alla sera, prima di coricarsi. L’impiego prolungato di preparati a base di questo aminoacido dovrebbe essere intervallato da pause ogni 3-6 settimane.
Il triptofano andrebbe preso a stomaco vuoto per permettergli di superare senza difficoltà la barriera ematoencefalica. Il momento ideale è due ore dopo la cena e fino a un’ora prima di andare a letto, in modo che il livello di insulina sia ancora leggermente alto e l'L-triptofano possa raggiungere più facilmente il cervello. In alternativa, sono adatte bevande ricche di carboidrati.
Consiglio
I nuovi dati mostrano che spesso non è sufficiente integrare solo il triptofano e che sono probabilmente consigliabili ulteriori misure per sostenerne il metabolismo.
In generale, solo una piccola quantità di triptofano raggiunge il cervello perché viene degradato rapidamente dall'organismo e, se è in corso un processo infiammatorio o la flora intestinale è alterata, la degradazione risulta intensificata. È quindi importante promuovere la salute della flora intestinale e trattare le infiammazioni "occulte" seguendo una dieta antinfiammatoria (ad esempio con acidi grassi omega-3 come l'EPA).
Inoltre, non dovrebbero mancare sostanze importanti per il metabolismo del triptofano, come le vitamine (vitamina C, vitamina E, vitamine del gruppo B) e i minerali (magnesio, zinco, rame).
Triptofano: da considerare in caso di gravidanza, allattamento, malattie e assunzione di farmaci
Non sono disponibili dati sufficienti sull'uso del triptofano durante la gravidanza e l'allattamento, pertanto bisognerebbe evitare di assumerlo a meno che, in casi giustificati, il medico non decida di prescriverlo.
Le persone che soffrono di malattie epatiche o renali non devono assumere il triptofano, perché l'organismo è in grado di degradarlo o espellerlo solo con difficoltà. Il triptofano può abbassare la pressione sanguigna, per questo i soggetti ipertesi ne devono valutare l'impiego con il medico e la regolazione della pressione arteriosa tramite farmaci deve essere ricontrollata.
In caso di infezioni e infiammazioni croniche non si deve assumere L-triptofano senza aver prima consultato un medico. Lo stesso vale per le allergie, l'asma o l'immunosoppressione. Si consiglia di consultare un medico anche se si soffre di disturbi metabolici (diabete) o disturbi nervosi.
Se si assumono farmaci per la depressione che interferiscono con il metabolismo della serotonina, si dovrebbero evitare i preparati a base di triptofano, perché la loro assunzione potrebbe portare a un pericoloso eccesso di serotonina (sindrome serotoninergica). Tra i medicinali interessati si annoverano quelli contenenti i principi attivi fluoxetina (Fluoxeren®), amitriptilina (Triptizol®) e venlafaxina (Efexor®).
Neanche i preparati a base di micronutrienti contenenti S-adenosil-metionina o 5-idrossitriptofano (5-HTP) o i preparati vegetali contenenti iperico (Felis®, Laif®) devono essere combinati con il triptofano.
Lo stesso vale per i seguenti farmaci:
- Farmaci contro il Parkinson con il principio attivo selegilina (Egibren®, Jumex®)
- Farmaci per disturbi psichici a base di principi attivi come la clorpromazina (Prozin®, Largactil®), il bromazepam (Lexotan®), l'alprazolam (Xanax®) o il clobazam (Frisium®)
- Fenotiazina (farmaco contro allergie, nausea, vertigini e disturbi psichici )
- Farmaci antitumorali con il principio attivo procarbazina (Natulan®)
- Antitussivi con il principio attivo destrometorfano (Bisolvon Tosse Sedativo®, Nirolex Tosse Secca®)
- Antibiotico furazolidone
.
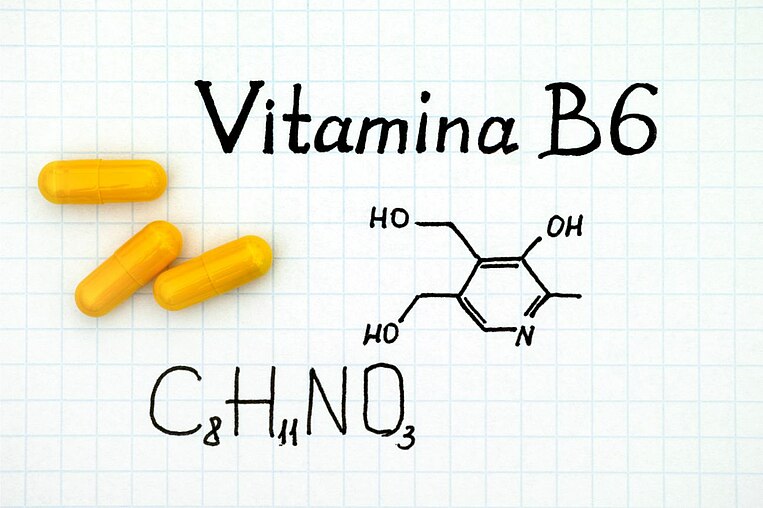
La vitamina B6 per il metabolismo dell’ormone del sonno e della veglia
Meccanismo d’azione
La vitamina B6, necessaria alla produzione di neurotrasmettitori, favorisce la sintesi della serotonina, l’ormone della veglia, dall’aminoacido triptofano. La serotonina, che ha un effetto rilassante e migliora l’umore, è anche la sostanza di base per la melatonina, l’ormone del sonno. La vitamina B6 svolge dunque una funzione sia antidepressiva sia di regolazione del ritmo sonno-veglia. Una sua carenza può pertanto provocare una maggiore irritabilità, stati d’animo depressivi e disturbi del sonno.
Uno studio di grandi dimensioni condotto in Asia ha mostrato come le donne con una scarsa qualità del sonno avessero un apporto di vitamina B6 significativamente inferiore. In alcuni casi la vitamina B6 ha aumentato la quantità di melatonina nel sangue dei bambini, mentre negli uomini il trattamento non ha avuto alcun effetto. Il potenziale della vitamina B6 su altri gruppi di persone sarà esplorato in altri studi.
Dosaggio e consigli sull’assunzione
In caso di disturbi del sonno, gli esperti in micronutrienti consigliano di assumere da 2 a 5 milligrammi di vitamina B6, idealmente assieme a un preparato contenente altre vitamine del gruppo B, come l’acido folico, e minerali come lo zinco e il magnesio, altrettanto importanti nel metabolismo del sonno.
Da considerare in caso di gravidanza e assunzione di farmaci
Durante la gravidanza e l’allattamento le donne dovrebbero assumere dosi elevate di vitamina B6 solo in presenza di una comprovata carenza e dopo aver consultato il proprio medico.
Il magnesio favorisce il rilassamento prima di coricarsi
Meccanismo d’azione del magnesio
Il magnesio è un minerale importante per la corretta funzionalità dei nervi. La sua azione si estende a tutte le attività neurologiche, influenzando umore, onde cerebrali e sonno. Un apporto insufficiente di magnesio ai neuroni può provocare danni ai nervi e l’insorgenza di malattie neurologiche. Un sintomo può essere rappresentato dai disturbi del sonno. In presenza di stress, depressione e disturbi del sonno si osserva spesso una carenza di magnesio.
Questo minerale ha inoltre un effetto rilassante e distensivo e può essere d’aiuto nel trattamento dei disturbi del sonno provocati da crampi muscolari o dalla sindrome delle gambe senza riposo (tensioni, strappi o anche formicolii alle gambe a riposo).
I ricercatori ipotizzano anche un suo ruolo nella produzione della melatonina, poiché un ormone coinvolto in questo processo necessita di magnesio. In uno studio condotto su 46 persone in età avanzata è stato possibile osservare un aumento dei livelli di melatonina dopo l’assunzione di 500 milligrammi di magnesio, con un sensibile miglioramento della qualità e della durata del sonno. Alcuni studi mostrano inoltre come l’assunzione di magnesio possa migliorare la resistenza psichica, ridotta dalla mancanza di riposo.
Magnesio: dosaggio e consigli sull’assunzione
A seconda della gravità dei disturbi del sonno, si consiglia di assumere da 200 a 600 milligrammi di magnesio fino a un’ora prima di coricarsi,
preferibilmente insieme ai pasti per aumentarne la tollerabilità. Le proteine e la vitamina D ne favoriscono inoltre l’assorbimento intestinale.
Nei soggetti sensibili il magnesio può provocare diarrea. In questi casi le quantità dovrebbero mantenersi al di sotto dei 300 milligrammi ed essere suddivise in più dosi. Se assunte per periodi prolungati in assenza di un deficit, le dosi di magnesio non dovrebbero superare i 250 milligrammi.
Magnesio: esami di laboratorio
Un controllo dei livelli di magnesio nel sangue può essere utile in presenza di disturbi del sonno. L’analisi dovrebbe essere eseguita sul sangue intero, poiché i globuli rossi contengono una quantità di magnesio tripla rispetto al siero (la parte liquida del sangue) e i valori così ottenuti sono più significativi. I valori normali del magnesio nel sangue intero sono compresi tra 1,38 e 1,5 millimoli per litro.
Magnesio: da considerare in caso di assunzione di farmaci o insufficienza renale
Il magnesio non dovrebbe essere assunto in concomitanza con determinati antibiotici poiché le sostanze si contrastano a vicenda nel processo di assorbimento da parte dell’organismo. Tra questi figurano gli antibiotici aminoglicosidici e le tetracicline, con i principi attivi nitrofurantoina (Neofurandantin®, Furedan®) o penicillamina (Pemine®).
Lo stesso vale per i farmaci contro l’osteoporosi del gruppo dei bisfosfonati, con principi attivi quali l’acido alendronico (Fosamax®, Adronat®), l’acido clodronico (Clodron®), l’acido etidronico (Etidron®), l’acido ibandronico (Bondronat®), l’acido pamidronico (Texpami®), l’acido risedronico (Actonel®) e l’acido tiludronico (Tildren®).
I soggetti con malattie renali croniche non dovrebbero integrare il magnesio, perché i reni indeboliti non riescono a eliminarne la quantità in eccesso, che può quindi accumularsi nel sangue.
Lavanda: sedativa e calmante
Meccanismo d’azione della lavanda
La lavanda (Lavandula angustifolia), e in particolare l’olio ricavato dai suoi fiori, sono noti da tempo per il loro effetto calmante, sedativo e spasmolitico, dovuto principalmente all’acetato di linaline, che esercita un’azione benefica sul sistema nervoso centrale.
La lavanda può aiutare a combattere i disturbi legati all’ansia che impediscono di dormire: l’azione ansiolitica dell’olio di lavanda è stata osservata in uno studio controllato con un placebo, che è risultato nettamente inferiore. L’olio di lavanda ha influenzato positivamente la qualità e la durata del sonno, senza provocare effetti collaterali negativi come la sonnolenza. Le potenzialità effettive della lavanda dovrebbero essere valutate in studi di più ampio respiro.
In uno studio iniziale, un trattamento aromaterapico con olio essenziale di lavanda ha portato ad un moderato miglioramento dei disturbi del sonno.

Lavanda: dosaggio e consigli sull’assunzione
Nel caso dei disturbi del sonno lievi può essere sufficiente versare una goccia di olio di lavanda sul cuscino o bere un tè contenente lavanda. Se invece i disturbi sono costanti o ricorrenti, è consigliabile l’assunzione di lavanda sotto forma di estratto o olio essenziale. La dose giornaliera è compresa tra 20 e 80 milligrammi di olio, ovvero tra una e quattro gocce. Per l'estratto, si consigliano invece da 25 a 50 milligrammi.
Consiglio
È importante assicurarsi che i prodotti siano di alta qualità e contengano estratti di vera lavanda (Lavandula angustifolia). La lavanda latifolia (Lavandula latifolia) e la lavanda stecade o selvatica (Lavandula stoechas) contengono maggiori quantità di chetoni monoterpenici, composti del carbonio che in dosi elevate possono essere tossici per i nervi, nonché provocare aborto, danni epatici e crampi.
Lavanda: da considerare nei bambini e in caso di gravidanza e assunzione di farmaci
L’olio di lavanda non dovrebbe essere impiegato nei bambini di età inferiore a dodici anni. Gli oli essenziali spesso usati contro i disturbi del sonno possono provocare paralisi respiratorie, in particolare nei bambini al di sotto dei due anni di età.
L’utilizzo dell’olio di lavanda durante la gravidanza e l’allattamento per il trattamento dei disturbi del sonno non è stato studiato a sufficienza. In caso di dubbi è opportuno rivolgersi al proprio medico.
Si sospetta che l’assunzione di olio di lavanda possa influire sull’efficacia di sonniferi e tranquillanti, tra cui i barbiturici, come il metoesitale e il tiopentale (Trapanal®), e le benzodiazepine, come l’alprazolam (Xanax®) e il diazepam (Valium®) anche se questa supposizione non trova conferma sufficiente negli studi disponibili. In ogni caso l’olio di lavanda non dovrebbe essere assunto insieme ai suddetti farmaci.
I principi attivi con azione sedativa possono pregiudicare la reattività e ridurre le capacità necessarie alla guida di un veicolo o all’impiego di macchinari, in particolare se assunti insieme all’alcol.
L’effetto calmante della melissa contro stress e stati di irritazione
Meccanismo d’azione della melissa
La melissa, che ha l’effetto principale di calmare il sistema nervoso, allevia disturbi del sonno, agitazione e irritabilità. L’azione della pianta è dovuta agli oli essenziali, ai flavonoidi e ai tannini contenuti nelle sue foglie. Negli studi condotti, la melissa ha mostrato di possedere proprietà in grado di migliorare l’umore, ridurre lo stress e mitigare l’ansia: in uno studio clinico, i partecipanti, affetti da lievi disturbi di ansia e sonno, hanno ricevuto un estratto standardizzato di melissa (due dosi da 300 milligrammi al giorno con l’otto percento di acido rosmarinico). Dopo 15 giorni, l’85% dei soggetti ha riportato un netto miglioramento dei disturbi del sonno e il 70% la quasi totale scomparsa degli stati d’ansia.
Melissa: dosaggio e consigli sull’assunzione
La melissa può essere assunta sotto forma di tè o capsule. Il tè, preparato con 1.500-4.500 milligrammi di pianta essiccata e 150 millilitri di acqua calda, va bevuto due-tre volte al giorno.
Le capsule a base di estratto sono più semplici da usare. La dose giornaliera consigliata è di 600 milligrammi di estratto di melissa prima di coricarsi, da ridurre qualora la si assuma insieme ad altre sostanze vegetali ad azione sedativa: 240 milligrammi sono ad esempio sufficienti in combinazione con la valeriana. Nei preparati misti le dosi sono equilibrate tra loro.
Melissa: da considerare nei bambini e in caso di gravidanza e malattie della tiroide
L’uso della melissa durante la gravidanza e l’allattamento non è stato sufficientemente studiato, pertanto la sua assunzione deve essere preventivamente discussa con un medico.
Negli studi di laboratorio le preparazioni a base di melissa hanno influenzato gli ormoni tiroidei. I soggetti con malattie della tiroide (ipotiroidismo) non dovrebbero assumere dosi elevate di melissa senza aver prima consultato un medico.
I principi attivi con azione sedativa possono pregiudicare la reattività e ridurre le capacità necessarie alla guida di un veicolo o all’impiego di macchinari, in particolare se assunti insieme all’alcol.
Irrequietezza e ansia: dal luppolo un aiuto contro i disturbi del sonno
Meccanismo d’azione del luppolo
Il luppolo (Humulus lupulus) è una pianta officinale nota da tempo impiegata per combattere nervosismo, stress, irrequietezza interiore o disturbi del sonno. Il luppolo contiene una particolare sostanza amara che negli studi di laboratorio e sugli animali ha mostrato un effetto calmante e sedativo, pienamente riconosciuto sulla base della lunga applicazione pratica.
Il luppolo viene comunemente mescolato con altre piante officinali. Le sperimentazioni cliniche con combinazioni a base di luppolo (melissa e valeriana) hanno avuto esiti positivi. Uno studio è giunto alla conclusione che l’impiego di valeriana e luppolo accorci il tempo necessario per addormentarsi. Lo studio ha verificato l’efficacia della combinazione di 500 milligrammi di estratto di valeriana e 120 milligrammi di luppolo rispetto al placebo e al solo estratto di valeriana. La combinazione ha mostrato un effetto chiaramente superiore in relazione al tempo necessario a prendere sonno, mentre il placebo e la valeriana da sola non hanno sortito alcun effetto in tal senso.
Luppolo: dosaggio e consigli sull’assunzione
Il luppolo può essere assunto sotto forma di tè, gocce, confetti o capsule. Il tè si prepara con l’infusione di 500-1.000 milligrammi di coni di luppolo essiccati in 150-200 millilitri di acqua calda e va bevuto fino a quattro volte al giorno.
Nel caso dei prodotti in capsule gli esperti in micronutrienti consigliano di assumere da 50 a 150 milligrammi di estratto di luppolo un’ora prima di coricarsi.
Luppolo: da considerare in caso di gravidanza e assunzione di farmaci
L’azione del luppolo in gravidanza non è ancora stata oggetto di ricerca. Non se ne ipotizzano effetti nocivi, ma per maggiore sicurezza la sua eventuale assunzione dovrebbe essere concordata con il medico curante. Non si dispone di dati neppure per i bambini di età inferiore a dodici anni, ai quali non dovrebbe essere quindi somministrato.
Ad oggi non è possibile escludere interazioni tra farmaci e prodotti a base di luppolo ad alto dosaggio, soprattutto nel caso di preparati con un’azione sul sistema nervoso centrale, come tranquillanti o antipsicotici (medicinali con effetto calmante e antipsicotico). L’assunzione dovrebbe pertanto essere preventivamente discussa con un medico.
I principi attivi con azione sedativa possono pregiudicare la reattività e ridurre le capacità necessarie alla guida di un veicolo o all’impiego di macchinari, in particolare se assunti insieme all’alcol.
GABA: impiego per rallentare l’attività cerebrale
Meccanismo d’azione dell’acido gamma-aminobutirrico (GABA)
L’acido gamma-aminobutirrico (GABA), uno dei principali neurotrasmettitori inibitori del cervello, attenua la sovreccitazione dei neuroni. Le funzioni dell’organismo vengono eseguite a una velocità inferiore, con comparsa di stanchezza, rilassamento muscolare e riduzione della sensibilità al dolore.
Nel diencefalo il GABA partecipa all’avvio e al mantenimento dello stato di sonno. Squilibri nel bilancio del GABA e bassi livelli ematici di questa sostanza possono a loro volta causare disturbi del sonno e altri problemi, come dolori cronici o depressione.
Sembra inoltre che il GABA influenzi positivamente le funzioni cerebrali, riuscendo ad alleviare l’ansia e a ridurre lo stress psichico. Uno studio ha mostrato gli effetti favorevoli sul sonno dell’assunzione di 100 milligrammi di GABA 30 minuti prima di coricarsi.
Il parere degli esperti
Al momento non è noto se il GABA sia in grado di superare la barriera ematoencefalica, anche se vari esperimenti hanno evidenziato la sua influenza sulle funzioni cerebrali (come i processi cognitivi) in caso di somministrazione orale. Il GABA riesce quindi a raggiungere il cervello oppure agisce con un altro meccanismo, ad esempio agendo attraverso l’ipofisi e favorendo il rilascio dell’ormone della crescita somatropina, responsabile di crescita, massa muscolare e rigenerazione.
GABA: dosaggio e consigli sull’assunzione
In caso di disturbi del sonno si consigliano da 100 a 500 milligrammi la sera prima di coricarsi, preferibilmente a stomaco vuoto (almeno due ore dopo la cena).
GABA: da considerare in caso di gravidanza/allattamento ed epilessia
L’assunzione di GABA durante la gravidanza e l’allattamento è sconsigliata per motivi di sicurezza vista la mancanza di prove sufficienti in tal senso.
Chi soffre di epilessia dovrebbe assumere il GABA solo dopo aver consultato un medico. I farmaci prescritti contro gli attacchi epilettici possono aumentare la quantità di GABA presente per natura nell’organismo, con conseguente spossatezza e aumento della sonnolenza. Al gruppo dei farmaci per l’epilessia (antiepilettici) appartengono il fenobarbital (Luminal®), il primidone (Mysoline®) o le benzodiazepine clonazepam (Rivotril®) e midazolam (Buccolam®), nonché l’acido valproico (Convulex®), la carbamazepina (Tegretol®, Carbamazepina Eg®) e la fenitoina (Aurantin®, Dintoina®).
L'L-teanina calma i nervi e favorisce un buon sonno ristoratore
Effetto dell'L-teanina sui disturbi del sonno
L'L-teanina è un aminoacido presente principalmente nel tè verde. Si ritiene che abbia un effetto calmante: attenua i segnali nervosi nel cervello, riducendo così l'ansia e lo stress. Inoltre, abbassa la concentrazione di ormoni dello stress. L'L-teanina favorisce il rilassamento senza causare sonnolenza. In numerosi studi sugli animali, l'L-teanina non solo ha avuto un effetto ansiolitico, ma ha anche protetto il sistema nervoso e rafforzato la memoria.
In uno studio di alta qualità, l'L-teanina ha attenuato l'insonnia e migliorato la qualità del sonno nella maggior parte degli adulti sani partecipanti, portando alla diminuzione dei sintomi dello stress e dell'uso di farmaci contro l'insonnia. In studi preliminari, l'L-teanina ha anche migliorato la soddisfazione delle persone affette da disturbi d'ansia per la qualità del riposo e i disturbi del sonno nei soggetti depressi. Un articolo panoramico ha confermato l'effetto di questa sostanza sulla qualità del sonno di ragazzi affetti da ADHD (disturbo da deficit di attenzione e iperattività). Il trattamento ha influenzato la qualità del sonno ma non il tempo necessario per addormentarsi o la durata del sonno.
L'L-teanina favorisce il rilassamento. I dati suggeriscono che l'L-teanina potrebbe essere utile in caso di disturbi del sonno. Non si conoscono alcuni effetti collaterali forti, pertanto l'L-teanina è considerata un rimedio naturale sicuro per favorire il riposo.
Dosaggio e consigli sull’assunzione dell'L-teanina
Negli studi sono state solitamente impiegate dosi da 200 milligrammi di L-teanina e pertanto, a chi soffre di disturbi del sonno, gli esperti in micronutrienti consigliano di assumere da 100 a 200 milligrammi di l-teanina al giorno prima di coricarsi. Sono disponibili anche preparati combinati contenenti altre sostanze che favoriscono il sonno, nel qual caso il dosaggio è generalmente più basso. Idealmente i preparati dovrebbero essere assunti a stomaco vuoto, perché i pasti ad alto contenuto proteico potrebbero interferire con l'assorbimento dell'L-teanina.
Non si può escludere che, se assunto a dosi elevate, questo nutriente interferisca con la capacità di guidare veicoli o impiegare macchine. Tuttavia, questo effetto non è stato osservato in caso di assunzione di 200 milligrammi di L-teanina al giorno.
Consiglio
L'L-teanina è contenuta anche nel tè nero, ma la quantità è ridotta e variabile e la caffeina in esso presente ha effetto stimolante e quindi agisce in modo negativo sui disturbi del sonno.
L-teanina: da considerare in caso di gravidanza, allattamento, malattie e assunzione di farmaci
In assenza di dati sufficienti sull'uso dell'L-teanina durante la gravidanza e l'allattamento, se ne sconsiglia l'impiego per motivi di sicurezza.
A causa dell'effetto ipotensivo dell'L-teanina, le persone che soffrono di pressione bassa dovrebbero discutere del suo uso con il proprio medico, mentre coloro che assumono farmaci antipertensivi dovrebbero tenere sotto controllo la pressione arteriosa.
L'L-teanina potrebbe intensificare l'effetto dell'alcol e dei farmaci neuroattivi. Pertanto, se si assumono farmaci per il trattamento di disturbi psichici o nervosi, occorre consultarsi con il proprio medico. È ad esempio il caso delle benzodiazepine (come il diazepam [Valium®] o il bromazepam [Lexotan®]), dei barbiturici (come il fenobarbital [Luminale®]) e medicinali simili.
Negli esperimenti sugli animali è stato dimostrato che l'L-teanina potenzia gli effetti di alcuni farmaci antitumorali a base dei principi attivi doxorubicina o adriamicina (come Adriblastina®, Myocet®) e pertanto la loro assunzione in concomitanza dovrebbe essere discussa con il medico.
Dosaggi in breve
Dosi giornaliere consigliate in caso di disturbi del sonno
Vitamine | |
|---|---|
Vitamina B6 | da 2 a 5 milligrammi (mg) |
Oligoelementi | |
|---|---|
Magnesio | da 200 a 600 milligrammi |
Flavonoidi | |
|---|---|
Lavanda | Olio: da 20 a 80 milligrammi (mg) Estratto: da 25 a 50 milligrammi |
Estratto di melissa | da 200 a 600 milligrammi |
Estratto di luppolo | da 50 a 150 milligrammi |
Altre sostanze nutritive | |
|---|---|
L-triptofano | da 250 a 3.000 milligrammi alla sera |
Acido gamma-aminobutirrico | da 100 a 500 milligrammi |
L-teanina | da 100 a 200 milligrammi |
Esami di laboratorio consigliati in breve
Esami del sangue consigliati in caso di disturbi del sonno
Valori normali | |
|---|---|
Magnesio | da 1,38 a 1,50 millimoli per litro (mmol/l) (sangue intero) da 0,8 a 1,1 millimoli per litro (siero) |
Riepilogo
I disturbi del sonno sono un fenomeno molto diffuso, che colpisce dal 20 al 30 percento della popolazione e, oltre a provocare stress psicologico, a lungo andare si ripercuote negativamente anche sull’organismo. Un corretta igiene del sonno può contrastare questi disturbi. Nei casi gravi si ricorre all’impiego di farmaci con azione sedativa e calmante, che possono avere forti effetti collaterali. Un’alternativa più delicata e pressoché priva di effetti collaterali è offerta dalla medicina dei micronutrienti.
Come precursore della melatonina, l’ormone del sonno, l’aminoacido triptofano partecipa indirettamente al ritmo sonno-veglia e può aiutare ad addormentarsi. La produzione della melatonina richiede inoltre la presenza di vitamina B6 e magnesio. In concomitanza con i disturbi del sonno si osserva spesso anche una carenza di magnesio, un minerale importante per i nervi. Anche chi la notte viene svegliato da crampi muscolari può assumere magnesio, che ha un effetto distensivo e rilassante sulla muscolatura.
I preparati vegetali ricavati da luppolo, lavanda o melissa hanno un’azione essenzialmente calmante e per questo sedativa. Anche il neurotrasmettitore acido gamma-aminobutirrico (GABA) e l'aminoacido L-teanina favoriscono il rilassamento e un sonno ristoratore, oltre a essere d’aiuto contro i disturbi dell’ansia e lo stress psichico quando sono causa di disturbi del sonno.
Indice degli studi e delle fonti
[No authors listed] (2006): L-Tryptophan. Monograph. Altern Med Rev. 2006, 11(1):52-6. www.ncbi.nlm.nih.gov/pubmed/16597195, consultato il: 08.05.2018.
Abbasi, B. et al. (2012): The effect of magnesium supplementation on primary insomnia in elderly: A double-blind placebo-controlled clinical trial. J Res MedSci. 17(12):1161-9. https://www.ncbi.nlm.nih.gov/pubmed/23853635, consultato il: 15.03.2018.
Abdou A.M. et al. (2006): Relaxation and immunity enhancement effects of g-aminobutyric acid (GABA) administration in humans. Biofactors 26:201–208. https://www.ncbi.nlm.nih.gov/pubmed/16971751, consultato il: 20.03.2018.
Becker, C. (2005): Schlafstörungen sind ernst zu nehmen. Pharmazeutische Zeitung 44/2005. https://www.pharmazeutische-zeitung.de/index.php?id=28380, consultato il: 12.03.2018.
Biesalski, H.K. (2016): Vitamine und Minerale. Georg Thieme Verlag 2016.
Biesalski, H.K. et al. (2010): Ernährungsmedizin. 4. Aufl. Georg Thieme Verlag Stuttgart.
Boonstra, E. et al. (2015): Neurotransmitters as food supplements: the effects of GABA on brain and behavior. Front Psychol. 2015; 6: 1520. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC4594160/, consultato il: 20.03.2018.
Brzezinski, A. et al. (2005): Effects of exogenous melatonin on sleep: a meta-analysis. Sleepmedicine Reviews 2005,9(1):41-50. http://www.smrv-journal.com/article/S1087-0792(04)00060-7/abstract?cc=y=, consultato il: 15.03.2018.
Cases, J. et al. (2011): Pilot trial of Melissa officinalis L. leaf extract in the treatment of volunteers suffering from mild-to-moderate anxiety disorders and sleep disturbances. Med J Nutrition Metab. 2011 Dec; 4(3):211-218. https://www.ncbi.nlm.nih.gov/pubmed/22207903, consultato il: 22.03.2018
Cernya, A. & Schmid, K. (1999): Tolerability and efficacy of valerian/lemon balm in healthy volunteers (a double-blind, placebo-controlled, multicentre study). Fitoterapia 70(3): 221-228. https://www.sciencedirect.com/science/article/abs/pii/S0367326X99000180, consultato il: 28.05.2018.
Eby, G.A. et al. (2006): Rapid recovery from major depression using magnesium treatment. Medical Hyotheses 2006,67(2):362-370. http://www.medical-hypotheses.com/article/S0306-9877(06)00103-4/fulltext, consultato il: 15.03.2018.
European Medicines Agency (2013): Community herbal monograph on Melissa officinalis L., folium. http://www.ema.europa.eu/docs/en_GB/document_library/Herbal_Community_herbal_monograph/2013/08/WC500147189.pdf, consultato il: 22.03.2018.
European Medicines Agency (2013): Lavender oil. http://www.ema.europa.eu/docs/en_GB/document_library/Herbal_-_Summary_of_assessment_report_for_the_public/2014/06/WC500168589.pdf, consultato il: 22.03.2018.
European Medicines Agency (2014): Assessment report on Humulus lupulus L., flos. http://www.ema.europa.eu/docs/en_GB/document_library/Herbal_-_HMPC_assessment_report/2014/08/WC500170935.pdf, consultato il: 23.03.2018.
European Medicines Agency (2014): Community herbal monograph on Humulus lupulus L., flos. http://www.ema.europa.eu/docs/en_GB/document_library/Herbal_-_Community_herbal_monograph/2014/08/WC500170937.pdf, consultato il: 23.03.2018.
Gahr, M. (2017): Diagnostik und Therapie von Schlafstörungen beim Hausarzt. MMW Fortschritte der Medizin 2017. 14/159.
Gensthaler, G. (2016): Sanfter Schmeichler für die Sinne. Pharmazeutische Zeitung 11/2016. https://ptaforum.pharmazeutische-zeitung.de/index.php?id=8840, consultato il: 22.03.2018.
Griese, N. et al. (2009): Spürsinn und Sensibilität zeigen. Pharmazeutische Zeitung 07/2009. www.pharmazeutische-zeitung.de, consultato il: 12.03.2018.
Gröber, U. (2011): Mikronährstoffe. Metabolic Tuning – Prävention – Therapie. Wissenschaftliche Verlagsgesellschaft Stuttgart.
Gröber, U. (2014): Arzneimittel und Mikronährstoffe – Medikationsorientierte Supplementierung. 3. Aufl. Wissenschaftliche Verlagsgesellschaft Stuttgart.
Gröber, U. (2015): Interaktionen – Arzneimittel und Mikronährstoffe. Wissenschaftliche Verlagsgesellschaft Stuttgart 2015.
Gröber, U. (2010): Mikronährstoffe. Metabolic Tuning – Prävention – Therapie. 3. Aufl. Wissenschaftliche Verlagsgesellschaft mbH Stuttgart.
Hajak, G. et al. (1991): The influence of intravenous L-tryptophan on plasmamelatonin and sleep in men. Pharmacopsychiatry. 1991 Jan;24(1):17-20. https://www.ncbi.nlm.nih.gov/pubmed/2011617, consultato il: 15.03.2018.
Hohmann-Jeddi, C. (2014): Frauen schlafen anders. Pharmazeutische Zeitung 37/2014. https://www.pharmazeutische-zeitung.de/index.php?id=54032, consultato il: 12.03.2018.
Huang, Y. C. et al. (2013): Sleep Quality in the Survival of Elderly Taiwanese: Roles for Dietary Diversity and Pyridoxine in Men and Women. J Am Coll Nutr. 2013;32(6):417-27. https://www.ncbi.nlm.nih.gov/pubmed/24606715, consultato il: 30.5.2018.
Hüttemann, D. (2017): Verhaltenstherapie an erster Stelle. Pharmazeutische Zeitung 24/2017. https://www.pharmazeutische-zeitung.de/index.php?id=69891, consultato il: 12.03.2018.
Kasper, S. et al. (2010): Silexan, an orally administered Lavandula oil preparation, is effective in the treatment of 'subsyndromal' anxiety disorder: a randomized, double-blind, placebo controlled trial. IntClinPsychopharmacol. 2010 Sep;25(5):277-87. https://www.ncbi.nlm.nih.gov/pubmed/20512042, consultato il: 22.03.2018.
Kennedy, D. O. et al. (2006): Anxiolytic effects of a combination of Melissa officinalis and Valeriana officinalis during laboratory induced stress. Phytother Res. 2006 Feb;20(2):96-102. https://www.ncbi.nlm.nih.gov/pubmed/16444660, consultato il: 22.03.2018.
Kennedy, D.O. et al. (2002): Modulation of mood and cognitive performance following acute administration of Melissa officinalis (lemon balm).
Kennedy, D.O. et al. (2003): Modulation of mood and cognitive performance following acute administration of single doses of Melissa officinalis (Lemon balm) with human CNS nicotinic and muscarinic receptor-binding properties. Neuropsychopharmacology. 2003 Oct;28(10):1871-81. https://www.ncbi.nlm.nih.gov/pubmed/12888775, consultato il: 22.03.2018.
Kennedy, D.O. Et al. (2002): Modulation of mood and cognitive performance following acute administration of Melissa officinalis (lemon balm). PharmacolBiochemBehav. 2002 Jul;72(4):953-64. https://www.ncbi.nlm.nih.gov/pubmed/12062586, consultato il: 22.03.2018.
Koetter, U. et al. (2007): A randomized, double blind, placebo-controlled, prospective clinical study to demonstrate clinical efficacy of a fixed valerian hops extract combination (Ze 91019) in patients suffering from non-organic sleep disorder. Phytother Res. 2007 Sep;21(9):847-51. https://www.ncbi.nlm.nih.gov/pubmed/17486686, consultato il: 23.03.2018.
Lewith, G.T. et al. (2005): A single-blinded, randomized pilot study evaluating the aroma of Lavandula angustifolia as a treatment for mild insomnia. J Altern Complement Med. 2005 Aug;11(4):631-7. https://www.ncbi.nlm.nih.gov/pubmed/16131287?dopt=Abstract, consultato il: 22.03.2018.
Lichstein, K.L. et al. (2008): Vitamins and Sleep: An Exploratory Study. Sleep Med. 9(1): 27–32. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC2174691/, consultato il: 30.5.2018.
Mende, A. (2012): Wach wider Willen. Pharmazeutische Zeitung 18/2012. https://www.pharmazeutische-zeitung.de/index.php?id=41861, consultato il: 12.03.2018.
Meyer, G. et al. (2009): S3- Leitlinie. Nicht erholsamer Schlaf/Schlafstörungen. Somnologie. 2009;13:4–160. http://www.dgsm.de/downloads/akkreditierung_ergebnisqualitaet/S3-Leitlinie_Nicht_erholsamer_Schlaf-Schlafstoerungen.pdf, consultato il: 12.03.2018.
Muñoz-Hoyos, A. et al. (1996): Pineal response after pyridoxine test in children. J NeuralTransm (Vienna) 103(7):833-42. http://www.ncbi.nlm.nih.gov/pubmed/8872867, consultato il: 30.5.2018.
Nakamura, H. et al. (2009): Psychological stress-reducing effect of chocolate enriched with gamma-aminobutyric acid (GABA) in humans: assessment of stress using heart rate variability and salivary chromogranin A. Int J Food Sci Nutr. 2009;60 Suppl 5:106-13. https://www.ncbi.nlm.nih.gov/pubmed/19462324, consultato il: 20.03.2018.
Nieber, K. (2010): Wenn Medikamente wach halten. Pharmazeutische Zeitung 36/2010. https://www.pharmazeutische-zeitung.de/index.php?id=35147, consultato il: 12.03.2018.
Peuhkuri, K. et al. (2012): Dietaryfactors and fluctuatinglevels of melatonin. Food Nutr Res. 2012;56. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC3402070/, consultato il: 30.5.2018.
Plante, D.T. et al. (2012): Reduced γ-Aminobutyric Acid in Occipital and Anterior Cingulate Cortices in Primary Insomnia: a Link to Major Depressive Disorder? Neuropsychopharmacology. 2012 May; 37(6): 1548–1557. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC3327859/, consultato il: 20.03.2018.
Riemann, D. et al. (2002): The tryptophan depletion test: impact on sleep in primary insomnia - a pilot study. Psychiatry Res. 109(2):129-35. https://www.ncbi.nlm.nih.gov/pubmed/11927137, consultato il: 15.03.2018.
Salter, S. et al. (2010): Treating primary insomnia. The efficacy of valerian and hops. Australian Family Physician, 2010;39(6):433-437. https://www.racgp.org.au/afp/201006/37659, consultato il: 23.03.2018.
Santini, F. et al. (2003): In vitro assay of thyroid disruptors affecting TSH-stimulated adenylate cyclase activity. J EndocrinolInvest. 2003 Oct;26(10):950-5. https://www.ncbi.nlm.nih.gov/pubmed/14759065, consultato il: 22.03.2018.
Schellenberg, R. et al. (2004): The fixed combination of valerian and hops (Ze91019) acts via a central adenosine mechanism. Planta Med. 2004 Jul;70(7):594-7. https://www.ncbi.nlm.nih.gov/pubmed/15254851, consultato il: 23.03.2018.
Schellerer, S. (2005): Schlaflos durch die Nacht. Pharmazeutische Zeitung 20/2005. https://www.pharmazeutische-zeitung.de/index.php?id=27830, consultato il: 12.03.2018.
Schersch, S. (2009): Ursache für psychische Krankheiten. Pharmazeutische Zeitung 35/2009. https://www.pharmazeutische-zeitung.de/index.php?id=30760, consultato il: 12.03.2018.
Sellerberg, U.: Entspannung für Psyche und Bauch. Pharmazeutische Zeitung/pta-Forum online. https://ptaforum.pharmazeutische-zeitung.de/index.php?id=78, consultato il: 22.03.2018.
Siebenand, S. (2010): Lavendelöl zur Anxiolyse. Pharmazeutische Zeitung 36/2010. https://www.pharmazeutische-zeitung.de/index.php?id=35169, consultato il: 22.03.2018.
Silber, B.Y. et al. (2010): Effects of tryptophan loading on human cognition, mood, and sleep. NeurosciBiobehav Rev. 34(3):387-407. https://www.ncbi.nlm.nih.gov/pubmed/19715722, consultato il: 14.03.2018.
Tanabe, K. et al. (1998): Efficacy of oral magnesium administration on decreased exercise tolerance in a state of chronic sleep deprivation. JpnCirc J. 1998 May;62(5):341-6. https://www.ncbi.nlm.nih.gov/pubmed/9626901, consultato il: 15.03.2018.
Voderholzer, U. et al. (2006): Sleep in obsessive compulsive disorder: polysomnographic studies under baseline conditions and after experimentally induced serotonin deficiency. Eur Arch PsychiatryClinNeurosci. 257(3):173-82. www.ncbi.nlm.nih.gov/pubmed/17149537, consultato il: 15.03.2018.
Weeks, B.S. (2009): Formulations of dietary supplements and herbal extracts for relaxation and anxiolytic action: Relarian. MedSciMonit. 2009 Nov;15(11):RA256-62. https://www.ncbi.nlm.nih.gov/pubmed/19865069, consultato il: 12.03.2018.
Yamatsu, A. et al. (2015): The Improvement of Sleep by Oral Intake of GABA and Apocynumvenetum Leaf Extract. J NutrSci Vitaminol,61, 182–187, 2015. https://www.jstage.jst.go.jp/article/jnsv/61/2/61_182/_pdf/-char/en, consultato il: 20.03.2018.
Yurcheshen, M. et al. (2015): Updates on Nutraceutical Sleep Therapeutics and Investigational Research. Evidence-Based Complementary and Alternative Medicine, vol. 2015, Article ID 105256, https://www.hindawi.com/journals/ecam/2015/105256/, consultato il: 15.03.2018.