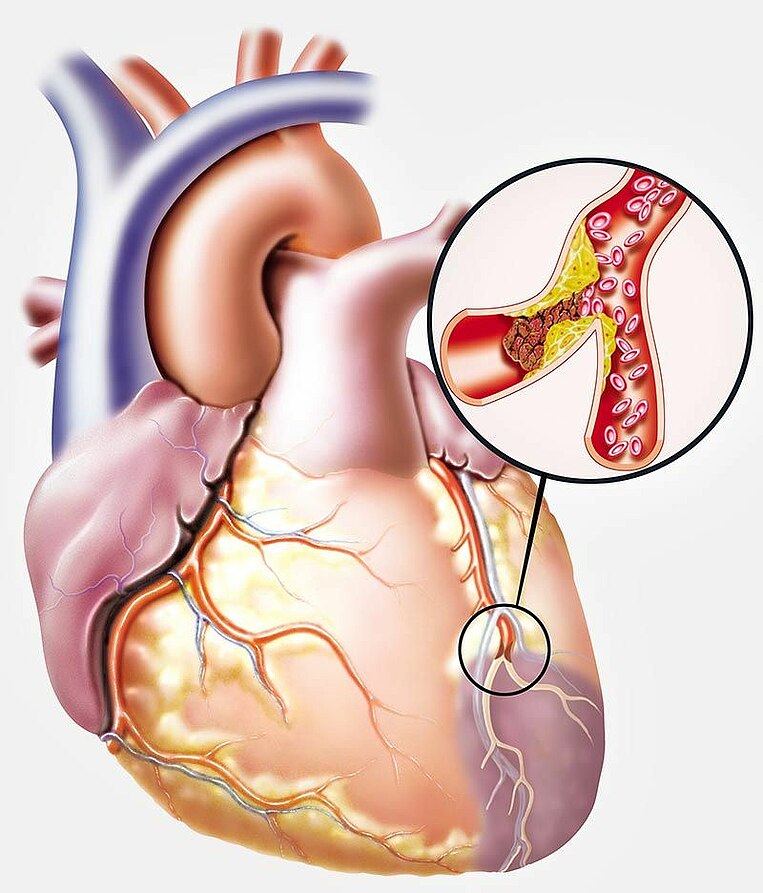
La coronaropatia o malattia coronarica è caratterizzata da una riduzione del flusso sanguigno al muscolo cardiaco dovuta al restringimento delle arterie coronarie, con un conseguente aumento del rischio di infarto cardiaco e ictus. Determinate vitamine e altri nutrienti sono importanti per il funzionamento delle arterie coronarie e possono arrestare la progressione della malattia. Scoprite di quali si tratta e come utilizzarli al meglio nell’ambito della medicina dei micronutrienti.
Cause e sintomi
La coronaropatia è una malattia delle arterie coronarie, che a seguito di arteriosclerosi (o aterosclerosi) presentano un restringimento patologico e sono indurite. Questa condizione ostacola il flusso sanguigno e impedisce un apporto insufficiente di sangue ossigenato al muscolo cardiaco (insufficienza coronarica).
Cause: importanti fattori di rischio per lo sviluppo di una coronaropatia sono, accanto ad un’alimentazione scorretta, mancanza di movimento, sovrappeso e ipertensione, valori elevati di colesterolo, trigliceridi e omocisteina. Anche le malattie metaboliche, come il diabete mellito, o una trombosi aumentano il rischio.
Sintomi: il sintomo più frequente di una coronaropatia è rappresentato da un dolore improvviso nella regione del cuore, chiamato angina pectoris (costrizione al petto), che può irradiarsi anche ad altre parti del corpo, come il braccio e la mandibola.
Nelle fasi iniziali della patologia, i sintomi si manifestano solo in situazioni di sforzo fisico o di stress, per scomparire dopo pochi minuti, ma con il passare del tempo possono comparire anche se le sollecitazioni sono ridotte. Quando l’intensità e la durata aumentano, si parla di angina pectoris instabile, che in determinate condizioni porta ad un infarto cardiaco. In questo caso una delle coronarie si chiude a tal punto da impedire totalmente il passaggio del sangue e l’apporto di ossigeno al muscolo cardiaco. Solitamente le persone colpite notano un senso di costrizione al torace, affanno o dolore alla parte sinistra del petto.
Obiettivi del trattamento
Qual è il trattamento classico della coronaropatia?
Le persone affette da coronaropatia dovrebbero innanzitutto rinunciare al fumo, seguire un’alimentazione corretta, smaltire il peso in eccesso e svolgere un’attività fisica moderata.
I pazienti vengono comunemente sottoposti a trattamento farmacologico con l’obiettivo di arrestare il danneggiamento delle coronarie ed evitare ulteriori attacchi e complicazioni. I farmaci principali sono:
- I betabloccanti come il bisoprololo (Congescor®) o il metoprololo (Lopresor®) e gli ACE inibitori, che rallentano il battito cardiaco o abbassano la pressione sanguigna, riducendo le sollecitazioni a carico del sistema cardiocircolatorio.
- Gli anticoagulanti (antiaggreganti) come l’acido acetilsalicilico (Aspirina®) e il clopidogrel (Plavix®), che hanno il compito di ridurre il rischio di trombosi e infarti cardiaci.
- Le statine come l’atorvastatina (Torvacol®), che abbassano i lipidi ematici in eccesso e riducono il pericolo di arteriosclerosi.
- I nitrati come l’isosorbide mononitrato (Monoket®), che hanno una rapida azione vasodilatatrice e vengono impiegati negli attacchi cardiaci acuti.
L’aumento dei disturbi nonostante l’assunzione di farmaci richiede solitamente un esame mediante cateterismo cardiaco. Se questo evidenzia una forte vasocostrizione, il passo successivo prevede l’impianto di uno stent o la realizzazione di un bypass.
Gli obiettivi della medicina dei micronutrienti
Alcuni micronutrienti hanno un influsso positivo diretto sulla salute dei vasi sanguigni e possono per questo essere impiegati sia come alternativa sia come complemento alla terapia tradizionale. Determinate sostanze permettono di affrontare direttamente le cause dell’arteriosclerosi e impedirne la progressione, contribuendo inoltre ad evitare i fattori di rischio per la coronaropatia e consentendone il trattamento.
La loro azione è importante soprattutto per ridurre
- il colesterolo in eccesso;
- un livello di omocisteina oltre la norma e
- una pressione sanguigna troppo elevata.
Trattamento con i micronutrienti
Gli acidi grassi omega-3 nella prevenzione della coronaropatia
Meccanismo d’azione degli acidi grassi omega-3
L’acido eicosapentaenoico (EPA) e l’acido docosaesaenoico (DHA), appartenenti al gruppo degli acidi grassi omega-3, contrastano le reazioni infiammatorie nei vasi, riducono i lipidi ematici in eccesso e, con la loro azione vasodilatatrice, contribuiscono ad alleviare l’ipertensione.
Prevenzione dei fattori di rischio: come mostrato dall’analisi di 34 studi, l’assunzione di acidi grassi omega-3 può ridurre la probabilità di una coronaropatia nei soggetti a rischio, ad esempio per un eccesso di lipidi ematici.
Prevenzione della coronaropatia: la valutazione di undici studi con oltre 39.000 partecipanti ha evidenziato la capacità dell’EPA e del DHA di prevenire complicazioni in caso di coronaropatia o dopo un infarto cardiaco. I partecipanti avevano assunto in media 1.800 milligrammi di DHA e EPA al giorno per almeno un anno.
Dosaggio e consigli sull’assunzione degli acidi grassi omega-3
Si consiglia una dose giornaliera compresa tra 1.500 e 2.500 milligrammi con la massima percentuale possibile di EPA (oltre gli 800 milligrammi).L’EPA ha un forte effetto antinfiammatorio. Gli acidi grassi omega-3 andrebbero assunti insieme ai pasti. I preparati in cui gli acidi grassi omega-3 sono presenti nel loro legame naturale sotto forma di trigliceridi vengono assorbiti in maniera ottimale dall’organismo.
Consiglio
Il pesce è la principale fonte alimentare di acidi grassi omega-3. Vegetariani e vegani possono ricorrere a preparati privi di pesce, in cui l’acido grasso omega-3 viene ricavato dalle alghe.
Acidi grassi omega-3: esami di laboratorio
Il DHA e l’EPA si depositano nei globuli rossi e ne ottimizzano le caratteristiche di fluidità. La loro concentrazione nel sangue influenza il rischio di malattie cardiovascolari. In caso di coronaropatia, si consiglia pertanto di determinare l’indice omega-3, che mostra la percentuale degli acidi grassi omega-3 nei globuli rossi.
Il parere degli esperti
L’indice omega-3 in presenza di malattie cardiocircolatorie dovrebbe arrivare fino all’undici percento.
Acidi grassi omega-3: attenzione in caso di assunzione di anticoagulanti
L’assunzione di acidi grassi omega-3 (EPA/DHA) a dosi elevate (oltre i 1.000 milligrammi al giorno) può aumentare il rischio di sanguinamento. Per questo motivo, i pazienti che fanno uso concomitante di anticoagulanti come il warfarin (Coumadin®) e acidi grassi omega-3 (oltre i 1.000 milligrammi al giorno di EPA/DHA) dovrebbero sottoporsi a regolari controlli medici per verificare i loro valori di coagulazione (tempo di protrombina o INR).
L’arginina migliora la funzione delle cellule vascolari
Meccanismo d’azione dell’L-arginina
L’aminoacido L-arginina è il precursore del trasmettitore monossido di azoto (NO), che viene prodotto dalla parete interna dei vasi tramite le cellule endoteliali. L’NO regola la costrizione e la dilatazione dei vasi e, di conseguenza, la pressione sanguigna.
In presenza di una coronaropatia, la parete dei vasi perde la capacità di produrre NO, ma l’L-arginina può contrastare questo processo. Un’analisi di studi di alto livello ha mostrato che la somministrazione di L-arginina migliora la funzione dell’endotelio e abbassa la pressione sanguigna.
Arginina: dosaggio e consigli sull’assunzione
In caso di coronaropatia si consigliano da 2.000 a 6.000 milligrammi di arginina al giorno, da assumere preferibilmente tra i pasti e in più dosi nell’arco della giornata. In questo modo l’arginina viene assorbita al meglio dall’organismo perché non deve competere con altri aminoacidi presenti nel cibo ai fini dell’assorbimento intestinale.
Consiglio
L’acido folico e la vitamina B12 promuovono l’efficacia dell’L-arginina
.La sua assunzione a digiuno può provocare dolori di stomaco e nausea nei soggetti più sensibili, che dovrebbero pertanto accompagnarla con uno spuntino povero di altre proteine, ad esempio frutta e verdura.
Da tenere a mente con l’arginina: limiti della sua efficacia
Nei pazienti con arteriopatia obliterante periferica (“sindrome delle vetrine”), l’assunzione a lungo termine di arginina nell’ambito di vari studi non ha apportato i benefici sperati sulla salute dei vasi. Preoccupazioni sulla sicurezza sono presenti anche nel caso di pazienti che hanno sofferto di infarto miocardico instabile (infarto cardiaco) dopo interventi di bypass, in caso di arteriosclerosi e grave aritmia cardiaca. In questi casi l’eventuale assunzione dell’arginina deve essere decisa e seguita dal medico.
La vitamina K2 impedisce la calcificazione dei vasi
Meccanismo d’azione della vitamina K2
La vitamina K2 è necessaria all’organismo per la coagulazione del sangue, nonché per impedire la formazione di depositi di calcio nelle arterie e ridurre così i casi di calcificazione.
Informazioni
La vitamina K presenta vari sottotipi. Le forme più importanti per l’organismo umano sono la vitamina K1 (fillochinone) e la vitamina K2 (menachinone). La vitamina K1 si ritrova negli ortaggi verdi e in alcuni oli vegetali, mentre la vitamina K2 viene prodotta da batteri. Al contrario della vitamina K1, che viene rapidamente metabolizzata dal fegato, la vitamina K2 raggiunge più agevolmente i vasi sanguigni, dove agisce direttamente. La forma più efficace della vitamina K2 è l’MK-7.
Un primo studio condotto su pazienti affetti da coronaropatia sembra indicare che la vitamina K2 nella forma MK-7 sia in grado di ridurre le calcificazioni già presenti nei vasi.
Uno studio controllato su donne in menopausa ha mostrato inoltre come l’assunzione di 180 microgrammi di vitamina K2 per un periodo di tre anni possa diminuire l’indurimento delle arterie.
La somministrazione di vitamina K potrebbe essere vantaggiosa anche per i soggetti sottoposti a dialisi, particolarmente colpiti da calcificazioni vascolari. Gli effetti positivi della vitamina K sulla salute delle vene devono essere esaminati in maggiore dettaglio mediante ulteriori studi.
Dosaggio e consigli sull’assunzione della vitamina K
In caso di coronaropatia si consiglia l’assunzione quotidiana di almeno 100 microgrammi di vitamina K2, che essendo liposolubile viene meglio assorbita dall’organismo se assunta insieme ai pasti.
Vitamina K2: da considerare in caso di assunzione di anticoagulanti
La vitamina K può ridurre l’efficacia degli anticoagulanti di tipo cumarinico (ad esempio Coumadin®), pertanto la sua assunzione durante la terapia dovrebbe avvenire sempre sotto il controllo del medico, che monitorerà regolarmente il valore di coagulazione nel sangue (tempo di protrombina o di Quick).
Il coenzima Q10 fornisce energia alle cellule del muscolo cardiaco
Meccanismo d’azione del coenzima Q10
Il coenzima Q10 appartiene alle sostanze vitaminosimili, che l’organismo è parzialmente in grado di produrre autonomamente, e svolge un ruolo essenziale nei mitocondri, le centrali energetiche delle cellule. Il coenzima Q10 è responsabile della produzione dell’energia necessaria alla forza muscolare. Sono soprattutto cuore e muscoli a necessitare quantità maggiori di coenzima Q10 se sottoposti a forti sollecitazioni.
Uno studio internazionale ha indicato come i pazienti con insufficienza cardiaca cronica possano migliorare le proprie prestazioni cardiache con l’assunzione giornaliera di tre dosi da 100 milligrammi di coenzima Q10 in aggiunta alla terapia standard, nonché ridurre quasi della metà il rischio di morte cardiaca. Uno studio svedese è giunto ad un risultato simile.
Informazioni
Con l’aumentare dell’età il nostro corpo ha difficoltà sempre maggiori a produrre da sé negli organi le quantità di coenzima Q10 necessarie. All’età di 39-43 anni, la produzione di coenzima Q10 è già ridotta di un terzo rispetto ai 20 anni, a tale riduzione supera la metà una volta giunti all’età di 77-81 anni.
Dosaggio e consigli sull’assunzione del coenzima Q10
In caso di coronaropatia si consigliano da 90 a 500 milligrammi di coenzima Q10 al giorno, possibilmente insieme ai pasti per favorire l’assorbimento di questa sostanza liposolubile.
L’assunzione a lungo termine di dosi elevate (da 600 a 1.200 milligrammi) può in rari casi portare alla comparsa di nausea, disturbi di stomaco, diarrea e malessere.
Coenzima Q10: da considerare in caso di assunzione di anticoagulanti
Il coenzima Q10 può ridurre l’efficacia di determinati anticoagulanti, come quelli di tipo cumarinico tra cui il fenprocumone (Marcumar®) e il warfarin (Coumadin®). Questo tipo di interazione è stato osservato già con dosi da 30 a 100 milligrammi di coenzima Q10 al giorno, pertanto, l’eventuale assunzione va prima discussa con il medico, che monitorerà la coagulazione del sangue mediante il cosiddetto tempo di Quick (tempo di protrombina).
Il magnesio riduce la pressione sanguigna
Meccanismo d’azione del magnesio

Il magnesio, importante per l’equilibrio elettrolitico e la funzione muscolare, è un antagonista del calcio, che, se presente nei muscoli in concentrazioni troppo elevate, può causare contrazioni e crampi. Il magnesio riduce l’afflusso di calcio alle cellule muscolari, rilassando i vasi sanguigni.
Questa sua azione abbassa leggermente la pressione sanguigna e protegge i vasi nelle persone affette da coronaropatia. Una valutazione di 34 studi di alto livello con un totale di oltre 2.000 partecipanti ha mostrato che l’assunzione di 300 milligrammi al giorno di magnesio può abbassare leggermente la pressione sanguigna dopo solo un mese.
In un altro studio la somministrazione quotidiana di 540 milligrammi di magnesio per sei mesi ha migliorato la funzione vascolare e la resistenza fisica dei pazienti con coronaropatia.
Dosaggio e consigli sull’assunzione del magnesio
La quantità giornaliera di magnesio consigliata in caso di coronaropatia è compresa 300 e 1.000 milligrammi, preferibilmente assunti in più dosi singole nell’arco della giornata per aumentarne la tollerabilità.
I medici specializzati in micronutrienti consigliano di solito il magnesio taurato, un composto contenente taurina, che a sua volta supporta la funzione cardiaca rafforzando la contrazione del cuore e stabilizzandone il ritmo.
Informazioni
Il magnesio rimane nell’organismo solo in presenza di molecole che lo legano, la cui produzione in quantità sufficienti richiede circa quattro settimane. Per questo il magnesio dovrebbe essere assunto per periodi prolungati.
Magnesio: esami di laboratorio
Una carenza di magnesio favorisce l’ipertensione. La valutazione di una serie di studi ha tuttavia mostrato come un livello eccessivo di magnesio, superiore a 1,05 millimoli per litro di siero ematico, sia associato ad un aumento del rischio di morte. Un eccesso di magnesio deve pertanto essere evitato, soprattutto nei pazienti con insufficienza cardiaca, attraverso il controllo dei valori ematici.
Il magnesio è presente nell’organismo soprattutto nei globuli rossi (eritrociti), pertanto i suoi livelli dovrebbero essere determinati preferibilmente nel sangue intero, che contiene tutte le cellule ematiche e non solo la componente liquida (siero). La determinazione dei livelli di magnesio nel sangue intero è quindi più significativa rispetto all’esame sul siero.
Il parere degli esperti
I valori normali di magnesio nel sangue intero sono compresi tra 1,38 e 1,50 millimoli per litro (mmol/l), mentre quelli nel siero sono nettamente inferiori, pari a 0,73-1,06 mmol/l.
Le vitamine del gruppo B hanno un effetto vasoprotettore
Meccanismo d’azione delle vitamine del gruppo B
L’organismo necessita delle vitamine del gruppo B per eliminare l’omocisteina, un prodotto metabolico nocivo che danneggia i vasi sanguigni e viene associato alle malattie cardiovascolari. Le più importanti vitamine del gruppo B in presenza di una coronaropatia sono la vitamina B6, l’acido folico e la vitamina B12.
Come indicato da uno studio su circa 400 adulti sani, l’assunzione giornaliera di 400 microgrammi di acido folico, 2 milligrammi di vitamina B6 e 10 microgrammi di vitamina B12 per un periodo di dodici mesi ha ridotto i fattori di rischio per le malattie cardiovascolari, soprattutto nei soggetti con carenza di acido folico.
Dosaggio e consigli sull’assunzione delle vitamine del gruppo B
Per la riduzione dell’omocisteina sono consigliate le seguenti dosi: da 5 a 15 milligrammi di vitamina B6, da 400 a 600 microgrammi di acido folico e da 250 a 500 microgrammi di vitamina B12.
Determinazione dei livelli di omocisteina
L’omocisteina danneggia i vasi sanguigni. Per questo, in presenza di una coronaropatia, è opportuno verificarne sempre i livelli nel sangue. L’omocisteina viene misurata nel plasma, la componente liquida del sangue priva di cellule ematiche. Sono ritenuti normali valori ematici inferiori a 10 micromoli per litro.
Gli antiossidanti riducono i danni vascolari
Meccanismo d’azione degli antiossidanti
Gli antiossidanti proteggono i vasi sanguigni dallo stress ossidativo. È soprattutto il colesterolo “cattivo” LDL che può ossidarsi nel sangue, ovvero essere danneggiato dall’attacco dei radicali liberi e depositarsi sulle pareti dei vasi sanguigni. Questo processo svolge un ruolo essenziale nell’arteriosclerosi e nel decorso della coronaropatia.
Ai principali antiossidanti vasoprotettori appartengono flavonoidi come il resveratrolo e gli OPC, nonché le vitamine E e C. Un apporto sufficiente di questi nutrienti è importante per il funzionamento del sistema di protezione antiossidante dei vasi sanguigni. Uno studio medico ha mostrato che le vitamine C ed E possono rallentare l’avanzamento della calcificazione vascolare nei soggetti con un livello di colesterolo superiore alla norma.
Il resveratrolo e gli OPC, presenti, ad esempio, nella buccia e nei semi degli acini d’uva, hanno oltre ad un’azione antiossidante anche un effetto antinfiammatorio, come indicato da uno studio in cui la somministrazione di resveratrolo per un anno ha ridotto i processi infiammatori del cuore, aiutando a prevenire la comparsa di coronaropatie.
La presenza di studi che non sono riusciti a dimostrare l’effetto degli antiossidanti su questo tipo di patologia non consente tuttavia di giungere a conclusioni certe. I ricercatori presumono inoltre che piccole quantità di stress ossidativo possano essere addirittura utili per allenare il sistema di autoprotezione dell’organismo dalle sostanze ossidanti.
Non è ancora chiaro se gli antiossidanti possano prevenire una coronaropatia solo sotto forma di vitamine e minerali isolati. Frutta e verdura dovrebbero dunque essere sempre parte integrante dell’alimentazione, essendo i vegetali ricchi di sostanze che contribuiscono all’azione protettiva. Gli antiossidanti assunti mediante un’alimentazione equilibrata influiscono molto probabilmente in modo positivo sul rischio di un patologia cardiovascolare.
Antiossidanti: dosaggio e consigli sull’assunzione
In caso di coronaropatia i medici specializzati in micronutrienti consigliano un preparato vitaminico contenente una combinazione di antiossidanti dall’azione complementare. La vitamina C è ad esempio necessaria alla rigenerazione della vitamina E, mentre almeno 10 milligrammi di resveratrolo e tra 200 e 400 milligrammi di OPC sono quantità giornaliere utili.
Informazioni
Nell’ambito di un’assunzione isolata dosaggio elevato, l’alfa-tocoferolo, un sottotipo di vitamina E, può favorire l’ossidazione, pertanto non dovrebbe essere impiegato in quantità superiori a 150 unità internazionali (100 milligrammi) fino all’accertamento definitivo dei risultati degli studi. I preparati a base di antiossidanti contenenti tutte le otto forme di vitamina E (complesso della vitamina E completo) sono i più indicati per garantire una copertura di base.
Gli antiossidanti liposolubili come la vitamina E andrebbero assunti insieme ai pasti o accompagnati da una sostanza grassa per favorirne il passaggio al flusso sanguigno.
Consiglio
Per escludere una carenza è possibile accertare il proprio stato antiossidante o il livello di colesterolo ossidato nel sangue, anche se il costo di questi esami non viene sostenuto dalla cassa malattia.
Determinazione dello stato antiossidante
Lo stato antiossidante permette di stabilire se il rapporto tra radicali liberi e antiossidanti nel corpo è equilibrato e viene determinato mediante un esame del sangue. I valori normali possono variare a seconda del laboratorio o dei metodi di indagine.
In presenza di una coronaropatia è inoltre opportuno controllare il colesterolo LDL ossidato con un apposito test offerto da molti laboratori.
Dosaggi in breve
Dosi giornaliere di micronutrienti consigliate in milligrammi (mg) o microgrammi (µg) in caso di coronaropatia
| Vitamine | |
|---|---|
Vitamina K2 | da 100 a 500 microgrammi (µg) |
Coenzima Q10 | da 90 a 500 milligrammi (mg) |
Vitamina B6 | da 5 a 15 milligrammi |
Acido folico | da 400 s 600 microgrammi |
Vitamina B12 | da 250 a 500 microgrammi |
| Minerali | |
|---|---|
Magnesio | da 300 a 1.000 milligrammi |
Antiossidanti | |
|---|---|
Resveratrolo | da 50 a 500 milligrammi |
OPC | da 200 a 400 milligrammi |
Aminoacidi | |
|---|---|
L-Arginina | da 2.000 a 6.000 milligrammi |
Altre sostanze nutritive | |
|---|---|
Acidi grassi omega-3 | da 1.500 a 2.500 mg con la massima percentuale possibile di EPA |
Esami di laboratorio consigliati in breve
Esami del sangue consigliati in caso di coronaropatia
| Valori normali | |
|---|---|
Indice omega-3 (siero) | dall’8 a all’11 percento |
Magnesio (sangue intero) | da 1,38 a 1,50 millimoli per litro (mmol/l) |
Omocisteina | <10 micromoli per litro (µmol/l) |
Sostegno ai farmaci tramite i micronutrienti
L’acido acetilsalicilico danneggia la mucosa gastrica
L’acido acetilsalicilico (ASA; ad esempio Aspirina®) viene spesso impiegato nella prevenzione di infarti e ictus poiché inibisce la tendenza delle piastrine ad aggregarsi e riduce così il rischio di ostruzione dei vasi sanguigni.
L’ASA riduce la quantità di vitamina C presente nella mucosa gastrica, che può dunque essere danneggiata in caso di assunzione regolare, con conseguenti episodi di sanguinamento e infiammazione. La comparsa di questi disturbi può essere evitata grazie all’azione antiossidante della vitamina C. Per questo i medici specializzati in micronutrienti consigliano di integrare l’assunzione di ASA con fino a 1.000 milligrammi di vitamina C al giorno, suddivisi in due dosi da 500 milligrammi.
Le statine possono causare dolori muscolari
Livelli di colesterolo oltre la norma costituiscono un fattore di rischio per l’insorgenza di una coronaropatia e vengono comunemente trattati con statine come l’atorvastatina (ad esempio Torvacol®), la fluvastatina (Lipaxan® e Lescol®), la lovastatina (Lovinacor®), la pravastatina (ad esempio Aplactin® e Pravaselect®), la rosuvastatina (Crestor®) o la simvastatina (Zocor®), che tuttavia possono causare effetti collaterali quali affaticamento, debolezza e dolori muscolari.
- Il coenzima Q10 riduce i dolori muscolari
- e anche la vitamina D può essere d’aiuto in questo senso per contenere i disturbi provocati dalle statine.
Si consiglia di assumere da 100 a 300 milligrammi di coenzima Q10 e da 1.000 a 2.000 unità internazionali di vitamina D al giorno.
Gli ACE inibitori provocano carenza di zinco
L’ipertensione danneggia le pareti dei vasi sanguigni, aumentando così il rischio di coronaropatia. Per questo i pazienti vengono spesso trattati con farmaci antipertensivi (ACE inibitori) come il captopril (ad esempio Acediur®) o l’enalapril (ad esempio Lanex®, Naprilene®, Converten® o Silverit®), che però provocano spesso tosse secca, alterazioni del gusto o un calo eccessivo della pressione sanguigna, oltre a legare lo zinco e favorirne una carenza.
Per questo i medici specializzati in micronutrienti consigliano di integrare la terapia a base di ACE inibitori con 10-20 milligrammi di zinco al giorno.
I betabloccanti inibiscono la produzione del coenzima Q10
Le sostanze utilizzate contro l’ipertensione includono anche betabloccanti come il propanolo (ad esempio Inderal®), che possono indurre una forte riduzione della frequenza cardiaca, oltre ad inibire la produzione del coenzima Q10, se assunti regolarmente. Dal canto suo il coenzima Q10 promuove l’efficacia dei betabloccanti, che può integrare o sostituire grazie alla sua azione antipertensiva.
I medici specializzati in micronutrienti consigliano l’assunzione concomitante di almeno 100 milligrammi di coenzima Q10 al giorno.
Le statine riducono la produzione del coenzima Q10
Livelli elevati di lipidi ematici costituiscono un importante fattore di rischio per lo sviluppo di una coronaropatia. Il rimedio spesso adottato, rappresentato da sostanze che riducono il colesterolo (statine), può però inibire la produzione del coenzima Q10, che migliora il metabolismo energetico del cuore.
Uno studio clinico ha mostrato inoltre che la somministrazione quotidiana di 300 milligrammi di coenzima Q10 in aggiunta alle statine nei soggetti affetti da coronaropatia inibisce i processi infiammatori e migliora l’efficacia degli enzimi antiossidanti vasoprotettori.
Dosaggi in breve
Dosi giornaliere di micronutrienti consigliate in caso di assunzione di farmaci contro i fattori di rischio della coronaropatia in milligrammi (mg) e in unità internazionali (UI)
Assunzione di ASA | |
|---|---|
| Vitamina C | fino a 1.000 milligrammi (mg) |
Assunzione di statine | |
|---|---|
| Coenzima Q10 | da 100 a 300 milligrammi |
| Vitamina D | da 1.000 a 2.000 UI |
Assunzione di ACE inibitori | |
|---|---|
| Zinco | da 10 a 20 milligrammi |
Assunzione di betabloccanti | |
|---|---|
| Coenzima Q10 | almeno 100 milligrammi |
Riepilogo
La coronaropatia o malattia coronarica è caratterizzata da una riduzione del flusso sanguigno al cuore dovuta al restringimento delle arterie coronarie. Determinati micronutrienti possono migliorare la funzionalità delle coronarie, rallentare la progressione della malattia e ridurre così il rischio di infarto cardiaco.
Gli acidi grassi omega-3 come il DHA e l’EPA inibiscono i processi infiammatori nei vasi, riducono i valori dei lipidi ematici oltre la norma e contribuiscono ad abbassare la pressione sanguigna grazie alla loro azione vasodilatatrice. L’aminoacido L-arginina promuove l’elasticità dei vasi sanguigni. La vitamina K2 impedisce la calcificazione dei vasi e favorisce una sana coagulazione del sangue. Il coenzima Q10 rifornisce di energia le cellule del cuore, migliorando la prestazione cardiaca. Il magnesio è importante per la funzione del muscolo cardiaco e per la pressione sanguigna. Gli antiossidanti come il resveratrolo, gli OPC, la vitamina E e la vitamina C proteggono i vasi sanguigni dallo stress ossidativo e rinforzano il sistema di protezione dalle sostanze ossidanti.
Alcuni dei farmaci prescritti per il trattamento della coronaropatia possono avere effetti collaterali, tra cui danni alla mucosa gastrica a seguito dell’assunzione di acido acetilsalicilico, dolori muscolari in caso di terapia a base di statine, carenza di zinco provocata dagli ACE inibitori o inibizione della produzione del coenzima Q10 da parte dei betabloccanti. I micronutrienti come la vitamina C, il coenzima Q10 e la vitamina D possono essere d’aiuto per prevenire questi effetti collaterali.
Indice degli studi e delle fonti
Ahsan, H. et al. (2014): Pharmacological potential of tocotrienols: a review. Nutr Metab (Lond). 11(1):52. https://www.ncbi.nlm.nih.gov/pubmed/25435896, consultato il: 17.11.2017.
Alehagen, U. et al. (2015): Reduced Cardiovascular Mortality 10 Years after Supplementation with Selenium and Coenzyme Q10 for Four Years: Follow-Up Results of a Prospective Randomized Double-Blind Placebo-Controlled Trial in Elderly Citizens. PLoS One. 10(12):e0141641. https://www.ncbi.nlm.nih.gov/pubmed/26624886, consultato il: 15.11.2017.
Alexander, D.D. et al. (2017): A Meta-Analysis of Randomized Controlled Trials and Prospective Cohort Studies of Eicosapentaenoic and Docosahexaenoic Long-Chain Omega-3 Fatty Acids and Coronary Heart Disease Risk. Mayo Clin Proc. 92(1):15-29. https://www.ncbi.nlm.nih.gov/pubmed/28062061, consultato il: 08.11.2017.
Angkananard, T. et al. (2016): The association of serum magnesium and mortality outcomes in heart failure patients. 95(50): e5406. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC5268025/, consultato il: 27.11.2017.
Beulens, J.W. et al. (2009): High dietary menaquinone intake is associated with reduced coronary calcification. Atherosclerosis. 203(2):489-93. https://www.ncbi.nlm.nih.gov/pubmed/18722618, consultato il: 21.11.2017.
Crowell, J.A. et al. (2004): Resveratrol-associated renal toxicity. Toxicol Sci. 82(2):614-9. https://www.ncbi.nlm.nih.gov/pubmed/15329443, consultato il: 21.11.2017.
Dammann, H.G. et al. (2004): Effects of buffered and plain acetylsalicylic acid formulations with and without ascorbic acid on gastric mucosa in healthy subjects. Aliment Pharmacol Ther. 19(3):367-74. https://www.ncbi.nlm.nih.gov/pubmed/14984384, consultato il: 12.01.2018.
Dammann, H.G. (2004): Effects of buffered and plain acetylsalicylic acid formulations with and without ascorbic acid on gastric mucosa in healthy subjects. Aliment Pharmacol Ther. 19(3):367-74. https://www.ncbi.nlm.nih.gov/pubmed/14984384, consultato il: 19.12.2017.
Danziger, J. et al. (2016): Vitamin K-Dependent Protein Activity and Incident Ischemic Cardiovascular Disease: The Multi-Ethnic Study of Atherosclerosis. Arterioscler Thromb Vasc Biol. 36(5):1037-42. https://www.ncbi.nlm.nih.gov/pubmed/27034472, consultato il: 27.11.2017.
Del Gobbo, L.C .et al. (2013): Circulating and dietary magnesium and risk of cardiovascular disease: a systematic review and meta-analysis of prospective studies. Am J Clin Nutr. 98(1): 160–173. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC3683817/, consultato il: 21.11.2017.
Del Gobbo, L.C. et al. (2016): ω-3 Polyunsaturated Fatty Acid Biomarkers and Coronary Heart Disease. JAMA Intern Med. 176(8):1155-1166. http://jamanetwork.com/journals/jamainternalmedicine/fullarticle/2530286, consultato il: 09.11.2017.
Dioguardi, F. S. (2011): To Give or Not to Give? Lessons from the Arginine Paradox. J Nutrigenet Nutrigenomics. 4:90-98. https://www.karger.com/Article/Abstract/327777#, consultato il: 13.11.2017.
Dong, J.Y. et al. (2011): Effect of oral L-arginine supplementation on blood pressure: A meta-analysis of randomized, double-blind, placebo-controlled trials. Am. Heart J. 162, 959-965. https://www.ncbi.nlm.nih.gov/pubmed/22137067, consultato il: 21.11.2017.
Geleijnse, J.M. et al. (2004): Dietary intake of menaquinone is associated with a reduced risk of coronary heart disease: the Rotterdam Study. J Nutr. 134(11):3100-5. https://www.ncbi.nlm.nih.gov/pubmed/15514282, consultato il: 21.11.2017.
Goszcz, K. et al. (2015): Antioxidants in Cardiovascular Therapy: Panacea or False Hope? Front Cardiovasc Med. 2: 29. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC4671344/, consultato il: 19.12.2017.
Gröber, U. (2011): Mikronährstoffe. Metabolic Tuning – Prävention – Therapie. 3. Aufl. Wissenschaftliche Verlagsgesellschaft mbH Stuttgart.
Gröber, U. (2014): Arzneimittel und Mikronährstoffe – Medikationsorientierte Supplementierung. 3. Aufl. Wissenschaftliche Verlagsgesellschaft mbH Stuttgart.Gröber, U. (2015): Interaktionen – Arzneimittel und Mikronährstoffe. 2. Aufl. Wissenschaftliche Verlagsgesellschaft mbH Stuttgart.
Holvoet, P. et al. (2001): Circulating oxidized LDL is a useful marker for identifying patients with coronary artery disease. Arterioscler Thromb Vasc Biol. 21(5):844-8. https://www.ncbi.nlm.nih.gov/pubmed/11348884, consultato il: 19.12.2017.
Houston, M. (2011): The role of magnesium in hypertension and cardiovascular disease. J Clin Hypertens (Greenwich). 13(11):843-7. https://www.ncbi.nlm.nih.gov/pubmed/22051430, consultato il: 21.11.2017.
Huntington Study Group (2001): A randomized, placebo-controlled trial of coenzyme Q10 and remacemide in Huntington's disease. Neurology. 57(3):397-404. https://www.ncbi.nlm.nih.gov/pubmed/11502903, consultato il: 05.12.2017.
Huntington Study Group Pre2CARE Investigators (2010): Safety and tolerability of high-dosage coenzyme Q10 in Huntington's disease and healthy subjects. Mov Disord. 25(12):1924-8. https://www.ncbi.nlm.nih.gov/pubmed/20669312, consultato il: 05.12.2017.
Jain, A. et al. (2015): Determining the Role of Thiamine Deficiency in Systolic Heart Failure: A Meta-Analysis and Systematic Review. J Card Fail. 21(12):1000-7. https://www.ncbi.nlm.nih.gov/pubmed/26497757, consultato il: 21.11.2017.
Karajibani, M. et al. (2010): Effect of vitamin E and C supplements on antioxidant defense system in cardiovascular disease patients in Zahedan, southeast Iran. J Nutr Sci Vitaminol (Tokyo). 56(6):436-40. https://www.ncbi.nlm.nih.gov/pubmed/21422713, consultato il: 17.11.2017.
Lee, B. J. et al. (2013): Effects of coenzyme Q10 supplementation (300 mg/day) on antioxidation and anti-inflammation in coronary artery disease patients during statins therapy: a randomized, placebo-controlled trial. Nutr J. 12(1):142. https://www.ncbi.nlm.nih.gov/pubmed/24192015, consultato il: 15.11.2017.
Leman, A. et al (1998): Long-term L-arginine supplementation improves small-vessel coronary endothelial function in humans. Circulation. 97(21):2123-8. https://www.ncbi.nlm.nih.gov/pubmed/9626172, consultato il: 09.11.2017.
Magyar, K. et al. (2012): Cardioprotection by resveratrol: A human clinical trial in patients with stable coronary artery disease. Clin Hemorheol Microcirc. 50(3):179-87. https://www.ncbi.nlm.nih.gov/pubmed/22240353, consultato il: 21.11.2017.
Marik, P. E. & Varon, J. (2009): Omega-3 dietary supplements and the risk of cardiovascular events: a systematic review. Clin Cardiol. 32(7):365-72. https://www.ncbi.nlm.nih.gov/pubmed/19609891, consultato il: 08.11.2017.
Meganathan, P. und Fu, J. Y. (2016): Biological Properties of Tocotrienols: Evidence in Human Studies. Int J Mol Sci. 17(11): 1682. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC5133770, consultato il: 27.11.2017.
Mortensen, S. A. et al. (2014): The effect of coenzyme Q10 on morbidity and mortality in chronic heart failure: results from Q-SYMBIO: a randomized double-blind trial. JACC Heart Fail. 2(6):641-9. https://www.ncbi.nlm.nih.gov/pubmed/25282031, consultato il: 15.11.2017.
Ohkawa, S. et al. (2004): Pro-oxidative effect of alpha-tocopherol in the oxidation of LDL isolated from co-antioxidant-depleted non-diabetic hemodialysis patients. Atherosclerosis. 176(2):411-8. https://www.ncbi.nlm.nih.gov/pubmed/15380467, consultato il: 17.11.2017.
Razavi, S. M. et al. (2013): Red grape seed extract improves lipid profiles and decreases oxidized low-density lipoprotein in patients with mild hyperlipidemia. J Med Food. 16(3):255-8. https://www.ncbi.nlm.nih.gov/pubmed/23437789, consultato il: 19.12.2017.
Salonen, RM. Et al. (2003): Six-year effect of combined vitamin C and E supplementation on atherosclerotic progression: the Antioxidant Supplementation in Atherosclerosis Prevention (ASAP) Study. Circulation. 107(7):947-53. https://www.ncbi.nlm.nih.gov/pubmed/12600905, consultato il: 19.12.2017.
Sano, A. et al. (2007): Beneficial effects of grape seed extract on malondialdehyde-modified LDL. J Nutr Sci Vitaminol (Tokyo). 53(2):174-82. https://www.ncbi.nlm.nih.gov/pubmed/17616006, consultato il: 19.12.2017.
Schulz, H.U. Et al. (2004): Effects of acetylsalicylic acid on ascorbic acid concentrations in plasma, gastric mucosa, gastric juice and urine--a double-blind study in healthy subjects. Int J Clin Pharmacol Ther. 42(9):481-7. https://www.ncbi.nlm.nih.gov/pubmed/15487806, consultato il: 12.01.2018.
Sesso, H. D. et al. (2008): Vitamins C and E in the prevention of cardiovascular disease in men: the Physicians Health Study II randomized controlled trial. JAMA. 300: 2123–2133. https://www.ncbi.nlm.nih.gov/pubmed/18997197, consultato il: 21.11.2017.
Shea, M. K. und Holden, R. M. (2011): Vitamin K status and vascular calcification: evidence from observational and clinical studies. Adv Nutr. 3(2):158-65. https://www.ncbi.nlm.nih.gov/pubmed/22516723, consultato il: 13.11.2017.
Shechter, M. et al. (2000): Oral Magnesium Therapy Improves Endothelial Function in Patients With Coronary Artery Disease. Circulation. 102:2353-2358. http://circ.ahajournals.org/content/102/19/2353?ijkey=2e6e82a16cf5a00b26b6f1c399b61802087911de&keytype2=tf_ipsecsha, consultato il: 15.11.2017.
Siscovick, D. S. et al. (2017): Omega-3 Polyunsaturated Fatty Acid (Fish Oil) Supplementation and the Prevention of Clinical Cardiovascular Disease. Circulation. 135:e867-e884. http://circ.ahajournals.org/content/135/15/e867.long, consultato il: 08.11.2017.
Tomé-Carneiro, J. et al. (2012): One-year consumption of a grape nutraceutical containing resveratrol improves the inflammatory and fibrinolytic status of patients in primary prevention of cardiovascular disease. Am J Cardiol. 110(3):356-63. https://www.ncbi.nlm.nih.gov/pubmed/22520621, consultato il: 16.11.2017.
Vossen, L. M. (2015): Menaquinone-7 Supplementation to Reduce Vascular Calcification in Patients with Coronary Artery Disease: Rationale and Study Protocol (VitaK-CAC Trial). Nutriens. 7(11):8905-15. https://www.ncbi.nlm.nih.gov/pubmed/26516910, consultato il: 13.11.2017.
Wilson, A. M. et al. (2007): l-Arginine Supplementation in Peripheral Arterial Disease. Circulation. 116:188-195. http://circ.ahajournals.org/content/116/2/188.long, consultato il: 13.11.2017.
Zhang, X. et al. (2016): Effects of Magnesium Supplementation on Blood Pressure: A Meta-Analysis of Randomized Double-Blind Placebo-Controlled Trials. Hypertension. 68(2):324-33. https://www.ncbi.nlm.nih.gov/pubmed/27402922, consultato il: 21.11.2017.