Nella sclerosi multipla i neuroni del cervello e del midollo spinale vengono danneggiati da un’infiammazione cronica e perdono progressivamente la loro funzione, con la comparsa di sintomi quali paralisi e disturbi di coordinazione o sensoriali. La malattia è incurabile, ma può essere trattata con i farmaci, ricorrendo inoltre alla medicina dei micronutrienti per integrare in modo ottimale la terapia tradizionale. Scoprite qui i micronutrienti più efficaci per alleviare i vari disturbi della sclerosi multipla.
Cause e sintomi
La sclerosi multipla (SM) è una malattia autoimmune a carico del sistema nervoso che colpisce prevalentemente giovani adulti di età compresa tra 20 e 40 anni, quando le cellule del sistema immunitario attaccano per errore l’organismo stesso.
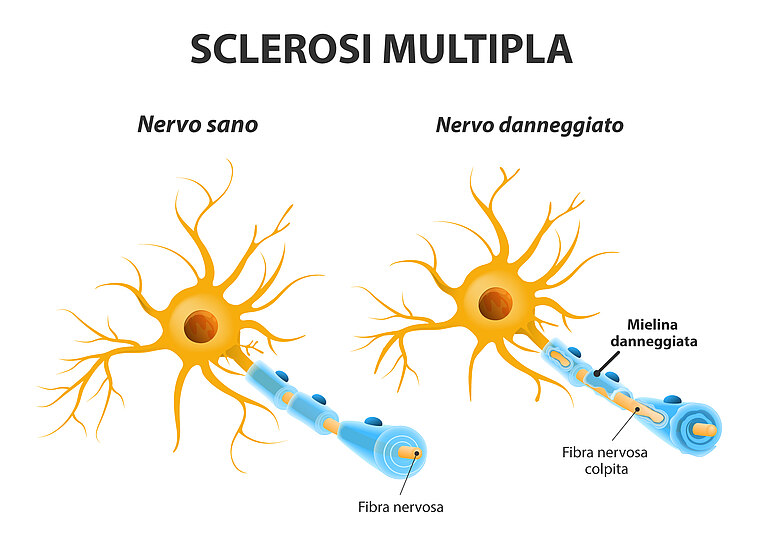
Nella forma progressiva della patologia, il sistema nervoso centrale (SNC), composto da cervello e midollo spinale, è interessato da un’infiammazione cronica: le cellule immunitarie fuori controllo aggrediscono le fibre nervose e distruggono la guaina mielinica che avvolge e alimenta i neuroni. I danni subiti dalla mielina (demielinizzazione) pregiudicano in modo crescente la trasmissione dei segnali nervosi, con la comparsa di vari disturbi:
- Disturbi sensoriali e parestesie, ad esempio con intorpidimento o formicolio alle braccia e alle gambe
- Paralisi
- Disturbi del movimento e della coordinazione, come passo incerto e difficoltà di deambulazione
- Rigidità e contrazione muscolare
- Infiammazioni unilaterali del nervo ottico, disturbi visivi (ad es. la sensazione di guardare attraverso una lastra di vetro smerigliato)
- Stanchezza, affaticamento cronico
- Disturbi dell’attenzione e della concentrazione, disturbi della memoria
- Problemi di svuotamento della vescica, incontinenza, frequenti infezioni delle vie urinarie
- Disfunzione erettile, perdita di desiderio sessuale
Le cause della sclerosi multipla sono tuttora oggetto di ricerca, nonostante sia noto il ruolo di alcuni fattori di rischio, tra cui ereditarietà e influssi esterni come:
- Determinate infezioni virali, come il morbillo o i virus dell’herpes
- Apporto insufficiente di vitamina D
- Fumo
- Sovrappeso
- Consumo eccessivo di sale da cucina
- Disturbi della flora intestinale
Nella maggior parte dei pazienti la sclerosi multipla ha un decorso caratterizzato da recidive ad andamento irregolare, intervallate da periodi in cui i sintomi possono migliorare, soprattutto nello stadio iniziale. Il numero e la gravità dei sintomi variano fortemente da un soggetto all’altro, in base all’area in cui si trova il focolaio dell’infiammazione. In alcuni casi la malattia si manifesta in forma talmente lieve da non compromettere quasi la normale vita quotidiana, mentre in altri è accompagnata da gravi difficoltà fisiche e psichiche, non di rado causa di disabilità permanenti anche in giovane età.
Obiettivi del trattamento
Qual è il trattamento classico della sclerosi multipla?
La sclerosi multipla è incurabile, ma può essere trattata con l’obiettivo di tenere sotto controllo le reazioni infiammatorie, alleviare i sintomi, ridurre il numero delle recidive e rallentare la progressione della patologia. I farmaci impiegati dipendono dalla forma di sclerosi multipla e hanno la funzione di inibire il sistema immunitario. Essi includono il cortisone (come Alpicort®, Bismolan®), i cosiddetti interferoni (ad esempio Avonex®, Betaferon®) e anticorpi prodotti artificialmente come natalizumab (Tysabri®) o alemtuzumab (Lemtrada®).
Nei casi particolarmente gravi il medico può inoltre prescrivere farmaci utilizzati anche nella terapia del cancro, come i principi attivi mitoxantrone (ad esempio Novantrone®) e azatioprina (ad esempio Immunoprin®, Imuran®, Azafor®), che con la loro elevata tossicità distruggono le cellule impazzite del sistema immunitario, provocando però al contempo forti effetti collaterali.
Il trattamento farmacologico è affiancato da misure riabilitative e fisioterapia volte a mitigare le limitazioni fisiche.
Gli obiettivi della medicina dei micronutrienti
La medicina dei micronutrienti integra con efficacia la terapia tradizionale della sclerosi multipla, soprattutto grazie all’azione antinfiammatoria di molti minerali, vitamine e flavonoidi, con l’obiettivo di proteggere la mielina dall’attacco distruttivo delle cellule immunitarie:
- Gli antiossidanti proteggono la mielina.
- La vitamina D controlla le reazioni infiammatorie dell’organismo.
- Gli acidi grassi omega-3 frenano la produzione dei neurotrasmettitori infiammatori e arrestano l’infiammazione.
- Le vitamine del gruppo B proteggono la funzione nervosa e alimentano la mielina.
- Il coenzima Q10 e la L-carnitina possono mitigare l’affaticamento.
- L’acido alfa-lipoico sembra essere in grado di attenuare l’infiammazione e protegge la funzione nervosa.
- Il magnesio rilassa i muscoli.
- I probiotici proteggono il cervello dalle sostanze nocive rilasciate dall’intestino.
Trattamento con i micronutrienti
Gli antiossidanti come la vitamina E, il selenio e lo zinco proteggono la mielina
Meccanismo d’azione degli antiossidanti
Nelle persone con SM l’equilibrio tra i radicali liberi dell’ossigeno e gli antiossidanti che li neutralizzano sembra compromesso. I risultati di uno studio preliminare indicano come questi pazienti siano interessati in particolare da una carenza di antiossidanti liposolubili, tra cui vitamina E, beta-carotene e coenzima Q10. Gli esperti ritengono che l’elevato stress ossidativo durante una recidiva acuta favorisca sia la distruzione della mielina sia la reazione infiammatoria. Lo zinco, al di là della sua funzione di antiossidante, è indispensabile anche per il sistema nervoso, svolgendo una funzione importante per la conservazione della mielina.
L’assunzione di antiossidanti potrebbe ridurre lo stress ossidativo e rallentare così la progressione della malattia. Questa supposizione è stata corroborata da uno studio preliminare, in cui i soggetti con SM trattati con un composto a base di vari antiossidanti (vitamina E, vitamina C, selenio, N-acetilcisteina e beta-carotene) e altri neuroprotettori (come l’acido alfa-lipoico) sono stati colpiti da un numero nettamente inferiore di ricadute, oltre ad aver necessitato di meno cortisone e ad aver presentato uno stato ossidativo migliore.
Informazioni
La barriera ematoencefalica impedisce che il cervello venga raggiunto da sostanze che potrebbero danneggiarlo, ma alcune riescono tuttavia a superarla. Soprattutto gli antiossidanti liposolubili come la vitamina E, il beta-carotene, il coenzima Q10 e i minerali come lo zinco e il selenio svolgono un ruolo importante nel trattamento della sclerosi multipla, poiché raggiungono il cervello senza problemi.
Vitamina E: i risultati di un piccolo studio di alto livello indicano che la vitamina E associata agli acidi grassi omega-3, in grado di regolare le infiammazioni, e alla vitamina A può ridurre il tasso di recidiva e rallentare la progressione della malattia. Questa sperimentazione non ha constatato l’efficacia della vitamina E e degli acidi grassi omega-3 impiegati singolarmente, bensì solo della loro combinazione. In un altro studio preliminare di piccole dimensioni l’assunzione di vitamina E ha tuttavia ridotto lo stress ossidativo nei pazienti affetti da SM.
Selenio: uno studio preliminare mostra come l’assunzione concomitante di selenio, vitamina C e vitamina E riduca lo stress ossidativo nei pazienti con SM.
Informazioni
Anche molti flavonoidi hanno un effetto antiossidante. Un piccolo studio preliminare lascia supporre che l’assunzione di estratto di tè verde, associata a un programma di allenamento moderato, potrebbe portare al miglioramento del metabolismo muscolare nei pazienti colpiti da SM.
In generale, la funzione svolta dagli antiossidanti nel quadro della sclerosi multipla non è stata accertata in modo definitivo e deve pertanto essere oggetto di ulteriori studi di alto livello. L’impiego di integratori alimentari appare tuttavia promettente nella riduzione di livelli eccessivi di stress ossidativo.
Dosaggio e consigli sull’assunzione di antiossidanti
In presenza di sclerosi multipla i medici specializzati in micronutrienti consigliano un’ampia gamma di antiossidanti, con le seguenti dosi giornaliere:
- Vitamina C: 500 milligrammi
- Vitamina E: fino a 50 milligrammi
- Zinco: da 15 a 30 milligrammi
- Selenio: da 100 a 300 microgrammi
Il parere degli esperti
Dosi elevate di vitamina C nei tessuti caratterizzati da una forte presenza di ferro possono contribuire alla produzione di radicali dell’ossigeno, con l’eventuale accumulo di quantità eccessive di ferro nelle aree danneggiate del cervello. Per questo il sovradosaggio di vitamina C nei soggetti con SM potrebbe rivelarsi pericoloso.
Gli antiossidanti vanno assunti preferibilmente insieme ai pasti, poiché la vitamina E viene assorbita in modo ottimale con l’ausilio del grasso contenuto negli alimenti, mentre la vitamina C, lo zinco e il selenio sono meglio tollerabili se presi con del cibo.

Consiglio
I preparati misti dovrebbero contenere il selenio sotto forma di selenato di sodio, non soggetto all’influenza della vitamina C, che invece è in grado di trasformare il selenito di sodio in un composto che l’organismo non riesce ad assorbire.
Determinazione dei livelli di antiossidanti in laboratorio
Per sapere se il rapporto tra radicali liberi e antiossidanti è equilibrato, è possibile determinare il cosiddetto stato antiossidante nel sangue. Ciò è consigliabile soprattutto se si prevede l’assunzione di grandi quantità di antiossidanti, che possono risultare nocivi se l’organismo ne dispone già a sufficienza.
I metodi di rilevazione variano da un laboratorio all’altro e possono includere, accanto all’esame del sangue, anche analisi di saliva e urina. I valori ematici normali per lo stato antiossidante complessivo sono compresi tra 1,13 e 1,57 millimoli per litro, anche se i vari sistemi esistenti presentano unità e valori soglia diversi.
L’assunzione di selenio deve essere accompagnata dal controllo della quantità presente nell’organismo. Il livello di selenio può essere calcolato nel siero (privo di cellule ematiche) o nel sangue intero, più adatto per determinarne l’apporto nel lungo termine in virtù delle minori oscillazioni dei valori. I valori normali sono compresi tra 120 e 150 microgrammi per litro di sangue intero.
Antiossidanti: da considerare in caso di malattie e assunzione di farmaci
I fumatori non dovrebbero superare una dose giornaliera di 50 milligrammi, poiché esposti al pericolo di emorragia cerebrale e a un rischio leggermente maggiore di cancro ai polmoni, soprattutto in associazione con il beta-carotene.
La vitamina C può ridurre l’efficacia del farmaco antileucemico bortezomib (ad esempio Velcade®) e deve pertanto essere assunta solo con il benestare del medico in concomitanza con una terapia di questo tipo. Poiché la vitamina C migliora l’assorbimento del ferro, chi soffre di emocromatosi dovrebbe assumere dosi più elevate solo previo controllo medico.
In caso di insufficienza renale cronica o di altre nefropatie, si sconsiglia di assumere integratori minerali contenenti vitamina C, zinco e selenio poiché i reni indeboliti non riescono ad eliminare correttamente tali sostanze.
Lo zinco si può legare ad antibiotici e farmaci contro l’osteoporosi (bifosfonati), rendendoli inefficaci. Si consiglia pertanto di rispettare un intervallo di somministrazione di almeno due ore. Tra i medicinali interessati figurano ad esempio:
- Inibitori della DNA girasi: ciprofloxacina (ad es. Ciperus®, Ciprofloxacina Pfizer®), enoxacina (ad es. Enoxen®), levofloxacina (ad es. Tavanic®), moxifloxacina (ad es. Avalox®), norfloxacina (ad es. Naflox®) e ofloxacina (ad es. Oflocin®, Exocin®)
- Tetracicline: tetraciclina (ad es. Ambramicina®), doxiciclina (ad es. Efracea®, Ligosan®), minociclina (ad es. Minotek®, Minocin®)
- Bifosfonati: acido alendronico (ad esempio Fosamax®, Adronat®), acido clodronico (ad esempio Bonefos®), acido etidronico (ad esempio Didronel®), acido ibandronico (Bondronat®), acido pamidronico (Aredia®), acido risedronico (Actonel®) e acido tiludronico (Skelid®)
La vitamina D ha un effetto antinfiammatorio
Meccanismo d’azione della vitamina D
La vitamina D, potente regolatore del sistema immunitario e in grado di influenzare i processi infiammatori, potrebbe controllare le reazioni infiammatorie tipiche della SM. Il rapporto tra carenza di vitamina D e comparsa e progressione della sclerosi multipla è supportato da un lavoro di revisione che mostra come nei soggetti interessati da un deficit ha luogo una progressione più rapida della malattia.
La reale efficacia della vitamina D nell’alleviare i disturbi nella sclerosi multipla o nel rallentarla è tuttavia ancora controversa: un grande lavoro panoramico e numerosi studi preliminari indicano la potenziale influenza positiva della vitamina D sul quadro clinico della patologia e sulla riduzione delle recidive, mentre un’altra valutazione delle sperimentazioni disponibili non è riuscita a dimostrare alcun effetto sull’andamento della malattia o i disturbi ad essa associati. Il tasso di recidiva è stato addirittura superiore nei pazienti trattati con vitamina D rispetto a quelli che avevano ricevuto il placebo. Non è però chiaro se i soggetti esaminati soffrissero di una carenza o se la vitamina D sia stata somministrata in dosi eccessive.
Le suddette differenze devono essere chiarite da ulteriori ricerche di alto livello. In linea generale, le persone con SM dovrebbero compensare un’eventuale carenza di vitamina D con l’assunzione di preparati a dosaggi medio-bassi.
Dosaggio e consigli sull’assunzione della vitamina D
La dose corretta di vitamina D dipende idealmente dai valori nel sangue. Per risolvere i casi di carenza grave i medici raccomandano dosi consistenti per un periodo di tempo prestabilito. Se non se ne conoscono i livelli, è consigliabile mantenersi tra le 1 000 e le 2 000 unità internazionali al giorno.
Il parere degli esperti
L’opportunità della somministrazione di vitamina D ad alto dosaggio in presenza di sclerosi multipla è oggetto di discussione, ad esempio nell’ambito del protocollo Coimbra, in cui i pazienti hanno ricevuto da 40.000 a 300.000 unità internazionali (UI) di vitamina D al giorno, esclusivamente sotto stretto controllo medico nonché nell’ambito di una dieta povera di calcio e con il monitoraggio dei valori ematici (PTH, calcio). Sono pochi gli studi positivi in cui le persone con SM hanno assunto grandi quantità di vitamina D, ad esempio 50.000 unità internazionali da una volta ogni cinque giorni a una volta ogni due settimane per un periodo di tre mesi. In ogni caso, un lavoro di revisione mostra come dosaggi molto elevati possano ripercuotersi negativamente sulla malattia. Allo stato delle conoscenze attuali è preferibile assumere dosi più basse e più sicure, ad esempio tra 1.000 e 2.000 unità internazionali.
La vitamina D è liposolubile, pertanto dovrebbe essere assunta insieme ai pasti, quando il grasso degli alimenti ne favorisce l’assorbimento nell’intestino.
Determinazione dei livelli di vitamina D in laboratorio
Per determinare una carenza di vitamina D se ne misura la forma di trasporto nel sangue, la vitamina D 25(OH) (calcidiolo), preferibilmente nel siero ematico. I valori ottimali sono compresi tra 40 e 60 nanogrammi per millilitro. Numerosi studi sembrano indicare che nei soggetti con SM una concentrazione minima di 40 nanogrammi per millilitro sia indispensabile per controllare l’attività della malattia.
Vitamina D: da considerare in caso di malattie e assunzione di diuretici
Le persone affette da malattie renali non dovrebbero assumere vitamina D senza aver prima consultato il medico, poiché essa aumenta i livelli ematici del calcio, che i reni malati non riescono ad eliminare, con la conseguente possibilità di un sovradosaggio. Anche chi soffre di calcoli renali deve prestare attenzione, al pari dei malati di sarcoidosi, una patologia infiammatoria del tessuto connettivo, nota anche come malattia di Boeck, in cui i livelli di calcio nel sangue sono spesso elevati e possono salire ulteriormente con l’assunzione della vitamina D.
La vitamina D e i diuretici del gruppo dei tiazidici aumentano i livelli di calcio nel sangue, che devono essere monitorati regolarmente nel caso di assunzione contemporanea delle due sostanze. Tra i diuretici tiazidici figurano i principi attivi idroclorotiazide (Idroclorotiazide®, Esidrex®), indapamide (ad esempio Damide®, Ipamix®) e xipamide (ad esempio Aquafor®, Neotri®).
Gli acidi grassi omega-3 regolano il sistema immunitario e hanno un’azione antinfiammatoria
Meccanismo d’azione degli acidi grassi omega-3
Gli acidi grassi omega-3 possiedono molte proprietà utili in presenza di sclerosi multipla:
- Svolgono un’azione antinfiammatoria, bloccando il rilascio di determinati neurotrasmettitori, senza i quali le cellule infiammatorie non riescono più a penetrare nel cervello e attaccare le fibre nervose.
- Hanno un effetto antiossidante, con cui riducono lo stress ossidativo che danneggia la mielina e amplifica i danni provocati dall’infiammazione.
- Sono parte integrante della mielina ed esercitano una funzione protettiva sul sistema nervoso. Una carenza di acidi grassi omega-3 può favorire la distruzione della mielina.
Gli acidi grassi omega-3 dovrebbero essere parte di un’alimentazione equilibrata. Tuttavia, gli effetti dell’assunzione mirata di acidi grassi omega-3 sull’andamento della sclerosi multipla non sono ancora stati chiariti in via definitiva. Gli studi disponibili mostrano esiti parzialmente discordanti: i primi dati di uno studio preliminare su persone con SM lasciano supporre che l’assunzione di acidi grassi omega-3 possa migliorare la qualità della vita e attenuare la gravità della malattia, influendo inoltre positivamente sulle disabilità che ne derivano. Un altro studio di alto profilo non mostra però alcun effetto positivo degli acidi grassi omega-3 sulla sclerosi multipla rispetto al placebo.
In virtù del loro potere antinfiammatorio gli acidi grassi omega-3 lasciano tuttavia ben sperare, e il miglioramento dei sintomi registrati in alcuni pazienti supporta questa tesi.
Dosaggio e consigli sull’assunzione degli acidi grassi omega-3
In caso di sclerosi multipla, i medici specializzati in micronutrienti raccomandano dosi giornaliere di acidi grassi omega-3 comprese tra 2.000 e 4.000 milligrammi. Un’azione antinfiammatoria particolarmente forte è ascritta all’acido eicosapentaenoico (EPA) presente nell’olio di pesce, che dovrebbe dunque essere contenuto in percentuale più elevata nei relativi preparati.
Gli integratori di omega-3 dovrebbero essere assunti di preferenza insieme ai pasti, perché i grassi degli alimenti ne favoriscono il passaggio dall’intestino al sangue.
Consiglio
Nella scelta dei preparati a base di olio di pesce occorre prestare particolare attenzione alla qualità, preferendo prodotti purificati e, dunque, privi di residui come metalli pesanti e sostanze nocive.
Determinazione dei livelli di acidi grassi omega-3 in laboratorio
L’indice omega-3 consente di determinare se la quantità di acidi grassi omega-3 presente nell’organismo è sufficiente misurando la percentuale di EPA e DHA negli eritrociti, ovvero nei globuli rossi. L’indice omega-3 è espresso in percentuale e dovrebbe essere superiore a 8, ad indicare che 8 acidi grassi su 100 presenti nei globuli rossi sono acidi grassi omega-3 di alta qualità.
Acidi grassi omega-3: da considerare in caso di assunzione di anticoagulanti, malattie e prima di interventi chirurgici
Poiché gli acidi grassi omega-3 possono avere un effetto anticoagulante, se assunti a dosi superiori a 1.000 milligrammi possono potenziare l’azione dei farmaci anticoagulanti. Prima dell’assunzione si consiglia dunque di consultare il proprio medico, che controllerà regolarmente il tempo di protrombina (tempo di Quick) e, se necessario, ridurrà la dose dei farmaci. Tra gli anticoagulanti interessati figurano:
- Derivati cumarinici (come Coumadin®)
- Acido acetilsalicilico (ASA, Aspirina®)
- Eparina (Calciparina®)
- Nuovi anticoagulanti orali: apixaban (Eliquis®), dabigatran (Pradaxa®), edoxaban (Lixiana®) e rivaroxaban (Xarelto®)
Chi soffre di coagulopatie dovrebbe assumere gli acidi grassi omega-3 solo dopo aver consultato il proprio medico, che anche prima di un intervento chirurgico ha il compito di decidere se sia meglio interromperne l’assunzione o ridurne la dose. Alcuni medici consigliano di sospendere l’impiego di questi preparati una o due settimane prima dell’operazione.
Gli acidi grassi omega-3 non andrebbero assunti in caso di malattie epatiche improvvise (acute) e pancreatite o colecistite acuta.
Le vitamine del gruppo B per la produzione della mielina
Meccanismo d’azione delle vitamine del gruppo B
Le vitamine del gruppo B svolgono numerosi compiti. La vitamina B12 e l’acido folico sono indispensabili al funzionamento del sistema nervoso e, assieme alle vitamine B6 e B2, partecipano all’eliminazione dell’omocisteina, che favorisce i processi infiammatori, danneggia le cellule del sistema nervoso e contribuisce all’insorgenza della sclerosi multipla. Le vitamine B2, B6 e B12 e la biotina svolgono inoltre un ruolo importante nella costituzione della mielina. La vitamina B12 sembra in grado di inibire anche la comparsa dei neurotrasmettitori infiammatori. La biotina e la vitamina B1 possono migliorare il metabolismo energetico e, in determinate condizioni, alleviare i sintomi dell’affaticamento che colpiscono molte persone con SM.
I soggetti colpiti da SM presentano spesso una carenza di vitamine del gruppo B, in particolare di vitamina B12 e acido folico, frequentemente accompagnata da livelli di omocisteina oltre la norma. Questa situazione può peggiorare lo stato infiammatorio tipico della malattia e accelerare la distruzione della mielina.
Alcuni singoli studi di alto livello indicano il potenziale effetto positivo dell’assunzione delle vitamine del gruppo B sulla sclerosi multipla. Una sperimentazione di alto profilo ha mostrato come la somministrazione di biotina abbia ridotto il grado di disabilità nel 10 percento dei pazienti. Per la vitamina B1 i dati di uno studio preliminare lasciano ipotizzare la capacità di mitigare l’affaticamento cronico, mentre una seconda sperimentazione analoga non ha riscontrato alcuna utilità. In un piccolo studio di alto livello, anche l’assunzione della sola vitamina B2 non ha sortito alcun effetto.
Tutte le vitamine del gruppo B partecipano ai processi metabolici e per questo dovrebbero essere assunte insieme. Gli effetti delle vitamine del gruppo B sulla sclerosi multipla devono ora essere dimostrati nell’ambito di studi di alto livello. La loro assunzione sembra tuttavia promettente, in virtù della funzione protettiva esercitata sul sistema nervoso e dell’importante ruolo svolto nella produzione della mielina. Una carenza accertata andrebbe in ogni caso risolta.
Dosaggio e consigli sull’assunzione delle vitamine del gruppo B
In presenza di sclerosi multipla, gli esperti in micronutrienti consigliano l’assunzione di un preparato che contenga tutte le vitamine del gruppo B, con le seguenti dosi giornaliere:
- Vitamina B1: da 2 a 5 milligrammi
- Vitamina B2: da 1 a 5 milligrammi
- Vitamina B6: da 2 a 4 milligrammi
- Vitamina B12: fino a 500 microgrammi (sotto forma di metilcobalamina)
- Acido folico: da 200 a 500 microgrammi (sotto forma di acido 5-metiltetraidrofolico direttamente utilizzabile)
- Biotina: 100 microgrammi
L’assunzione insieme ai pasti ne migliora la tollerabilità gastrica.
Determinazione dei livelli di omocisteina in laboratorio
Una carenza di vitamina B12, vitamina B6 e acido folico può favorire l’aumento eccessivo dei valori dell’omocisteina, che dovrebbe essere evitato in presenza di sclerosi multipla. Si consiglia quindi di controllarne regolarmente il livello. L’omocisteina viene misurata nel plasma, la componente liquida del sangue priva di cellule ematiche. I valori normali sono compresi tra 5 e 9 micromoli per litro.
Vitamine del gruppo B: da considerare in caso di gravidanza, allattamento e malattie
Le vitamine del gruppo B possono essere assunte ad alte dosi durante la gravidanza e l’allattamento solo in caso di carenza accertata e previa consultazione con il ginecologo curante.
I diabetici con danni renali e i pazienti nefropatici devono controllare l’apporto delle vitamine del gruppo B, che vengono eliminate con la dialisi. Anche in questo caso occorre tuttavia prestare la massima attenzione: la vitamina B12 non deve essere somministrata ai soggetti nefropatici sotto forma di cianocobalamina, poiché presumibilmente nociva a dosi elevate. Al suo posto si consiglia invece l’impiego della metilcobalamina.
L’assunzione di vitamine del gruppo B dopo l’impianto di stent e dopo un infarto non è stata ancora studiata a sufficienza. Poiché è probabile che esse abbiano in tali casi un effetto negativo, si dovrebbe evitare di assumere dosi elevate di vitamina B12 (da 60 a 400 microgrammi al giorno) e acido folico (da 800 a 1.200 microgrammi al giorno).
Produzione di energia: il coenzima Q10 e l’L-carnitina possono mitigare l’affaticamento
Meccanismo d’azione del coenzima Q10 e dell’L-carnitina

Il coenzima Q10 e l’L-carnitina sono indispensabili per il metabolismo energetico nei mitocondri, le centrali elettriche delle cellule deputate alla produzione di energia. Tra tutte le cellule, i neuroni sono quelle che reagiscono in modo più sensibile ai disturbi del metabolismo energetico. L’aumento concomitante del livello di stress ossidativo può inoltre danneggiarli, assieme alla guaina mielinica. Oltre ad essere importante per il metabolismo energetico, il coenzima Q10 è un potente antiossidante con proprietà antinfiammatorie, che proteggono i neuroni da eventuali danni.
Gli esperti ipotizzano che una disfunzione dei mitocondri possa svolgere un ruolo nella comparsa della sclerosi multipla. Studi osservazionali mostrano inoltre come le persone con SM soffrano spesso di affaticamento cronico e depressione, frequentemente associati a bassi livelli di coenzima Q10. L’assunzione mirata di questo nutriente può alleviare in modo significativo i suddetti disturbi, come suggerito da uno studio di piccole dimensioni ma di alto livello. Due ulteriori sperimentazioni della stessa portata sono giunte alla conclusione che, nelle persone con SM, il coenzima Q10 aumenta anche l’attività degli enzimi antiossidanti, riduce lo stress ossidativo e abbassa la concentrazione dei neurotrasmettitori infiammatori.
Gli esiti delle ricerche disponibili sui benefici dell’L-carnitina sono meno chiari. I soggetti con SM presentano spesso bassi livelli di L-carnitina nel sangue, e per questo gli esperti ipotizzano una correlazione con l’affaticamento cronico. Finora, però, solo uno studio preliminare ha evidenziato la capacità dell’L-carnitina di alleviare la stanchezza. Ulteriori prove della sua utilità in questo ambito sono attese da studi ancora in corso.
Dosaggio e consigli sull’assunzione del coenzima Q10 e dell’L-carnitina
In caso di sclerosi multipla i medici specializzati in micronutrienti consigliano da 200 a 500 milligrammi di coenzima Q10 al giorno, da assumere sempre insieme ai pasti per migliorarne l’assorbimento a livello intestinale per azione dei grassi presenti negli alimenti.
Per quanto riguarda l’L-carnitina, se ne consiglia l’assunzione di 2.000 milligrammi sotto forma di capsule, da distribuire nell’arco della giornata. In alternativa, è possibile assumerla anche per via endovenosa. Per migliorare la tollerabilità gastrica è opportuno preferire il composto L-carnitina tartrato, da assumere insieme ai pasti.
Coenzima Q10 e L-carnitina: da considerare in caso di assunzione di farmaci e malattie
Il coenzima Q10 può ridurre l’efficacia degli anticoagulanti come il warfarin (Coumadin®) già a dosi comprese tra 30 e 100 milligrammi. In casi molto rari, invece, l’L-carnitina può rafforzare l’effetto degli anticoagulanti di tipo cumarinico, tra cui l’etil biscoumacetato (Tromexan®), il fenprocumone e il warfarin (Coumadin®). Per questo l’assunzione di coenzima Q10 e L-carnitina in concomitanza con anticoagulanti deve essere preventivamente discussa con un medico.
Nei diabetici l’L-carnitina migliora l’indice glicemico. Se si assume L-carnitina contemporaneamente a farmaci ipoglicemizzanti, c’è dunque il rischio di ipoglicemia. Tra i farmaci interessati figurano la metformina (Metforal®, Metfonorm® e Glucophage®) e le sulfoniluree (Euglucon®, Bi-Euglucon® o Maninil®). Potrebbe eventualmente essere necessario adeguare la dose dei farmaci. Si consiglia di controllare regolarmente l’indice glicemico e di consultare il proprio medico.
Chi soffre di insufficienza renale cronica dovrebbe discutere con il proprio medico l’eventuale assunzione di preparati a base di dosi elevate di L-carnitina (oltre 1.000 milligrammi), poiché il loro impiego nel lungo termine non è stato ancora studiato a sufficienza. Anche chi ha un tumore dovrebbe discuterne l’assunzione con il proprio medico.
L’acido alfa-lipoico ha un’azione antiossidante e antinfiammatoria e protegge la mielina
Meccanismo d’azione dell’acido alfa-lipoico
L’acido alfa-lipoico ha la capacità di ridurre lo stress ossidativo, che nella sclerosi multipla contribuisce al danneggiamento della mielina. La sua azione favorisce anche la rigenerazione di altri antiossidanti come le vitamine C ed E, aumentandone l’efficacia. Uno studio preliminare mostra inoltre le sue proprietà antinfiammatorie, con cui riesce a sopprimere la produzione di determinati neurotrasmettitori infiammatori che normalmente durante una recidiva consentono alle cellule immunitarie di raggiungere il cervello e scatenare un’infiammazione.
I risultati di uno studio di alto livello documentano come l’assunzione di acido alfa-lipoico nelle persone con SM possa ridurre la concentrazione di un neurotrasmettitore infiammatorio. Tuttavia, il meccanismo d’azione di questa sostanza sull’infiammazione nervosa e sui disturbi non è ancora stato identificato. La revisione di numerosi esperimenti sugli animali e i primi studi sull’uomo sembrano indicare che l’acido alfa-lipoico potrebbe essere in grado si ridurre le limitazioni neurologiche nella sclerosi multipla. Questi risultati devono essere confermati da ulteriori studi di alto livello, ma la sua assunzione in presenza della malattia lascia intravedere risultati promettenti.
Dosaggio e consigli sull’assunzione dell’acido alfa-lipoico
In caso di sclerosi multipla gli esperti in micronutrienti consigliano da 600 a 1.200 milligrammi di acido alfa-lipoico al giorno, suddivisi in due dosi. L’assunzione dovrebbe precedere i pasti di 30-45 minuti circa per evitare che gli alimenti ne compromettano la biodisponibilità. Anche i preparati a base di minerali (come ferro, magnesio o zinco) dovrebbero essere assunti a distanza dall’acido alfa-lipoico.
Consiglio
L’impiego a lungo termine dell’acido alfa-lipoico può compromettere l’attività di enzimi dipendenti dalla biotina, sostanza che pertanto dovrebbe essere integrata con quantità comprese tra 100 e 500 microgrammi al giorno. I preparati di qualità sono già completi di biotina.
Acido alfa-lipoico: da considerare in caso di gravidanza, allattamento e diabete
In assenza di studi di ampia portata che ne documentino la sicurezza, le donne incinte e che allattano al seno dovrebbero assumere l’acido alfa-lipoico solo previo accordo con il proprio medico.
L’acido alfa-lipoico può potenziare l’azione ipoglicemizzante dell’insulina e comportare il rischio di ipoglicemia nei soggetti diabetici. I principi attivi interessati includono ad esempio la glibenclamide (come Euglucon®, Daonil® e Gliben®), la glimepiride (come Amaryl®, Glimepiride EG® e Solosa®) e la metformina (come Metforal®, Glibomet® e Metfonorm®). La dose di insulina deve essere eventualmente modificata dal medico.
Il magnesio protegge la mielina e favorisce il rilassamento muscolare
Meccanismo d’azione del magnesio
Il magnesio favorisce il rilassamento muscolare, notevolmente compromesso nella maggior parte dei soggetti con SM, ma la sua importanza non si limita a questo effetto: molte delle persone colpite dalla malattia assumono una quantità di magnesio insufficiente rispetto alla popolazione sana, e una carenza di questo minerale porta alla comparsa di stress ossidativo, che danneggia la mielina. Anche l’affaticamento cronico, che affligge molti pazienti, potrebbe essere amplificato da un deficit di magnesio, che svolge un ruolo determinante nella produzione di energia.
Due studi preliminari sono giunti alla conclusione che un apporto sufficiente di magnesio con l’alimentazione può alleviare efficacemente gli stati di spossatezza. Un’ulteriore sperimentazione analoga ha inoltre indicato come l’assunzione di magnesio assieme a calcio e vitamina D potrebbe prevenire le fasi di peggioramento acute della sclerosi multipla. Secondo il rapporto sul caso, anche una paziente colpita da forti crampi muscolari ha beneficiato, grazie al magnesio, di una netta mitigazione dei disturbi associata a un miglioramento della mobilità.
L’azione positiva del magnesio nelle persone con SM deve essere ancora confermata da studi di altro livello, ma una sua carenza dovrebbe in ogni caso essere compensata. L’impiego del magnesio è raccomandabile soprattutto in presenza di tensioni muscolari, in virtù della sua azione rilassante.
Dosaggio e consigli sull’assunzione del magnesio
Gli esperti in micronutrienti consigliano da 150 a 300 milligrammi di magnesio al giorno, da assumere preferibilmente insieme ai pasti perché le proteine ne favoriscono l’assorbimento nell’intestino. Inoltre, la sua assunzione a stomaco vuoto può causare disturbi gastrointestinali. A partire da quantità superiori a 250 milligrammi al giorno possono verificarsi innocui episodi di diarrea, evitabili con la suddivisione della dose in più porzioni.
Determinazione dei livelli di magnesio in laboratorio
Un’eventuale carenza di magnesio si accerta con un esame del sangue. Il magnesio è presente principalmente all’interno delle cellule, e i globuli rossi ne contengono il triplo rispetto al siero (la parte liquida del sangue priva di cellule ematiche), pertanto i suoi livelli dovrebbero essere determinati da un medico nel sangue intero, in quanto si tratta di un risultato più significativo rispetto alla misurazione nel siero. Il valore normale è compreso tra 1,38 e 1,50 millimoli per litro.
Magnesio: da considerare in caso di malattie renali croniche e assunzione di farmaci
Il magnesio può ridurre l’effetto di alcuni farmaci perché li lega e li rende inefficaci. Per questo deve essere assunto ad almeno due ore di distanza dai seguenti medicinali:
- Inibitori della DNA girasi: ciprofloxacina (ad es. Ciperus®, Ciprofloxacina Pfizer®), enoxacina (ad es. Enoxen®), levofloxacina (ad es. Tavanic®), moxifloxacina (ad es. Avalox®), norfloxacina (ad es. Naflox®) e ofloxacina (ad es. Oflocin®, Exocin®)
- Tetracicline: tetraciclina (ad es. Ambramicina®), doxiciclina (ad es. Efracea®, Ligosan®), minociclina (ad es. Minotek®, Minocin®)
- Bifosfonati: acido alendronico (ad es. Fosamax®, Adronat®), acido clodronico (ad es. Clodron®), acido etidronico (ad es. Etidron®), acido ibandronico (Bondronat®), acido pamidronico (Texpami®), acido risedronico (Actonel®) e acido tiludronico (Tildren®).
In presenza di malattie renali croniche non si dovrebbero assumere integratori minerali contenenti anche magnesio, che non viene eliminato correttamente dai reni indeboliti e può quindi accumularsi nel sangue.
I probiotici combattono le reazioni infiammatorie
Meccanismo d’azione dei probiotici
Una composizione sfavorevole della flora intestinale potrebbe contribuire alla sclerosi multipla: gli animali da laboratorio con determinate caratteristiche genetiche si ammalavano di sclerosi multipla quando ricevevano i batteri intestinali delle persone colpite dalla malattia. Per questo il contributo della flora intestinale alla sclerosi multipla è attualmente oggetto di ricerca.
I batteri probiotici non si limitano a sostenere la salute intestinale, ma influenzano anche l’attività del sistema immunitario, ad esempio impedendo che le sostanze batteriche nocive presenti nell’intestino si diffondano nell’organismo e provochino infiammazioni. I ricercatori ipotizzano che tali sostanze batteriche nocive svolgano un ruolo anche nella sclerosi multipla. I probiotici in questo caso potrebbero contribuire a combattere le reazioni infiammatorie nel cervello.
L’influsso dei probiotici sulla sclerosi multipla è stato finora analizzato in un piccolo studio preliminare e in una sperimentazione di alto livello, che ne hanno confermato l’utilità. I soggetti interessati hanno ad esempio beneficiato di un miglioramento dei valori di infiammazione nonché di una riduzione del grado di disabilità. Sebbene la loro efficacia debba essere confermata da ulteriori ricerche, i probiotici sembrano essere uno strumento promettente con cui arginare i disturbi legati alla SM.
Dosaggio e consigli sull’assunzione dei probiotici
Per assicurare un numero sufficiente di batteri vivi nell’intestino, gli esperti in micronutrienti consigliano da 1 a 20 miliardi (da 1 a 20 x 109) di unità formanti colonie. La scelta dovrebbe privilegiare i probiotici contenenti una miscela di vari bifidobatteri e lattobacilli, da assumere regolarmente per un periodo di tempo prolungato e sufficiente a percepirne gli effetti benefici sulla salute.
Il loro impiego ideale è in combinazione con le fibre, ad esempio le destrine resistenti, che nutrono i batteri e ne supportano l’attività.
Probiotici: da considerare in caso di determinate malattie
È possibile che alcuni probiotici producano istamina nell’intestino, causando disturbi nei soggetti intolleranti a questo mediatore chimico. Tra i probiotici interessati si annoverano: Lactobacillus casei, Lactobacillus delbrueckii ssp. bulgaricus, Lactobacillus reuteri, Lactococcus lactis ed Enterococcus faecium.
I probiotici non sono adatti a tutti. Si sconsiglia l’uso di probiotici a pazienti molto deboli con difese immunitarie basse, a persone con catetere venoso centrale (ad esempio sottoposti a chemioterapia) e a chi soffre di valvulopatie o di sindrome dell’intestino corto.
Dosaggi in breve
Dosi giornaliere consigliate in caso di sclerosi multipla | |
|---|---|
Vitamine | |
Vitamina C | 500 milligrammi (mg) |
Vitamina E | fino a 50 milligrammi |
Vitamina D | da 1.000 a 2.000 unità internazionali (UI) o in base ai valori di laboratorio |
Vitamina B1 | da 2 a 5 milligrammi |
Vitamina B2 | da 1 a 5 milligrammi |
Vitamina B6 | da 2 a 4 milligrammi |
Vitamina B12 | fino a 500 microgrammi (µg) (sotto forma di metilcobalamina) |
Acido folico | da 200 a 500 microgrammi (sotto forma di acido 5-metiltetraidrofolico ) |
Biotina | 100 microgrammi |
Minerali | |
Zinco | da 15 a 30 milligrammi |
Selenio | da 100 a 300 milligrammi |
Magnesio | da 150 a 300 milligrammi |
Acidi grassi | |
Acidi grassi omega-3 | da 2.000 a 4.000 milligrammi con la massima percentuale di EPA possibile |
Acido alfa-lipoico | da 600 a 1.200 milligrammi |
Altro | |
Coenzima Q10 | da 200 a 500 milligrammi |
L-carnitina | 2.000 milligrammi |
Probiotici con bifidobatteri e lattobacilli | da 1 a 20 miliardi (da 1 a 20 x 109) unità formanti colonie (CFU) |
Esami di laboratorio consigliati in breve
Esami del sangue consigliati in caso di sclerosi multipla | |
|---|---|
Valori normali | |
Stato antiossidante | da 1,13 a 1,57 millimoli per litro (mmol/l)* |
Selenio | da 120 a 150 microgrammi (µg/l) |
Vitamina D | da 40 a 60 nanogrammi per millilitro (ng/ml) |
Indice omega-3 | 8 percento (%) |
Omocisteina | da 5 a 9 micromoli (µmol/l) |
Magnesio | da 1,38 a 1,50 millimoli per litro |
*Nota: valori e unità in base al laboratorio.
Riepilogo
La sclerosi multipla (SM) è una malattia neurologica in cui il sistema nervoso viene danneggiato dal sistema immunitario. Si accompagna a infiammazioni e stress ossidativo. La medicina dei micronutrienti integra in modo ottimale la terapia impiegata contro la sclerosi multipla. Gli antiossidanti come le vitamine C ed E, il selenio e lo zinco riducono lo stress ossidativo a carico del sistema nervoso. La vitamina D ha un’azione regolatrice sul sistema nervoso e contribuisce al controllo della reazione infiammatoria. Gli acidi grassi omega-3 sopprimono la produzione dei neurotrasmettitori con l’aiuto dei quali le cellule infiammatorie riescono a raggiungere il cervello. Essi sono inoltre antiossidanti nonché parte integrante della mielina.
Le vitamine del gruppo B sono importanti per la funzione del sistema nervoso, hanno un’azione antinfiammatoria e abbassano i livelli di omocisteina, che favorisce le infiammazioni e si suppone contribuisca alla comparsa della sclerosi multipla. Il coenzima Q10 e l’L-carnitina migliorano il metabolismo energetico dei mitocondri, contrastano lo stress ossidativo e hanno un’azione antinfiammatoria. Anche l’acido alfa-lipoico potrebbe avere un effetto protettivo sui nervi. Il magnesio viene spesso impiegato per rilassare i muscoli contratti e supportare la produzione di energia. Come il coenzima Q10 e l’L-carnitina, può alleviare gli stati di affaticamento cronico. I probiotici rendono impermeabile l’intestino e assicurano una flora intestinale sana, che consente di regolare il sistema immunitario.
Indice degli studi e delle fonti
Adamczyk, B. et al. (2016): New insights into the role of oxidative stress mechanisms in the pathophysiology and treatment of multiple sclerosis. Oxid Med Cell Longev 2016;2016:1973834. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC5088319/, consultato il: 15.02.2019.
Berer, K. et al. (2017): Gut microbiota from multiple sclerosis patients enables spontaneous autoimmune encephalomyelitis in mice. https://www.pnas.org/content/114/40/10719, consultato il: 15.02.2019.
Birnbaum, G. et al. (2017): High dose biotin as treatment for progressive multiple sclerosis. Mult Scler Relat Disord 2017;18:141-43. https://www.ncbi.nlm.nih.gov/pubmed/29141796, consultato il: 15.02.2019.
Bitarafan, S. et al. (2014): Dietary intake of nutrients and its correlation with fatigue in multiple sclerosis patients. Iran J Neurol 2014;13(1):28-32. https://www.ncbi.nlm.nih.gov/pubmed/24800044, consultato il: 15.02.2019.
Bredholt, M. et al. (2016): Zinc in multiple sclerosis. A systematic review and Meta-Analysis. ASN Neuro 2016;8(3):1759091416651511. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC4904428/, consultato il: 15.02.2019.
Costantini, A. et al. (2013): High dose thiamine improves fatigue in multiple sclerosis. BMJ Case Rep 2013;2013:bcr2013009144. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC3736110/, consultato il: 15.02.2019.
Dardiotis, E. et al. (2017): Vitamin B12, folate, and homocysteine levels in multiple sclerosis: a meta-analysis. Mult Scler Relat Disord 2017;17:190-7. https://www.ncbi.nlm.nih.gov/pubmed/29055456, consultato il: 15.02.2019.
Deutsche Gesellschaft für Neurologie (DGN) (2014): S2e-Leitlinie Diagnose und Therapie der Multiplen Sklerose. https://www.awmf.org/uploads/tx_szleitlinien/030-050l_S2e_Multiple_Sklerose_Diagnostik_Therapie_2014-08_abgelaufen.pdf, consultato il: 15.02.2019.
Deutsche Gesellschaft für Neurologie (DGN) (2018): Update Multiple Sklerose: Wie Umweltfaktoren und Darmbakterien die Entzündung befeuern. https://www.dgn.org/presse/pressemitteilungen/56-pressemitteilung-2018/3688-update-multiple-sklerose-wie-umweltfaktoren-und-darmbakterien-die-entzuendung-befeuern, consultato il: 15.02.2019.
Deutsche Multiple Sklerose Gesellschaft Bundesverband e.V. (2013): Sehnerventzündung bei Multipler Sklerose: Erster Therapieansatz zum Schutz der Nervenzellen. https://www.dmsg.de/multiple-sklerose-news/ms-forschung/spielen-mitochondrien-eine-rolle-bei-der-progression-der-multiplen-sklerose/, consultato il: 15.02.2019.
Dietrich, M. et al. (2018): Early alpha-lipoic acid therapy protects from degeneration of the inner retinal layers and vision loss in an experimental autoimmune encephalomyelitis-optic neuritis model. J Neuroinflammation 2018;15:71. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC5840773/, consultato il: 15.02.2019.
Fitzgerald, K.C. et al. (2015): Association of vitamin D levels with multiple sclerosis activity and progression in patients receiving interferon beta-1b. JAMA Neurol 2015;72(12):1458-65. https://www.ncbi.nlm.nih.gov/pubmed/26458124, consultato il: 15.02.2019.
Gallai, V. et al. (1995): Cytokine secretion and eicosanoid production in the peripheral blood mononuclear cells of MS patients undergoing dietary supplementation with n-3 polyunsaturated fatty acids. J Neuroimmunol 1995;56(2):143-53. https://www.ncbi.nlm.nih.gov/pubmed/7860710, consultato il: 15.02.2019.
Ghareghani, M. et al. (2018): Latitude, vitamin D, melatonin and gut microbiota act in concert to initiate multiple sclerosis: a new mechanistic pathway. Front Immunol (2018);9:2484. https://www.ncbi.nlm.nih.gov/pubmed/30459766, consultato il: 15.02.2019.
Goldberg, P. et al. (1986): Multiple sclerosis: decreased relapse rate through dietary supplementation with calcium, magnesium and vitamin D. Med Hypotheses 1986;21(2):193-200. https://www.ncbi.nlm.nih.gov/pubmed/3537648, consultato il: 15.02.2019.
Gröber, U. (2011): Mikronährstoffe. Metabolic Tuning – Prävention – Therapie. 3. Aufl. Wissenschaftliche Verlagsgesellschaft mbH Stuttgart.
Gröber, U. (2014): Arzneimittel und Mikronährstoffe – Medikationsorientierte Supplementierung. 3. Aufl. Wissenschaftliche Verlagsgesellschaft Stuttgart.
Guan, J.Z. et al. (20018): Vitamin E administration erases an enhanced oxidation in multiple sclerosis. Can J Physiol Pharmacol 2018;96(11):1181-83. https://www.ncbi.nlm.nih.gov/pubmed/30092167, consultato il: 15.02.2019.
Heidker, R.M. et al. (2016): Intersections of pathways involving biotin and iron relative to therapeutic mechanisms for progressive multiple sclerosis. Discov Med 2016;22(123):381-387. https://www.ncbi.nlm.nih.gov/pubmed/28147220, consultato il: 15.02.2019.
Hollis, B.W. et al. (2013): The role of the parent compound vitamin D with respect to metabolism and function: why clinical dose intervals affect clinical outcomes. J Clin Endocrinol Metab 2013;98(12):4619-28. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC3849670/, consultato il: 15.02.2019.
Jagannath, VA. et al. (2018): Vitamin D for the management of multiple sclerosis. Cochrane Database of Systematic Reviews 2018, Issue 9. Art. https://www.cochranelibrary.com/cdsr/doi/10.1002/14651858.CD008422.pub3/full, consultato il: 06.03.2019.
Janardhan, V. et al. (2002): Quality of life in patients with multiple sclerosis: the impact of fatigue and depression. J Neurol Sci 2002;205(1):51-8. https://www.ncbi.nlm.nih.gov/pubmed/12409184, consultato il: 15.02.2019.
Jelinek, G.A. et al. (2013): Association of fish consumption and Ω3 supplementation with quality of life, disability and disease activity in an international cohort of people with multiple sclerosis. Int J Neurosci 2013;123(11):792-800. https://www.ncbi.nlm.nih.gov/pubmed/23713615, consultato il: 15.02.2019.
Johnson, S. (2000): The possible role of gradual accumulation of copper, calcium, lead and iron and gradual depletion of zinc, magnesium, selenium, vitamins B2, B6, D and E and essential fatty acids in multiple sclerosis. Med Hypotheses 2000;55(3):239-41. https://www.ncbi.nlm.nih.gov/pubmed/10985916, consultato il: 15.02.2019.
Khalili, M. et al. (2014): Does lipoic acid consumption affect the cytokine profile in multiple sclerosis patients: a double-blind, placebo-controlled, randomized clinical trial. Neuroimmunomodulation 2014;21(6):291-6. https://www.ncbi.nlm.nih.gov/pubmed/24821457, consultato il: 15.02.2019.
Khalili, M. et al. (2014): Effect of lipoic acid consumption on oxidative stress among multiple sclerosis patients: a randomized controlled clinical trial. Nutr Neurosci 2014;17(1):16-20. https://www.ncbi.nlm.nih.gov/pubmed/23485514, consultato il: 15.02.2019.
Khosravi-Largani, M. et al. (2018): A review on potential roles of vitamins in incidence, progression, and improvement of multiple sclerosis. eNeurological Sci 2018;10:37-44. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC5934114/, consultato il: 15.02.2019.
Kocot, J. et al. (2017): Does Vitamin C influence neurodegenerative diseases and psychiatric disorders? Nutrientes 2017;9(7):659. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC5537779/, consultato il: 15.02.2019.
Kong, J. et al. (2008): Novel role of the vitamin D receptor in maintaining the integrity of the intestinal mucosal barrier. Am J Physiol Gastrointest Liver Physiol. 2008 Jan;294(1):G208-16. https://www.ncbi.nlm.nih.gov/pubmed?Db=pubmed&Cmd=ShowDetailView&TermToSearch=17962355, consultato il: 06.03.2019.
Kouchaki, E. et al. (2018): High-dose ω-3 fatty acid plus Vitamin D3 supplementation affects clinical symptoms and metabolic status of patients with multiple sclerosis: a randomized controlled trial. J Nutr 2018;148(8):1380-86. https://www.ncbi.nlm.nih.gov/pubmed/29982544, consultato il: 15.02.2019.
Lassmann, H. et al. (2011): The molecular basis of neurodegeneration in multiple sclerosis. FEBS Lett 2011;585(23):3715-23. https://www.ncbi.nlm.nih.gov/pubmed/21854776, consultato il: 15.02.2019.
Lebrun, C. et al. (2006): Levocarnitine administration in multiple sclerosis patients with immunosuppressive therapy-induced fatigue. Mult Scler 2006;12(3):321-4. https://www.ncbi.nlm.nih.gov/pubmed/16764345, consultato il: 15.02.2019.
Ledinek, A.H. et al. (2013): Evaluating the effects of amantadin, modafinil and acetyl-L-carnitine on fatigue in multiple sclerosis – results of a pilot randomized, blind study. Clin Neurol Neurosurg 2013;115(S1):86-9. https://www.ncbi.nlm.nih.gov/pubmed/24321164, consultato il: 15.02.2019.
Liu, Y. et al. (2018): Probiotics in autoimmune and inflammatory disorders. Nutrients 2018;10(10):1537. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC6213508/, consultato il: 15.02.2019.
Mahad, D. et al. (2008): Mitochondria and disease progression in multiple sclerosis. Neuropathol Appl Neurobiol 2008;34(6):577-89. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC2981078/, consultato il: 15.02.2019.
Mähler, A. et al. (2015): Metabolic response to epigallocatechin-3-gallate in relapsing-remitting multiple sclerosis: a randomized clinical trial. Am J Clin Nutr 2015;101(3):487-98. https://www.ncbi.nlm.nih.gov/pubmed/25733633, consultato il: 15.02.2019.
Mai, J. et al. (1990): High dose antioxidant supplementation to MS patients. Effects on glutathione peroxidase, clinical safety, and absorption of selenium. Biol Trace Elem 1990;24(2):109-17. https://www.ncbi.nlm.nih.gov/pubmed/1702664, consultato il: 15.02.2019.
McLaughlin, L. et al. (2018): Vitamin D for the treatment of multiple sclerosis: a meta-analysis. J Neurol 2018;265(12):2893-2905. https://www.ncbi.nlm.nih.gov/pubmed/30284038, consultato il: 15.02.2019.
Monks - Ärzte im Netz GmbH (2018): Multiple Sklerose. https://www.neurologen-und-psychiater-im-netz.org/neurologie/erkrankungen/multiple-sklerose-ms/was-ist-multiple-sklerose-ms/, consultato il: 15.02.2019.
Naghashpour, M. et al. (2013): Riboflavin supplementation to patients with multiple sclerosis does not improve disability status nor is riboflavin supplementation correlated to homocysteine. Int J Vitam Nutr Res 2013;83(5):281-90. https://www.ncbi.nlm.nih.gov/pubmed/25305223, consultato il: 15.02.2019.
Neergheen, V. et al. (2017): Coenzyme Q10 in the treatment of mitochondrial disease. JIEMS 2017;5:1-8. https://pdfs.semanticscholar.org/fe64/6f7790e1beb346019a9219c3a5ffd99d1047.pdf, consultato il: 15.02.2019.
Nemazannikova, N. et al. (20018): Is there a link between vitamin B and multiple sclerosis? Med Chem 2018;14(2):170-80. https://www.ncbi.nlm.nih.gov/pubmed/28875857, consultato il: 15.02.2019.
Nielsen, N.M. et al. (2017): Neonatal vitamin D stats and risk of multiple sclerosis: a population-based case-control study. Neurology 2017;88(1):44-51. https://www.ncbi.nlm.nih.gov/pubmed/27903815, consultato il: 15.02.2019.
Oliveira, S.R. et al. (2017): Vitamin d deficiency is associated with disability and disease progression in multiple sclerosis patients independent of oxidative and nitrosative stress. J Neurol Sci 2017;381:213-19. https://www.ncbi.nlm.nih.gov/pubmed/28991684, consultato il: 15.02.2019.
Pantzaris, M.C. et al. (2013): A novel oral nutraceutical formula of omega-3 and omega-6 fatty acids with vitamins (PLP10) in relapsing remitting multiple sclerosis: a randomised, double-blind, placebo-controlled proof-of-concept clinical trial. BMJ Open 2013;3(4):e002170. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC3641495/, consultato il: 15.02.2019.
Pierrot-Deseilligny, C. et al. (2017): Vitamin D and multiple sclerosis: an update. Mult Scler Relat Disord 2017;14:35-45. https://www.ncbi.nlm.nih.gov/pubmed/28619429, consultato il: 15.02.2019.
Planas, R. et al. (2018): GDP-L-Fucose synthase is a CD4+ T cell-specific autoantigen in DRB3*02:02 patients with multiple sclerosis. Sci Transl Med 10(462):pii:eaat4301. https://www.ncbi.nlm.nih.gov/pubmed/30305453, consultato il: 15.02.2019.
Plemel, J.R. et al. (2015): Over-the-counter anti-oxidant therapies for use in multiple sclerosis: a systematic review. Mult Scler 2015;21(12):1485-95. https://www.ncbi.nlm.nih.gov/pubmed/26286700, consultato il: 15.02.2019.
Plioplys, A.V. et al. (1997): Amantadine and L-carnitine treatment of chronic fatigue syndrome. Neuropsychobiology 1997;35(1):16-23. https://www.ncbi.nlm.nih.gov/pubmed/9018019, consultato il: 15.02.2019.
Pommerich, U. et al. (2018): Is there an effect of dietary intake on MS-related fatigue? - A systematic literature review. Mult Scler Relat Disord. 2018 Oct;25:282-291. https://www.ncbi.nlm.nih.gov/pubmed/30170268, consultato il: 06.03.2019.
Ramirez-Ramirez, V. et al. (2013): Efficacy of fish oil on serum of TNF α, IL β, and IL-6 oxidative stress markers in multiple sclerosis treated with interferon beta-1b. Oxid Med Cell Longev 2013;2013:709493. https://www.ncbi.nlm.nih.gov/pubmed/23861993, consultato il: 15.02.2019.
Ramsaransing, G.S. et al. (2009): Dietary patterns in clinical subtypes of multiple sclerosis: an exploratory study. Nutr J 2009;8:36. https://www.ncbi.nlm.nih.gov/pubmed/19664270, consultato il: 15.02.2019.
Rossier, P. et al. (2000): The effect of magnesium oral therapy on spasticity in a patient with multiple sclerosis. Eur J Neurol 2000;7(6):741-4. https://www.ncbi.nlm.nih.gov/pubmed/11136367, consultato il: 15.02.2019.
Sanoobar, M. et al. (2013): Coenzyme Q10 supplementation reduces oxidative stress and increases antioxidant enzyme activity in patients with relapsing-remitting multiple sclerosis. Int J Neurosci 2013;123(11):776-82. https://www.ncbi.nlm.nih.gov/pubmed/23659338, consultato il: 15.02.2019.
Sanoobar, M. et al. (2015): Coenzyme Q10 supplementation ameliorates inflammatory markers in patients with multiple sclerosis: a double blind, placebo, controlled randomized clinical trial. Nutr Neurosci 2015;18(4):169-76. https://www.ncbi.nlm.nih.gov/pubmed/24621064, consultato il: 15.02.2019.
Sanoobar, M. et al. (2016): Coenzyme Q10 as a treatment for fatigue and depression in multiple sclerosis patients: a double blind randomized clinical trial. Nutr Neurosci 2016;19(3):138-43. https://www.ncbi.nlm.nih.gov/pubmed/25603363, consultato il: 15.02.2019.
Seifar, F. et al. (2017): α-Lipoic acid, functional fatty acid, as a novel therapeutic alternative for central nervous system diseases: a review. Nutr Neurosci 2017:1-11. https://www.ncbi.nlm.nih.gov/pubmed/29185388, consultato il: 15.02.2019.
Shinto, L. et al. (2009): Omega-3 fatty acid supplementation decreases matrix metalloproteinase-9 production in relapsing-remitting multiple sclerosis. Prostaglandins Leukot Essent Fatty Acids 2009;80(2-3):131-6. https://www.ncbi.nlm.nih.gov/pubmed/19171471, consultato il: 15.02.2019.
Sintzel, M.B. et al. (2018): Vitamin D and multiple sclerosis: a comprehensive review. Neurol Ther 2018;7(1):59-85. https://www.ncbi.nlm.nih.gov/pubmed/29243029, consultato il: 15.02.2019.
Soleimani, M. et al. (2014): Effects of Coenzyme Q10 on the ratio of TH1/TH2 in experimental autoimmune encephalomyelitis model of multiple sclerosis in C57bl/6. Iran Biomed J 2014;18(4):203-11. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC4225059/, consultato il: 15.02.2019.
Su, K. et al. (2013): Mitochondrial dysfunction and neurodegeneration in multiple sclerosis. Front Physiol 2013;4:169. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC3722885/, consultato il: 15.02.2019.
Tankou, S.K. et al. (2018): A probiotic modulates the microbiome and immunity in multiple sclerosis. Ann Neurol 2018;83(6):1147-61. https://www.ncbi.nlm.nih.gov/pubmed/29679417, consultato il: 15.02.2019.
Tejani, A.M. et al. (2012): Carnitine for fatigue in multiple sclerosis. Cochrane Database Syst Rev 2012;5:CD007280. https://www.ncbi.nlm.nih.gov/pubmed/22592719, consultato il: 15.02.2019.
Toghianifar, N. et al. (2015): Effect of high dose vitamin D intake on interleukin-17 levels in multiple sclerosis: a randomized, double-blind, placebo-controlled clinical trial. J Neuroimmunol 2015;285:125-8. https://www.ncbi.nlm.nih.gov/pubmed/26198928, consultato il: 15.02.2019.
Torkildsen, O. et al. (2012): ω-3 fatty acid treatment in multiple sclerosis (OFAMS Study): a randomized, double-blind, placebo-controlled trial. Arch Neurol 2012;69(8):1044-51. https://www.ncbi.nlm.nih.gov/pubmed/22507886, consultato il: 15.02.2019.
Tourbah, A. et al. (2016): MD1003 (high dose biotin) for the treatment of progressive multiple sclerosis: a randomised, double-blind, placebo-controlled study. Mult Scler 2016;22(13):1719-31. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC5098693/, consultato il: 15.02.2019.
Wade, D.T. et al. (2002): A randomised placebo controlled exploratory study of vitamin B-12, lofepramine, and L-phenylalanine (the „Cari Loder regime) in the treatment of multiple sclerosis. J Neurol Neurosurg Psychiatry 2002; 73(3):246-9. https://www.ncbi.nlm.nih.gov/pubmed/12185153, consultato il: 15.02.2019.
Yadav, V. et al. (2005): Lipoic acid in multiple sclerosis: a pilot study. Mult Scler 2005;11(2):159-65. https://www.ncbi.nlm.nih.gov/pubmed/15794388, consultato il: 15.02.2019.
Yadav, V. et al. (2010): Complementary and alternative medicine for the treatment of multiple sclerosis. Expert Rev Clin Immunol 2010;6(3):381-95. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC2901236/, consultato il: 15.02.2019.
Yang, T.T. et al. (2017): Pharmacological treatments for fatigue in patients with multiple sclerosis: a systematic review and meta-analysis. J Neurol Sci 2017;380:256-61. https://www.ncbi.nlm.nih.gov/pubmed/28870581, consultato il: 15.02.2019.
Zheng, C. et al. (2018): The efficacy of vitamin D in multiple sclerosis: a meta-analysis. Mult Scler Relat Disord 2018;23:56-61. https://www.ncbi.nlm.nih.gov/pubmed/29778041, consultato il: 15.02.2019.


