Il mal di schiena è uno dei disturbi più diffusi tra la popolazione, ostinato e spesso accompagnato da intensa sofferenza. Quello che molte persone colpite non sanno è che il mal di schiena può essere trattato non solo con analgesici, ma anche in modo naturale con l'aiuto di determinati micronutrienti, che spesso consentono di ridurre i farmaci o addirittura eliminarli. Questo articolo illustra le sostanze nutritive più adatte per la cura del mal di schiena.
Cause e sintomi
Con il termine mal di schiena si intendono dolori di intensità variabile nella zona posteriore del busto, che spesso si manifestano in modo acuto e improvviso e, in alcuni casi, si irradiano anche in altre regioni del corpo, ad esempio alle gambe o alla pancia. Si parla di lombalgia quando i dolori interessano la parte inferiore della schiena, in corrispondenza delle vertebre lombari, ma i disturbi possono colpire anche il tratto cervicale e toracico.
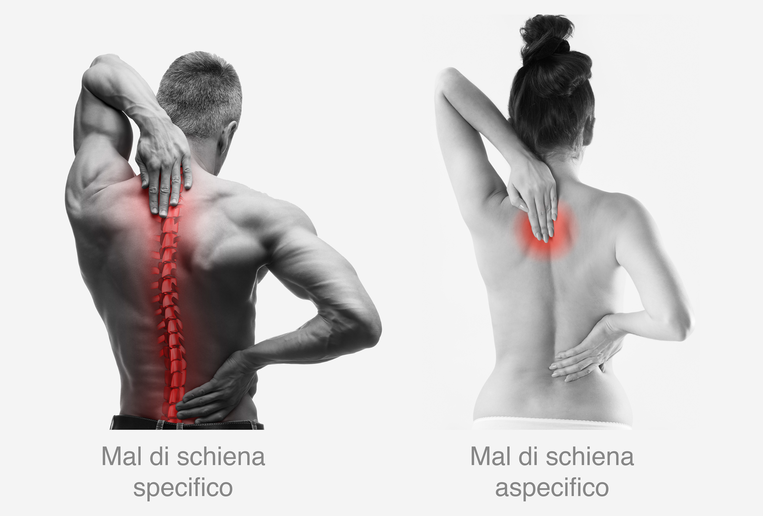
Indipendentemente dalla causa, il dolore è dovuto a una irritazione dei nervi nella zona del tessuto contratto, danneggiato o infiammato, che a loro volta inviano un segnale di dolore al cervello. Si differenzia tra mal di schiena specifico e aspecifico.
- Il mal di schiena specifico ha sempre una causa ben precisa, rappresentata ad esempio da ernie al disco, osteoporosi, artrosi, fratture o deformazioni della colonna vertebrale come lordosi o scoliosi, nonché da fattori non direttamente connessi all'apparato scheletrico, come il ciclo mestruale in alcune donne.
- Tuttavia l'origine del mal di schiena non può essere determinata con certezza nell'85% dei pazienti. La ragione più frequente di questi mal di schiena aspecifici è la tensione muscolare, che è a sua volta la conseguenza di una postura non equilibrata, di uno stile di vita principalmente sedentario, di sovrappeso o di assenza di movimento, nonché di pesanti lavori fisici e stress. Se non adeguatamente sollecitati, muscoli, tendini e articolazioni col tempo si atrofizzano .
Obiettivi del trattamento
Qual è la cura classica del mal di schiena?
Lo scopo primario del trattamento classico del mal di schiena è evitare che i dolori diventino cronici, ovvero che permangano anche quando la causa scatenante è stata curata o eliminata.
Spesso il mal di schiena può essere curato con successo senza ricorrere ai farmaci, ad esempio con calore, cinesiterapia, esercizi per la schiena, agopuntura o tecniche di rilassamento come il rilassamento progressivo della muscolatura. L'uso integrativo di analgesici allevia soprattutto la fase dolorosa acuta dei primi giorni, ma non è consigliabile assumerli a lungo.
Consiglio
Per paura di peggiorare la loro condizione, molte persone che hanno mal di schiena evitano di muoversi, ma spesso una cautela eccessiva o troppo riposo in posizione sdraiata apportano più danni che benefici.
- Una leggera attività fisica con passeggiate regolari, nuoto o bicicletta migliora la circolazione, sciogliendo muscoli e articolazioni.
- In caso di mal di schiena è fondamentale rafforzare in modo mirato la muscolatura, perché solo così la schiena può tornare a esercitare la sua funzione di sostegno.
Gli obiettivi della medicina dei micronutrienti
I micronutrienti possono contribuire ad aumentare l'efficacia dei farmaci e delle misure non farmacologiche in caso di mal di schiena. Favoriscono la guarigione delle cellule nervose infiammate o danneggiate, riducono la sensibilità agli stimoli dolorosi o bloccano il rilascio dei trasmettitori del dolore. Le principali sostanze nutritive che consentono di alleviare in modo efficace i dolori causati dal mal di schiena sono:
- Vitamine del gruppo B come la vitamina B1, B6 e B12
- Magnesio
- Acidi grassi omega 3
- Vitamina D
- Metilsulfonilmetano
- Resveratrolo
Il trattamento con i micronutrienti
Le vitamine del gruppo B supportano la guarigione delle cellule nervose
Meccanismo d'azione delle vitamine del gruppo B
I dati dei primi studi scientifici sul mal di schiena mostrano che le vitamine del gruppo B, ad esempio la vitamina B6 e B12, alleviano in modo significativo i dolori dovuti a diverse patologie dell'apparato motorio nonché neurologici. Durante lo studio le vitamine sono state assunte sotto forma di compresse (in caso di nevralgie o dolori cervicali) o direttamente iniettate in via intramuscolare (in caso di lombalgia). Queste vitamine sono considerate come un completamento sicuro ed efficace della classica terapia del dolore.
Le vitamine B12, B6 e B1 hanno un effetto analgesico perché contribuiscono al recupero delle fibre nervose infiammate o compromesse e ne migliorano la conduttività. Contrastano l'insorgenza di dolori cronici dovuti a una ipersensibilità delle cellule nervose che reagiscono e inviano un segnale doloroso già al minimo stimolo o addirittura senza alcuna causa scatenante. La vitamina B12 attenua inoltre le reazioni infiammatorie che possono a loro volta contribuire all'insorgenza del dolore.
Consiglio
Un primo studio suggerisce che l'uridina monofosfato (UMP) potrebbe sostenere l'effetto di alcune vitamine del gruppo B. L'UMP è una sostanza necessaria per la formazione del materiale genetico (DNA) e delle membrane cellulari ed è quindi importante per i processi di riparazione delle cellule. I ricercatori presumono che l'UMP promuova la funzione nervosa e la rigenerazione dei nervi e che dunque, insieme alle vitamine del gruppo B, potrebbe alleviare il dolore. I primi studi confermano questa ipotesi.
Dosaggio e consigli per l'assunzione
In alcuni studi sono stati impiegati per il trattamento del mal di schiena da 50 a 100 milligrammi di vitamina B1 e vitamina B6 e da 250 a 1.000 microgrammi di vitamina B12 al giorno.
Per l'assunzione quotidiana, gli esperti di micronutrienti consigliano di solito un preparato combinato a base di diverse vitamine del gruppo B a un dosaggio leggermente più basso, in particolare:
- Vitamina B1: da 5 a 10 milligrammi
- Vitamina B6: da 5 a 15 milligrammi
- Vitamina B12: da 150 a 250 microgrammi (sotto forma di metilcobalamina)
Per garantire una buona tollerabilità, le vitamine del gruppo B dovrebbero essere assunte ai pasti.
Vitamine del gruppo B: da considerare durante la gravidanza e l' allattamento e in caso di malattie e assunzione di farmaci
Durante la gravidanza e l'allattamento le donne dovrebbero assumere dosi elevate di vitamina B1, B6 e B12 solo in caso di comprovata carenza.
Chi soffre di malattie renali dovrebbe assumere la vitamina B12 solo sotto forma di metilcobalamina e non di cianocobalamina, che secondo alcune indicazioni è dannosa a dosaggi elevati per tali pazienti.
L’assunzione di vitamine del gruppo B ad alto dosaggio dopo l’impianto di stent e dopo un infarto non è stata ancora studiata a sufficienza, ma in tali casi si ipotizza un loro effetto negativo. Dovrebbero dunque essere evitate dosi superiori a 60 microgrammi di vitamina B12 al giorno.
Non si dovrebbero assumere alte dosi di vitamina B12 per molti anni in assenza di una carenza o senza motivo. L'effetto sul rischio di cancro non è stato ancora chiarito con esattezza.
La vitamina B6 a un dosaggio superiore a 5 milligrammi riduce l'efficacia dei farmaci antiepilettici, tra cui il fenobarbital (Luminale®) e la fenitoina (Dintoina®, Aurantin®), e di alcuni farmaci contro il Parkinson contenenti il principio attivo levodopa (L-dopa), come ad esempio Stalevo®, Duodopa® e Sinemet®.
Il magnesio riduce la percezione del dolore
Meccanismo d'azione del magnesio
Studi scientifici hanno dimostrato che, come le vitamine del gruppo B, anche il magnesio ha un effetto analgesico, presumibilmente perché blocca determinati recettori nel sistema nervoso centrale che rendono le cellule più sensibili agli stimoli dolorosi. Il magnesio attenua la sensibilità delle cellule nervose e, di conseguenza, anche la percezione del dolore.
Il parere degli esperti
La sua forte efficacia analgesica è da ricondursi all'effetto antagonista del recettore dell'N-metil-D-aspartato (NMDA) che, una volta attivato, è responsabile della sensibilizzazione centrale ed è legato all'insorgenza di dolori neuropatici, iperalgesie e alla ridotta funzionalità dei recettori degli oppioidi.
Il magnesio favorisce anche il rilassamento muscolare: usato per combattere i crampi dolorosi alle gambe o i dolori mestruali, potrebbe aiutare anche in caso di contrazioni della muscolatura della schiena.
Esistono numerose indicazioni positive sull'effetto analgesico del magnesio. Per quanto riguarda la lombalgia, gli studi finora condotti ne hanno comportato la sola somministrazione endovenosa.
Informazioni
Il magnesio è utile non solo contro il mal di schiena, ma anche nel trattamento di persone affette da fibromialgia e dei dolori muscolari e articolari che ne derivano.
Dosaggio e consigli per l'assunzione
Gli esperti in micronutrienti consigliano di assumere da 300 a 600 milligrammi di magnesio in caso di mal di schiena, sotto forma di ossido di magnesio o magnesio citrato, ricordando che dosi a partire da 300 milligrammi al giorno possono provocare attacchi di diarrea e devono pertanto essere distribuite durante la giornata.
Il magnesio può essere assunto in qualsiasi momento della giornata, anche se ai pasti risulta più tollerabile per lo stomaco.
I preparati a base di magnesio contengono diversi legami di questo minerale, tutti con caratteristiche diverse. Qui potete trovare informazioni importanti su questi legami, le loro applicazioni e i loro vantaggi e svantaggi.
Come determinare il livello di magnesio
Se si assumono più di 250 grammi di magnesio al giorno per periodi prolungati è opportuno tenerne sotto controllo il livello nel sangue. In laboratorio la quantità di magnesio viene misurata nel sangue intero, formato da siero e globuli rossi. Si tratta di un esame importante perché, anche in presenza di un livello normale di magnesio nel siero, le cellule potrebbero comunque ricevere una quantità insufficiente di questo elemento. Il valore normale del magnesio nel sangue intero è compreso tra 1,38 e 1,50 millimoli per litro.
Magnesio: da considerare in caso di insufficienza renale e assunzione di farmaci
In caso di nefropatie croniche non si dovrebbero assumere preparati a base di magnesio perché i reni indeboliti non sono in grado di eliminare completamente la quantità in eccesso di questo minerale.
Il magnesio può ridurre l’effetto di alcuni farmaci perché li lega e li rende inefficaci. Tra i medicinali interessati figurano gli antibiotici, in particolare gli inibitori della DNA girasi (ciprofloxacina [ad es. Ciperus®, Basemar®], enoxacina [ad es. Enoxen®]) e le tetracicline (tetraciclina [ad es. Ambramicina®], doxiciclina [ad es. Efracea®, Ligosan®]), e i farmaci contro l’osteoporosi (bifosfonati come l'acido pamidronico [ad es. Texpami®] e l'acido risedronico [ad es. Actonel®]). Se si è in trattamento con questi farmaci, si dovrebbe prendere il magnesio almeno a due ore di distanza dalla loro assunzione.
Gli acidi grassi omega 3 hanno un effetto antinfiammatorio
Azione terapeutica degli acidi grassi omega 3
Diversi studi hanno dimostrato come gli acidi grassi omega 3 possano alleviare il mal di schiena e anche altri dolori cronici come quelli cervicali, articolari causati dall'artrosi o mestruali, perché bloccano il rilascio di determinati trasmettitori del dolore, liberati dalle cellule del sistema nervoso durante una reazione infiammatoria.
In linea generale è possibile affermare che l'efficacia degli acidi grassi omega 3 sulle infiammazioni è confermata da numerosi studi, anche se sarebbe auspicabile condurre un numero maggiore di test specifici sul mal di schiena. Tuttavia i primi dati indicanoche gli omega 3 assunti in caso di mal di schiena non si limitano a rendere più efficace l'azione degli analgesici. In alcuni studi scientifici i soggetti che hanno assunto acidi grassi omega 3 hanno spesso potuto ridurre la terapia con analgesici o addirittura interromperla.
Sembra inoltre che gli omega 3 indeboliscano anche l'attività del cosiddetto sistema nervoso simpatico, che interviene nelle funzioni involontarie come la frequenza cardiaca, la pressione sanguigna e l'irrorazione degli organi. Una volta attivato, ad esempio in risposta a uno stimolo, a stress o tensione, il sistema nervoso simpatico può intensificare ulteriormente il dolore e gli omega 3 sono in grado di attutire le reazioni di allarme dell'organismo. Alcuni studi ne evidenziano anche la capacità di ridurre i dolori in pazienti con disturbi ansiosi e depressivi.
Dosaggio e consigli per l'assunzione
Secondo alcuni studi scientifici, dosi giornaliere di omega-3 comprese tra 1.200 e 2.700 milligrammi possono ridurre il dolore senza effetti collaterali significativi. L'azione antinfiammatoria può essere amplificata ricorrendo ad acidi grassi omega-3 con una percentuale maggiore di EPA, pari ad almeno 800 milligrammi.
Se ne consiglia l'assunzione ai pasti per facilitarne il passaggio nel sangue dall'intestino.
Consiglio
Gli acidi grassi omega 3 sono contenuti soprattuto nel pesce e in numerosi oli vegetali, come ad esempio l'olio di lino o di noce. La scelta di integratori alimentari a base di olio di pesce deve tener conto della qualità, perché preparati scadenti e non purificati possono contenere residui che riducono l'efficacia degli omega 3 e danneggiano l'organismo.
L'indice omega 3 per conoscere i propri livelli di questi acidi grassi
Il cosiddetto indice omega 3 consente di determinare se la quantità di acidi grassi omega 3 presente nell'organismo è sufficiente. Questo esame di laboratorio misura la percentuale degli acidi grassi omega 3 nei globuli rossi. Normalmente il valore rilevato è compreso tra il cinque e l'otto percento, a significare che otto acidi grassi su 100 appartengono agli omega 3, anche se il livello ideale è ancora superiore. Un valore inferiore al cinque percento è indicativo di una carenza.
Acidi grassi omega-3: da considerare in caso di assunzione di anticoagulanti, malattie e prima di un intervento chirurgico
Gli acidi grassi omega 3 hanno anche proprietà anticoagulanti e, a partire da una dose di 1.000 milligrammi, possono potenziare l'efficacia dei farmaci anticoagulanti, tra cui ad esempio i derivati cumarinici come il fenprocumone, il warfarin (Coumadin®), l'acido acetilsalicilico (ASA, Aspirina®), l'eparina (Calciparina®) o i cosiddetti nuovi anticoagulanti orali (NOA) come apixaban (Eliquis®), dabigatran (Pradaxa®), edoxaban (Lixiana®) e rivaroxaban (Xarelto®). Prima dell’assunzione si consiglia dunque di consultare il proprio medico, che controllerà regolarmente il tempo di protrombina (tempo di Quick) e, se necessario, ridurrà la dose dei farmaci.
Per lo stesso motivo non dovrebbero essere assunti in caso di coagulopatie o prima di un intervento chirurgico, né in presenza di epatopatie o nefropatie, pancreatite acuta o colecistite acuta.

La vitamina D allevia i dolori
Meccanismo d'azione della vitamina D
Studi scientifici dimostrano che la vitamina D può contribuire ad alleviare il dolore, sebbene il motivo non sia ancora chiaro. Gli esperti ritengono che la vitamina D partecipi a diversi processi che hanno un effetto protettivo contro il dolore cronico,
- bloccando il rilascio di determinati trasmettitori del dolore.
- La vitamina D regola l'attività delle cellule nervose e riduce la formazione di molecole che le rendono ipersensibili a determinati stimoli dolorosi.
- Inoltre influenza il sistema nervoso, che gioca un ruolo importante nei processi infiammatori e nei dolori a essi correlati.
- Riduce lo stress ossidativo nella muscolatura della colonna vertebrale, che è spesso il punto di partenza di reazioni infiammatorie e dolorose.
Alcune ricerche dimostrano che molte delle persone che soffrono di dolori cronici non hanno un apporto sufficiente di vitamina D. I dati dei primi studi confermano inoltre che i preparati a base di vitamina D alleviano i dolori muscolo-scheletrici e lombari.
Dosaggio e consigli per l'assunzione
Il dosaggio della vitamina D dovrebbe idealmente basarsi sui livelli ematici di vitamina D, che possono essere determinati mediante un esame del sangue. Sulla base dei valori rilevati, il medico o l'esperto in micronutrienti potrà quindi decidere il dosaggio di vitamina D appropriato. In caso di carenza acuta di vitamina D, è necessario assumerne dosi notevolmente più elevate.
Se non si conoscono i propri valori attuali, è possibile alleviare i disturbi legati al mal di schiena assumendo ogni giorno da 1.500 a 2.000 unità internazionali circa di vitamina D. Maggiori informazioni sul corretto dosaggio sono disponibili nell'articolo dedicato alla vitamina D.
Poiché la vitamina D è liposolubile, dovrebbe essere assunta insieme ai pasti, perché i grassi contenuti negli alimenti ne aumentano l'assorbimento nell'intestino.
Come determinare una carenza di vitamina d in laboratorio
Il laboratorio misura la quantità di vitamina D nel siero, la parte liquida senza cellule sanguigne, che dovrebbe essere compresa tra 40 e 60 nanogrammi per millilitro, corrispondenti a 100-150 nanomoli per litro.
Si consiglia di controllare il livello di vitamina D almeno due volte all'anno.
Il parere degli esperti
Se si assumono dosi elevate di questa vitamina per lunghi periodi di tempo, è opportuno monitorare anche il livello di calcio nel siero a intervalli di tre-sei mesi. In caso di ipercalcemia dovuta alla vitamina D il livello di calcidiolo è superiore a 88 nanogrammi per millilitro (ng/ml).
Vitamina D: da considerare in caso di assunzione di diuretici e sarcoidosi
La vitamina D aumenta il livello del calcio nel sangue perché ne incrementa l'assunzione da parte dell'intestino. Anche i diuretici che appartengono al gruppo dei tiazidici hanno lo stesso effetto, perché bloccano l'eliminazione del calcio da parte dei reni. L'assunzione contemporanea di tiazidici e vitamina D deve pertanto essere accompagnata da regolari controlli del livello di calcio nel sangue. Tra i tiazidici rientrano ad esempio: Diuresix®, Esidrex®, Veroxil®, Ipamix® e Natrilix®.
Anche i pazienti che soffrono di sarcoidosi (malattia di Boeck), una malattia infiammatoria del tessuto connettivo, presentano spesso valori elevati di calcio e pertanto dovrebbero assumere preparati a base di vitamina D solo sotto controllo medico.
Il metilsulfonilmetano ha un effetto antinfiammatorio e protegge dai radicali liberi
Meccanismo d'azione del metilsulfonilmetano
Il metilsulfonilmetano (MSM) coadiuva il sistema immunitario, ha un effetto antinfiammatorio e, in quanto antiossidante, aiuta a combattere forme reattive dell'ossigeno, i cosiddetti radicali liberi, che possono danneggiare cellule e tessuti, causando dolori. I primi studi scientifici dimostrano che l'MSM può alleviare i dolori derivanti dall'usura delle articolazioni.
L'MSM rappresenta un possibile trattamento degli stati dolorosi, ma rispetto agli altri micronutrienti, finora è stato sottoposto a pochissime indagini pratiche.
Dosaggio e consigli per l'assunzione
Negli studi scientifici condotti su pazienti con artrosi sono state somministrate dosi di MSM comprese tra 1.500 e 6.000 milligrammi al giorno per un periodo di 12 settimane, che hanno portato a una significativa mitigazione del dolore. Ecco perché i medici specializzati in micronutrienti consigliano generalmente di assumere almeno 1.500 milligrammi di MSM al giorno per alleviare il dolore, preferibilmente ai pasti, così da renderne più tollerabile l'assorbimento da parte dello stomaco.
MSM: da considerare durante la gravidanza e l'allattamento
Poiché non si hanno a disposizione dati sufficienti sulla sicurezza di un trattamento con MSM durante la gravidanza e l'allattamento, le donne dovrebbero valutare con cautela se assumerlo e soprattutto discuterne sempre prima con il proprio medico.
Il resveratrolo inibisce il dolore e le reazioni infiammatorie
Meccanismo d'azione del resveratrolo
Il resveratrolo è un polifenolo ad azione antinfiammatoria e analgesica: come gli antidolorifici, inibisce alcuni enzimi che scatenano il dolore e le reazioni infiammatorie. I ricercatori presumono inoltre che il resveratrolo protegga le cellule nervose e muscolari.
Sinora sono stati condotti studi sugli animali e le prime sperimentazioni su persone con dolori articolari causati da artrosi o artrite reumatoide, i cui risultati positivi suggeriscono che il resveratrolo possa migliorare la terapia classica. Nelle donne in menopausa questo nutriente ha anche ridotto i dolori in generale e migliorato il benessere complessivo.
Non sono invece ancora disponibili dati su pazienti affetti da mal di schiena. Tuttavia, in virtù dei suoi effetti, il resveratrolo può anche alleviare il mal di schiena, soprattutto se esso è causato da usura delle articolazioni (artrosi) o da infiammazioni.
Dosaggio e consigli sull’assunzione
In un primo studio è risultata efficace una dose quotidiana di 150 milligrammi di resveratrolo. Gli esperti in micronutrienti consigliano quindi di assumere da 100 a 200 milligrammi di resveratrolo al giorno per trattare il mal di schiena. Per garantire una buona tollerabilità gastrica, si consiglia di prendere gli integratori di resveratrolo insieme ai pasti.
Resveratrolo: da considerare in caso di assunzione di farmaci
Il resveratrolo riduce la coagulazione del sangue, pertanto potrebbe aumentare l'efficacia dei farmaci anticoagulanti. Se si è in trattamento con questi medicinali, l'assunzione di resveratrolo dovrebbe essere discussa con il medico, che controllerà ad esempio il tempo di coagulazione del sangue (tempo di Quick) e regolerà il dosaggio di conseguenza. Agli anticoagulanti appartengono l’acido acetilsalicilico (Aspirina®), il clopidogrel (Plavix®, Iscover®), il diclofenac (Voltaren®), l’ibuprofene (Brufen®), il naprossene (Moment®), la dalteparina (Fragmin®), l’eparina (Calciparina®) e il warfarin (Coumadin®).
Dosaggi in breve
Dose giornaliera di micronutrienti consigliata in caso di mal di schiena | |
|---|---|
Vitamine | |
Vitamina B12 | da 250 a 1.000 microgrammi (µg) |
Vitamina B6 | da 50 a 100 milligrammi (mg) |
Vitamina B1 | da 50 a 100 milligrammi |
Vitamina D | da 1.500 a 2.000 Unità internazionali (UI) (anche in base ai valori nel sangue) |
Minerali | |
Magnesio | 500 milligrammi |
Altre sostanze nutritive | |
Acidi grassi omega 3 | da 1.200 a 2.700 milligrammi (almeno 800 milligrammi EPA) |
Metilsulfonilmetano (MSM) | da 1.500 a 6.000 milligrammi |
Sintesi degli esami di laboratorio consigliati
Esami del sangue consigliati in caso di mal di schiena | |
|---|---|
Valori normali | |
Magnesio | da 1,38 a 1,50 millimoli per litro (mmol/l) nel sangue intero |
Omega 3 Index | da 5 a 8 percento (meglio se superiore a 8 percento) |
Vitamina D | da 40 a 60 nanogrammi per millilitro (ng/ml) o da 100 a 150 nanomoli per litro (nmol/l) |
I micronutrienti a sostegno dei farmaci
Come alleviare gli effetti collaterali degli analgesici
I micronutrienti possono migliorare l'efficacia degli analgesici o ridurne gli effetti collaterali.
Il paracetamolo (ad esempio Acetamol®, Efferalgan®, Tachipirina®) è un farmaco da banco ma è consigliato contro il mal di schiena solo in casi eccezionali, perché a dosi elevate può causare danni al fegato e deve pertanto essere assunto in quantità minime. Determinati micronutrienti, come ad esempio l'N-acetilcisteina, contribuiscono a proteggere efficacemente il fegato nei pazienti che devono seguire un trattamento a base di paracetamolo. Se ne consiglia una dose giornaliera pari a 150 milligrammi.
L'acido acetilsalicilico (Aspirina®, Aspirinetta®, Flectadol®) può causare una carenza di vitamina C nella mucosa gastrica. La vitamina C è un importante antiossidante che protegge la mucosa gastrica dall'effetto dei radicali liberi. Si consiglia quindi di seguire una terapia combinata di acido acetilsalicilico e vitamina C in modo da prevenire eventuali carenze, ridurre il rischio di danni alla mucosa gastrica e migliorare la tolleranza dell'analgesico, assumendo ogni giorno fino a 1.000 milligrammi di vitamina C.
Come potenziare l'effetto dei farmaci antireumatici non steroidei
Diversi studi scientifici dimostrano come le vitamine del gruppo B, ad esempio la vitamina B12, migliorino l'efficacia degli antireumatici non steroidei, in particolare del diclofenac, e possano contribuire a una maggiore attenuazione del dolore. Poiché questi farmaci possono bloccare l'assorbimento della vitamina B12 e dell'acido folico nell'intestino, si consiglia di aumentare la dose di queste vitamine per evitare possibili carenze. La dose giornaliera consigliata è compresa tra 250 e 1.000 microgrammi per la vitamina B12, tra 50 e 100 milligrammi per la vitamina B1 e B6 e tra 400 e 1.000 microgrammi per l'acido folico.
Grazie alle sue proprietà antinfiammatorie, anche la vitamina E può coadiuvare l'effetto analgesico degli antireumatici non steroidei se assunta in dosi comprese tra 65 e 130 milligrammi al giorno.
L'efficacia dell'MSM combinato con un antireumatico non steroideo nel trattamento del mal di schiena è attualmente oggetto di studi.
Dosaggi in breve
Dose giornaliera di micronutrienti consigliata in caso di assunzione di antireumatici non steroidei (FANS) e paracetamolo | |
|---|---|
N-acetilcisteina | 150 milligrammi (mg) in caso di assunzione di paracetamolo |
Vitamina C | fino a 1.000 milligrammi in caso di assunzione di FANS |
Vitamina E | da 65 a 130 milligrammi in caso di assunzione di FANS |
Vitamina B12 | da 250 a 1.000 microgrammi (µg) in caso di assunzione di diclofenac |
Vitamina B6 | da 50 a 100 milligrammi in caso di assunzione di diclofenac |
Vitamina B1 | da 50 a 100 milligrammi in caso di assunzione di diclofenac |
Acido folico | da 400 a 1.000 microgrammi in caso di assunzione di diclofenac |
Riepilogo
I micronutrienti sono un efficace rimedio contro il mal di schiena. Le vitamine del gruppo B, ad esempio, contribuiscono a riparare e curare le cellule nervose irritate e compromesse e ne migliorano la funzionalità. Vitamina D, acidi grassi omega 3, metilsulfonilmetano (MSM) e resveratrolo, un polifenolo, hanno un effetto antinfiammatorio e riducono il rilascio dei trasmettitori del dolore.
I micronutrienti come il magnesio e le vitamine del gruppo B contribuiscono ulteriormente ad alleviare le algie, perché rendono le cellule nervose meno sensibili agli stimoli dolorosi. Proprio questa ipersensibilità è la causa della cronicizzazione del mal di schiena acuto.
Ma i micronutrienti non si limitano ad alleviare il dolore: le vitamine del gruppo B in particolare potenziano l'efficacia degli analgesici come il diclofenac, che possono pertanto essere ridotti nei pazienti che assumono micronutrienti.
Indice degli studi e delle fonti
Abdulrazaq, M. et al. (2017): Effect of ω-3 polyunsaturated fatty acids on arthritic pain: A systematic review. Nutrition. 2017; 39-40: 57-66. https://www.ncbi.nlm.nih.gov/pubmed/28606571, consultato il: 01.03.2018.
Bagis, S. et al. (2013): Is magnesium citrate treatment effective on pain, clinical parameters and functional status in patients with fibromyalgia? Rheumatol Int. 2013; 33(1): 167-72. https://www.ncbi.nlm.nih.gov/pubmed/22271372, consultato il: 01.03.2018.
Banerjee, S. et al. (2017): Magnesium as an alternative or adjunct to opioids for migraine and chronic pain: A review of the clinical effectiveness and guidelines. Canadian Agency for Drugs and Technologies in Health. 2017. https://www.ncbi.nlm.nih.gov/pubmedhealth/PMH0097826/, consultato il: 01.03.2018.
Biesalski, H.K. (2016): Vitamine und Minerale. Indikation, Diagnostik, Therapie. Georg Thieme Verlag Stuttgart New York.
Biesalski, H. K. et al. (2010): Ernährungsmedizin. 4. Aufl. Georg Thieme Verlag Stuttgart.
Brüggemann, G. et al. (1990): Results of a double-blind study of diclofenac + vitamin B1, B6, B12 versus diclofenac in patients with acute pain of the lumbar vertebrae. A multicenter study. Klin Wochenschr. 1990; 68(2): 116-20. https://www.ncbi.nlm.nih.gov/pubmed/2138684, consultato il: 01.03.2018.
Bundesärztekammer (BÄK), Kassenärztliche Bundesvereinigung (KBV), Arbeitsgemeinschaft der Wissenschaftlichen Medizinischen Fachgesellschaften (AWMF). Nationale VersorgungsLeitlinie Nicht spezifischer Kreuzschmerz – Langfassung, 2. Auflage. Version 1. 2017. http://www.leitlinien.de/mdb/downloads/nvl/kreuzschmerz/kreuzschmerz-2aufl-vers1-lang.pdf, consultato il: 01.03.2018.
Bundesärztekammer (BÄK), Kassenärztliche Bundesvereinigung (KBV), Arbeitsgemeinschaft der Wissenschaftlichen Medizinischen Fachgesellschaften (AWMF). PatientenLeitlinie zur Nationalen VersorgungsLeitlinie Kreuzschmerz. 2. Auflage. Version 1. 2017. http://www.awmf.org/uploads/tx_szleitlinien/nvl-007p_S3_Kreuzschmerz_2017-11.pdf, consultato il: 01.03.2018.
Calder, P.C. (2013): Omega-3 polyunsaturated fatty acids and inflammatory processes: nutrition or pharmacology? Br J Clin Pharmacol. 2013; 75(3):645-62. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC3575932/pdf/bcp0075-0645.pdf, consultato il: 01.03.2018.
Casser, H.R. et al. (2016): Rückenschmerzen und Nackenschmerzen. Interdisziplinäre Diagnostik und Therapie, Versorgungspfade, Patientenedukation, Begutachtung, Langzeitbetreuung. Springer Verlag Berlin Heidelberg.
Cortes, M.L. et al. (2013): Therapy with omega-3 fatty acids for patients with chronic pain and anxious and depressive symptoms. Rev Dor. São Paulo, 2013 jan-mar;14(1):48-51. http://www.scielo.br/pdf/rdor/v14n1/en_v14n1a12.pdf, consultato il: 06.03.2018.
Dammann, H.G. et al. (2004): Effects of buffered and plain acetylsalicylic acid formulations with and without ascorbic acid on gastric mucosa in healthy subjects. Aliment Pharmacol Ther. 2004; 19(3): 367-74. https://www.ncbi.nlm.nih.gov/pubmed/14984384, consultato il: 01.03.2018.
Debbi, E.M. et al. (2011): Efficacy of methylsulfonylmethane supplementation on osteoarthritis of the knee: a randomized controlled study. BMC Complement Altern Med. 2011; 11:50. https://www.ncbi.nlm.nih.gov/pubmed/21708034/, consultato il: 01.03.2018.
Dzik, K. et al. (2018): Vitamin D supplementation attenuates oxidative stress in paraspinal skeletal muscles in patients with low back pain. Eur J Appl Physiol. 2018; 118(1): 143-151. https://www.ncbi.nlm.nih.gov/pubmed/29143122, consultato il: 01.03.2018.
Elsen, A. et al. (2014): Orthopädie und Unfallchirurgie für Studium und Praxis. Medizinische Verlags- und Informationsdienste Breisach.
Gazoni, F.M. et al. (2016): B complex vitamins for analgesic therapy. Rev Dor Sao Paulo. 2016; 17(1): 52-6. http://www.scielo.br/pdf/rdor/v17n1/en_1806-0013-rdor-17-01-0052.pdf, consultato il: 01.03.2018.
Geller, M. et al. (2016): Comparison of the action of diclofenac alone versus diclofenac plus B vitamins on mobility in patients with low back pain. J Drug Assess. 2016; 5(1):1-3. https://www.ncbi.nlm.nih.gov/pubmed/27785373, consultato il: 01.03.2018.
Gendelman, O. et al. (2015): A randomized double-blind placebo-controlled study adding high dose vitamin D to analgesic regimens in patients with musculoskeletal pain. Lupus. 2015; 24(4-5): 483-89. https://www.ncbi.nlm.nih.gov/pubmed/25801891, consultato il: 01.03.2018.
Gesellschaft für Interventionen an der Wirbelsäule e.V. (GIW). http://g-i-w.net/giw-fuer-patienten/krankheitsbilder/schmerzen-des-sympathisches-nervensystem/, consultato il: 01.03.2018.
Ghai, B. et al. (2017): Vitamin D supplementation in patients with chronic low back pain: An open label, single arm clinical trial. Pain Physician. 2017; 20(1): E99-105. https://www.ncbi.nlm.nih.gov/pubmed/28072801, consultato il: 01.03.2018.
Goldberg, R.J. et al. (2007): A meta-analysis of the analgesic effects of omega-3 polyunsaturated fatty acid supplementation for inflammatory joint pain. DARE Reviews. https://www.ncbi.nlm.nih.gov/pubmedhealth/PMH0024571/, consultato il: 01.03.2018.
Gröber, U. (2011): Mikronährstoffe. Metabolic Tuning – Prävention – Therapie. 3. Aufl. Wissenschaftliche Verlagsgesellschaft mbH Stuttgart.
Gröber, U. (2014): Arzneimittel und Mikronährstoffe – Medikationsorientierte Supplementierung. 3. Aufl. Wissenschaftliche Verlagsgesellschaft Stuttgart.
Haag, P. et al. (2016): Gynäkologie und Urologie für Studium und Praxis. Medizinische Verlags- und Informationsdienste Breisach.
Kim, L.S. et al. (2006): Efficacy of methylsulfonylmethane (MSM) in osteoarthritis pain of the knee: a pilot clinical trial. Osteoarthritis Cartilage. 2006; 14(3):286-94. https://www.ncbi.nlm.nih.gov/pubmed/16309928; consultato il: 01.03.2018.
Kragstrup, T.W. et al. Vitamin D supplementation for patients with chronic pain. Scand J Prim Health Care. 2011; 29(1): 4-5. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC3347929/, consultato il: 01.03.2018.
Knutsen, K.V. et al. (2010): Vitamin D status in patients with musculoskeletal pain, fatigue and headache: A cross-sectional descriptive study in a multi-ethnic general practice in Norway. Scand J Prim Health Care. 2010; 28(3): 166-71. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC3442332/pdf/pri-28-166.pdf, consultato il: 01.03.2018.
Laino, C. (2017): The use of omega-3-PUFAs in pain therapy. J of Pharmacol & Clin Res. 2017; 3(2): JPCR.MS.ID.555610 (2017). https://juniperpublishers.com/jpcr/pdf/JPCR.MS.ID.555610.pdf, consultato il: 01.03.2018.
Lamoria, M. et al. (2016): The role of NMDA receptors in neurophysiology of pain and modulation. Natl J Integr Res Med. 2016; 7(1): 1-6. http://www.scopemed.org/?mno=221276, consultato il: 01.03.2018.
Lee, Y.H. et al. (2012): Omega-3 polyunsaturated fatty acids and the treatment of rheumatoid arthritis: a meta-analysis. Arch Med Res. 2016; 43(5): 356-62. https://www.ncbi.nlm.nih.gov/pubmed/22835600, consultato il: 01.03.2018.
Lopes, C.M. et al. (2013): Therapy with omega-3 fatty acids for patients with chronic pain and anxious and depressive symptoms. Rev Dor. 2013; 14(1): 48-51. http://www.scielo.br/pdf/rdor/v14n1/en_v14n1a12.pdf, consultato il: 01.03.2018.
Machado, G.C. et al. (2015): Efficacy and safety of paracetamol for spinal pain and osteoarthritis: systematic review and meta-analysis of randomized placebo controlled trials. BMJ. 2015; 350:h1225. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC4381278/#ref52, consultato il: 01.03.2018.
Magana-Villa, M.C. (2013): B-vitamin mixture improves the analgesic effect of diclofenac in patients with osteoarthritis: a double blind study. Drug Res (Stuttg). 2013; 63(6): 289-92. https://www.ncbi.nlm.nih.gov/pubmed/23526240, consultato il: 01.03.2018.
Maroon, J.C. et al. (2006): Omega-3 fatty acids (fish oil) as an anti-inflammatory: an alternative to nonsteroidal anti-inflammatory drugs for disogenic pain. Surg Neurol. 2006; 65(4): 326-31. https://www.ncbi.nlm.nih.gov/pubmed/16531187, consultato il: 01.03.2018.
Martin, K.R. et al. (2017): Is there a role for vitamin D in the treatment of chronic pain? Ther Adv Musculoskelet Dis. 2017; 9(6): 131-35. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC5466150/, consultato il: 01.03.2018.
Gazoni, F.M. et al. (2016): B complex vitamins for analgesic therapy. Rev Dor. 2016; 17(1): 52-6. http://www.scielo.br/pdf/rdor/v17n1/en_1806-0013-rdor-17-01-0052.pdf, consultato il: 01.03.2018.
Mibelli, M.A. et al. (2009): Diclofenac plus B vitamins versus diclofenac monotherapy in lumbago: the DOLOR study. Curr Med Res Opin. 2009; 25(11): 2589-99. https://www.ncbi.nlm.nih.gov/pubmed/19731994, consultato il: 01.03.2018.
Pohle, T. et al. (2001): role of reactive oxygen metabolites in aspirin-induced gastric damage in humans: gastroprotection by vitamin C. Aliment Pharmacol Ther. 2001; 15(5): 677-87. https://www.ncbi.nlm.nih.gov/pubmed/11328262, consultato il: 01.03.2018.
Ponce-Monter, H.A. et al. (2012): Effect of diclofenac with B vitamins on the treatment of acute pain originated by lower-limb fracture and surgery. Pain Res Treat. 2012; 2012:104782. https://www.hindawi.com/journals/prt/2012/104782/, consultato il: 01.03.2018.
Prego-Dominguez, J. et al. (2016): Polyunsaturated fatty acids and chronic pain: A systematic review and meta-analysis. Pain Physician. 2016; 19(8): 521-535. https://www.ncbi.nlm.nih.gov/pubmed/27906932. consultato il: 01.03.2018.
Roffe, C. et al. (2002): Randomised, cross-over, placebo controlled trial of magnesium citrate in the treatment of chronic persistent leg cramps. Med Sci Monit. 2002 May;8(5):CR326-30. https://www.ncbi.nlm.nih.gov/pubmed/12011773, consultato il: 07.03.2018.
Schulz, H.U. et al. (2004): Effects of acetylsalicylic acid on ascorbic acid concentration in plasma, gastric mucosa, gastric juice and urin – a double-blind study in healthy subjects. Int J Clin Pharmacol Ther. 2004; 42(9): 481-7. https://www.ncbi.nlm.nih.gov/pubmed/15487806, consultato il: 01.03.2018.
Shapiro, H. (2003): Could n-3 polyunsaturated fatty acids reduce pathological pain by direct actions on the nervous system? Prostaglandins Leukot Essent Fatty Acids. 2003; 68(3):219-24. https://www.ncbi.nlm.nih.gov/pubmed/12591006, consultato il: 01.03.2018.
Shipton, E.A. et al. (2015): Vitamin D and pain: Vitamin D and its role in the aetiology and maintenance of chronic pain states and associated comorbidities. Pain Res Treat. 2015; 2015:904967. https://www.hindawi.com/journals/prt/2015/904967/, consultato il: 01.03.2018.
Sibille, K.T. et al. (2018): Omega-6: Omega-3 PUFA ratio, pain, functioning, and distress in adults with knee pain. Clin J Pain. 2018; 34(2): 182-89. https://www.ncbi.nlm.nih.gov/pubmed/27906932, consultato il: 01.03.2018.
Srebro, D. et al. (2016): Magnesium in pain research: state of the art. Curr Med Chem. 2016; 24(4): 424-34. https://www.ncbi.nlm.nih.gov/pubmed/27978803, consultato il: 01.03.2018.
Tamaddonfard, E. et al. (2013): The effects of vitamin B12 and diclofenac and their combination on cold and mechanical allodynia in a neuropathic pain model in rats. Vet Res Forum. 2013; 4(1): 19-24. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC4293892/, consultato il: 01.03.2018.
Usha, P.R. et al. (2004): Randomised, double-blind, parallel, placebo-controlled study of oral glucosamine, methylsulfonylmethane and their combination in osteoarthritis. Clin Drug Investig. 2004; 24(6): 353-63. https://www.ncbi.nlm.nih.gov/pubmed/17516722/, consultato il: 01.03.2018.
Wetzel, L. et al. (2014): Intravenous nonopioid analgesic drugs in chronic low back pain patients on chronic opioid treatment: a crossover, randomised, double-blinded, placebo-controlled study. Eur J Anaesthesiol. 2014; 31(1): 35-40. https://www.ncbi.nlm.nih.gov/pubmed/24141646, consultato il: 01.08.2018.
Williams, C.M. et al (2014): Efficacy of paracetamol for acute low-back pain: a double-blind, randomised controlled trial. Lancet. 2014; 384(9954):1586-96. http://www.thelancet.com/journals/lancet/article/PIIS0140-6736(14)60805-9/abstract, consultato il: 01.03.2018.
Xu, G. et al. (2015): Evaluation of the effect of mega MSM on improving joint function in populations experiencing joint degeneration. 2015; 11(2): 54-60. https://www.ncbi.nlm.nih.gov/pubmed/26199577, consultato il: 01.03.2018.
Yousef, A. et al. (2013): A double blinded randomised controlled study of the value of sequential intravenous and oral magnesium therapy in patients with chronic low back pain with a neuropathic component. Anaestesia. 2013; 68(3): 260-6. https://www.ncbi.nlm.nih.gov/pubmed/23384256, consultato il: 01.03.2018.
Zadro, J. et al. (2017): Mapping the Association between Vitamin D and Low Back Pain: A Systematic Review and Meta-Analysis of Observational Studies. Pain Physician. 2017; 20(7): 611-40. https://www.ncbi.nlm.nih.gov/pubmed/29149142, consultato il: 01.03.2018.
Zhang, M. et al. (2013): Methylcobalamin: A potential vitamin of pain killer. Neural Plast. 2013; 2013:424651. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC3888748/, consultato il: 01.03.2018.