Le malattie del parodonto possono portare alla perdita dei denti. Mentre un’infiammazione gengivale (gengivite) interessa solo la gengiva, la parodontite colpisce l’intero apparato di sostegno del dente. Se non trattate, le malattie parodontali provocano atrofia gengivale, caduta dei denti ed eventuali malattie conseguenti a carico dell’intero organismo. Scoprite qui le vitamine e i minerali in grado di rinforzare gengive e ossa per prevenire la parodontite o arrestarne la progressione.
Cause e sintomi
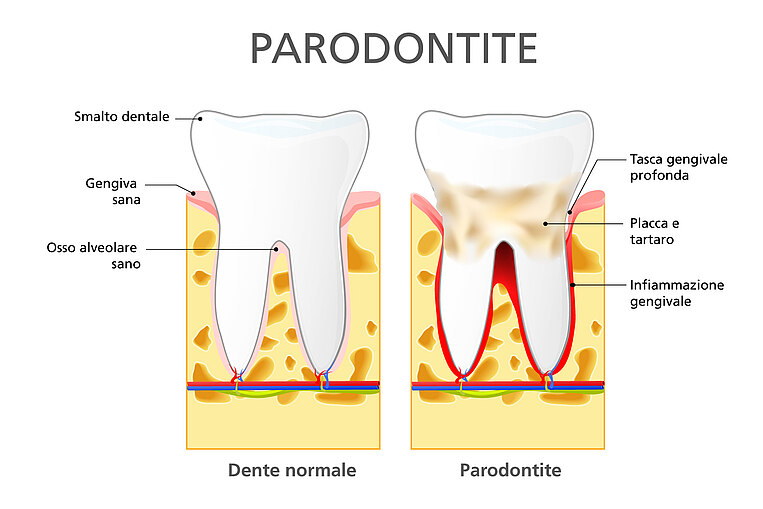
I denti sono fissati all’osso attraverso un apparato di sostegno detto parodonto, composto da gengiva, osso e fibre del legamento parodontale, che ancorano il dente nell’osso mascellare. La parodontite è un’infiammazione del parodonto.
La comparsa di questi fenomeni infiammatori è dovuta anche all’azione dei batteri presenti nel cavo orale, che si moltiplicano nella placca sulla superficie dei denti e in corrispondenza del solco gengivale. La formazione della placca è accompagnata dal deposito costante di minerali, che ne provocano la calcificazione e la trasformazione in tartaro. È qui che i batteri della placca si insediano in modo permanente, attaccando lo smalto, irritando le gengive e penetrandovi gradualmente al di sotto, dove lo spazzolino non riesce più a raggiungerli. La causa principale delle infiammazioni è rappresentata da molti batteri diversi, come Porphyromonas gingivalis.
Il persistere di questa condizione provoca infiammazioni permanenti e la retrocessione delle gengive, con la comparsa di tasche gengivali tra dente e osso, dove ulteriori aggregazioni di batteri innescano nuove infiammazioni. A lungo andare le strutture di sostegno alla radice del dente vengono distrutte e l’osso mascellare (osso alveolare) viene intaccato. I denti si allentano e cadono.
Tipiche cause di una parodontite sono:
- Scarsa igiene orale
- Danni preesistenti al parodonto dovuti a infiammazioni gengivali, protesi dentarie mal adattate, mal posizionamento dentale, impianti dentali e carie
- Malattie pregresse quali diabete mellito, patologie articolari come l’artrite reumatoide, osteoporosi o immunodeficienza
- Predisposizione genetica
- Stile di vita malsano (fumo, sovrappeso, stress, depressione, abuso di sostanze alcoliche)
La parodontite si manifesta con sintomi diversi, in base allo stadio:
- Infiammazioni gengivali con arrossamento e gonfiore delle gengive
- Sanguinamento gengivale
- Recessione gengivale con denudazione e sensibilità dei colletti dentali
- Dolori occasionali nelle zone interessate
- Pus in corrispondenza del margine gengivale, a indicare un principio di infiammazione del parodonto
- Alito cattivo provocato da metaboliti batterici
- Allentamento e caduta dei denti
Una parodontite non trattata può provocare malattie conseguenti in qualsiasi parte del corpo: attraverso i vasi sanguigni delle gengive i batteri raggiungono il sistema circolatorio, dando origine a reazioni immunitarie e a una predisposizione alle infiammazioni. La parodontite aumenta ad esempio il rischio di diabete mellito, arteriosclerosi, insufficienza cardiaca, ipertensione, ictus e artrite reumatoide.
Informazioni
Nella lingua comune i termini parodontite e paradontosi vengono erroneamente usati con lo stesso significato. Per la precisione, paradontosi è un termine collettivo che indica tutte le malattie dell’apparato di sostegno dei denti (parodontopatie), anche quelle non infiammatorie, mentre una parodontite comporta sempre la presenza di un’infiammazione del parodonto. Il termine paradontosi è ormai obsoleto.
Obiettivi del trattamento
Qual è il trattamento classico della parodontite?
Le malattie del parodonto sono di competenza della parodontologia. Un’infiammazione gengivale (gengivite) allo stadio iniziale può essere curata con un trattamento dentale professionale.
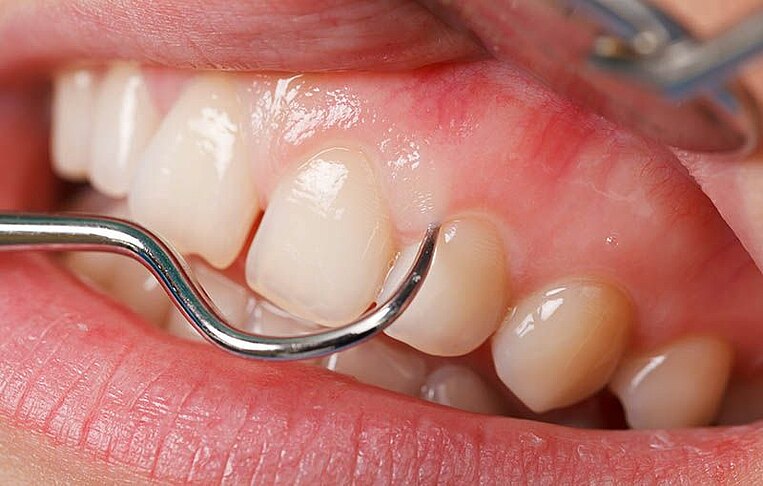
Il trattamento della parodontite mira innanzitutto a eliminare la placca e i relativi batteri. Il medico inizia asportando la placca visibile e il tartaro, proseguendo con la pulizia delle tasche dentali e della superficie radicolare: le radici vengono levigate in anestesia locale e liberate dai batteri (curettaggio). L’ultima fase prevede la lucidatura e la fluorizzazione della superficie dei denti. Una parodontite grave richiede inoltre la somministrazione di antibiotici contro i batteri.
Informazioni
Questo trattamento non è pienamente efficace in presenza di tasche gengivali di profondità superiore a 5 millimetri, che richiedono l’adozione di misure chirurgiche. Un parodonto già danneggiato può in alcuni casi essere recuperato con interventi di ricostruzione della gengiva e impianti ossei.
Dopo il trattamento il paziente riceve indicazioni sulla corretta igiene dentale, indispensabile ai fini della prevenzione (profilassi). La cura quotidiana dei denti comprende anche la pulizia degli spazi tra i denti con filo interdentale o scovolini. L’azione dei batteri può essere contrastata con collutori medici contenenti il principio attivo clorexidina (Fimodent®, Curasept®, Dentosan®), mentre una regolare pulizia dentale professionale, eseguita una o due volte l’anno dal dentista, evita la ricomparsa della placca.
Gli obiettivi della medicina dei micronutrienti
La medicina dei micronutrienti è lo strumento ideale con cui integrare il trattamento tradizionale della parodontite e della gengivite. I batteri della placca vengono contrastati con l’impiego di probiotici, come i batteri dell’acido lattico, mentre altri nutrienti rinforzano le gengive e le ossa, esercitano un effetto antinfiammatorio e concorrono alla prevenzione di malattie conseguenti.
I principali nutrienti includono:
- Probiotici, che supportano l’equilibrio batterico del cavo orale.
- Coenzima Q10, che riduce il sanguinamento gengivale e la formazione della placca.
- Antiossidanti, che alleviano le conseguenze delle infiammazioni.
- Vitamina C, che rinforza gengive e ossa.
- Acidi grassi omega-3, che svolgono un’azione antiossidante.
- Vitamina D e calcio, che irrobustiscono le ossa.
- Beta-glucano, che rinforza il sistema immunitario e protegge le gengive.
Un’alimentazione a base di cibi vegetali ricchi di antiossidanti e fibre nonché povera di zuccheri riduce il rischio di malattie a carico del parodonto, a differenza del consumo elevato di carboidrati raffinati e grassi cattivi, che favoriscono invece le infiammazioni. È meglio preferire alimenti ricchi di acidi grassi polinsaturi (acidi grassi omega-3), vitamine antiossidanti e minerali.
Trattamento con i micronutrienti
I probiotici assicurano il corretto equilibrio batterico del cavo orale
Meccanismo d’azione dei probiotici
I probiotici possono essere utili nel trattamento della parodontite, la cui comparsa e progressione sono in parte dovute all’azione dei batteri. I probiotici sono, per definizione, batteri viventi con effetti benefici sulla salute. Al gruppo appartengono ad esempio i lattobacilli e i bifidobatteri. I probiotici hanno la capacità di ripristinare l’equilibrio della flora del cavo orale, con il seguente meccanismo d’azione:
- Concorrendo con i batteri della placca, con cui si contendono, ad esempio, il nutrimento
- Legando i batteri della placca
- Rinforzando la funzione di barriera della mucosa orale
- Regolando il sistema immunitario
Numerosi piccoli studi di alto profilo hanno confermato una migliore risposta al trattamento dentistico nei soggetti che avevano ricevuto una compressa da scogliere in bocca contenente il batterio Lactobacillus reuteri. Altrettanto efficace si è dimostrata la combinazione di Lactobacillus reuteri e Lactobacillus salivarius: i pazienti con parodontite cronica presentavano meno placca e sanguinamento gengivale dopo l’assunzione di un probiotico per tre mesi, come indicato da un piccolo studio di alto livello. Il probiotico è stato impiegato in parallelo al trattamento dentistico e confrontato con un placebo.
Pur in assenza di studi di maggior respiro, l’azione dei batteri probiotici nel trattamento della parodontite appare promettente. I casi riportati non hanno fatto registrare né effetti collaterali né un aumento del rischio di carie o altre malattie gengivali. I batteri meglio testati sono Lactobacillus reuteri, Lactobacillus rhamnosus e Lactobacillus salivarius, come indicato dalle varie valutazioni di studi disponibili (meta-analisi).
Probiotici: dosaggio e consigli sull’assunzione
A supporto del trattamento di parodontite e gengivite si consiglia la somministrazione giornaliera di 2-4 miliardi di batteri (da 2 x 109 a 4 x 109 unità formanti colonie), preferibilmente in forma di compresse da sciogliere in bocca o gomme da masticare con Lactobacillus reuteri, Lactobacillus rhamnosus o Lactobacillus salivarius, per prolungare la permanenza dei batteri nel cavo orale e favorirne l’efficacia.
Consiglio
È meglio scegliere preparati contenenti una combinazione di micronutrienti specifica per le gengive e il sistema immunitario, ad esempio con le vitamine C e D o con lo zinco.
Probiotici: da considerare in presenza di un sistema immunitario fortemente debilitato
I probiotici sono comunemente ben tollerati. Tuttavia, le persone molto deboli e immunodepresse o con catetere venoso centrale (ad esempio in caso di chemioterapia) non dovrebbero assumerli, poiché in rari casi la debolezza del sistema immunitario può comportare il rischio di infezioni.
Il coenzima Q10 riduce il sanguinamento gengivale e la formazione della placca
Meccanismo d’azione del coenzima Q10
Oltre a influenzare il metabolismo energetico, il coenzima Q10 ha proprietà antiossidanti: protegge le cellule dai danni provocati dallo stress ossidativo e, di conseguenza, anche dalle infiammazioni. Secondo uno studio osservazionale, la concentrazione di coenzima Q10 nel tessuto gengivale delle persone affette da parodontite è inferiore dal 20 al 63 percento. Alcune indicazioni lasciano inoltre supporre che la sua presenza in quantità ridotta possa accelerare il decorso di gengiviti e parodontiti.
Nei primi studi condotti, l’applicazione di coenzima Q10 sulle gengive (uso topico) è servita ad alleviare il sanguinamento dovuto sia a gengivite sia a parodontite nonché a ridurre la profondità delle tasche gengivali. Il suo impiego localizzato ha inoltre portato alla diminuzione dei batteri della placca.
Uno studio clinico ha preso in esame l’azione antinfiammatoria del coenzima Q10 sulla gengivite provocata dalla placca dentale. I 30 soggetti in esame sono stati sottoposti a trattamenti diversi, consistenti in curettaggio, curettaggio con coenzima Q10 e solo impiego del coenzima Q10, con successivo confronto degli esiti delle terapie per quattro settimane. I risultati hanno sottolineato l’efficacia tanto del curettaggio quanto del trattamento con il coenzima Q10, anche se la combinazione dei due si è rivelata di gran lunga la soluzione migliore di tutte: le aree interessate dall’applicazione del coenzima Q10 presentavano infatti una netta riduzione di infiammazione, sanguinamento e placca dentale.
Questi risultati sono stati confermati da numerosi esami preliminari. Sono ora necessari studi più mirati e di dimensioni maggiori per accertare la sua efficacia su tutti i pazienti e la sua effettiva capacità di arrestare la parodontite nel lungo termine.
Coenzima Q10: dosaggio e consigli sull’assunzione
A supporto del trattamento di parodontite e gengivite si consigliano da 90 a 300 milligrammi, distribuiti in più dosi nel corso della giornata. È importante che il coenzima Q10 venga applicato direttamente sulle zone infiammate delle gengive o inserito all’interno delle tasche gengivali, ad esempio sotto forma di spray, gel o compresse da sciogliere in bocca, per protrarne l’azione.
Coenzima Q10: da considerare in caso di assunzione di anticoagulanti
Il coenzima Q10 può ridurre l’efficacia di determinati anticoagulanti, tra cui le cumarine con i principi attivi warfarin (Coumadin®) e fenprocumone (Marcumar®, Falithrom®, Phenpro®), a partire da dosi di 30 milligrammi. Il medico dovrebbe pertanto controllare il tempo di protrombina per assicurare valori di coagulazione sanguigna ottimali.
L’aiuto degli antiossidanti contro le infezioni
Meccanismo d’azione degli antiossidanti
Lo stress ossidativo, uno dei fattori alla base di molte infiammazioni, è causato nel lungo termine dal gran numero di radicali liberi prodotti dalle cellule infiammatorie. L’organismo dispone di un sistema di difesa, che però viene sfinito dalla presenza costante di infiammazioni. Lo stress ossidativo, corresponsabile della distruzione del tessuto gengivale, favorisce ulteriormente il processo infiammatorio. La pulizia dentale professionale riduce i radicali liberi presenti nella saliva. Questo trattamento dovrebbe essere affiancato dall’apporto di antiossidanti, tra cui determinate vitamine e sostanze vegetali.
I primi studi incentrati sull’azione degli antiossidanti in caso di parodontite hanno dato risultati positivi: un’alimentazione ricca di antiossidanti ha ridotto la profondità delle tasche e l’infiammazione gengivale nei pazienti affetti da tale patologia.
Vitamina E: in uno studio di piccole dimensioni l’assunzione di vitamina E ha ridotto i valori dello stress ossidativo nella saliva nei casi di paradontosi cronica, oltre ad aver favorito la guarigione del parodonto.
N-acetilcisteina: l’n-acetilcisteina è un precursore di legami antiossidanti naturali dell’organismo in grado di mitigare le infiammazioni e catturare i radicali liberi presenti nel cavo orale. Svolge inoltre un’azione antibatterica e può ridurre la formazione della placca dentale. In uno studio preliminare condotto su 30 soggetti con parodontite, la somministrazione di 600 milligrammi di n-acetilcisteina ha mostrato un effetto positivo, in particolare sulla riduzione delle tasche gengivali (in confronto alla sola levigatura radicolare).
Carotenoidi: il rischio di parodontite aumenta con il diminuire della quantità di carotenoidi nell’alimentazione. Un primo studio di alto livello ha mostrato l’efficacia del carotenoide licopene contro la parodontite, soprattutto per quanto riguarda la formazione della placca e il sanguinamento delle gengive. In un secondo studio di qualità il miglioramento ha riguardato la profondità delle tasche. Il trattamento dentistico della parodontite associato all’impiego del licopene si è rivelato più efficace della sola levigatura radicolare.
Resveratrolo: uno studio di laboratorio ha messo a reciproco confronto l’azione degli antiossidanti naturali resveratrolo, quercetina e n-acetilcisteina nel trattamento della parodontite. Il resveratrolo si è dimostrato di gran lunga il più efficace nell’arrestare la produzione di radicali liberi.
Le indicazioni sugli effetti degli antiossidanti su parodontite e infiammazione gengivale sono incoraggianti. I primi studi sono ancora molto ridotti e occorre appurare se la terapia nel lungo termine possa risultare ugualmente utile a tutti i pazienti.
Antiossidanti: dosaggio e consigli sull’assunzione
I medici specializzati in micronutrienti consigliano preparati misti contenenti vari antiossidanti, ad esempio da 30 a 50 milligrammi di vitamina E, fino a 20 milligrammi di zinco e 50 microgrammi di selenio. Anche dosi quotidiane di carotenoidi comprese tra 2 e 4 milligrammi e fino a 100 milligrammi di n-acetilcisteina possono essere utili. Nei preparati misti i principi attivi sono equilibrati tra loro e presenti in dosi ridotte.
Informazioni
Anche una terapia a base di vitamina E può essere efficace contro la parodontite, con l’assunzione consigliata di 270-540 milligrammi al giorno. Dosaggi così elevati devono essere in ogni caso concordati con un medico specializzato in micronutrienti.
Gli antiossidanti liposolubili come la vitamina E e i carotenoidi devono essere sempre assunti insieme ai pasti per migliorarne l’assorbimento attraverso il grasso degli alimenti.
Antiossidanti: esami di laboratorio
I composti di antiossidanti a basso dosaggio possono essere assunti anche senza prima accertare lo stato antiossidante. Un esame del sangue può tuttavia essere indicato ai fini di un approccio più mirato, per somministrare solo le sostanze effettivamente carenti. I laboratori offrono test diversi, per i quali si applicano i valori indicati in ciascun caso.
Antiossidanti (vitamina E): da considerare in caso di tabagismo e assunzione di farmaci
I pazienti con malattie renali non dovrebbero assumere preparati a base di zinco e selenio senza prima farne determinarne i livelli. Una funzione renale compromessa può ridurre l’escrezione del selenio e dello zinco, aumentando il pericolo di sovradosaggio.
Eventuali effetti collaterali provocati dalla vitamina E possono manifestarsi a partire da dosi di 100 milligrammi. I fumatori dovrebbero inoltre evitare l’assunzione di preparati contenenti più di 50 milligrammi di vitamina E in forma di alfa-tocoferolo, che si sospetta possa aumentare leggermente il rischio di cancro ai polmoni ed emorragie cerebrali.
La vitamina E a dosi elevate può amplificare l’effetto degli anticoagulanti, tra cui l’acido acetilsalicilico (ASA®, Aspirina®), Marcumar® o Coumadin®, aumentando anche il pericolo di emorragie in caso di interventi chirurgici. Il suo impiego dovrebbe pertanto essere preventivamente discusso con un medico.
La vitamina C rinforza ossa e gengive
Meccanismo d’azione della vitamina C
Nella parodontite la vitamina C svolge tre funzioni:
1. Supporta la riproduzione e l’attività delle cellule immunitarie dell’organismo contro i batteri della placca.
2. Concorre alla produzione del collagene, un elemento di rinforzo indispensabile ad esempio per la stabilità del tessuto connettivo e osseo e di cui si compongono anche i sottili legamenti parodontali, che fissano i denti all’osso. Una grave carenza di vitamina C porta alla caduta dei denti.
3. È anche un importante strumento contro lo stress ossidativo, che aumenta in presenza di processi infiammatori come la parodontite.
I primi studi di piccole dimensioni condotti ne hanno preso in esame l’azione sulle malattie gengivali: in generale tutti soggetti colpiti presentavano valori di vitamina C bassi, soprattutto i fumatori. La somministrazione di succo di pompelmo ricco di vitamina C ne ha aumentato il livello nel sangue e ridotto il sanguinamento gengivale. Una maggiore assunzione di vitamina C ha inoltre rinforzato le gengive grazie al miglioramento della produzione di collagene. In questi studi la vitamina C ha avuto effetti sul tessuto connettivo già a partire da dosi comprese tra 30 e 50 milligrammi e i risultati sono stati confermati anche da altre ricerche. L’azione positiva della vitamina C in tutti i pazienti affetti da parodontite deve tuttavia essere ancora documentata attraverso ulteriori studi clinici di grandi dimensioni e alto livello.
Vitamina C: dosaggio e consigli sull’assunzione
Un’alimentazione equilibrata è il modo migliore per coprire il fabbisogno di vitamina C e assicurare la salute del tessuto connettivo. I medici esperti in micronutrienti consigliano tuttavia l’uso di integratori a base di vitamina C, che in virtù del suo potere antiossidante viene consumata in fretta in presenza di infiammazioni croniche. Le dosi consigliate oscillano tra 200 e 500 milligrammi al giorno.
Gli acidi grassi omega-3 hanno un effetto antinfiammatorio
Meccanismo d’azione degli acidi grassi omega-3
Un’alimentazione ricca di acidi grassi omega-3 dal potere antinfiammatorio può alleviare le infiammazioni gengivali. Gli acidi grassi omega-6 favoriscono invece i processi infiammatori. Per questo il rapporto tra omega-3 e omega-6 svolge un ruolo decisivo in presenza di parodontiti e gengiviti, che essendo affezioni infiammatorie richiedono un maggiore apporto dei primi.
Gli acidi grassi omega-3 si sono dimostrati efficaci come supporto al tradizionale trattamento della parodontite, con un miglioramento dello stato delle gengive dopo la loro somministrazione per tre mesi a dosi di 300 milligrammi, come risultato da un primo studio di alto livello condotto su 60 pazienti. Il loro impiego ha influito su sanguinamento gengivale, arrossamenti, gonfiori e profondità delle tasche. Un altro studio con un gruppo di controllo ha invece evidenziato un effetto solo sul sanguinamento delle gengive. Il trattamento ha previsto la somministrazione di 700 milligrammi di acidi grassi omega-3 al giorno. Altri studi hanno invece avuto esito negativo e adesso occorre scoprire il perché di risultati così diversi tra loro.
Una certa attività infiammatoria è necessaria per combattere i batteri. Per questo gli acidi grassi omega-3 vengono impiegati per il controllo dell’infiammazione solo al termine del trattamento dentistico. Essi potrebbero essere utili anche per ridurre eventuali malattie infiammatorie conseguenti, ad esempio a carico dell’apparato cardiocircolatorio (arteriosclerosi, cardiopatia coronarica).
Acidi grassi omega-3: dosaggio e consigli sull’assunzione
Dopo il trattamento del dentista si consigliano fino a 700 milligrammi di acidi grassi omega-3 al giorno. Il fabbisogno di acidi grassi omega-3 può essere coperto con il consumo di pesce. Chi non lo ama o preferisce non mangiarlo a causa dell’inquinamento di mari e fiumi può optare per integratori alimentari contenenti olio di pesce o di krill purificato, che a differenza del pesce hanno un contenuto di acidi grassi omega-3 costante e possono quindi essere dosati meglio in base alle necessità. È importante che sia presente un elevato contenuto di acido eicosapentaenoico (EPA), garantito solo da preparati di alta qualità.
Le capsule di olio di pesce dovrebbero essere assunte insieme ai pasti per ottimizzare il passaggio degli acidi grassi al sangue.
Acidi grassi omega-3: esami di laboratorio
L’indice omega-3 consente di rilevare la presenza di acidi grassi omega-3 nel sangue misurando la loro percentuale nei globuli rossi. L’indice è espresso in percentuale e dovrebbe essere superiore all’otto percento, anche se il valore medio oscilla tra il cinque e l’otto percento.
La determinazione dell’indice omega-3 è particolarmente utile per valutare il rischio di malattie cardiovascolari.
Acidi grassi omega-3: da considerare in caso di malattie e assunzione di farmaci
Gli acidi grassi omega-3 non dovrebbero essere assunti in caso di malattie epatiche o renali acute.
In presenza di disturbi della coagulazione del sangue l’impiego di dosi superiori a 1.000 milligrammi dovrebbe essere discusso con il proprio medico, tenendo conto delle loro proprietà fluidificanti del sangue, che possono provocare interazioni con i farmaci anticoagulanti come il warfarin (Coumadin®), l’acido acetilsalicilico (ASA, Aspirina®), l’eparina (Calciparina®), l'apixaban (Eliquis®) o il rivaroxaban (Xarelto®). In questi casi occorre monitorare i valori di coagulazione del sangue.
La vitamina D e il calcio irrobustiscono le ossa
Meccanismo d’azione della vitamina D e del calcio
La vitamina D e il calcio sono di importanza fondamentale per la robustezza e la stabilità delle ossa. Un’assunzione insufficiente protratta nel tempo può provocare perdita ossea anche a carico dell’osso mascellare, sede dei denti. La vitamina D svolge inoltre un’azione regolatrice sul sistema immunitario, riducendo le infiammazioni gengivali e favorendo al tempo stesso l’eliminazione dei batteri.
Le prime osservazioni mostrano come le persone con sufficienti livelli di vitamina D e calcio abbiano gengive più sane e siano meno interessate dalla perdita di denti. Uno studio di alto livello è giunto alla conclusione che l’assunzione di vitamina D e calcio per un periodo di tre anni influisce positivamente sulla conservazione dei denti nelle persone anziane.
Un primo studio condotto su pazienti affetti da parodontite mostra inoltre come il trattamento odontoiatrico possa beneficiare dell’impiego di vitamina D e calcio, che ha influito sullo stato delle gengive e sulla densità dell’osso mascellare. Non è stato tuttavia possibile trarre conclusioni certe sulla regolare riduzione della profondità delle tasche e sul miglioramento della stabilità dei denti nell’osso. Un buon livello di vitamina D potrebbe inoltre favorire la guarigione delle ferite dopo interventi di chirurgia parodontale.
I primi studi hanno fornito indicazioni positive. Ora sono necessari studi di grandi dimensioni e alta qualità volti a dimostrare la buona risposta al trattamento in tutti i pazienti. Una carenza di vitamina D dovrebbe comunque essere sempre compensata in virtù dei suoi numerosi effetti positivi sull’organismo, a prescindere dalla presenza o meno di una parodontite.
Vitamina D e calcio: dosaggio e consigli sull’assunzione
L’assunzione di vitamina D per compensare o evitare una carenza deve essere preceduta dall’esame dei suoi livelli, che consente di determinarne il dosaggio corretto. I casi di carenza grave richiedono ad esempio la somministrazione di quantità più elevate.
Se non si conosce il proprio livello di vitamina D, è consigliabile assumerne da 1.000 a 2.000 unità internazionali. La vitamina D è liposolubile e per questo dovrebbe essere sempre assunta insieme ai pasti, poiché il grasso presente negli alimenti ne aumenta l’assorbimento a livello intestinale.
Per la conservazione ossea in caso di parodontite si consigliano da 600 a 1.200 milligrammi di calcio al giorno, distribuiti in dosi singole non superiori a 500 milligrammi per garantirne il massimo assorbimento da parte dell’organismo.
Vitamina D: esami di laboratorio
La quantità di vitamina D viene misurata nel siero, la parte liquida del sangue. I valori ottimali sono compresi tra 40 e 60 nanogrammi per millilitro, mentre al di sotto dei 20 nanogrammi per millilitro si parla di carenza.
Vitamina D e calcio: da considerare in caso di assunzione di farmaci e malattie
Il calcio può ridurre l’assorbimento di alcuni farmaci se assunti contemporaneamente, come nel caso di determinati antibiotici (ad esempio Ambramicina®, Doxina®, Cefurax®, Amoxilan®), ormoni tiroidei con l-tiroxina (come Eutirox®, Oroxine®) o bisfosfonati (come Fosamax®, Bonviva®, Actonel®) impiegati nella terapia dell’osteoporosi, che devono pertanto essere somministrati ad almeno due ore di distanza.
Alcuni diuretici impediscono ai reni di eliminare correttamente il calcio in eccesso, che rimane così nel sangue. Anche la vitamina D ne aumenta i livelli ematici e deve essere assunta solo dietro regolare monitoraggio della quantità di questo minerale. A questi farmaci appartengono i tiazidici con il principio attivo idroclorotiazide (Idroclorotiazide®, Esidrex®) o i diuretici con i principi attivi indapamide (ad esempio Damide®, Ipamix®) e xipamide (ad esempio Aquafor®, Neotri®).
Le persone affette da patologie renali dovrebbero assumere la vitamina D solo sotto controllo medico. Essa aumenta infatti il grado di assorbimento del calcio nell’intestino, con il conseguente accumulo di quantità eccessive che i reni malati però non sono in grado di eliminare adeguatamente. Anche le persone con calcoli renali (pietre contenenti calcio) devono fare attenzione, al pari dei malati di sarcoidosi, una patologia del tessuto connettivo nota anche come malattia di Boeck, che presentano spesso elevati livelli di calcio nel sangue e dovrebbero per questo rinunciare all’assunzione di vitamina D.
Il beta-glucano stimola il sistema immunitario e protegge le gengive
Meccanismo d’azione del beta-glucano
Il beta-glucano è presente nelle pareti cellulari di vari funghi e vegetali. Soprattutto quello contenuto nel lievito stimola il sistema immunitario, rendendolo più efficace contro i batteri. Negli esperimenti sugli animali il beta-glucano si è mostrato efficace contro la parodontite e la perdita ossea ad essa associata. Ha aumentato la produzione nel sangue di messaggeri infiammatori, che aiutano a combattere le infezioni, riducendo inoltre la perdita ossea a carico della mandibola (perdita ossea alveolare), in particolare nelle cavie diabetiche con parodontite. Il rischio di parodontite è molto elevato soprattutto nei soggetti diabetici.
Un primo esame clinico sull’uomo ha avuto esiti altrettanto positivi: il beta-glucano ha ridotto il rilascio di determinanti neurotrasmettitori associati alla distruzione del tessuto di supporto dei denti. Gli effetti sulla progressione della malattia e la perdita dei denti devono tuttavia essere accertati con ulteriori ricerche.
Beta-glucano: dosaggio e consigli sull’assunzione
Per rinforzare il sistema immunitario si consigliano da 100 a 250 milligrammi di beta-glucano al giorno, da assumere preferibilmente insieme ai pasti per aumentarne la tollerabilità a livello gastrico.
Beta-glucano: da considerare in caso di gravidanza e malattie
L’assenza di studi specifici non consente di esprimere un parere sulla sicurezza del beta-glucano durante la gravidanza o l’allattamento. La sua assunzione dovrebbe essere subordinata al parere del proprio medico.
Dosaggi in breve
Dosi giornaliere consigliate in caso di parodontite e gengivite
Vitamine | |
|---|---|
Vitamina C | da 200 a 500 milligrammi (mg) |
Vitamina D | da 1.000 a 2.000 unità internazionali (UI) o in base ai livelli |
Vitamina E | da 30 a 50 milligrammi |
Minerali | |
|---|---|
Calcio | da 600 a 1.200 milligrammi |
Zinco | fino a 20 milligrammi |
Selenio | 50 microgrammi (µg) |
Flavonoidi | |
|---|---|
Carotenoidi | da 2 a 4 milligrammi |
Altre sostanze nutritive | |
|---|---|
Probiotici con lattobacilli | da 2 a 4 miliardi (da 2 x 109 a 4 x 109)unità formanti colonie (CFU) |
Coenzima Q10 | da 90 a 300 milligrammi |
N-acetilcisteina | fino a 100 milligrammi |
Acidi grassi omega-3 | fino a 700 milligrammi |
Beta-glucano | da 100 a 250 milligrammi |
Esami di laboratorio consigliati in breve
Esami di laboratorio consigliati in caso di parodontite e gengivite
Valori normali | |
|---|---|
Vitamina D | da 40 a 60 nanogrammi per millilitro (ng/ml) |
Indice omega-3 | dal 5 all’8 percento (meglio se oltre l’8 percento) |
Stato antiossidante | da 1,13 a 1,57 millimoli per litro* (mmol/l) |
*Valori e unità variano fortemente in base al laboratorio e al metodo.
Riepilogo
La parodontite, una malattia infiammatoria che colpisce le gengive e l’apparato di sostegno dei denti, se non affrontata può portare alla perdita della dentatura e a patologie conseguenti. La gengivite è invece un’infiammazione delle gengive che ancora non danneggia l’apparato di sostegno dei denti. Il trattamento della parodontite prevede la pulizia profonda dei denti e la levigatura radicolare. Il successo della terapia presuppone un’igiene orale costante e accurata.
La parodontite è associata a danni tissutali provocati da batteri, stress ossidativo e infiammazioni.
I batteri probiotici come i lattobacilli aiutano a ripristinare il corretto equilibro batterico nel cavo orale. Si suppone che l’alterazione dell’equilibrio batterico possa essere all’origine di gengivite e parodontite. Per questo i probiotici possono supportare il trattamento odontoiatrico.
Il coenzima Q10 viene applicato direttamente sulle gengive. Ha caratteristiche antiossidanti e un’azione antinfiammatoria, con cui riduce il sanguinamento gengivale e la formazione della placca. Gli antiossidanti hanno inoltre un effetto interno, che si manifesta con il rafforzamento della naturale protezione antiossidante. Anche la vitamina C è un efficace antiossidante, in grado anche di rinforzare le gengive e la stabilità del dente nell’osso.
Il calcio e la vitamina D sono indispensabili per la formazione delle ossa. Una loro carenza provoca fenomeni di perdita ossea anche nella mandibola. Gli acidi grassi omega-3 hanno un effetto antinfiammatorio e svolgono un ruolo particolarmente interessante nella prevenzione della parodontite. Il loro impiego è utile anche nella fase successiva al trattamento per contrastare l’insorgenza di malattie conseguenti, ad esempio a carico dell’apparato cardiocircolatorio. Il beta-glucano, che migliora la funzione immunitaria, si è dimostrato efficace negli esperimenti sugli animali in relazione al trattamento della parodontite, soprattutto in presenza di diabete.
Indice degli studi e delle fonti
Ahmad, Z.J. et al. (2018): Impact of Cranberry Juice Enriched with Omega-3 Fatty Acids Adjunct with Nonsurgical Periodontal Treatment on Metabolic Control and Periodontal Status in Type 2 Patients with Diabetes with Periodontal Disease. J Am Coll Nutr. 2018 May;37(1):71-9. https://www.tandfonline.com/doi/abs/10.1080/07315724.2017.1357509, consultato il: 15.06.2018.
Akramas, L. et al. (2012): Effect of (1→3),(1→6)-β-glucan on in vitro production of cytokines by leukocytes of patients with periodontitis. Medicina (Kaunas). 2012;48(4):186-91. https://www.ncbi.nlm.nih.gov/pubmed/22836291, consultato il: 19.06.2018.
Alkadasi, B. et al. (2017): Effect of adjunctive use of systemic antioxidant therapy (N-acetylcysteine) on soluble receptor activator nuclear factor κB ligand levels in gingival crevicular fluid following surgical periodontal treatment for chronic periodontitis. J Oral Sci. 2017 Dec 27;59(4):519-526. https://www.ncbi.nlm.nih.gov/pubmed/29093283, consultato il: 14.06.2018.
Amaliya, A. et al. (2015): Java project on periodontal diseases: effect of vitamin C/calcium threonate/citrus flavonoids supplementation on periodontal pathogens, CRP and HbA1c. J Clin Periodontol. 2015 Dec;42(12):1097-104. https://www.ncbi.nlm.nih.gov/pubmed/26549279, consultato il: 14.06.2018.
Amaliya, A. et al. (2018): Effect of guava and vitamin C supplementation on experimental gingivitis A randomized clinical trial. J Clin Periodontol. 2018 May 14. https://www.ncbi.nlm.nih.gov/pubmed/29757462, consultato il: 14.06.2018.
Arora, N. et al. (2013): The adjunctive use of systemic antioxidant therapy (lycopene) in nonsurgical treatment of chronic periodontitis: a short-term evaluation. Quintessence Int. 2013;44(6):395-405. https://www.ncbi.nlm.nih.gov/pubmed/23479592, consultato il: 14.06.2018.
Aurer-Kozelj, J. et al. (1982): The effect of ascorbic acid supplementation on periodontal tissue ultrastructure in subjects with progressive periodontitis. Int J Vitam Nutr Res. 1982;52(3):333-41. https://www.ncbi.nlm.nih.gov/pubmed/6757168, consultato il: 14.06.2018.
Bashutski, J.D. et al. (2011): The Impact of Vitamin D Status on Periodontal Surgery Outcomes. J Dent Res. 2011 Aug; 90(8): 1007–1012. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC3170167/, consultato il: 18.06.2018.
Belludi, S.A. et al. (2013): Effect of lycopene in the treatment of periodontal disease: a clinical study. J Contemp Dent Pract. 2013 Nov 1;14(6):1054-9. https://www.ncbi.nlm.nih.gov/pubmed/24858750, consultato il: 14.06.2018.
Biesalski, HK (2016): Vitamine und Minerale. Georg Thieme Verlag 2016.
Brzozowska T.M. et al. (2007): Healing of periodontal tissue assisted by Coenzyme Q10 with Vitamin E: Clinical and laboratory evaluation. Pharmacol Rep. 2007;59:257–60. https://www.researchgate.net/publication/239277801_Healing_of_periodontal_tissue_assisted_by_Coenzyme_Q10_with_Vitamin_E_-_clinical_and_laboratory_evaluation, consultato il: 11.06.2018.
Calder, P.C. (2010): Omega-3 Fatty Acids and Inflammatory Processes. Nutrients. 2010 Mar; 2(3):355–374. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC3257651/, consultato il: 15.06.2018.
Campan, P. et al. (1997): Pilot study on n-3 polyunsaturated fatty acids in the treatment of human experimental gingivitis. J Clin Periodontol. 1997 Dec;24(12):907-13. https://www.ncbi.nlm.nih.gov/pubmed/9442428, consultato il: 15.06.2018.
Chapple, I.L.C. et al. (2012): Adjunctive daily supplementation with encapsulated fruit, vegetable and berry juice powder concentrates and clinical periodontal outcomes: a double-blind RCT. J Clin Periodontol. 2012 Jan; 39(1):62–72. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC3267052/, consultato il: 08.06.2018.
Chatterjee, a: et al. (2012): Evaluation of Co-Q10 anti-gingivitis effect on plaque induced gingivitis: A randomized controlled clinical trial. J Indian Soc Periodontol. 2012 Oct;16(4):539-42. https://www.ncbi.nlm.nih.gov/pubmed/23493408, consultato il: 11.06.2018.
D’Aiuto, F. et al (2004): Periodontal disease and C-reactive protein-associated cardiovascular risk. J Periodontal Res. 2004 Aug;39(4):236-41. https://www.ncbi.nlm.nih.gov/pubmed/15206916/, consultato il: 07.06.2018.
De Oliveira-Silva, V. et al. (2015): β-Glucans (Saccharomyces cereviseae) Reduce Glucose Levels and Attenuate Alveolar Bone Loss in Diabetic Rats with Periodontal Disease. PLoS One. 2015; 10(8): e0134742. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC4546386/, consultato il: 19.06.2018.
De Oliveira-Silva, V. et al. (2017): Oral microbe-host interactions: influence of β-glucans on gene expression of inflammatory cytokines and metabolome profile. BMC Microbiol. 2017;17:53. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC5341410/, consultato il: 19.06.2018.
Demmer, R.T. et al. (2006): Periodontal infections and cardiovascular disease: the heart of the matter. J Am Dent Assoc. 2006 Oct;137 Suppl:14S-20S; quiz 38S. https://www.ncbi.nlm.nih.gov/pubmed/17012731, consultato il: 07.06.2018.
Deschner, J. (2018): Interaktionen zwischen Parodontitis und Systemerkrankungen. Der freie Zahnarzt 01 2018,68-75.
Deutsche Gesellschaft für Ernährung. Calcium. https://www.dge.de/wissenschaft/referenzwerte/calcium/, consultato il: 21.06.2018.
Deutsche Gesellschaft für Parodontologie. https://www.dgparo.de/parodontitis, consultato il: 07.06.2018.
Douglas-Miley, D. et al. (2013): Cross-sectional Study of Vitamin D and Calcium Supplementation Effects on Chronic Periodontitis. J Periodontol. Author manuscript; available in PMC 2013 Jul 9. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC3706188/, consultato il: 18.06.2018.
European Food Safety Authority: Scientific Opinion on the Tolerable Upper Intake Level of vitamin D. https://efsa.onlinelibrary.wiley.com/doi/epdf/10.2903/j.efsa.2012.2813, consultato il: 21.06.2018.
Galal, M.A. et al. (2014): The Effect of Omega-3 Fatty Acids on Chronic Periodontitis in Postmenopausal Osteoporotic Females. Life Science Journal 2014;11(11). http://www.lifesciencesite.com/lsj/life1111/188_27445life111114_1104_1112.pdf, consultato il: 15.06.2018.
Garcia, M.N. et al. (2012). One-year Effects of Vitamin D and Calcium Supplementation on Chronic Periodontitis. J Periodontol. Author manuscript; available in PMC 2012 Oct 15. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC3472001/, consultato il: 18.06.2018.
Gensthaler, B.M. (2013): Gefährliche Allianz mit Diabetes. Pharmazeutische Zeitung 11/2013. https://www.pharmazeutische-zeitung.de/index.php?id=45622, consultato il: 08.06.2018.
Girish, D.D. (2014): Omega 3 fatty acids as a host modulator in chronic periodontitis patients: a randomised, double-blind, palcebo-controlled, clinical trial. J Periodontal Implant Sci. 2014 Feb;44(1):25–32. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC3945394/, consultato il: 15.06.2018.
Gröber, U. (2011): Mikronährstoffe. Metbolic Tuning – Prävention – Therapie. Wissenschaftliche Verlagsgesellschaft Stuttgart.
Gröber, U. (2015): Interaktionen – Arzneimittel und Mikronährstoffe. Wissenschaftliche Verlagsgesellschaft Stuttgart 2015.
Hanioka, T. et al. (1994): Effect of topical application of coenzyme Q10 on adult periodontitis. Mol Aspects Med. 1994;15 Suppl:s241-8. https://www.ncbi.nlm.nih.gov/pubmed/7752836, consultato il: 11.06.2018.
Hans, M. et al. (2012): Clinical evaluation of topical application of perio-Q gel (Coenzyme Q(10)) in chronic periodontitis patients. J Indian Soc Periodontol. 2012 Apr;16(2):193-9. https://www.ncbi.nlm.nih.gov/pubmed/23055584, consultato il: 11.06.2018.
Hansen, I.L. (1976): Bioenergetics in clinical medicine. IX. Gingival and leucocytic deficiencies of coenzyme Q10 in patients with periodontal disease. Res Commun Chem Pathol Pharmacol. 1976 Aug;14(4):729-38. https://www.ncbi.nlm.nih.gov/pubmed/959667, consultato il: 11.06.2018.
Hierse, L. (2017): Parodontologie im 21. Jahrhundert. Der junge Zahnarzt 01/17,10-12.
Hildebolt, C.F. (2005): Effect of vitamin D and calcium on periodontitis. J Periodontol. 2005 Sep;76(9):1576-87. https://www.ncbi.nlm.nih.gov/pubmed/16171451, consultato il: 18.06.2018.
Hiremath, V.P. et al. (2013): Anti-inflammatory effect of vitamin D on gingivitis: a dose-response randomised control trial. Oral Health Prev Dent. 2013;11(1):61-9. https://www.ncbi.nlm.nih.gov/pubmed/23507683, consultato il: 18.06.2018.
Iniesta, M. et al. (2012): Probiotic effects of orally administered Lactobacillus reuteri-containing tablets on the subgingival and salivary microbiota in patients with gingivitis. A randomized clinical trial. J Clin Periodontol. 2012 Aug;39(8):736-44. https://www.ncbi.nlm.nih.gov/pubmed/22694350, consultato il: 29.10.2018.
Iwasaki, M. et al. (2011): Dietary ratio of n-6 to n-3 polyunsaturated fatty acids and periodontal disease in community-based older Japanese: a 3-year follow-up study. Prostaglandins Leukot Essent Fatty Acids. 2011 Aug;85(2):107-12. https://www.ncbi.nlm.nih.gov/pubmed/21601439, consultato il: 15.06.2018.
Janczarek, M. et al. (2016): The role of probiotics in prevention of oral diseases. Postepy Hig Med Dosw (Online). 2016 Jan 4;70(0):850-7. https://www.ncbi.nlm.nih.gov/pubmed/27594560, consultato il: 29.10.2018.
Krall, E.A. et al. (2001): Calcium and vitamin D supplements reduce tooth loss in the elderly. Am J Med. 2001 Oct 15;111(6):452-6. https://www.ncbi.nlm.nih.gov/pubmed/11690570, consultato il: 18.06.2018.
Lin, L. et al. (2009): Virulence genes of Porphyromonas gingivalis W83 in chronic periodontitis. Acta Odontol Scand. 2009;67(5):258-64. https://www.ncbi.nlm.nih.gov/pubmed/22443638, consultato il: 07.06.2018.
Linden, G.J. et al (2009): Antioxidants and periodontitis in 60-70-year-old men. J Clin Periodontol. 2009 Oct;36(10):843-9. https://www.ncbi.nlm.nih.gov/pubmed/19703237, consultato il: 14.06.2018.
Mahasneh, S.A. & Mahasneh, A. M. (2017): Probiotics: A Promising Role in Dental Health. Dent J (Basel). 2017 Dec; 5(4): 26. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC5806962/, consultato il: 29.10.2018.
Matsubara, V.H. et al. (2016): The role of probiotic bacteria in managing periodontal disease: a systematic review. Expert Rev Anti Infect Ther. 2016 Jul;14(7):643-55. https://www.ncbi.nlm.nih.gov/pubmed/27224284, consultato il: 29.10.2018.
Naito, M. et al. (2008): Determination of the genome sequence of Porphyromonas gingivalis strain ATCC 33277 and genomic comparison with strain W83 revealed extensive genome rearrangements in P. gingivalis. DNA Res. 2008 Aug;15(4):215-25. https://www.ncbi.nlm.nih.gov/pubmed/18524787, consultato il: 07.06.2018.
Orihuela-Campos, R.C. et al. (2015): Biological impacts of resveratrol, quercetin, and N-acetylcysteine on oxidative stress in human gingival fibroblasts. J Clin Biochem Nutr. 2015 May;56(3):220-7. https://www.ncbi.nlm.nih.gov/pubmed/26060353, consultato il: 14.06.2018.
Penala, S. et al. (2016): Efficacy of local use of probiotics as an adjunct to scaling and root planing in chronic periodontitis and halitosis: A randomized controlled trial. J Res Pharm Pract. 2016 Apr-Jun; 5(2): 86–93. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC4843589/, consultato il: 29.10.2018.
Perayil, J. et al. (2015): Influence of Vitamin D & Calcium Supplementation in the Management of Periodontitis. J Clin Diagn Res. 2015 Jun; 9(6): ZC35–ZC38. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC4525604/, consultato il: 18.06.2018.
Prakash, S. et al. (2010): Role of coenzyme Q10 as an antioxidant and bioenergizer in periodontal diseases. Indian J ): Pharmacol. 2010 Dec; 42(6):334–337. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC2991687/, consultato il: 11.06.2018.
Romani Vestman, N. et al. (2015): Oral Microbiota Shift after 12-Week Supplementation with Lactobacillus reuteri DSM 17938 and PTA 5289; A Randomized Control Trial. PLoS One. 2015 May 6;10(5):e0125812. https://www.ncbi.nlm.nih.gov/pubmed/25946126, consultato il: 29.10.2018.
Rosenstein, E.D. et al. (2003): Pilot study of dietary fatty acid supplementation in the treatment of adult periodontitis. Prostaglandins Leukot Essent Fatty Acids. 2003 Mar;68(3):213-8. https://www.ncbi.nlm.nih.gov/pubmed/12591005, consultato il: 15.06.2018.
Rößler, R. et al. (2017): Systematik der Parodontaltherapie. Konzepte, Zeitpunkte und Erbringer. Der Freie Zahnarzt 07-08 2017,69-78.
Sale, S.T. et al. (2014): A comparative evaluation of topical and intrasulcular application of coenzyme Q10 (Perio Q™) gel in chronic periodontitis patients: A clinical study. J Indian Soc Periodontol. 18(4):461–465. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC4158587/, consultato il: 11.06.2018.
Sauer, B. (2008): Unbekannte Gefahr für Zähne und Körper. Pharmazeutische Zeitung 37/2008. https://www.pharmazeutische-zeitung.de/index.php?id=6677, consultato il: 08.06.2018.
Singh, N. et al. (2014): Vitamin E supplementation, superoxide dismutase status, and outcome of scaling and root planing in patients with chronic periodontitis: a randomized clinical trial. J Periodontol. 2014 Feb;85(2):242-9. https://www.ncbi.nlm.nih.gov/pubmed/23688096, consultato il: 14.06.2018.
Staudte, H. et al. (2005): Grapefruit consumption improves vitamin C status in periodontitis patients. Br Dent J. 2005 Aug 27;199(4):213-7, discussion 210. https://www.ncbi.nlm.nih.gov/pubmed/16127404, consultato il: 14.06.2018.
Sukhtankar, L. et al. (2013): Effect of non-surgical periodontal therapy on superoxide dismutase levels in gingival tissues of chronic periodontitis patients: A clinical and spectophotometric analysis. Disease Markers 34 (2013):305–311. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC3809744/pdf/DM34-05-269027.pdf, consultato il: 14.06.2018.
Vanali, V.U. et al. (2017): Evaluation of dietary supplementation of omega-3 polyunsaturated fatty acids as an adjunct to scaling and root planing on salivary interleukin-1β levels in patients with chronic periodontitis: A clinico-immunological study. J Indian Soc Periodontol. 2017 Sep-Oct; 21(5):386–390. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC5827506/, consultato il: 15.06.2018.
Weißenborn, A. et al. (2018): Höchstmengen für Vitamine und Mineralstoffe in Nahrungsergänzungsmitteln. Journal of Consumer Protection and Food Safety 2018 March;13(1):25-39. https://link.springer.com/article/10.1007/s00003-017-1140-y, consultato il: 14.06.2018.
Wilkinson, E.G et al. (1975): Bioenergetics in clinical medicine. II. Adjunctive treatment with coenzyme Q in periodontal treatment. Res Commun Chemic Path Pharm 12:111–24. https://www.ncbi.nlm.nih.gov/pubmed/1103247, consultato il: 11.06.2018.
Willershausen, B. et al. (2011): The influence of micronutrients on oral and general health. Eur J Med Res. 2011 Nov 10;16(11):514-8. https://www.ncbi.nlm.nih.gov/pubmed/22027646, consultato il: 14.06.2018.
Wölber, J. et al. (2014): Parodontitis und Ernährung. ZM-Online. https://www.zm-online.de/archiv/2017/23_24/zahnmedizin/parodontitis-und-ernaehrung/, consultato il: 15.06.2018.
Yang, P.S. et al. (2014): Scaling-Stimulated Salivary Antioxidant Changes and Oral-Health Behavior in an Evaluation of Periodontal Treatment Outcomes. ScientificWorldJournal. 2014;2014:814671. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC4235337/, consultato il: 14.06.2018.
Yoo, J.I. et al. (2017): The Effect of Probiotics on Halitosis: a Systematic Review and Meta-analysis. Probiotics Antimicrob Proteins. 2017 Nov 22. https://www.ncbi.nlm.nih.gov/pubmed/29168154, consultato il: 06.11.2018.