La tiroidite di Hashimoto è un’infiammazione cronica della tiroide che insorge quando il sistema immunitario attacca erroneamente il tessuto della ghiandola. Appartiene dunque alla categoria delle cosiddette malattie autoimmuni. A lungo andare, questa patologia provoca una carenza di ormoni tiroidei e, dunque, ipotiroidismo. Scoprite qui come le vitamine e gli oligoelementi possono contribuire al corretto funzionamento della tiroide.
Cause e sintomi
Come si sviluppa la tiroidite di Hashimoto?

La tiroide è una sorta di acceleratore dell’organismo, controlla importanti processi metabolici e la sua compromissione ha pesanti conseguenze sul bilancio energetico.
La tiroidite di Hashimoto è causata da un attacco al tessuto tiroideo da parte del sistema immunitario dell’organismo. In condizioni normali il sistema immunitario reagisce solo per combattere i virus o batteri che indeboliscono il corpo. Le cause che lo spingono a distruggere anche i propri tessuti sani non sono ancora del tutto note. Una risposta errata del sistema immunitario viene definita anche come reazione autoimmune e, in questo caso, tiroidite autoimmune.
La tiroidite di Hashimoto è caratterizzata dalla produzione di determinati anticorpi, ovvero proteine, che attaccano la tiroide. Le tiroiditi possono essere suddivise in vari tipi, in base alle strutture prese d’assalto dagli anticorpi:
- La sigla AbTPO indica gli anticorpi anti-tireoperossidasi. La TPO è un enzima che lega lo iodio agli ormoni tiroidei.
- La sigla AbTG indica gli anticorpi anti-tireoglobulina. La TG è un enzima che concorre alla produzione degli ormoni tiroidei T3 e T4.
- La sigla AbTR indica gli anticorpi anti-recettore del TSH, che attaccano i siti di contatto dell’ormone TSH deputato alla stimolazione della tiroide. Questa particolare forma di infiammazione tiroidea è nota anche come morbo di Basedow.
I livelli ematici di questo anticorpo rilevati alla diagnosi permettono di valutare l’attività della malattia.
La tiroidite di Hashimoto colpisce principalmente le persone di età compresa tra 30 e 50 anni, con forme temporanee che possono interessare le donne dopo il parto, mentre per il resto della popolazione femminile i casi si fanno più frequenti in menopausa. Per questo può succedere che i sintomi della malattia autoimmune vengano scambiati con i disturbi legati alla menopausa.
Informazioni
La tiroidite di Hashimoto non è considerata direttamente ereditaria, anche se sembra presentare una componente genetica. La sua comparsa tra i familiari delle persone colpite è più elevata rispetto all’incidenza media tra la popolazione. Non è possibile affermare con certezza se grosse quantità di iodio peggiorino la malattia o ne anticipino la comparsa. Si suppone che la tiroidite di Hashimoto oggi sia più frequente solo in virtù dei migliorati strumenti diagnostici.
Come si manifesta la tiroidite di Hashimoto?
Nella tiroidite di Hashimoto l’infiammazione può progredire in modo costante o sotto forma di attacchi. I sintomi sono vari, a seconda che il paziente si trovi nella fase iniziale o avanzata. All’inizio si può assistere alla comparsa di una situazione di ipertiroidismo, poiché la distruzione delle cellule porta al rilascio incontrollato di grandi quantità di ormoni tiroidei. È a questo punto che compaiono sintomi evidenti come perdita di peso, tachicardia, nervosismo, insonnia o forte sudorazione.
Il tessuto tiroideo viene progressivamente distrutto con l’avanzare della malattia. Quando l’organo non è più in grado di produrre una quantità sufficiente di ormoni tiroidei, subentra una situazione di ipotiroidismo, con sintomi del tutto diversi:
- Stanchezza e sonnolenza
- Stitichezza
- Crampi muscolari
- Aumento di peso
- Pelle secca e capelli e unghie fragili
- Sensibilità al freddo o rapida ipertermia
- Mancanza di energia e difficoltà di concentrazione
- Disturbi della fertilità e aborti spontanei
- Anemia
La tiroidite di Hashimoto aumenta il rischio della comparsa di altre malattie autoimmuni come la celiachia, la sclerosi multipla, l’artrite reumatoide o il diabete di tipo 1.
Obiettivi del trattamento
Qual è il trattamento classico della tiroidite di Hashimoto?
La tiroidite di Hashimoto non richiede alcun trattamento finché la tiroide continua a funzionare normalmente. È necessario avviare un trattamento solo quando la ghiandola non è più in grado di produrre ormoni a sufficienza, determinando uno stato di ipofunzione.
In questo caso la decisione di un eventuale trattamento si basa sul valore ematico del TSH, l’ormone che regola la produzione degli ormoni tiroidei triiodotironina (T3) e tiroxina (T4). Il TSH aumenta se le loro quantità (T3 e T4) sono troppo basse, stimolando ulteriormente la tiroide. Per questo in presenza di un’ipofunzione tiroidea il livello ematico del TSH risulta elevato.
Il trattamento si prefigge l’obiettivo di compensare la carenza di ormoni tiroidei, generalmente intervenendo già prima del calo della produzione della T4. I farmaci contenenti l’ormone tiroideo T4 rendono inattiva la tiroide e, pertanto, meno esposta agli attacchi dell’organismo.
L’ormone tiroideo è disponibile in compresse con il principio attivo levotiroxina (L-tiroxina), come nel caso dei farmaci Eutirox® e Tirosint®. Si tratta di un ormone sostitutivo identico all’ormone tiroideo naturale tiroxina (T4). Il farmaco deve essere assunto per tutta la vita, con regolari visite di controllo, soprattutto all’inizio del trattamento, volte a determinare la dose necessaria.
Gli obiettivi della medicina dei micronutrienti
Anche la medicina dei micronutrienti può essere utile nel trattamento della tiroidite di Hashimoto in aggiunta alla terapia a base di levotiroxina. Alcuni oligoelementi e vitamine hanno un effetto immunomodulante e antiossidante, che permette loro di ridurre le infiammazioni della tiroide e rallentare così la progressione della malattia:
- Il selenio attenua l’attacco del sistema immunitario contro la tiroide.
- La vitamina D regola il sistema immunitario iperattivo.
- Gli antiossidanti proteggono dallo stress ossidativo provocato dalla tiroide.
- Gli acidi grassi omega-3 favoriscono la riduzione delle infezioni.
- La vitamina B12 previene l’anemia provocata dall’ipofunzione tiroidea.
Trattamento con i micronutrienti
Il selenio supporta la tiroide contro gli attacchi del sistema immunitario
Meccanismo d’azione del selenio
Il selenio attenua l’attacco del sistema immunitario contro la tiroide, anche se i meccanismi non sono ancora del tutto noti. La tiroide è inoltre sede di pericolose reazioni metaboliche che provocano la comparsa di molti composti aggressivi e di stress ossidativo. Nella tiroidite di Hashimoto questi composti vengono riversati in grandi quantità anche nel sistema circolatorio. Il selenio aiuta a neutralizzare queste sostanze nocive, proteggendo così il tessuto della tiroide da possibili danni. Anche gli enzimi contenenti selenio (ad esempio la tireoglobulina) sono necessari per la costituzione e l’eliminazione degli ormoni tiroidei. Per questo il selenio è un oligoelemento indispensabile alla tiroide.
Informazioni
I fumatori sono maggiormente esposti al rischio di una carenza di selenio, di cui l’organismo ha bisogno, assieme ad altri elementi, per neutralizzare i radicali liberi, a loro volta rilasciati per effetto del fumo. È per questo che i fumatori hanno un elevato fabbisogno di selenio.
Tre grandi meta-analisi condotte sugli studi disponibili hanno confermato la capacità del selenio di attenuare l’attività della malattia, indicata dal calo degli anticorpi aggressivi nel sangue. Al trattamento hanno risposto determinati tipi di sindrome di Hashimoto:
- Anticorpi TPO (anticorpi anti-tireoperossidasi)
- AbTG (anticorpi anti-tireoglobulina)
I valori ematici degli anticorpi si sono ridotti nettamente nell’arco di 3-12 mesi dall’assunzione del selenio sotto forma di seleniometionina, a indicare un rallentamento dell’attività della malattia. Anche le condizioni e lo stato d’animo dei pazienti sono spesso migliorati.
L’assenza di efficacia registrata in alcuni studi non consente tuttavia di chiarire la significatività clinica del selenio per quanto riguarda i sintomi della patologia. Non esistono neppure dati certi sulla durata dell’effetto in mancanza di studi condotti sull’assunzione a lungo termine (oltre i tre mesi). I risultati disponibili sull’uso del selenio in presenza di sindrome di Hashimoto sono in parte positivi e in parte neutri. Il selenio non dovrebbe comunque mai essere carente, perché la tiroide lo necessita anche per il suo normale funzionamento.
Informazioni
È probabile che il selenio non sia efficace in caso di carenza di iodio, che dovrebbe quindi a sua volta essere assunto in quantità sufficiente, evitando però un sovradosaggio.
Selenio: dosaggio e consigli sull’assunzione
Se il fabbisogno di selenio non può essere assicurato con l’alimentazione, è opportuno ricorrere a un integratore previo consulto con un esperto in micronutrienti. La dose consigliata nell’ambito della medicina dei micronutrienti in caso di tiroidite di Hashimoto è di 200 microgrammi.
Il selenio andrebbe assunto ai pasti, per favorirne la tollerabilità gastrica.
Il parere degli esperti
Il composto ideale del selenio per la tiroidite di Hashimoto: la maggior parte degli studi sulla sindrome di Hashimoto è stata condotta con seleniometionina e non con selenito di sodio. Si suppone che la seleniometionina sia più efficace perché meglio assorbita nell’intestino, anche se non sempre rappresenta il die composto ideale: il pericolo di un sovradosaggio a partire da 100 microgrammi (µg) di selenio da seleniometionina è grande, perché l’assorbimento non viene regolato. Viene depositato come aminoacido (metionina) nelle proteine. Ad oggi non è noto se questo abbia conseguenze sulla funzione degli enzimi. Il selenio è a disposizione dell’organismo solo dopo la decomposizione delle proteine. I primi dati sembrano indicare che anche il selenito di sodio possa ridurre i valori degli AbTPO nella sindrome di Hashimoto.
Attenzione: i valori degli AbTPO sono scesi nei pazienti già trattati con levotiroxina, che dovrebbe pertanto essere somministrata per prima.
Selenio: esami di laboratorio
Il trattamento con il selenio deve essere preceduto da un controllo dei valori ematici. La sua quantità può essere rilevata sia nel siero sia nel sangue intero. Il valore del siero indica la quantità al momento del prelievo, mentre quello del sangue l’apporto nel lungo termine. La misurazione nel sangue intero è più sicura per via della minore oscillazione dei valori, che sono ritenti normali se compresi tra 120 e 150 microgrammi per litro.
Informazioni
Iodio: il modo migliore per misurare lo iodio è attraverso un esame delle urine che indica la quantità eliminata. In un adulto il livello di iodio dovrebbe essere compreso tra 100 e 200 microgrammi per litro, mentre l’escrezione di quantità troppo basse è indicativa di una carenza.
Selenio: da considerare in caso di malattie
Le persone affette da malattie renali non dovrebbero assumere integratori di selenio senza prima averne verificato i livelli. Una ridotta funzione renale può infatti ridurre l’eliminazione del selenio e comportare il pericolo di un sovradosaggio.
Si sospetta che un apporto eccessivo di selenio possa influenzare il rischio di diabete. È pertanto opportuno evitare valori troppo elevati o troppo bassi di questo oligoelemento. Le persone a forte rischio di diabete non dovrebbero assumere quantità di selenio superiori a 50 o 100 microgrammi senza sottoporsi ad un esame del sangue.
La vitamina D supporta la regolazione del sistema immunitario
Meccanismo d’azione della vitamina D
La vitamina D, uno dei più importanti regolatori delle cellule immunitarie, rinforza il sistema immunitario quando la sua attività si indebolisce, per rallentarlo quando diventa iperattivo. Si presume che anche una carenza di vitamina D sia corresponsabile dell’errato funzionamento del sistema immunitario in caso di infiammazioni e malattie autoimmuni. In effetti molti (ma non tutti) studi osservazionali evidenziano livelli troppo bassi di vitamina D nella maggior parte delle persone colpite da malattie tiroidee.
Soprattutto gli studi concentrati sull’analisi dei valori degli anticorpi e della vitamina D hanno mostrato una correlazione: i pazienti con una carenza di vitamina D avevano livelli di AbTPO più alti rispetto a quelli che ne disponevano in buona quantità. La somministrazione di vitamina D per quattro mesi ai pazienti deficitari ha determinato un calo degli AbTPO dal 20 al 50 percento. Studi analoghi sono stati condotti sugli anticorpi TG, anche se con un’efficacia minore.
Anche se non tutti gli studi confermano una correlazione, i pazienti affetti da tiroidite di Hashimoto fanno spesso registrare una carenza di vitamina D. Gli studi a conferma indicano come il trattamento con vitamina D potrebbe rallentare lo sviluppo di un’ipofunzione della tiroide. La vitamina D ha molti altri effetti positivi sull’organismo e per questo non deve mai mancare.
Vitamina D: dosaggio e consigli sull’assunzione
In caso di tiroidite di Hashimoto si consiglia di assumere ogni giorno da 1.000 a 2.000 unità internazionali di vitamina D. Il dosaggio esatto dipende dal suo livello effettivo, che può essere determinato dal medico.
Vitamina D: esami di laboratorio
Il controllo dei livelli di vitamina D si esegue determinando la sua forma di trasporto nel sangue, la cosiddetta vitamina D 25(OH), da rilevare di preferenza nel siero ematico. I valori ottimali sono compresi tra 40 e 60 nanogrammi per millilitro.
Vitamina D: da considerare in caso di assunzione di farmaci, malattie renali e sarcoidosi
I diuretici contenenti principi attivi del gruppo dei tiazidici riducono l’eliminazione del calcio attraverso i reni, con un aumento del suo livello ematico. Anche la vitamina D aumenta la quantità di calcio nel sangue e per questo l’assunzione di vitamina D e tiazidici dovrebbe essere accompagnata dal monitoraggio costante dei valori di questo minerale. I principi attivi in questione sono l’idroclorotiazide (Idroclorotiazide®, Esidrex®), l’indapamide (ad esempio Damide®, Ipamix®) e la xipamide (ad esempio Aquafor®, Neotri®).
I pazienti con malattie renali presentano spesso anche una carenza di vitamina D, che non dovrebbero tuttavia assumere senza aver prima consultato un medico. La vitamina D aumenta l’assorbimento del calcio nell’intestino e, quindi, i suoi livelli ematici, che i reni malati non riescono a regolarizzare, con la conseguenza possibilità di un sovradosaggio. Anche chi soffre di calcoli renali deve prestare attenzione.
La vitamina D non dovrebbe essere assunta in caso di sarcoidosi (malattia di Boeck), una malattia infiammatoria del tessuto connettivo. Infatti, le persone affette da sarcoidosi presentano spesso un elevato livello di calcio nel sangue, che anche nel loro caso può portare a un sovradosaggio in seguito all’assunzione di vitamina D.
Gli antiossidanti riducono lo stress ossidativo
Meccanismo d’azione degli antiossidanti
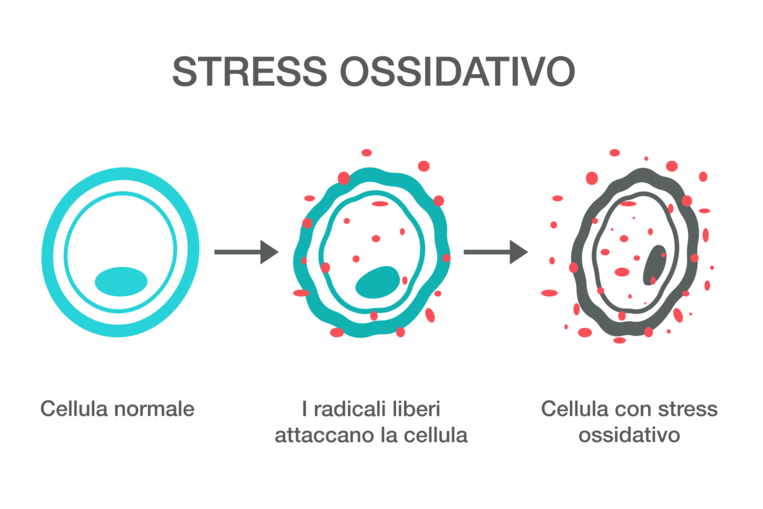
Il metabolismo della tiroide è pericoloso, perché genera costantemente radicali liberi, che devono essere eliminati dagli antiossidanti. Nelle malattie tiroidee come la tiroidite di Hashimoto, i radicali liberi vengono rilasciati al di fuori di ogni controllo e non possono più essere catturati. Ne consegue una situazione di stress ossidativo, che a sua volte danneggia la tiroide stessa, assieme ad altri tessuti e cellule. I risultati sono visibili nel sangue: la ricerca ha mostrato come i soggetti colpiti dalla tiroidite di Hashimoto abbiano livelli elevati di radicali nocivi e pochi antiossidanti nel sangue.
La medicina dei micronutrienti impiega gli antiossidanti in modo mirato per combattere lo stress ossidativo. A questo gruppo appartengono le vitamine (vitamine C ed E), ma anche minerali come lo zinco e il selenio e i polifenoli.
Uno studio provvisorio ha preso in esame gli effetti di una combinazione di antiossidanti (vitamine C ed E, beta-carotene e selenio) nei pazienti con morbo di Basedow, una malattia autoimmune della tiroide al pari della tiroidite di Hashimoto. Anche se il morbo di Basedow provoca ipertiroidismo, i quadri clinici delle due patologie presentano problemi analoghi. In uno studio incentrato sulla somministrazione di antiossidanti in parallelo a un farmaco contro l’ipertiroidismo, i pazienti che hanno assunto l'integratore a base di antiossidanti hanno raggiunto una normale funzione tiroidea più rapidamente di quelli trattati con il solo farmaco.
Un altro studio, di piccole dimensioni ma di alto livello, suggerisce che l’assunzione di zinco, da solo o in combinazione con il selenio, possa favorire la produzione ormonale in caso di ipotiroidismo. Questo aspetto diventa particolarmente importante in presenza di un ipotiroidismo già conclamato. Una carenza di zinco va evitata per proteggere l’organismo da possibili danni.
Antiossidanti: dosaggio e consigli sull’assunzione
In caso di malattie tiroidee si consiglia di assumere da 200 a 400 milligrammi di vitamina C, da 20 a 40 milligrammi di vitamina E e da 5 a 15 milligrammi di zinco, preferibilmente insieme ai pasti per migliorare la tollerabilità e l’assorbimento degli antiossidanti liposolubili (vitamina E) con il grasso degli alimenti.
Gli antiossidanti andrebbero assunti non singolarmente, ma in preparati contenenti miscele già pronte, in cui i principi attivi sono equilibrati tra loro e le singole sostanze sono presenti in dosi ridotte. Si consiglia di scegliere un preparato che contenga anche polifenoli come i flavonoidi e le catechine.
La vitamina C può inibire l’assorbimento del selenio sotto forma di selenito di sodio. Le due sostanze dovrebbero pertanto essere assunte a una o due ore di distanza l’una dall’altra. Nella scelta di un preparato misto occorre assicurarsi che contenga selenato di sodio, la cui assunzione non viene impedita dalla vitamina C.
Antiossidanti: esami di laboratorio
Gli antiossidanti ad alto dosaggio sono sempre consigliati in caso di un’effettiva carenza. Il livello di stress provocato dai radicali può essere determinato mediante la misurazione dello stato antiossidante nel sangue. I laboratori offrono test diversi, per i quali si applicano i valori indicati in ciascun caso.
Antiossidanti: da considerare in caso di assunzione di farmaci e malattie renali
Lo zinco può legarsi a determinati farmaci rendendoli inefficaci. Tra questi figurano gli antibiotici (inibitori della DNA girasi e tetracicline, come Ciflox®, Naflox® e Ciperus®) e i farmaci per l’osteoporosi (i cosiddetti bisfosfonati, come ad esempio Fosamax®, Bondronat®, Didronel®). Occorre dunque osservare un intervallo di almeno due ore tra le somministrazioni.
Chi soffre di insufficienza renale dovrebbe evitare di assumere dosi elevate di vitamina C, superiori a 500 milligrammi al giorno, poiché i reni debilitati non sono in grado di gestirle e potrebbero dunque comparire uroliti o depositi di ossalati nei tessuti.
Anche lo zinco e il selenio non dovrebbero essere integrati in caso di insufficienza renale cronica, poiché l’incapacità dei reni malati di espellerli correttamente potrebbe portare ad un forte aumento dei loro livelli nel sangue.
Gli acidi grassi omega-3 aiutano a combattere le infiammazioni
Meccanismo d’azione degli acidi grassi omega-3
Le malattie autoimmuni come la tiroidite di Hashimoto sono caratterizzate dalla presenza di processi infiammatori a carico della tiroide. Studi di alto livello hanno evidenziato il ruolo svolto dal rapporto tra acidi grassi omega-3 e omega-6 nelle infiammazioni che colpiscono l’organismo: mentre i primi le leniscono e le risolvono attivamente, i secondi le favoriscono. L’effetto degli acidi grassi omega-3 sulle infezioni è già ben documentato.
Secondo le prime ricerche condotte su piccola scala, gli acidi grassi omega-3 hanno la capacità di ridurre le infiammazioni anche nell’ambito di determinate malattie autoimmuni. Attualmente non esistono studi di alto livello sulla tiroidite di Hashimoto e l’assunzione di integratori di omega-3. Nel campo dell’alimentazione è tuttavia già stato riportato come il consumo di pesce ricco di acidi grassi omega-3 durante la gravidanza potrebbe prevenire la comparsa di malattie autoimmuni nei nascituri. In ogni caso, tale consumo ha contribuito a contenere il peggioramento della tiroidite che spesso colpisce le madri dopo il parto.

Informazioni
Dopo la gravidanza alcune donne sviluppano un’infiammazione della tiroide, che è nota come tiroidite post partum e rappresenta una forma particolare della tiroidite di Hashimoto. Può risolversi spontaneamente o persistere in modo permanente.
Nonostante la mancanza di studi clinici sulla tiroidite di Hashimoto, l’impiego di acidi grassi omega-3 è promettente e in futuro dovrà essere oggetto di studi più approfonditi in relazione al trattamento delle malattie autoimmuni della tiroide.
Acidi grassi omega-3: dosaggio e consigli sull’assunzione
Per prevenire infiammazioni in presenza di malattie autoimmuni si raccomandano da 1.000 a 2.000 milligrammi di acidi grassi omega-3.
Il fabbisogno di acidi grassi omega-3 può essere coperto con un’alimentazione ricca di pesce o con il consumo di olio di pesce purificato sotto forma di integratori alimentari. Importante è un contenuto elevato di acido eicosapentaenoico (EPA), che ha forte azione antinfiammatoria.
Gli acidi grassi omega-3 vanno assunti insieme ai pasti perché il grasso presente negli alimenti ne migliora l’assorbimento intestinale. Se presi invece a stomaco vuoto, raggiungono il sangue in quantità minima.
Acidi grassi omega-3: esami di laboratorio
L’indice omega-3 consente di rilevare la presenza di acidi grassi omega-3 nel sangue misurando la loro percentuale nei globuli rossi. L’indice è espresso in percentuale e dovrebbe essere superiore all’otto percento, anche se i valori medi si collocano prevalentemente tra il cinque e l’otto percento.
Acidi grassi omega-3: da considerare in caso di malattie e assunzione di farmaci
Gli acidi grassi omega-3 non vanno assunti in caso di malattie epatiche o renali acute.
In presenza di disturbi della coagulazione non si dovrebbero assumere più di 1.000 milligrammi di acidi grassi omega-3 senza il benestare del medico. Gli acidi grassi omega-3 possono ridurre la coagulazione del sangue e così interagire con i farmaci anticoagulanti, tra cui i principi attivi warfarin (Coumadin®), acido acetilsalicilico (ASA, Aspirina®), eparina (Calciparina®), apixaban (Eliquis®) o rivaroxaban (Xarelto®).
Assunzione di vitamina B12 per la prevenzione dell’anemia
Meccanismo d’azione della vitamina B12
La tiroidite di Hashimoto può essere accompagnata dalla comparsa di altre malattie autoimmuni, comunemente a carico delle ghiandole. È il caso, ad esempio, di una malattia gastrica autoimmune che arresta la produzione degli acidi e, di conseguenza, l’assorbimento della vitamina B12. La carenza che ne consegue può provocare anemia perniciosa e danni ai nervi.
Nell’arco di dieci anni, un quarto dei pazienti con malattie tiroidee autoimmuni (come la tiroidite di Hashimoto o il morbo di Basedow) ha sviluppato anche anticorpi che attaccano le cellule gastriche. Allo stesso modo, un quarto dei soggetti sottoposti a studio presentava una carenza di vitamina B12, un quadro clinico che compare molto di frequente. La valutazione di più studi provvisori è giunta alla conclusione che, in caso di una malattia tiroidea autoimmune, è generalmente necessario verificare l’eventuale presenza di un’anemia o di una carenza di vitamina B12.
A questo punto sono auspicabili studi di alta qualità che analizzino in modo più dettagliato la correlazione tra la tiroidite di Hashimoto e i problemi gastrici. L’entità dell’azione benefica della vitamina B12 sulla tiroidite di Hashimoto non è ancora chiara. Per evitarne una carenza è consigliabile un controllo regolare dei suoi livelli a partire dalla diagnosi della patologia.
Informazioni
Anche una carenza di ferro può causare anemia. Le persone che soffrono di una tiroidite autoimmune sembrano anche essere più suscettibili alla carenza di ferro. Si ritiene inoltre che l'integrazione del ferro possa migliorare la funzione tiroidea, come indicato dai primi studi condotti in proposito, poiché un importante ormone tiroideo (TPO) è dipendente proprio dal ferro.
Vitamina B12: dosaggio e consigli sull’assunzione
I disturbi di assorbimento della vitamina B12 provocati dalle malattie gastriche devono essere compensati con l’assunzione di sue grandi quantità. Si consigliano dosi giornaliere comprese tra 100 e 500 microgrammi, da definire con precisione assieme a un esperto in micronutrienti, che nel caso di una carenza confermata può prescrivere quantità comprese tra 500 e 1.000 microgrammi al giorno per un determinato periodo di tempo.
Il parere degli esperti
Nelle malattie gastriche e in assenza del fattore intrinseco, la vitamina B12 può essere assorbita in modo passivo nell’intestino, anche se solo l’un percento raggiunge il flusso sanguigno. Il dosaggio deve dunque essere elevato, affinché su 500 microgrammi di vitamina B12 almeno 5 raggiungano il sangue.
Se la carenza è molto grave, la vitamina B12 può essere somministrata per via intramuscolare. Le compresse da sciogliere in bocca sono ideali in presenza di problemi di assorbimento dovuti a malattie gastriche, poiché la vitamina B12 può entrare in circolo anche attraverso la mucosa orale.
La vitamina B12 in compresse o capsule andrebbe assunta insieme ai pasti, poiché a digiuno potrebbe causare dolori di stomaco.
Vitamina B12: esami di laboratorio
Nei pazienti affetti da tiroidite di Hashimoto che soffrono di spossatezza nonostante un’adeguata terapia farmacologica, il medico dovrebbe verificare lo stato della vitamina B12.
Esistono diversi metodi per determinare il livello di vitamina B12 nel sangue, il migliore dei quali è la rilevazione dell’olotranscobalamina (HoloTC) nel siero ematico. Questo sistema è più preciso rispetto alla misurazione diretta della vitamina B12 e dovrebbe essere sempre usato in via preferenziale. I valori normali sono superiori a 54 picomoli per litro.
Vitamina B12: da considerare in caso di gravidanza
In gravidanza e durante l’allattamento si dovrebbero assumere quantità maggiori di vitamina B12 solo in caso di carenza comprovata. La sicurezza dell’assunzione di dosi elevate nel lungo termine non è supportata da prove sufficienti.
Dosaggi in breve
Dosi giornaliere consigliate in caso di tiroidite di Hashimoto | |
|---|---|
Vitamine | |
Vitamina D | da 1.000 a 2.000 unità internazionali (UI), eventualmente anche in base al livello |
Vitamina C | da 200 a 1.000 milligrammi (mg) |
Vitamina E | 50 milligrammi |
Vitamina B12 | da 100 a 500 microgrammi (µg) |
Minerali | |
Zinco | da 5 a 15 milligrammi |
Selenio | 200 microgrammi |
Flavonoidi | |
Carotenoidi | da 5 a 15 milligrammi |
Altre sostanze nutritive | |
Acidi grassi omega-3 | da 1.000 a 2.000 milligrammi |
Esami di laboratorio consigliati in breve
Esami di laboratorio consigliati in caso di ipotiroidismo | |
|---|---|
Valori normali | |
Selenio | da 120 a 150 microgrammi per litro (µg/l) |
Iodio | da 100 a 200 microgrammi per litro (nell’urina) |
Vitamina D | da 40 a 60 nanogrammi per millilitro (ng/ml) |
Indice omega-3 | dal 5 all’8 percento (meglio se superiore all’8 percento) |
Vitamina B12 | 54 picomoli per litro (pmol/l) |
Sostegno ai farmaci tramite i micronutrienti
Il selenio migliora l’attivazione dell’L-tiroxina
L’oligoelemento selenio supporta l’efficacia del farmaco L-tiroxina (Tiche®, Tirosint®, Syntroxine®, Eutirox®), una forma meno attiva dell’ormone tiroideo che può essere attivata solo con l’aiuto di un enzima selenio-dipendente. In determinate condizioni, con l’impiego di selenio il suo dosaggio giornaliero può essere ridotto.
In caso di assunzione di L-tiroxina e in presenza di una malattia della tiroide, si consigliano da 100 a 200 microgrammi di selenio, a seconda dei sui livelli nel sangue.
La vitamina C favorisce l’assorbimento dell’L-tiroxina
L’assorbimento ridotto del farmaco L-tiroxina nell’intestino (Tiche®, Tirosint®, Syntroxine®, Eutirox®) rappresenta un problema e ostacola il controllo del suo livello ematico. Il corretto assorbimento del principio attivo richiede la presenza di pH acido nello stomaco, condizione che non si verifica, ad esempio, in presenza di gastrite.
Studi di piccola entità hanno mostrato che l’assunzione di vitamina C sotto forma di acido ascorbico può migliorare l’assorbimento e, quindi, l’efficacia dell’L-tiroxina. Vitamina C e acido ascorbico acidificano lo stomaco Si consigliano almeno 500 milligrammi di vitamina C al giorno, particolarmente efficace se sciolta in acqua e assunta direttamente con l’L-tiroxina.
Dosaggi in breve
Dosi giornaliere di micronutrienti consigliate in caso di assunzione di farmaci | |
|---|---|
Selenio | da 100 a 200 microgrammi (µg) |
Vitamina C | 500 milligrammi (mg) (sotto forma di acido ascorbico) |
Riepilogo
La tiroidite di Hashimoto è una malattia autoimmune della tiroide, il che significa che il sistema immunitario attacca i tessuti dell’organismo. L’infiammazione provoca inizialmente una leggera iperfunzione tiroidea (ipertiroidismo), che si trasforma in un’ipofunzione tiroidea (ipotiroidismo) non appena la tiroide, a causa della distruzione del tessuto, non è più in grado di produrre ormoni tiroidei a sufficienza. La tiroidite di Hashimoto viene trattata con il farmaco levotiroxina (L-tiroxina).
Anche la medicina dei micronutrienti può supportare la terapia per la tiroidite di Hashimoto. Il selenio è un oligoelemento indispensabile per la tiroide. Attenua gli attacchi del sistema immunitario ed è necessario per la produzione degli ormoni tiroidei. Studi hanno mostrato che l’assunzione di selenio può ridurre il livello ematico di determinati anticorpi che attaccano il tessuto della tiroide nella tiroidite di Hashimoto. La vitamina D non agisce direttamente sulla tiroide bensì sul sistema immunitario. I soggetti con tiroidite di Hashimoto hanno spesso una carenza di vitamina D. I primi studi lasciano supporre che l’assunzione di vitamina D possa rallentare il decorso della malattia.
Nell’organismo le reazioni infiammatorie provocano la comparsa di stress ossidativo, che gli antiossidanti contribuiscono a combattere. In alcuni studi di dimensioni ridotte le combinazioni di nutrienti antiossidanti a base di vitamine C ed E, carotenoidi, zinco e selenio si sono mostrate efficaci nel supportare la normalizzazione della funzione tiroidea. Gli acidi grassi omega-3 possono essere d’aiuto per contrastare i processi infiammatori.
La tiroidite di Hashimoto si accompagna spesso a una gastrite autoimmune, che può provocare una carenza di vitamina B12. In presenza di tiroidite di Hashimoto è opportuno controllare regolarmente il livello ematico della vitamina B12 ed eventualmente provvedere alla sua integrazione.
I pazienti trattati con levotiroxina a causa di un’ipofunzione tiroidea possono potenziare l’efficacia del farmaco mediante la medicina dei micronutrienti. Il selenio aiuta ad attivare l’L-tiroxina, mentre la vitamina C favorisce l’assorbimento del principio attivo.
Indice degli studi e delle fonti
Arbeitskreis Jodmangel: Jod in der Ernährung – Jodsalz. https://jodmangel.de/jod-in-der-ernaehrung/jodsalz/, consultato il: 30.08.2018.
Bacic-Vrca, V. et al. (2005): The effect of antioxidant supplementation on superoxide dismutase activity, Cu and Zn levels, and total antioxidant status in erythrocytes of patients with Graves' disease. Clin Chem Lab Med. 2005;43(4):383. https://www.ncbi.nlm.nih.gov/pubmed/15899653, consultato il: 03.09.2018.
Benvenga, S. et al. (2016): Type of fish consumed and thyroid autoimmunity in pregnancy and postpartum. Endocrine. 2016 Apr;52(1):120-9. https://www.ncbi.nlm.nih.gov/pubmed/26306774, consultato il: 06.09.2018.
Biesalski, H.K. (2016): Vitamine und Minerale. Georg Thieme Verlag 2016.
Biesalski, H.K. et al. (2010): Ernährungsmedizin. 4. Aufl. Georg Thieme Verlag Stuttgart.
Borchard-Tuch, C. (2010): Schilddrüse kann schon Kinder plagen. Pharmazeutische Zeitung 9/2010. https://www.pharmazeutische-zeitung.de/index.php?id=32844, consultato il: 28.08.2018.
Breese McCoy, S.J. (2011): Coincidence of remission of postpartum Graves' disease and use of omega-3 fatty acid supplements. Thyroid Res. 2011 Nov 16;4(1):16. https://www.ncbi.nlm.nih.gov/pubmed/22087511, consultato il: 06.09.2018.
Brtko, J. et al. (2002): Thyroid hormone receptors and type I iodothyronine 5'-deiodinase activity of human thyroid toxic adenomas and benign cold nodules. Exp Clin Endocrinol Diabetes. 2002 Jun;110(4):166-70. https://www.ncbi.nlm.nih.gov/pubmed/12058339, consultato il: 04.04.2019.
Castoro, C. et al. (2016): Association of autoimmune thyroid diseases, chronic atrophic gastritis and gastric carcinoid: experience from a single institution. J Endocrinol Invest. 2016 Jul;39(7):779-84. https://www.ncbi.nlm.nih.gov/pubmed/26928404, consultato il: 07.09.2018.
Chaudhary, S. et al. (2016): Vitamin D supplementation reduces thyroid peroxidase antibody levels in patients with autoimmune thyroid disease: An open-labeled randomized controlled trial. Indian J Endocrinol Metab. 2016 May-Jun;20(3):391-8. https://www.ncbi.nlm.nih.gov/pubmed/27186560, consultato il: 03.09.2018.
Collins, A.B. et al. (2016): Prevalence of vitamin B-12 deficiency among patients with thyroid dysfunction. Asia Pac J Clin Nutr. 2016;25(2):221-6. https://www.ncbi.nlm.nih.gov/pubmed/27222404, consultato il: 07.09.2018.
di Bari, F. et al. (2017): Autoimmune Abnormalities of Postpartum Thyroid Diseases. Front Endocrinol (Lausanne). 2017; 8: 166. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC5507951/#B43, consultato il: 06.09.2018.
Dohee, K. (2017): The Role of Vitamin D in Thyroid Diseases. Int J mol Sci. 2017;18(9):1040. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC5618598/, consultato il: 29.10.2018.
Feldkamp, J. (2006): Morbus Basedow und Hashimoto-Thyreoditis. Pharmazeutische Zeitung 6/2006. https://www.pharmazeutische-zeitung.de/index.php?id=707, consultato il: 03.09.2018.
Gärtner, R. et al. (2002): Selenium supplementation in patients with autoimmune thyroiditis decreases thyroid peroxidase antibodies concentrations. J Clin Endocrinol Metab. 2002 Apr;87(4):1687-91. https://www.ncbi.nlm.nih.gov/pubmed/11932302, consultato il: 17.10.2018.
Gröber, U. (2011): Mikronährstoffe. Metbolic Tuning – Prävention – Therapie. Wissenschaftliche Verlagsgesellschaft Stuttgart.
Gröber, U. (2015): Interaktionen – Arzneimittel und Mikronährstoffe. Wissenschaftliche Verlagsgesellschaft Stuttgart.
Gröber, U. (2018): Arzneimittel und Mikronährstoffe – Medikationsorientierte Supplementierung. 4. Aufl. Wissenschaftliche Verlagsgesellschaft Stuttgart.
Hu, S. et al. (2017): Multiple Nutritional Factors and the Risk of Hashimoto's Thyroiditis. Thyroid. 2017 May;27(5):597-610. https://www.ncbi.nlm.nih.gov/pubmed/28290237, consultato il: 28.08.2018.
Kim, D. (2017): The Role of Vitamin D in Thyroid Diseases. Int J Mol Sci. 2017 Sep; 18(9):1949. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC5618598/, consultato il: 03.09.2018.
Köhrle, J. (2000): The deiodinase family: selenoenzymes regulating thyroid hormone availability and action. Cell Mol Life Sci. 2000 Dec;57(13-14):1853-63. https://www.ncbi.nlm.nih.gov/pubmed/11215512, consultato il: 04.04.2019.
Krysiak, R. et al. (2017: The Effect of Vitamin D on Thyroid Autoimmunity in Levothyroxine-Treated Women with Hashimoto's Thyroiditis and Normal Vitamin D Status.Exp Clin Edocrinol Diabetes. 2017;125(4):229-233. https://www.ncbi.nlm.nih.gov/pubmed/28073128, consultato il: 29.10.2018.
Liontiris, M. et al. (2017): Aconcise review of Hashimoto thyroiditis (HT) andthe importance of iodine, selenium, vitamin D andgluten on the autoimmunity and dietary managementof HTpatients. Points that need more investigation. http://www.nuclmed.gr/wp/wp-content/uploads/2017/04/10.pdf, consultato il: 28.08.2018.
Mahmoodianfard, S. et al. (2015): Effects of Zinc and Selenium Supplementation on Thyroid Function in Overweight and Obese Hypothyroid Female Patients: A Randomized Double-Blind Controlled Trial. J Am Coll Nutr. 2015;34(5):391-9. https:/¬/¬www.ncbi.nlm.nih.gov/¬pubmed/¬25758370, consultato il: 03.09.2018.
Mazokopakis, E.E. et al. (2015): Is vitamin D related to pathogenesis and treatment of Hashimoto's thyroiditis? Hell J Nucl Med. 2015 Sep-Dec;18(3):222-7. https://www.ncbi.nlm.nih.gov/pubmed/26637501, consultato il: 03.09.2018.
Meng,W. et al. (1999): [Iodine therapy for iodine deficiency goiter and autoimmune thyroiditis. A prospective study]. Med Klin (Munich). 1999 Nov 15;94(11):597-602. https://www.ncbi.nlm.nih.gov/pubmed/10603730, consultato il: 30.08.2018.
Mincer, D.L. et al. (2017): Thyroid, Hashimoto Thyroiditis. https://www.ncbi.nlm.nih.gov/books/NBK459262/, consultato il: 28.08.2018.
Öztürk, Ü. et al. (2012): Oxidative stress parameters in serum and low density lipoproteins of Hashimoto's thyroiditis patients with subclinical and overt hypothyroidism. Int Immunopharmacol. 2012 Dec;14(4):349-52. https://www.ncbi.nlm.nih.gov/pubmed/22951187, consultato il: 03.09.2018.
Ruggeri, R.M. et al. (2016): Oxidative Stress and Advanced Glycation End Products in Hashimoto's Thyroiditis. Thyroid. 2016 Apr;26(4):504-11. https://www.ncbi.nlm.nih.gov/pubmed/26854840, consultato il: 03.09.2018.
Schuster, N. (2017): Angriff auf die Schilddrüse. Pharmazeutische Zeitung 11/2017. https://www.pharmazeutische-zeitung.de/index.php?id=68223, consultato il: 28.08.2018.
Ucan, B. et al. (2016): Vitamin D Treatment in Patients with Hashimoto's Thyroiditis may Decrease the Development of Hypothyroidism. Int J Vitam Nutr Res. 2016 Feb;86(1-2):9-17. https://www.ncbi.nlm.nih.gov/pubmed/28697689, consultato il: 03.09.2018.
van Zuuren, E.J. et al. (2013): Selenium supplementation for Hashimoto’s thyroiditis (Review). Cochrane Database of Systematic Reviews 2013, Issue 6. https://www.cochranelibrary.com/cdsr/doi/10.1002/14651858.CD010223.pub2/epdf/standard, consultato il: 30.08.2018.
van Zuuren, E.J. et al. (2014): Selenium Supplementation for Hashimoto's Thyroiditis: Summary of a Cochrane Systematic Review. Eur Thyroid J. 2014 Mar;3(1):25-31. https://www.ncbi.nlm.nih.gov/pubmed/24847462, consultato il: 30.08.2018.
Wang, J. et al. (2015): Meta-analysis of the association between vitamin D and autoimmune thyroid disease. Nutrients. 2015 Apr 3;7(4):2485-98. https://www.ncbi.nlm.nih.gov/pubmed/25854833, consultato il: 03.09.2018.
Wichmann, J. et al. (2016): Selenium Supplementation Significantly Reduces Thyroid Autoantibody Levels in Patients with Chronic Autoimmune Thyroiditis: A Systematic Review and Meta-Analysis. Thyroid. 2016 Dec;26(12):1681-1692. Epub 2016 Nov 2. https://www.ncbi.nlm.nih.gov/pubmed/27702392, consultato il: 30.08.2018.
Wiersinga, W.M. (2016): Clinical Relevance of Environmental Factors in the Pathogenesis of Autoimmune Thyroid Disease. Endocrinol Metab (Seoul). 2016 Jun;31(2):213-22. https://www.ncbi.nlm.nih.gov/pubmed/27184015, consultato il: 28.08.2018.
Yaofu, F. et al. (2014): Selenium Supplementation for Autoimmune Thyroiditis: A Systematic Review and Meta-Analysis. Int J Endorcinol. 2014:904573. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC4276677/, consultato il: 29.10.2018.
Zárate, R. et al. (2017): Significance of long chain polyunsaturated fatty acids in human health. Clin Transl Med. 2017; 6: 25. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC5532176/, consultato il: 06.09.2018.
Zentrum für Schilddrüsenerkrankungen, Webauftritt. www.hashimoto-thyreoiditis.de, consultato il: 28.08.2018.