L'Alzheimer è una malattia che colpisce il cervello e che si manifesta con peggioramento della perdita di memoria, disorientamento spaziale e temporale e disturbi del linguaggio. Questa patologia si manifesta spesso dopo i 65 anni e a oggi è incurabile. Tuttavia, i farmaci possono rallentarne la progressione. Numerosi micronutrienti aiutano la terapia e possono contribuire ad alleviare i sintomi dell'Alzheimer e a rallentare lo sviluppo della malattia. Scoprite quali sono questi micronutrimenti e come assumerli correttamente.

Cause e sintomi
Che cosa si intende con Alzheimer?
L'Alzheimer è la più comune forma di demenza, quindi si parla anche di demenza da Alzheimer. La demenza, però, è un termine usato per indicare una serie di malattie del cervello, tutte legate a una perdita delle funzioni cognitive.
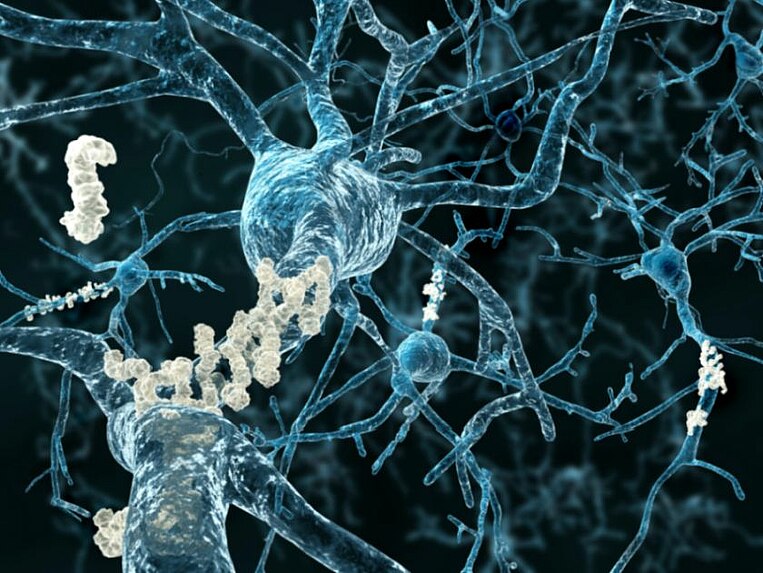
Nei malati di Alzheimer le cellule nervose cerebrali muoiono e il cervello si atrofizza. Chi ne soffre fa sempre più fatica a svolgere le attività quotidiane e durante il decorso della malattia si registra una progressiva perdita della memoria. Nella maggior parte dei casi la malattia si manifesta a partire dai 65 anni di età o anche più tardi.
Consiglio
Si presume che uno stile di vita sano, un'attività fisica regolare e un'alimentazione equilibrata possano prevenire l'Alzheimer. È importante anche coltivare relazioni sociali e dedicarsi a un hobby che fornisca al cervello nuovi stimoli e impressioni e lo mantenga performante.
Quali sono le cause dell'Alzheimer?
Le cause dell'Alzheimer non sono ancora completamente chiare. Si sa, tuttavia, che esistono alterazioni cerebrali e alcuni fattori di rischio che favoriscono la comparsa della malattia, ad esempio:
- Accumuli di proteine: I malati di Alzheimer presentano due proteine alterate, la beta amiloide e la proteina tau. Se metabolizzata in modo errato, la beta amiloide si accumula e forma delle placche all'interno delle cellule nervose. Da lì si diffonde in tutto il cervello, danneggiandolo. Può anche distruggere i vasi e ridurre l'apporto di energia e ossigeno, provocando ulteriori danni alle cellule. Le proteine tau si trovano nelle cellule nervose e le uccidono dall'interno. Purtroppo, non si conosce ancora cosa comporta la produzione di queste proteine.
- Neurotrasmettitori: I neurotrasmettitori responsabili dello scambio di informazioni tra le cellule nervose, si riducono, in particolare l'acetilcolina.
- Età: Con l'avanzare dell'età aumenta il rischio di ammalarsi di Alzheimer, ma non si tratta di un rischio inevitabile.
- Genetica: In rari casi l'Alzheimer è genetico. Solo l'un percento dei malati è colpito da una forma di origine genetica, ma solo una variante specifica dell'apolipoproteina E (ApoE) rappresenta un fattore di rischio. I portatori del gene ApoE4, infatti, si ammalano di Alzheimer con una frequenza molto maggiore rispetto ai portatori dei geni ApoE2 o ApoE3. Tuttavia, non è detto che i primi debbano essere per forza colpiti dalla malattia.
- Malattie metaboliche e stile di vita nocivo: Ipertensione, colesterolo alto, indice glicemico sballato dovuto al diabete e arteriosclerosi favoriscono la comparsa dell'Alzheimer. Anche un'alimentazione sbilanciata, la mancanza di sonno, una scarsa attività fisica e ridotte funzioni cognitive possono aumentare il rischio di contrarre l'Alzheimer.
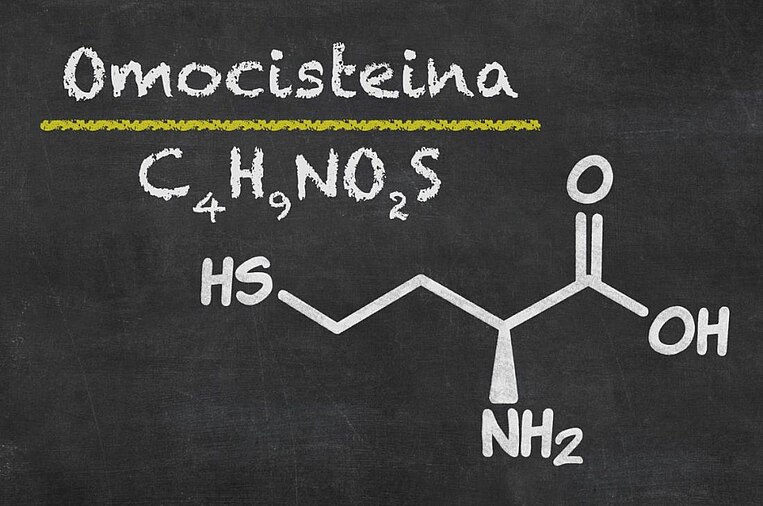
- Livelli elevati di omocisteina: L'omocisteina, una citotossina presente nel sangue, è un fattore di rischio per l'Alzheimer.
- Stress ossidativo e infiammazioni: I radicali liberi contribuiscono alla formazione di accumuli di proteine nel cervello e causano danni neurologici. Sono al momento in corso alcuni studi mirati per stabilire se le infiammazioni cerebrali sono una reazione difensiva naturale contro le alterazioni nel cervello oppure se le cellule cerebrali sono danneggiate dalle infiammazioni.
- Intossicazione da metalli pesanti: Spesso nel cervello di pazienti deceduti che soffrivano di Alzheimer sono state riscontrate quantità elevate di alluminio. Attualmente si sta studiando se questo metallo possa causare l'Alzheimer. Si indaga anche se un apporto eccessivo di ferro e rame nell'organismo possa causare l'insorgenza di questa patologia.
Quali sono i sintomi del morbo di Alzheimer?
L'Alzheimer è una malattia strisciante e i suoi sintomi si manifestano spesso solo decenni dopo la comparsa delle prime alterazioni a livello cerebrale.
Nella prima fase i soggetti sperimentano solo lievi perdite di memoria, che interessano in particolare la memoria a breve termine. Alcune persone reagiscono con ansia, aggressività, depressione e si isolano. Altri segnali precoci dell'Alzheimer sono impoverimento del linguaggio, lieve disorientamento e rallentamenti nella capacità di parlare e pensare. Nella maggior parte dei casi, però, le persone colpite sono ancora in grado di svolgere le normali attività quotidiane, anche se con piccole limitazioni.
Nella fase intermedia la perdita di memoria progredisce e iniziano a confondersi i ricordi a lungo termine. Ogni tanto si fatica anche a riconoscere le persone note e spesso le persone colpite non riescono neanche più a formulare frasi complete. Contemporaneamente, si comincia a perdere anche il senso dell'orientamento rendendo più difficile una vita autonoma. Durante il decorso della malattia, le persone sviluppano sintomi comportamentali quali ansia e irrequietezza.
Nella fase avanzata dell'Alzheimer i malati necessitano di cure costanti: spesso sono allettati o costretti su una sedia a rotelle. Perdono anche il controllo della vescica e dell'intestino. Nello stadio finale della malattia si manifestano di frequente difficoltà a inghiottire e problemi a masticare e respirare.
Obiettivi del trattamento
Qual è il trattamento classico dell'Alzheimer?

Il morbo di Alzheimer è incurabile, ma è possibile rallentarne il decorso ricorrendo a diverse soluzioni:
- Farmaci: Nella fase lieve e moderata si utilizzano i cosiddetti inibitori dell'acetilcolinesterasi che impediscono la degradazione dell'acetilcolina, un neurotrasmettitore, migliorando così le funzioni cerebrali. I principi attivi sono: donepezil (ad esempio Aricept®, Yasnal®), galantamina (ad esempio Galnora®, Reminyl®) e rivastigmina (ad esempio Exelon®, Nimvastid®). Nella fase moderata e avanzata si ricorre invece al principio attivo memantina (ad esempio Demenco®, Ebixa®, Marixino®).
- Farmaci contro i sintomi psichici: All'Alzheimer possono accompagnarsi aggressività e ansia. In questi casi il medico può prescrivere dei neurolettici come l'aloperidolo (ad esempio Haldol®). In caso di depressione, si può invece ricorrere agli antidepressivi a base di fluoxetina (ad esempio Diesan®) o amitriptilina (ad esempio Triptizol®). Spesso questi farmaci vengono somministrati solo per limitati periodi di tempo, perché si presume che aumentino il rischio di un peggioramento della patologia.
- Terapia comportamentale e supporto psicosociale: Seguire una terapia comportamentale presso uno psicoterapeuta può aiutare in caso di depressione, ansia o aggressività, mentre il supporto psicosociale può rafforzare le capacità sociali personali. Inoltre, le persone colpite da Alzheimer dovrebbero fare il possibile per continuare la loro vita quotidiana come hanno sempre fatto, ad esempio seguendo una routine prefissata, facendo movimento e attività sportiva.
- Alimentazione: La dieta mediterranea potrebbe contribuire a conservare più a lungo le proprie funzioni cognitive poiché è ricca di acidi grassi Omega-3, antiossidanti e vitamine.
- Altre terapie: Per mantenere inalterate le proprie funzioni cognitive si può ricorrere a esercizi mentali e di orientamento specifici. L'ergoterapia può, ad esempio, aiutare a conservare le capacità necessarie a svolgere attività quotidiane come vestirsi e pettinarsi. Altri supporti terapeutici possibili sono fisioterapia, musicoterapia, arteterapia e aromaterapia.
Gli obiettivi della medicina dei micronutrienti
La medicina dei micronutrienti mira a rallentare il decorso dell'Alzheimer e a supportare le cure classiche attraverso l'alimentazione. Determinate vitamine e minerali riducono lo stress ossidativo e alleviano le infiammazioni, proteggendo le cellule nervose del cervello e rallentandone la morte.
Un altro obiettivo della medicina dei micronutrienti è compensare le carenze. I malati di Alzheimer colpiti da un progressivo calo delle funzioni cognitive manifestano spesso anche uno scarso apporto di micronutrienti. Altre sostanze come gli acidi grassi Omega-3 e i flavonoidi favoriscono la circolazione e possono così migliorare il decorso della malattia.
Le seguenti sostanze si sono dimostrate particolarmente efficaci:
- Le vitamine del gruppo B rallentano la degradazione delle cellule nervose e riducono i livelli dell'omocisteina, una citotossina.
- Il ginkgo aumenta l'irrorazione cerebrale e migliora la memoria.
- La vitamina D rafforza le ossa, indebolite dall'Alzheimer.
- Le vitamine C ed E, il selenio e il coenzima Q10 proteggono le cellule cerebrali dai radicali liberi.
- Il tè verde e la curcumina hanno proprietà antiossidanti vegetali.
- Gli acidi grassi Omega-3 arrestano la morte delle cellule nervose.
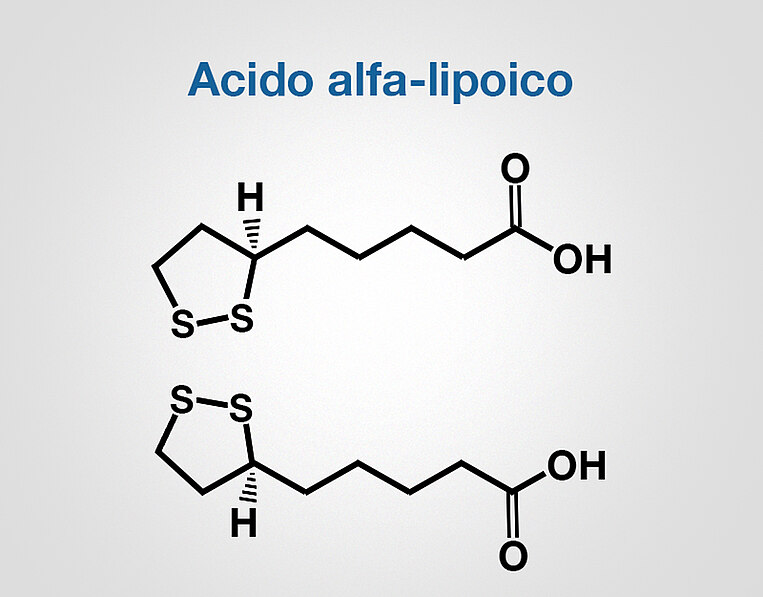
- L'acido alfa-lipoico è importante per la produzione di energia all'interno delle cellule nervose.
- La fosfatidilserina è uno dei componenti delle membrane delle cellule nervose.
Trattamento con i micronutrienti
Le vitamine del gruppo B favoriscono la degradazione della citotossina omocisteina
Meccanismo d’azione delle vitamine del gruppo B
Le vitamine B6 e B12 e l'acido folico hanno un ruolo decisivo per il sistema nervoso e sono utilizzate per degradare l'omocisteina. Una carenza di vitamine del gruppo B è spesso segnalata da livelli di omocisteina che superano i valori normali, e questo rappresenta un fattore di rischio per lo sviluppo dell'Alzheimer. L'omocisteina favorisce, tra l'altro, lo stress ossidativo e l'arteriosclerosi.
Spesso le persone colpite da Alzheimer presentano anche bassi livelli di vitamina B12. Presentano anche con maggiore frequenza un difetto genetico che impedisce l'attivazione dell'acido folico. Una carenza di vitamine del gruppo B può favorire il declino cognitivo e accelerare così la progressione dell'Alzheimer.
Sembra che l'effetto delle vitamine del gruppo B sia particolarmente efficace nello stadio iniziale dell'Alzheimer. I pazienti negli stadi più avanzati della malattia non traggono alcun beneficio, come dimostrato da una meta-analisi condotta su diversi studi. Inoltre, l'efficacia delle vitamine del gruppo B dipende anche dai livelli di omocisteina rilevati nei pazienti prima del trattamento. I pazienti con livelli di omocisteina elevati presentavano infatti un regresso del restringimento della massa cerebrale di oltre la metà. Gli scienziati presumono che un calo dei livelli di omocisteina sarebbe sufficiente per evitare fino a un terzo dei casi di demenza, compresa la demenza da Alzheimer, anche se tale ipotesi necessita di ulteriori verifiche.
Alla comparsa dei primi segni di perdita di memoria si dovrebbero assumere sempre dosi sufficienti di vitamine del gruppo B.
Dosaggio e consigli sull’assunzione delle vitamine del gruppo B
I medici specializzati in micronutrienti consigliano di assumere una combinazione di vitamine del gruppo B così da integrarne l'efficacia. Nello specifico si raccomanda di assumere ogni giorno da 5 a 15 milligrammi di vitamina B6, fino a 500 microgrammi di vitamina B12 e da 500 a 800 microgrammi di acido folico, preferibilmente ai pasti, in modo da risultare più tollerabili a livello intestinale.
Per quanto riguarda la vitamina B12, si dovrebbe preferire la metilcobalamina, ovvero la forma attiva, quella più rapidamente disponibile per l'organismo. La forma attiva dell'acido folico (folato) è invece l'acido 5-metiltetraidrofolico (5-MTHF). Molti malati di Alzheimer non sono in grado di attivare correttamente l'acido folico a causa di un difetto genetico e dovrebbero quindi assumere degli integratori a base di 5-MTHF.
Consiglio
Per migliorare l'efficacia delle vitamine del gruppo B si consiglia di ricorrere a integratori di acidi grassi Omega-3. Un primo studio ha dimostrato che solo i pazienti che avevano ricevuto anche una dose sufficiente di acidi grassi Omega-3 approfittavano dei benefici delle vitamine del gruppo B.
Determinazione dei livelli di omocisteina in laboratorio
In caso di Alzheimer, gli esperti in micronutrienti consigliano di sottoporsi a controlli per determinare il livello di omocisteina, così da intervenire se si riscontrano valori superiori al normale. L'omocisteina viene misurata nel plasma, e i suoi valori normali sono compresi tra 5 e 9 micromoli per litro. Le persone con un livello di omocisteina superiore ai 14 micromoli per litro per un periodo di tempo prolungato corrono un rischio maggiore di sviluppare l'Alzheimer.
Vitamine del gruppo B: cosa fare in caso di malattie e assunzione di farmaci
Dosi elevate di vitamine del gruppo B potrebbero avere effetti negativi su persone che hanno avuto un infarto cardiaco e che sono state sottoposte all'impianto di uno stent. Bisogna quindi evitare di assumere alte dosi di vitamina B6 (da 40 a 50 milligrammi al giorno), vitamina B12 (da 60 a 400 microgrammi al giorno) e acido folico (da 800 a 1.200 microgrammi al giorno).
Chi soffre di nefropatie e di diabete con insufficienza renale dovrebbe assumere la vitamina B12 sotto forma di metilcobalamina, perché si suppone che la cianocobalamina abbia effetti dannosi in caso di malattie ai reni.
In dosi superiori a 5 milligrammi, la vitamina B6 riduce l'efficacia dei farmaci antiepilettici come il fenobarbitale (Luminale®) e fenitoina (Aurantin®, Dintoina®). Lo stesso vale anche per i farmaci antiparkinsoniani come la levodopa (L-Dopa). Questi farmaci non andrebbero assunti insieme a dosi elevate di vitamina B6.
Il ginkgo: un aiuto alla memoria grazie al miglioramento della circolazione
Meccanismo d'azione del ginkgo
Gli ingredienti attivi delle foglie di ginkgo sono il bilobalido e diversi ginkgolidi che si presume riducano il deposito di proteine patogene all'interno del cervello. Esperimenti sugli animali hanno inoltre dimostrato che bloccano le infiammazioni delle cellule nervose e migliorano la memoria grazie a un aumento dell'apporto di sangue, che fornisce così più energia alle cellule del cervello. Il ginkgo potrebbe quindi ridurre la morte delle cellule nervose.
Numerosi studi clinici hanno dimostrato che i sintomi dell'Alzheimer miglioravano nei pazienti che assumevano l'estratto di ginkgo rispetto a chi invece riceveva un placebo. Perché sia efficace, è necessario assumerne almeno 240 milligrammi. Dosi inferiori non hanno alcun effetto secondo i risultati di uno studio panoramico. Inoltre, il ginkgo si è rivelato molto tollerabile.
È in grado di ridurre anche sintomi accessori come vertigini e mal di testa. Tuttavia, il ginkgo non alleviava i sintomi psichici quali allucinazioni e fissazioni. Non è chiaro se l'estratto di ginkgo sia fondamentalmente in grado di prevenire l'Alzheimer o una perdita delle funzioni cognitive.
Si aspettano risultati promettenti in particolare su pazienti con uno stadio di Alzheimer da lieve a medio. Anche le comunità ufficiali di esperti consigliano i preparati standard a base di ginkgo.
Dosaggio e consigli sull’assunzione di ginkgo
Si dovrebbero assumere ogni giorno 240 milligrammi di estratto di ginkgo. I medici consigliano sempre di prediligere un estratto anziché la polvere o il tè, perché contiene quantità superiori di ingredienti attivi (ginkgolide e bilobalide). 240 milligrammi di un buon estratto dovrebbero contenere da 7 a 8 milligrammi di ginkgolide A, B e C e da 6 a 8 milligrammi di bilobalide. Si tratta di quantità che si sono dimostrate efficaci anche in diversi studi.
Spesso occorre aspettare alcune settimane prima di riscontrare gli effetti desiderati, quindi l'estratto andrebbe assunto per almeno otto settimane consecutive. Dopo tre mesi il medico dovrebbe verificare lo stato del paziente, così da decidere se interrompere o proseguire con l'assunzione. Gli estratti di ginkgo andrebbero presi ai pasti per garantire una migliore tolleranza a livello gastrico.
Consiglio
Scegliere preparati di alta qualità, con una quantità minima di acido di ginkgo nocivo inferiore allo 0,0005 percento. Si sconsigliano i tè a base di ginkgo perché spesso contengono quantità elevate di acido nocivo.
Ginkgo: da considerare in caso di assunzione di farmaci e malattie
Si presume che l'estratto di ginkgo intensifichi l'effetto degli anticoagulanti, come i farmaci contenenti i principi attivi warfarin (Coumadin®), clopidogrel (Plavix®) e acido acetilsalicilico (Aspirina®). Se assunti insieme, la tendenza all'emorragia potrebbe aumentare; per questo se ne sconsiglia l'utilizzo prima di un intervento chirurgico o dentistico.
L'estratto di ginkgo può potenziare l'efficacia e gli effetti collaterali di alcuni farmaci. Non andrebbe assunto insieme ai principi attivi ibuprofene (Brufen®, Antalgil®), diazepam (Valium®) o diclofenac (Diclofan®, Voltaren®) e neppure in combinazione con antibiotici, antidepressivi o immunosoppressivi. Per sicurezza, consultate il vostro medico o farmacista per sapere se potete assumere insieme i vostri farmaci e il ginkgo.
Quest'ultimo andrebbe evitato in presenza di conclamata epilessia.
La vitamina D rafforza le ossa, indebolite dall'Alzheimer
Meccanismo d’azione della vitamina D
La vitamina D rafforza le ossa e ha proprietà difensive a livello cellulare. Inoltre, mantiene sani i vasi, regola i neurotrasmettitori e blocca le infiammazioni. Una carenza di vitamina D può ridurre le funzioni cognitive e si manifesta spesso in età avanzata. Circa il 70 percento degli ultra 75enni assume infatti dosi insufficienti di vitamina D. La vitamina D può essere prodotta dall'organismo, ma con l'avanzare dell'età questo processo rallenta.
Studi osservazionali hanno mostrato una correlazione tra la vitamina D e le demenze come l'Alzheimer. Le persone con un livello di vitamina D inferiore alla media soffrivano con maggiore frequenza di problemi di memoria rispetto a chi assumeva dosi sufficienti di questa vitamina. Nonostante questi risultati possano rimandare a una possibile influenza della vitamina D sull'Alzheimer, la sua efficacia non è ancora stata analizzata in studi clinici.
Secondo un primo studio, 6.000 Unità internazionali di vitamina D non avevano alcun effetto sui malati di Alzheimer. Occorre ricordare però che questo studio prevedeva la somministrazione della sua sottoforma D2, mentre la maggior parte dei medici consiglia di assumere la vitamina D3. Sono attualmente in programma ulteriori studi mirati a studiare l'effetto della vitamina D, in particolare D3, per prevenire e rallentare l'Alzheimer.
Nonostante la situazione non sia ancora chiara, i malati di Alzheimer dovrebbero in ogni caso assumere dosi sufficienti di vitamina D per evitare possibili carenze, poiché si tratta, comunque, di una vitamina che presenta numerosi effetti positivi per l'organismo. Una carenza di vitamina D favorisce ad esempio l'osteoporosi. A causa di un aumento dell'instabilità nei movimenti, le persone colpite da Alzheimer in particolare corrono un rischio maggiore di cadere. In caso di osteoporosi, le ossa sono porose e quindi si fratturano più facilmente.
Dosaggio e consigli sull’assunzione della vitamina D
La dose di vitamina D andrebbe regolata in base ai valori riscontrati nel sangue. In caso di carenza, sono necessarie dosi più elevate per ottenere un livello nel sangue ottimale. Se invece non si conosce il proprio livello di vitamina D, gli esperti in micronutrienti consigliano di assumerne ogni giorno da 1.000 (in estate) a 2.000 (in inverno) Unità internazionali.
Poiché la vitamina D è liposolubile, andrebbe sempre assunta ai pasti così da essere ben tollerata a livello intestinale. Si consigliano integratori che contengono la vitamina D3, una forma prodotta anche nella pelle e che si presume rimanga più a lungo nel sangue rispetto alla vitamina D2.
Determinazione dei livelli di vitamina D in laboratorio
I malati di Alzheimer dovrebbero sempre sottoporsi a controlli per determinare il livello di vitamina D, preferibilmente due volte l'anno. L'apporto di vitamina D viene misurato in base al livello di calcidiolo (vitamina D con funzione di trasporto) nel siero, la parte liquida del sangue. Nei soggetti sani, il livello di vitamina D dovrebbe essere compreso tra 40 e 60 nanogrammi per millilitro.
Vitamina D: da considerare in caso di assunzione di farmaci e malattie
I tiazidici sono diuretici che bloccano l'eliminazione del calcio attraverso i reni, che si deposita quindi nel sangue. Tra questi ricordiamo quelli contenenti i principi attivi idroclorotiazide (Esidrex®), indapamide (Ipamix®) e xipamide. Anche la vitamina D aumenta la quantità di calcio nel sangue. L'assunzione combinata può, quindi, aumentarne il valore in modo significativo. Ecco perché andrebbe presa insieme ai tiazidici solo se il livello del calcio nel sangue viene regolarmente controllato dal medico.
In caso di nefropatie o calcoli renali, gli integratori di vitamina D andrebbero assunti solo dopo un esame medico completo. I reni malati non sono infatti in grado di eliminare correttamente il calcio, che di conseguenza si accumula nel sangue.
Spesso la sarcoidosi (malattia di Boeck) causa un eccessivo aumento dei livelli di calcio nel sangue, quindi chi ne soffre non dovrebbe assumere la vitamina D.
Le vitamine C, E, il selenio e il coenzima Q10 proteggono le cellule nervose
Meccanismo d'azione delle vitamine C ed E, del selenio e del coenzima Q10
Gli antiossidanti proteggono le cellule dai radicali liberi (stress ossidativo). Nei malati di Alzheimer i danni ossidativi sono molto diffusi nel cervello. Lo stress ossidativo causa, inoltre, una perdita funzionale e accelera la morte delle cellule nervose. Si tratta di un fenomeno causato da infiammazioni, accumuli proteici e da un aumento dei livelli di ferro e rame. Esperimenti cellulari hanno dimostrato che gli antiossidanti, quali vitamina C ed E, selenio e coenzima Q10, bloccano il processo che danneggia le cellule. Anche i risultati di alcuni studi osservazionali suggeriscono che una dieta ricca di antiossidanti può ridurre il rischio di ammalarsi di Alzheimer.
Vitamina E, vitamina C e acido alfa-lipoico: Uno studio clinico ha mostrato che la vitamina E rallentava leggermente il calo delle funzioni cerebrali nei malati di Alzheimer nella fase da lieve a medio-grave. Inoltre, uno studio preliminare fornisce evidenze su come la vitamina E potrebbe ritardare la comparsa di questo tipo di demenza. Tuttavia, si tratta di una conclusione non definitiva, poiché ci sono studi che non confermano i benefici della vitamina E. Un altro studio preliminare è arrivato alla conclusione che la combinazione di vitamina E e vitamina C è più efficace nel bloccare lo stress ossidativo rispetto alla sola vitamina E. Inoltre, uno studio clinico ha combinato vitamina E, C e acido alfa-lipoico: nel gruppo che aveva ricevuto le vitamine il marcatore dello stress ossidativo era leggermente inferiore.
Selenio: Un livello di selenio nel sangue inferiore al normale potrebbe far aumentare il rischio di Alzheimer, anche se il ruolo del selenio non è ancora chiaro. Secondo uno studio clinico la combinazione di selenio e di un probiotico migliorava le funzioni mentali dei pazienti colpiti da Alzheimer. Tuttavia, altri scienziati non escludono che il selenio possa invece danneggiare le cellule. La presenza di grandi quantità nel cervello potrebbe rappresentare un fattore di rischio per questa patologia. Finora non è stato possibile determinare se un aumento del livello di selenio sia la causa o la conseguenza di alterazioni patologiche del cervello.
Informazioni
Un aumento della concentrazione di selenio potrebbe essere spiegata anche da elevati valori di mercurio: il selenio infatti si lega al mercurio, rendendolo innocuo. In questo caso avrebbe un effetto protettivo e il suo aumento sarebbe positivo.
Coenzima Q10: Il coenzima Q10 protegge in particolare le riserve di energia del corpo, i mitocondri, ed è quindi necessario per la produzione di energia. Alcuni esperimenti condotti sugli animali mostrano come il coenzima Q10 possa ridurre gli accumuli di proteine. Gli integratori a base del coenzima Q10 potrebbero rivelarsi promettenti nell'uomo, soprattutto nei malati di Alzheimer che presentano spesso livelli inferiori alla media. Tuttavia, la sua efficacia non è stata ancora confermata.
Numerosi studi condotti utilizzando diverse combinazioni di antiossidanti non hanno dato risultati univoci. Esistono evidenze sull'importanza degli antiossidanti per la protezione neurologica nei malati di Alzheimer, ma a oggi non si hanno a disposizione studi clinici che lo dimostrino. In linea generale, però, si consiglia ai malati di Alzheimer di seguire una dieta ricca di antiossidanti.
Dose e consigli per l'assunzione di vitamina C ed E, selenio e coenzima Q10

Un integratore a base di antiossidanti può essere un'utile terapia di supporto per i malati di Alzheimer. Si consiglia di combinare vari antiossidanti con effetti diversi che si possono sostenere a vicenda. Si consigliano ad esempio le seguenti combinazioni:
- Vitamina E: da 20 a 50 milligrammi
- Vitamina C: 500 milligrammi
- Coenzima Q10: da 90 a 200 milligrammi
- Selenio: da 50 a 100 microgrammi
Gli antiossidanti andrebbero assunti ai pasti, quando sono più tollerabili.
Consiglio
Chi assume integratori combinati di vitamina C e selenio dovrebbe prestare attenzione al legame di selenio contenuto. La vitamina C può infatti ridurre l'assorbimento del selenito di sodio, quindi si consiglia di optare per il selenato di sodio che non è sensibile alla vitamina C.
Determinare in laboratorio i valori di antiossidanti e selenio
Si consiglia ai malati di Alzheimer di sottoporsi a controlli per determinare lo stato degli antiossidanti attraverso vari esami di laboratorio che prevedono anche l'esame del sangue e delle urine. I valori ottenuti consentono di determinare la portata dei danni causati dai radicali liberi. I laboratori utilizzano diversi metodi di misurazione e quindi i valori normali variano a seconda del centro in cui sono eseguiti gli esami.
Poiché esiste il rischio di sovradosaggio (superiore a 100 microgrammi), il livello di selenio andrebbe sempre controllato, soprattutto in caso di assunzione abituale. Il valore a lungo termine del selenio viene determinato nel sangue intero. Il valore ottimale è compreso tra 120 e 150 microgrammi per litro di sangue intero.
Vitamina C, E, selenio e coenzima Q10: cosa fare in caso di malattie e assunzione di farmaci
Vitamina E e coenzima Q10 possono influenzare la coagulazione. Chi assume anticoagulanti dovrebbe consultare il proprio medico. Tra questi ci sono i principi attivi fenprocumone, acido acetilsalicilico come l'Aspirina® e dabigatran (Pradaxa®).
Chi soffre di emocromatosi (patologia da sovraccarico di ferro) dovrebbe assumere vitamina C solo sotto controllo del proprio medico, perché favorisce l'assorbimento del ferro. E lo stesso vale anche per i pazienti che si sottopongono a terapie antitumorali.
In presenza di nefropatie, il selenio andrebbe assunto solo dopo aver controllato i livelli nel sangue. I reni indeboliti non sono in grado di eliminarlo correttamente e il selenio potrebbe quindi accumularsi nell'organismo.
Tè verde e curcumina: i flavonoidi combattono l'Alzheimer?
Meccanismo d’azione di tè verde e curcumina
Gli ingredienti del tè verde (principalmente epigallocatechina gallato) e la curcumina hanno proprietà antiossidanti e possono quindi proteggere le cellule.
Tè verde: Il consumo regolare di tè verde riduce il rischio di malattie psichiche, come confermato da una meta-analisi condotta su 26 studi. Esistono, comunque, studi osservazionali nei quali non è stato possibile riscontrare alcun effetto positivo. Uno studio preliminare dimostra, tuttavia, che la polvere di tè verde riduce lo stress ossidativo nei pazienti con Alzheimer in uno stadio avanzato della malattia. Questo contribuisce a migliorare le funzioni cognitive.
Curcumina: Studi clinici dimostrano che la curcumina migliora l'attenzione e la memoria nelle persone sane, grazie alle sue proprietà antiossidanti e antinfiammatorie. Esperimenti condotti sugli animali hanno mostrato che la curcumina potrebbe essere utile anche per prevenire quelle patologie che comportano il decadimento delle cellule nervose. Non ci sono ancora evidenze certe sulla sua efficacia nell'alleviare i sintomi dell'Alzheimer. Finora i risultati ottenuti da una meta-analisi hanno mostrato effetti contraddittori sui malati di questa patologia.
Oltre alla vitamina C, E, al selenio e al coenzima Q10, anche gli antiossidanti vegetali contribuiscono a proteggere le cellule nervose.
Dosaggio e consigli sull’assunzione di tè verde e curcumina
Un'alimentazione ricca di antiossidanti comprende non solo vitamine, ma anche flavonoidi. Alle dosi seguenti gli antiossidanti vegetali potrebbero dimostrarsi molto utili:
- Estratto di tè verde: 500 milligrammi (con 250 milligrammi di EGCG)
- Curcumina: da 400 a 1.500 milligrammi
Gli integratori andrebbero assunti ai pasti per garantire una migliore tollerabilità.
Tè verde e curcumina: da considerare in caso di assunzione di farmaci e malattie
Il tè verde può contrastare l'assorbimento di beta-bloccanti e antipertensivi a livello intestinale, come nel caso dei principi attivi bisoprololo (ad esempio Cardicor®) e nifedipina (ad esempio Amarkor®, Coral®). Tra le due assunzioni si dovrebbe rispettare un intervallo di almeno quattro ore.
Sono possibili anche interazioni tra la curcumina e i farmaci, ma finora non ci sono stati riscontri univoci negli studi sugli esseri umani. Studi di laboratorio hanno dimostrato che la curcumina blocca la funzione degli enzimi epatici normalmente preposti al metabolismo dei farmaci. Nei ratti la curcumina influenzava la disponibilità di warfarin e clopidogrel, ma non è stato possibile determinare alcuna influenza sulla coagulazione. Chi assume farmaci dovrebbe sempre consultare il medico che deciderà se consigliare o meno l'uso della curcumina.
Si sconsiglia l'uso di curcumina a chi soffre di calcoli biliari, perché favorisce la formazione della bile. In caso di epatopatie, l'assunzione di estratto di tè verde dovrebbe essere autorizzata dal medico perché potrebbe far aumentare i valori epatici.
Gli acidi grassi Omega-3 migliorano le funzioni cognitive?
Meccanismo d’azione degli acidi grassi Omega-3
Gli acidi grassi Omega-3 come l'acido eicosapentaenoico (EPA) e l'acido docosaesaenoico (DHA) hanno proprietà antinfiammatorie e antiossidanti e proteggono le cellule nervose. Al contempo, possono contribuire a migliorare l'apporto di sostanze nutritive alle cellule nervose perché favoriscono la circolazione. Sono tutti effetti che potrebbero essere positivi nella fase iniziale dell'Alzheimer. Esperimenti sugli animali dimostrano che gli acidi grassi Omega-3 potrebbero migliorare le funzioni cerebrali e gli effetti negativi dovuti ai depositi di proteine in eccesso.
Il DHA potrebbe avere un ruolo particolare, come dimostrato da uno studio osservazionale su persone sane, nelle quali una quantità ridotta di DHA nel cervello causava un calo delle funzioni cognitive. Queste alterazioni delle quantità di DHA erano evidenti soprattutto nelle aree del cervello colpite nella fase iniziale dell'Alzheimer. Diversi studi osservazionali hanno confermato, inoltre, che le persone che assumono una quantità sufficiente di Omega-3 e che consumano regolarmente pesce corrono un rischio minore di soffrire di varie forme di demenza, addirittura inferiore al 50 percento rispetto agli altri.
In linea generale, è stato dimostrato come gli acidi grassi Omega-3 abbiano un effetto positivo su diverse forme di demenza. Tuttavia, la loro efficacia sull'Alzheimer non è così evidente e i risultati degli studi condotti finora non sono univoci. È possibile che gli Omega-3 migliorino le funzioni cognitive solo in una fase iniziale della malattia, come dimostrato da alcuni studi clinici. Negli stadi avanzati questi effetti non sono stati riscontrati.
Il parere degli esperti
Anche i fattori genetici influenzano l'efficacia degli acidi grassi Omega-3. Si presume infatti che le persone con un difetto genetico (portatori di ApoE4) metabolizzino il DH nel cervello in modo alterato. Secondo le stime, circa il 40-50 percento dei malati di Alzheimer presenta questo difetto genetico. Due studi dimostrano che gli acidi grassi Omega-3 non hanno alcun effetto su questi pazienti e i ricercatori presumono che in questi soggetti il DHA sia eliminato più rapidamente rispetto alle persone sane. Di conseguenza, chi soffre di Alzheimer avrebbe un maggiore fabbisogno di DHA e minori benefici.
Al momento non è possibile affermare in modo univoco che gli acidi grassi Omega-3 sono utili nel trattamento dell'Alzheimer. L'assunzione è consigliata nelle primissime fasi della malattia. In ogni caso, gli acidi grassi Omega-3 hanno molti effetti positivi sulla salute, quindi potrebbe valere la pena provare ad assumerli.
Dosaggio e consigli sull’assunzione degli acidi grassi Omega-3
La medicina dei micronutrienti consiglia ai malati di Alzheimer di assumere ogni giorno 2.000 milligrammi di Omega-3. La cosa importante è che l'integratore scelto includa la maggiore quantità possibile di acidi grassi DHA, che sono uno dei componenti delle cellule nervose. A tal fine, si consigliano 1.700 milligrammi di DHA al giorno. Dosi inferiori non hanno alcun effetto. Il DHA è presente nell'olio di pesce e di alghe.
Gli integratori a base di acidi grassi Omega-3 andrebbero presi ai pasti, perché altrimenti non possono essere assorbiti a livello intestinale (necessitano dei grassi presenti negli alimenti).

Consiglio
Chi sceglie le capsule di olio di pesce deve assicurarsi che siano di buona qualità e acquistare solo integratori particolarmente puri, privi di residui come metalli pesanti che andrebbero evitati in caso di Alzheimer.
Determinazione dei livelli di acidi grassi Omega-3 in laboratorio
Ai malati di Alzheimer si consiglia di sottoporsi a controlli per determinare l'apporto di acidi grassi Omega-3. Questo viene determinato nel sangue attraverso l'Indice Omega-3 che calcola la quantità di DHA ed EPA presente nei globuli rossi (eritrociti), indicandola in percentuale. Idealmente, questo valore dovrebbe essere superiore all'8 percento.
Acidi grassi Omega-3: da considerare in caso di assunzione di farmaci, malattie e prima di un intervento chirurgico
A partire da 1.000 milligrammi al giorno, gli acidi grassi Omega-3 possono aumentare l'efficacia degli anticoagulanti poiché fluidificano il sangue. Tra i farmaci interessati ci sono, ad esempio, i derivati cumarinici come i principi attivi fenprocumone e warfarin (Coumadin®), l'acido acetilsalicilico (ASA, Aspirina®) o apixaban (Eliquis®). L'assunzione di acidi grassi Omega-3 andrebbe quindi discussa con il medico. Lo stesso vale anche per chi soffre di coagulopatie. Si dovrebbe consultare il medico anche in caso di imminenti interventi chirurgici. In questi casi si dovrebbe ridurre temporaneamente la dose dell'integratore o interromperlo.
Andrebbero evitati gli acidi grassi Omega-3 in caso di epatopatie e nefropatie acute e di pancreatite e colecistite acute.
L'acido alfa-lipoico è importante per la produzione di energia all'interno delle cellule nervose.
Meccanismo d’azione dell’acido alfa-lipoico
L'acido alfa-lipoico è importante per la produzione energetica delle cellule e allevia le infiammazioni. Grazie alle sue proprietà antiossidanti protegge le cellule nervose dallo stress ossidativo che, insieme al calo dell'apporto di energie da parte delle cellule nervose, è un sintomo tipico dell'Alzheimer. L'acido alfa-lipoico potrebbe contribuire in due modi a curare l'Alzheimer,
come illustrato dai risultati dei primi studi. In uno studio preliminare è stato somministrato l'acido alfa-lipoico ai pazienti con Alzheimer a diversi stadi, registrando, in particolare nelle fasi iniziali, un forte rallentamento della progressione della malattia. Tuttavia, anche i pazienti in uno stadio medio-grave ne hanno tratto beneficio, soprattutto se assunto insieme agli acidi grassi Omega-3. I partecipanti a uno studio preliminare che avevano assunto per dodici mesi entrambe le sostanze presentavano un calo delle funzioni cognitive di gran lunga inferiore rispetto ai malati di Alzheimer che avevano ricevuto un placebo.
I risultati dei primi studi condotti sull'uso di acido alfa-lipoico per i malati di Alzheimer sono promettenti. Occorrono ulteriori studi clinici per poter confermare i vantaggi per questa forma di demenza. Comunque vale la pena tentare.
Dosaggio e consigli sull’assunzione dell’acido alfa-lipoico
In caso di Alzheimer, la medicina dei micronutrienti consiglia di assumere ogni giorno 600 milligrammi di acido alfa-lipoico, preferibilmente a digiuno, quando l'organismo è in grado di assorbirlo meglio. I minerali invece inibiscono l’assorbimento nell’intestino.
Consiglio
Gli integratori di qualità contenenti acido alfa-lipoico sono ricchi anche di biotina, che compensa un'eventuale carenza in caso di assunzione regolare di soli acidi alfa-lipoici.
Acido alfa-lipoico: cosa ricordare in caso di assunzione di farmaci
L'acido alfa-lipoico può potenziare l'effetto dei farmaci antidiabetici e causare ipoglicemia, in particolare in presenza di antidiabetici come glibenclamide (ad esempio Daonil®), glimepiride (ad esempio Amaryl®, Diamel®) e la metformina (ad esempio Glucophage®, Metfonorm®). Nella fase iniziale della terapia con acido alfa-liponoico i pazienti dovrebbero sottoporsi con maggiore frequenza a controlli dell'indice glicemico.
La fosfatidilserina per la membrana delle cellule nervose
Meccanismo d’azione della fosfatidilserina
La fosfatidilserina è un legame lipidico particolare e un componente della membrana delle cellule cerebrali. Favorisce la flessibilità delle membrane, che è molto importante per la loro funzione. Potrebbe alleviare lo stress ossidativo all'interno del cervello, contribuendo così a migliorare la memoria, come dimostrato nei primi esperimenti condotti sugli animali.
Uno studio clinico condotto su un numero ridotto di soggetti e diversi studi preliminari dimostrano che la fosfatidilserina migliora in generale i problemi di memoria legati all'età avanzata. Tuttavia, un altro studio preliminare non ha dimostrato alcun miglioramento, ma non è stato verificato se i soggetti soffrissero di Alzheimer o di un'altra forma di demenza.
Il suo effetto in caso di Alzheimer non è stato finora studiato a sufficienza. Solo uno studio clinico ridotto ha fornito i primi risultati positivi: nei pazienti con Alzheimer che avevano ricevuto un integratore combinato di fosfatidilserina e acido fosfatidico per due mesi le capacità necessarie per svolgere le azioni quotidiane erano stabili, mentre queste capacità erano diminuite nei soggetti che avevano ricevuto un placebo. Inoltre, la combinazione di fosfatidilserina e acido fosfatidico aveva effetti positivi sulla memoria e sull'umore dei soggetti.
Il parere degli esperti
Il metabolismo dei lipidi nel cervello dei malati di Alzheimer è alterato: Il livello di determinati grassi è sensibilmente superiore a quello delle persone sane, ad esempio il livello di fosfatidiletanolammina (PE). La PE potrebbe essere responsabile della formazione di depositi nel cervello dei malati di Alzheimer, che a loro volta favoriscono la malattia. La PE si accumula in seguito alla degradazione delle cellule nervose, ma può formarsi anche come prodotto della fosfatidilserina. A oggi non si hanno a disposizione studi che dimostrano in modo univoco se la fosfatidilserina, il precursore della PE, abbia un effetto positivo o negativo. L'assunzione di fosfatidilserina dovrebbe essere costantemente monitorata.
Al momento non è possibile determinare in modo chiaro se la fosfatidilserina influenzi positivamente l'Alzheimer e quindi andrebbe assunta solo dopo aver consultato un medico esperto in micronutrienti che controlli il decorso della malattia.
Dosaggio e consigli sull’assunzione della fosfatidilserina
Si consiglia ai malati di demenza di assumere ogni giorno 100 milligrammi di fosfatidilserina, sempre sotto controllo del medico. Gli integratori andrebbero assunti ai pasti, per migliorarne la tollerabilità a livello gastrico.
Dosaggi in breve
Dose giornaliera consigliata in caso di Alzheimer | |
|---|---|
Vitamine | |
Vitamina B6 | da 5 a 15 milligrammi (mg) |
Vitamina B12 | fino a 500 microgrammi (µg) |
Acido folico | da 500 a 800 microgrammi |
Vitamina D | da 1.000 a 2.000 Unità internazionali (UI) |
Vitamina C | 500 milligrammi |
Vitamina E | da 20 a 50 milligrammi |
Minerali | |
Selenio | da 50 a 100 microgrammi |
Flavonoidi | |
Estratto di ginkgo | 240milligrammi |
Estratto di tè verde | 500 milligrammi (con 250 milligrammi di EGCG) |
Curcumina | da 400 a 1.500 milligrammi |
Altre sostanze | |
Coenzima Q10 | da 90 a 200 milligrammi |
Acidi grassi Omega-3 | 2.000 milligrammi con 1.700 milligrammi DHA |
Acido alfa-lipoico | 600 milligrammi |
Fosfatidilserina | 100 milligrammi |
Esami di laboratorio consigliati in breve
Esami del sangue consigliati in caso di Alzheimer | |
|---|---|
Valori normali | |
Omocisteina | da 5 a 9 micromoli per litro (µmol/l) |
Vitamina D | da 40 a 60 nanogrammi per millilitro (ng/ml) |
Selenio (sangue intero) | da 120 a 150 microgrammi per litro (µg/l) |
Indice Omega-3 | superiore all'8 percento (%) |
Stato antiossidante | I valori oscillano in base al metodo di misurazione e al laboratorio. |
Riepilogo
L'Alzheimer è una malattia che colpisce il cervello e che causa un deterioramento delle funzioni cognitive e delle funzioni cerebrali. Provoca ad esempio perdita di memoria, problemi di orientamento e del linguaggio. In caso di problemi di memoria, si dovrebbe sempre controllare il livello dell'omocisteina che, se superiore ai livelli normali, può essere contrastato con le vitamine del gruppo B, ovvero le vitamine B6, B12 e acido folico. Spesso i malati di Alzheimer non assumono quantità sufficienti di vitamine del gruppo B e i loro livelli di omocisteina superano i valori soglia.
Nella fase da lieve a medio-grave, l'estratto di ginkgo favorisce la memoria e la circolazione cerebrale. In caso di Alzheimer, si dovrebbe evitare e compensare immediatamente ogni carenza di vitamina D: questa vitamina non solo rafforza le ossa, ma ha anche un effetto protettivo sulle cellule nervose. Diversi antiossidanti, quali vitamine, selenio, coenzima Q10 e alcuni flavonoidi come l'EGCG contenuto nell'estratto di tè verde e la curcumina, alleviano lo stress ossidativo e possono contribuire a proteggere le cellule nervose.
Per contrastare le infiammazioni, gli esperti in micronutrienti consigliano ai malati di Alzheimer di assumere gli acidi grassi Omega-3, in particolare il DHA, di cui sono ricche le cellule nervose. Anche l'acido alfa-lipoico potrebbe agire positivamente contro l'Alzheimer per il suo effetto antiossidante e perché favorisce la produzione di energia da parte delle cellule nervose. Lo stress ossidativo e il calo dell'apporto di energie da parte delle cellule nervose sono sintomi tipici dell'Alzheimer. Si stanno effettuando test per verificare se la fosfatidilserina, un componente della membrana delle cellule nervose, è in grado di rallentare la progressione della malattia.
Indice degli studi e delle fonti
Aghajafari, F. et al. (2018): Quality assessment of systematic reviews of vitamin D, cognition and dementia. BJPsych Open 2018 Jul:4:238-49. https://www.ncbi.nlm.nih.gov/pubmed/29998819, consultato il: 27.03.2019.
Ajith, T. & Padmajanair, G. (2015): Mitochondrial Pharmaceutics: A New Therapeutic Strategy to Ameliorate Oxidative Stress in Alzheimer's Disease. Curr Aging Sci 2015:8:235-40. https://www.ncbi.nlm.nih.gov/pubmed/25986626, consultato il: 28.03.2019.
Ajith, T. (2018): A Recent Update on the Effects of Omega-3 Fatty Acids in Alzheimer's Disease. Curr Clin Pharmacol 2018:13:252-60. https://www.ncbi.nlm.nih.gov/pubmed/30084334, consultato il: 29.03.2019.
Annweiler, C. et al. (2011): Alzheimer's disease - input of vitamin D with mEmantine assay (AD-IDEA trial): study protocol for a randomized controlled trial. Trials 2011 Oct. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC3212921/, consultato il: 27.03.2019.
Arab, H. et al. (2016): The effect of green tea consumption on oxidative stress markers and cognitive function in patients with Alzheimer's disease: A prospective intervention study. Caspian j Intem Med 2016:7:188-94. https://www.ncbi.nlm.nih.gov/pubmed/27757204, consultato il: 28.03.2019.
Calzada, E. et al. (2015): Phosphatidylethanolamine Metabolism in Health and Disease. Int Rev Cell Mol Biol 2016:321:29-88. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC4778737/, consultato il: 29.03.2019.
Chang, K. et al. (2018): Lipophilic antioxidants in neurodegenerative diseases. Clin Chim Acta 2018 Oct:485:79-87. https://www.ncbi.nlm.nih.gov/pubmed/29940147, consultato il: 28.03.2019.
Chin, K. & Tay, S. (2018): A Review on the Relationship between Tocotrienol and Alzheimer Disease. Nutrients 2018 Jul:10. https://www.ncbi.nlm.nih.gov/pubmed/29987193, consultato il: 27.03.2019.
Chiu, C. et al. (2008): The effects of omega-3 fatty acids monotherapy in Alzheimer's disease and mild cognitive impairment: a preliminary randomized double-blind placebo-controlled study. Prog Neuropsychopharmacol Diol Psychiatry 2008 Aug:32:1538-44. https://www.ncbi.nlm.nih.gov/pubmed/18573585, consultato il: 29.03.2019.
Cole, G. Et al (2009): Omega-3 fatty acids and dementia. Prostaglandins Leukot Essent Fatty Acids 2009 Aug-Sep:81:213-21. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC4019002/, consultato il: 29.03.2019.
Corbett, A. & Ballard. C. (2014): The value of vitamin E as a treatment for Alzheimer's disease remains unproven despite functional improvement, due to a lack of established effect on cognition or other outcomes from RCTs. Evid. Based Med 2014 Aug:19. https://www.ncbi.nlm.nih.gov/pubmed/24639394, consultato il: 27.03.2019.
Cox, K. et al. (2015): Investigation of the effects of solid lipid curcumin on cognition and mood in a healthy older population. J Psychopharmacol 2015 May:29:642-51. https://www.ncbi.nlm.nih.gov/pubmed/25277322, consultato il: 28.03.2019.
De Wilde, M. et al. (2017): Lower brain and blood nutrient status in Alzheimer's disease: Results from meta-analyses. Alzheimers Dement (N Y) 2017 Jun:3:416-31. https://www.ncbi.nlm.nih.gov/pubmed/29067348, consultato il: 26.03.2019.
Deutsche Gesellsacht für Psychiatrie und Psychotherapie, Psychosomatik und Nervenheilkunde (2016): S3-Leitlinie „Demenzen“. Online Portal: https://www.dgppn.de/_Resources/Persistent/ade50e44afc7eb8024e7f65ed3f44e995583c3a0/S3-LL-Demenzen-240116.pdf, consultato il: 25.03.2019.
Farina, N. et al. (2017): Vitamin E for Alzheimer's dementia and mild cognitive impairment. Cochrane Database Syst Rev 2017 Apr:18. https://www.ncbi.nlm.nih.gov/pubmed/28418065, consultato il: 27.03.2019.
Farkhondeh, T. et al. (2019): The impact of curcumin and its modified formulations on Alzheimer's disease. J Cell Physiol 2019 Mar. https://www.ncbi.nlm.nih.gov/pubmed/30847942, consultato il: 28.03.2019.
Fisar, Z. et al. (2016): Mitochondrial Respiration in the Platelets of Patients with Alzheimer's Disease. Curr Alzheimer Res 2016:13:930-41. https://www.ncbi.nlm.nih.gov/pubmed/26971932, consultato il: 28.03.2019.
Freund-Levi, Y. et al. (2006): Omega-3 fatty acid treatment in 174 patients with mild to moderate Alzheimer disease: OmegAD study: a randomized double-blind trial. Arch Neurol 2006 Oct:63:1402-8. https://www.ncbi.nlm.nih.gov/pubmed/17030655, consultato il: 29.03.2019.
Galasko, D. et al. (2013): Antioxidants for Alzheimer Disease - A Randomized Clinical Trial With Cerebrospinal Fluid Biomarker Measures. Arch Neurol 2012 Jul:69:836-41. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC3661272/, consultato il: 28.03.2019.
Gröber, U. (2011): Mikronährstoffe. Metabolic Tuning – Prävention – Therapie. 3. Aufl. Wissenschaftliche Verlagsgesellschaft mbH Stuttgart.
Hager, K. et al. (2007): Alpha-lipoic acid as a new treatment option for Alzheimer's disease--a 48 months follow-up analysis. J Neural Transm Suppl 2007:72:189-93. https://www.ncbi.nlm.nih.gov/pubmed/17982894, consultato il: 30.03.2019.
Hartmann, T. et al. (2014): A nutritional approach to ameliorate altered phospholipid metabolism in Alzheimer's disease. J Alzheimers Dis 2014:41:715-7. https://www.ncbi.nlm.nih.gov/pubmed/24898653, consultato il: 29.03.2019.
Hoojimans, C. et al. (2012): The effects of long-term omega-3 fatty acid supplementation on cognition and Alzheimer's pathology in animal models of Alzheimer's disease: a systematic review and meta-analysis. J Alzheimers Dis 2012:28:191-209. https://www.ncbi.nlm.nih.gov/pubmed/22002791, consultato il: 29.03.2019.
Huang, T. et al. (2005): Benefits of fatty fish on dementia risk are stronger for those without APOE epsilon4. Neurology 2005 Nov:65:1409-14. https://www.ncbi.nlm.nih.gov/pubmed/16275829, consultato il: 29.03.2019.
Hussein, N. Yassine. et al. (2017): DHA brain uptake and APOE4 status: a PET study with [1-11C]-DHA. Alzheimers Res Ther. 2017; 9: 23. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC5364667/, consultato il: 13.05.2019.
Isobe, C. et al. (2009): Increase in the oxidized/total coenzyme Q-10 ratio in the cerebrospinal fluid of Alzheimer's disease patients. Dement Geriatr Cogn Disord 2009:28:449-54. https://www.ncbi.nlm.nih.gov/pubmed/19907182, consultato il: 28.03.2019.
Jerneren, F. et al. (2015): Brain atrophy in cognitively impaired elderly: the importance of long-chain ω-3 fatty acids and B vitamin status in a randomized controlled trial. Am J Clin Nutr 2015 Jul:102:215-21. https://www.ncbi.nlm.nih.gov/pubmed/25877495, consultato il: 20.03.2019.
Johnson, E. et al. (2008): Cognitive findings of an exploratory trial of docosahexaenoic acid and lutein supplementation in older women. Nutr Neurosci 2008 Apr:11:75-83. https://www.ncbi.nlm.nih.gov/pubmed/18510807, consultato il: 29.03.2019.
Jyvakorpi, S. et al. (2012): Nutritional treatment of aged individuals with Alzheimer disease living at home with their spouses: study protocol for a randomized controlled trial. Trials 2012 May:66. https://www.ncbi.nlm.nih.gov/pubmed/22624652, consultato il: 27.03.2019.
Kato-Kataoka, A. et al. (2010): Soybean-Derived Phosphatidylserine Improves Memory Function of the Elderly Japanese Subjects with Memory Complaints. J Clin Biochem Nutr 2010 Nov:47:246-55. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC2966935/, consultato il: 29.03.2019.
Kim, S. et al. (2018): Lipidomic alterations in lipoproteins of patients with mild cognitive impairment and Alzheimer's disease by asymmetrical flow field-flow fractionation and nanoflow ultrahigh performance liquid chromatography-tandem mass spectrometry. J Chromatogr A 2018 Sep:1568:91-100. https://www.ncbi.nlm.nih.gov/pubmed/30007793, consultato il: 29.03.2019.
Kontush, A. et al. (2001): Influence of vitamin E and C supplementation on lipoprotein oxidation in patients with Alzheimer's disease. Free Radic Biol Med 2001 Aug:31:345-54. https://www.ncbi.nlm.nih.gov/pubmed/11461772, consultato il: 27.03.2019.
Kryscio, R. et al. (2017): Association of Antioxidant Supplement Use and Dementia in the Prevention of Alzheimer’s Disease by Vitamin E and Selenium Trial (PREADViSE). Jama Neurol 2017 May:74:567-73. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC5506489/, consultato il: 28.03.2019.
Laurin, D. et al. (2003): Omega-3 fatty acids and risk of cognitive impairment and dementia. J Alzheimers Dis 2003 Aug:5:315-22. https://www.ncbi.nlm.nih.gov/pubmed/14624027, consultato il: 29.03.2019.
Llewellyn, D. et al. (2010): Vitamin D and risk of cognitive decline in elderly persons. Arch Intern Med 2010 Jul:170:1135-41. https://www.ncbi.nlm.nih.gov/pubmed/20625021/, consultato il: 27.03.2019.
Llewellyn, DJ. et al. (2010): Vitamin D and risk of cognitive decline in elderly persons. Arch Intern Med. 2010 Jul 12;170(13):1135-41. https://www.ncbi.nlm.nih.gov/pubmed/20625021/, consultato il: 13.05.2019.
Luo, C. et al. (2018): Enriched Brain Omega-3 Polyunsaturated Fatty Acids Confer Neuroprotection against Microinfarction. EBioMedicine 2018 Jun:32:50-61. https://www.ncbi.nlm.nih.gov/pubmed/29880270, consultato il: 29.03.2019.
Martini, F. et al. (2019): A multifunctional compound ebselen reverses memory impairment, apoptosis and oxidative stress in a mouse model of sporadic Alzheimer's disease. J Psychiatr Res 2019 Feb:109:107-17. https://www.ncbi.nlm.nih.gov/pubmed/30521994, consultato il: 28.03.2019.
Milanovic, D. et al. (2018). Short-Term Fish Oil Treatment Changes the Composition of Phospholipids While Not Affecting the Expression of Mfsd2a Omega-3 Transporter in the Brain and Liver of the 5xFAD Mouse Model of Alzheimer's Disease. Nutrients 2018 Sept:10. https://www.ncbi.nlm.nih.gov/pubmed/30200627, consultato il: 29.03.2019.
Monacelli, F. et al. (2017): Vitamin C, Aging and Alzheimer’s Disease. Nutrients 2017 Jul:9. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC5537785/, consultato il: 27.03.2019.
Moré, M. et al. (2014): Positive Effects of Soy Lecithin-Derived Phosphatidylserine plus Phosphatidic Acid on Memory, Cognition, Daily Functioning, and Mood in Elderly Patients with Alzheimer’s Disease and Dementia. Adv Ther 2014 Nov:31:1247-1262. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC4271139/, consultato il: 29.03.2019.
Ng, T. et al. (2008): Tea consumption and cognitive impairment and decline in older Chinese adults. Am J Clin Nutr. 2008 Jul:88:224-31. https://www.ncbi.nlm.nih.gov/pubmed/18614745, consultato il: 28.03.2019.
Nourhashemi, F. et al. (2018): Cross-sectional associations of plasma vitamin D with cerebral β-amyloid in older adults at risk of dementia. Alzheimers Res Ther 2018 Apr: 10. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC5922310/, consultato il: 27.03.2019.
Olazarán, J. et al. (2015): A blood-based, 7-metabolite signature for the early diagnosis of Alzheimer's disease. J Alzheimers Dis 2015:45:1157-73. https://www.ncbi.nlm.nih.gov/pubmed/25649659, consultato il: 29.03.2019.
Pervin, M. et al. (2018): Beneficial Effects of Green Tea Catechins on Neurodegenerative Diseases. Molecules 2018 Jun:23. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC6099654/, consultato il: 28.03.2019.
Phillips, M. et al. (2015): No Effect of Omega-3 Fatty Acid Supplementation on Cognition and Mood in Individuals with Cognitive Impairment and Probable Alzheimer’s Disease: A Randomised Controlled Trial. Int J Mol Sci 2015 Oct:16:24600-13. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC4632767/, consultato il: 29.03.2019.
Pohl, F. & Thoo Lin, P. (2018): The Potential Use of Plant Natural Products and Plant Extracts with Antioxidant Properties for the Prevention/Treatment of Neurodegenerative Diseases: In Vitro, In Vivo and Clinical Trials. Molecules 2018 Dec:23. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC6321248/, consultato il: 25.03.2019.
Rainey-Smith, S. et al. (2016): Curcumin and cognition: a randomised, placebo-controlled, double-blind study of community-dwelling older adults. Br J Nutr 2016 Jul:115:2106-13. https://www.ncbi.nlm.nih.gov/pubmed/27102361, consultato il: 28.03.2019.
Regland, B. & McCaddon, A. (2019): Alzheimer's Amyloidopathy: An Alternative Aspect. J Alzheimers Dis 2019 Feb. https://www.ncbi.nlm.nih.gov/pubmed/30814347, consultato il: 26.03.2019.
Román, G. et al. (2019): Epigenetic Factors in Late-Onset Alzheimer's Disease: MTHFR and CTH Gene Polymorphisms, Metabolic Transsulfuration and Methylation Pathways, and B Vitamins. Int J Mol Sci 2019 Jan:20. https://www.ncbi.nlm.nih.gov/pubmed/30646578, consultato il: 26.03.2019.
Sanei, M. & Demneh, A. (2018): Effect of curcumin on memory impairment: A systematic review. Phytomedicine 2018:52. https://www.researchgate.net/publication/325971259_Effect_of_curcumin_on_memory_impairment_A_systematic_review, consultato il: 28.03.2019.
Savaskan, E. et al. (2018): Treatment effects of Ginkgo biloba extract EGb 761® on the spectrum of behavioral and psychological symptoms of dementia: meta-analysis of randomized controlled trials. Int Psychogeriatr 2018 Mar:30:285-293. https://www.zora.uzh.ch/id/eprint/146922/1/Savaskan_Psychogeriatrics_2017.pdf, consultato il: 27.03.2019.
Schlicher, H. et al. (2016): Leitfaden Phytotherapie, 5. Aufl. Elsevier Urban & Fischer München.
Shinto, L. et al. (2014): A randomized placebo-controlled pilot trial of omega-3 fatty acids and alpha lipoic acid in Alzheimer's disease. J Alzheimers Dis 2014 Dec:38:111-20. https://www.ncbi.nlm.nih.gov/pubmed/24077434, consultato il: 30.03.2019.
Smith, A. et al. (2018): Homocysteine and Dementia: An International Consensus Statement. J Alzheimers Dis 2018 Feb:62:561-70. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC5836397/, consultato il: 26.03.2019.
Solfrizzi, V. et al. (2006): Macronutrients, aluminium from drinking water and foods, and other metals in cognitive decline and dementia. J Alzheimers Dis 2006 Nov:10:303-30. https://www.ncbi.nlm.nih.gov/pubmed/17119295, consultato il: 25.03.2019.
Solovyev, N. et al. (2018): Selenium, selenoprotein P, and Alzheimer's disease: is there a link? Free Redic biol Med 2018 Nov:127:124-133. https://www.ncbi.nlm.nih.gov/pubmed/29481840, consultato il: 28.03.2019.
Stein, M. et al. (2011): A randomized controlled trial of high-dose vitamin D2 followed by intranasal insulin in Alzheimer's disease. J Alzheimers Dis 2011:26:477-84. https://www.ncbi.nlm.nih.gov/pubmed/21694461, consultato il: 27.03.2019.
Stein, MS. et al. (2011): A randomized controlled trial of high-dose vitamin D2 followed by intranasal insulin in Alzheimer's disease. J Alzheimers Dis. 2011;26(3):477-84. https://www.ncbi.nlm.nih.gov/pubmed/21694461, consultato il: 13.05.2019.
Tamtaji, O. et al. (2018): Probiotic and selenium co-supplementation, and the effects on clinical, metabolic and genetic status in Alzheimer's disease: A randomized, double-blind, controlled trial. Clin Nutr 2018 Dec. https://www.ncbi.nlm.nih.gov/pubmed/30642737, consultato il: 28.03.2019.
Tönnies, E. & Trushina, E. (2017): Oxidative Stress, Synaptic Dysfunction, and Alzheimer's Disease. J Alzheimers Dis 2017:57:1105-21. https://www.ncbi.nlm.nih.gov/pubmed/28059794, consultato il: 28.03.2019.
Vinceti, M. et al. (2017): A selenium species in cerebrospinal fluid predicts conversion to Alzheimer’s dementia in persons with mild cognitive impairment. Alzheimers Res Ther 2017 Dec. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC5735937/, consultato il: 28.03.2019.
Walter, A. et al. (2004): Glycerophosphocholine is elevated in cerebrospinal fluid of Alzheimer patients. Neurobiol Aging 2004 Nov-Dec:25:1299-303. https://www.ncbi.nlm.nih.gov/pubmed/15465626, consultato il: 29.03.2019.
Wojsiat, J. et al. (2018): Oxidant/Antioxidant Imbalance in Alzheimer's Disease: Therapeutic and Diagnostic Prospects. Oxid Med Cell Longev 2018 Jan. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC5831771/, consultato il: 25.03.2019.
Wollen, K. (2010): Alzheimer’s Disease: The Pros and Cons of Pharmaceutical, Nutritional, Botanical, and Stimulatory Therapies, with a Discussion of Treatment Strategies from the Perspective of Patients and Practitioners. Altern Med R 2010:15:223-244. http://archive.foundationalmedicinereview.com/publications/15/3/223.pdf, consultato il: 28.03.2019.
Yang, Y. et al. (2018): Risk of Alzheimer's disease with metal concentrations in whole blood and urine: A case-control study using propensity score matching. Toxicol Appl Pharmacol 2018 Oct:356:8-14. https://www.ncbi.nlm.nih.gov/pubmed/30025849, consultato il: 28.03.2019.
Yassine, H. et al. (2017): Association of Docosahexaenoic Acid Supplementation With Alzheimer Disease Stage in Apolipoprotein E ε4 Carriers, A Review Jama Neurol Mar:74:339-47. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC5812012/, consultato il: 29.03.2019.
Zhang, H. et al. (2016): An Overview of Systematic Reviews of Ginkgo biloba Extracts for Mild Cognitive Impairment and Dementia. Front Aging Neurosci 2016 Dec:276. https://www.ncbi.nlm.nih.gov/pubmed/27999539, consultato il: 27.03.2019.
Zhang, Y. et. al. (2016): Intakes of fish and polyunsaturated fatty acids and mild-to-severe cognitive impairment risks: a dose-response meta-analysis of 21 cohort studies. Am J Clin Nutr 2016 Feb: 103:330-40. https://www.ncbi.nlm.nih.gov/pubmed/26718417, consultato il: 29.03.2019.
Zhu, L. et al. (2019): Curcumin intervention for cognitive function in different types of people: A systematic review and meta-analysis. Phytother Res 2019 Mar:33:524-33. https://www.ncbi.nlm.nih.gov/pubmed/30575152, consultato il: 28.03.2019.