L’alcolismo danneggia molti organi del nostro corpo, in particolare fegato e nervi. Inoltre, gli alcolisti presentano livelli molto bassi di minerali e vitamine importanti e, di conseguenza, spesso sono soggetti a carenze che possono portare ad una serie di ulteriori complicanze. Leggete qui come la medicina dei micronutrienti può prevenire pericolose carenze e complicanze.
Cause e sintomi
Riconoscere un caso di alcolismo
L’alcol è una citotossina che danneggia l’organismo. Il livello di sofferenza di un alcolista è molto elevato perché è intrappolato in un circolo vizioso: se da un lato l’alcol allevia malesseri fisici, dall’altro causa dipendenza con gravi sintomi di astinenza.
Si parla di alcolismo quando una persona assume regolarmente quantità elevate di alcol per un periodo di tempo prolungato. Un consumo giornaliero di alcol pari a 24 grammi per gli uomini e a 12 grammi per le donne, corrispondente a due bicchieri di birra, vino o spumante per gli uomini e a un bicchiere per le donne, è considerato "normale" o "a basso rischio".
Informazioni
Attenzione: i valori soglia per un consumo di alcol a basso rischio si riferiscono a un adulto sano e non sono applicabili a determinare situazioni di alcolismo in gravidanza o tra i giovani.

Secondo la definizione ufficiale, un alcolista è una persona che soddisfa almeno tre dei seguenti criteri nel corso di un anno:
- forte desiderio o necessità di assumere alcol
- perdita del controllo in relazione alla durata e alla quantità di alcol assunto
- sindromi da dipendenza fisica
- tolleranza dell’organismo verso gli effetti dell’alcol
- abbandono di altri interessi
- ulteriore consumo di alcol anche in presenza di danni fisici e/o psichici
Cause dell’alcolismo
La causa dell’alcolismo non è chiara. I medici presumono che l’alcolismo sia dovuto a una correlazione di diversi fattori.
Stress psichico sul lavoro o in famiglia possono favorire l’insorgenza di una dipendenza da alcol. Anche le persone con disturbi di ansia sociale sono particolarmente a rischio. Gli alcolisti tentano di superare le difficoltà ricorrendo all’alcol, che ha su di loro un effetto rilassante e ansiolitico e può quindi aiutarli, nel breve termine, a gestire i loro problemi. Tuttavia, per ottenere questo effetto nel lungo termine sono necessarie quantità di alcol sempre maggiori, perché il corpo col tempo si abitua. Aumentano così contemporaneamente anche i sintomi da dipendenza. che aggravano la situazione rendendo ancora più difficile riuscire a smettere di bere.
I problemi legati all’alcolismo si manifestano di frequente in ambito familiare. Secondo i ricercatori, la tendenza all’alcolismo da un lato è legata ad una predisposizione genetica e dall’altro è determinata dalla vita in società: i bambini, ad esempio, possono assumere le abitudini dei genitori.
Sintomi e conseguenze dell’alcolismo
Gli alcolisti sono colpiti da diversi sintomi, quali diarrea, vomito e disturbi dell’appetito, a cui si possono aggiungere anche sudorazione intensa, intorpidimento di mani e gambe, infiammazioni della bocca e della gola e problemi dentali. Potrebbero inoltre verificarsi un calo della libido e crampi. Spesso gli alcolisti sono sottoalimentati e perdono peso. Quando le persone colpite tentano di smettere di bere, soffrono di crisi di astinenza, che si manifestano sotto forma di agitazione, disturbi del sonno, problemi circolatori (ipertensione) e allucinazioni. Questi sintomi scompaiono all’improvviso se si torna a consumare alcol. Ecco perché contrastare l’alcolismo è molto difficile.
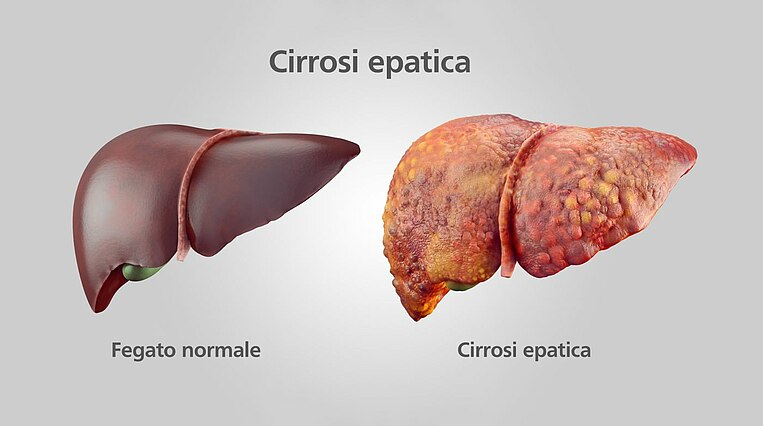
Inoltre, si tratta di una dipendenza che può danneggiare gli organi: l’alcol entra infatti in contatto con l’esofago e con lo stomaco e può provocare infiammazioni alle mucose locali. L’alcol viene metabolizzato dal fegato, che è quindi l’organo più colpito in caso di alcolismo. È infatti soggetto a infiammazioni e, in uno stadio avanzato di alcolismo, alla cosiddetta cirrosi epatica.
La metabolizzazione dell’alcol libera nel fegato sostanze nocive (acetaldeide ed etil esteri degli acidi grassi), che possono provocare danni duraturi a molti altri organi e aumentare il rischio di ulteriori complicanze gravi come infiammazione del pancreas (accompagnata da diabete), atrofia muscolare o cardiopatie e ipertensione. L’alcol danneggia anche i nervi, compromette le capacità psichiche e causa smemoratezza, malattie neurologiche (polineuropatia) e danni cerebrali (encefalopatia epatica). Va anche ricordato che l’alcol può essere la causa di numerosi tipi di tumori. Assumere alcol in gravidanza può danneggiare il nascituro.
Obiettivi del trattamento
Qual è il trattamento classico dell’alcolismo?
In caso di dipendenza conclamata, l’obiettivo del trattamento è aiutare la persona colpita ad abbandonare l’abitudine all’alcol e arginare i sintomi da astinenza e i danni causati dall’abuso di alcol.
La prima fase di ogni terapia prevede una disintossicazione fisica (terapia disintossicante). I pazienti smettono immediatamente di bere, ma sono possibili anche graduali riduzioni delle dosi assunte. Inoltre, i migliori risultati di una terapia disintossicante si ottengono con la supervisione di un medico. I farmaci contenenti il principio attivo clometiazolo possono facilitare la disintossicazione e alleviare alcuni sintomi quali battito accelerato, ipertensione o attacchi d’ansia. Per evitare una ricaduta, si ricorre all’uso di farmaci contenenti i principi attivi acamprosato (Campral®) o naltrexone (Antaxone®), che riducono il desiderio di bere alcolici. Si consiglia inoltre di rivolgersi a uno psicoterapeuta per stabilizzare le condizioni dei pazienti e aiutarli ad affrontare e seguire la terapia disintossicante.
In casi gravi, tuttavia, la terapia disintossicante può causare delirio, accompagnato da crampi, allucinazioni, disturbi cardiovascolari e alterazioni dello stato mentale. In questi casi i medici prescrivono farmaci con effetto anticonvulsivo e calmante, ad esempio contenenti il principio attivo clometiazolo. Inoltre, è necessario bilanciare i livelli di sodio, di glucosio e di liquidi e ripristinare i livelli di magnesio e vitamina B1 se scendono sotto i valori normali.
Gli obiettivi della medicina dei micronutrienti
La medicina dei micronutrienti fa uso di vitamine, minerali e altre sostanze che compensano la carenza di vitamine e minerali causata dall’alcolismo e alleviano le complicanze. Alcuni micronutrienti possono anche regolare lo stato di dipendenza e favorire la terapia di disintossicazione.
I principali micronutrienti utili sono:
- Vitamine del gruppo B, che riducono un’eventuale carenza e proteggono i nervi.
- Vitamina D, che previene la debolezza muscolare e ossea.
- Vitamine antiossidanti, che contrastano la distruzione delle cellule e che, presumibilmente, favoriscono anche la loro rigenerazione.
- Zinco e selenio, che sostengono il sistema immunitario.
- Magnesio, che migliora il funzionamento delle cellule epatiche.
- Probiotici, che intervengono a livello intestinale.
- Acetil-L-carnitina, che riduce il desiderio di bere alcol.
Trattamento con i micronutrienti
Le vitamine del gruppo B compensano le carenze
Meccanismo d’azione delle vitamine del gruppo B
I danni epatici dovuti all’alcolismo sono spesso accompagnati da uno scarso apporto nell’organismo di vitamine del gruppo B, che vengono metabolizzate dal fegato e trasportate poi negli altri organi. Se il fegato è danneggiato dall’alcol, non è più in grado di metabolizzare correttamente queste vitamine. Inoltre, gli alcolisti tendono a seguire una dieta molto povera che rafforza tale carenza, con conseguenze pesanti per tutto l’organismo:
Vitamina B1: circa la metà degli alcolisti soffre di una carenza di vitamina B1. Una carenza marcata di questa vitamina può portare ad encefalopatia di Wernicke, una patologia del sistema nervoso centrale caratterizzata da deambulazione incerta, disturbi della vista e problemi psichici come disorientamento e psicosi.
Niacina (vitamina B3): spesso gli alcolisti presentano anche una carenza di niacina, che comporta malattie come la pellagra, accompagnata da sintomi quali diarrea, malattie cutanee e demenza.
Vitamina B6: una sostanza tossica prodotta dal metabolismo dell’alcol compromette l’assorbimento e l’attivazione della vitamina B6 e ne favorisce addirittura la distruzione. Inoltre, è stato dimostrato che gli alcolisti assumono quantità inferiori di vitamina B6 attraverso l’alimentazione, con un conseguente peggioramento della carenza. Poiché l’alcol danneggia la trasmissione degli stimoli nervosi, gli alcolisti soffrono spesso di disturbi sensitivi (polineuropatie). La vitamina B6 contribuisce al recupero dei nervi danneggiati.
Vitamina B12: gli alcolisti presentano livelli insufficienti anche di vitamina B12, la cui carenza può svilupparsi anche in caso di consumo moderato di alcol. Secondo uno studio preliminare, infatti, assumere già un massimo di 30 grammi di alcol al giorno, corrispondenti a circa due bicchieri di birra grandi, riduce del cinque percento la concentrazione di vitamina B12 nel siero ematico.
Acido folico: nei consumatori di alcol si riscontra anche una carenza di acido folico, presente nell’80 percento degli alcolisti cronici. I folati assunti con l’alimentazione non riescono infatti ad essere correttamente assorbiti a livello intestinale ed epatico né tanto meno immagazzinati in modo adeguato. Pertanto, vengono di nuovo eliminati molto rapidamente.
Una carenza combinata di vitamina B12, vitamina B6 e acido folico, in particolare, può causare anemia e far aumentare i livelli di omocisteina, che incrementano a loro volta il rischio di infarto. Questa sostanza danneggia i neuroni, causa crampi e potrebbe anche peggiorare la dipendenza. Negli alcolisti, quindi, un livello di omocisteina superiore alla norma può peggiorare le crisi di astinenza.
Studi condotti sugli alcolisti cui era stato somministrato un integratore a base di vitamina B hanno dato risultati positivi. Secondo uno studio clinico, la somministrazione di vitamine B1, B6 e B12 allevia i danni neurologici (polineuropatia) negli alcolisti. Un altro studio clinico ha mostrato, inoltre, come la benfotiamina, un precursore della vitamina B1, fosse in grado di ridurre le condizioni di depressione e ansia nei soggetti alcolisti, nonché di diminuire il consumo di alcol. Un primo studio clinico ha dimostrato che la somministrazione di 600 milligrammi di benfotiamina argina la dipendenza e il desiderio di bere alcol. Finora, però, non esistono altri studi che confermino se anche le altre vitamine del gruppo B abbiano effetti simili.
Dosaggio e consigli sull’assunzione delle vitamine del gruppo B
È importante che gli alcolisti assumano ogni giorno le giuste dosi di vitamine del gruppo B, nello specifico: da 2 a 4 milligrammi di vitamina B1, da 2 a 3 milligrammi di vitamina B2, da 13 a 17 milligrammi di niacina, da 2 a 3 milligrammi di vitamina B6, da 3 a 6 microgrammi di vitamina B12 e da 200 a 400 microgrammi di acido folico. Il momento migliore per assumere integratori a base di vitamina B è durante o dopo i pasti.
Se si sono già manifestate complicanze, sarà necessario aumentare le dosi sotto il controllo del medico.
- Pellagra: 300 milligrammi di niacina al giorno sotto forma di nicotinamide
- Per prevenire encefalopatie e contrastare i danni neurologici: 600 milligrammi di vitamina B1 al giorno sotto forma di benfotiamina (anche in infusione)
- Aumento dei livelli di omocisteina: da 1 a 5 milligrammi di vitamina B2, da 5 a 15 milligrammi di vitamina B6, 500 microgrammi di vitamina B12 e da 200 a 500 microgrammi di acido folico al giorno
Consiglio
Dosi elevate di niacina sotto forma di acido nicotinico possono causare un cosiddetto flush, accompagnato da arrossamenti cutanei e sensazione di calore. Si consiglia quindi di preferire la nicotinamide, che viene rilasciata più lentamente nel sangue e non ha effetti collaterali.
Determinazione dei livelli di omocisteina in laboratorio
Determinare i livelli di omocisteina nel sangue è utile per calcolare l’apporto delle vitamine del gruppo B. Spesso, infatti, una carenza di vitamina B6, B12 e acido folico è evidenziata da valori di omocisteina superiori alla norma. Si consiglia quindi di tenerla sotto controllo nei pazienti con dipendenza da alcol.
Il livello di omocisteina viene determinato analizzando il plasma, la parte liquida del sangue priva di cellule ematiche. Sono considerati normali valori di omocisteina compresi tra 5 e 9 micromoli per litro.
Vitamine del gruppo B: da considerare in caso di malattie e assunzione di farmaci
I pazienti con problemi renali non dovrebbero assumere la vitamina B12 sotto forma di cianocobalamina, bensì di metilcobalamina. Si presume, infatti, che dosi elevate di cianocobalamina siano dannose per chi soffre di nefropatie.
La vitamina B6 può indebolire l’effetto dei farmaci antiepilettici contenenti i principi attivi fenobarbitale (Luminale®), primidone (Mysoline®), clonazepam (Rivotril®), midazolam (Buccolam®) o acido valproico (Depakin®). Chi assume questi farmaci non dovrebbe superare i 5 milligrammi al giorno di vitamina B6, e lo stesso vale per i farmaci antiparkinsoniani contenenti il principio attivo levodopa (Duodopa®, Madopar®).
La vitamina D previene la debolezza muscolare e ossea
Meccanismo d’azione della vitamina D
Chi assume regolarmente quantità elevate di alcol presenta spesso un livello di vitamina D inferiore alla norma. Questo vale in particolare per gli alcolisti con un fegato già fortemente danneggiato. La vitamina D viene trasformata nel fegato nella sua forma trasportatrice e si presume che possa alleviare la gravità dei danni epatici, come mostrato da uno studio preliminare.
Una carenza di vitamina D ha spesso conseguenze gravi. Si pensa infatti che una carenza di vitamina D possa essere una concausa della debolezza muscolare (miopatia) che colpisce gli alcolisti. Anche la salute delle ossa dipende dalla vitamina D, poiché regola l’assorbimento del calcio. Si consiglia quindi di assumerla sempre in quantità sufficienti.
Informazioni
Un’eventuale carenza non solo nuoce a muscoli e ossa, ma riduce anche la concentrazione della catelicidina, una sostanza specifica del sistema immunitario che ha un ruolo importante nella difesa contro i batteri, come dimostrato da uno studio osservazionale. Questo è anche uno dei motivi per i quali gli alcolisti tendono a soffrire di gravi e ricorrenti infezioni alle vie respiratorie.
Dosaggio e consigli sull’assunzione della vitamina D
Gli alcolisti dovrebbero compensare subito una carenza di vitamina D assumendone ogni giorno da 1.000 a 4.000 unità internazionali. La dose ideale si basa, tuttavia, sui valori precisi rilevati durante gli esami di laboratorio. In caso di grave carenza è necessario aumentare tali dosi. Se non si conoscono i propri valori di vitamina D, si consiglia di assumerne da 1.000 a 2.000 unità internazionali.
Informazioni
Chi soffre di danni al fegato e di nefropatie causati dall’alcol e non è quindi in grado di metabolizzare e attivare correttamente la vitamina D contenuta negli integratori disponibili in commercio deve consultare il proprio medico, che può eventualmente prescrivergli il calcitriolo, la forma attiva della vitamina D, che richiede una prescrizione medica.
La vitamina D è liposolubile, quindi si consiglia di assumerla insieme ai pasti in modo da aumentarne l’assorbimento a livello intestinale. I preparati di vitamina D di qualità contengono anche la vitamina K2, che assicura un effetto ottimale della vitamina D.
Determinazione dei livelli di vitamina D in laboratorio
Si dovrebbe controllare regolarmente il livello di vitamina D nel sangue, ad esempio due volte l’anno, in modo da scoprire un’eventuale carenza. Gli esami di laboratorio consentono di rilevarne la forma di trasporto 25(OH) Vitamina D (calcidiolo) nel siero. Sono considerati normali valori compresi tra 40 e 60 nanogrammi per millilitro.
Vitamina D: da considerare in caso di assunzione di farmaci e malattie
Chi assume contemporaneamente la vitamina D e i diuretici che contengono principi attivi quali idroclorotiazide (Benazepril Idroclorotiazide EG®, Esidrex®), indapamide (Ipamix®, Millibar®) o xipamide deve consultare un medico e sottoporsi regolarmente a controlli dei livelli di calcio. La vitamina D, infatti, aumenta il livello di calcio nel sangue, mentre i diuretici ne riducono l’eliminazione attraverso i reni. Pertanto, l’assunzione contemporanea aumenta il rischio di un’eccessiva presenza di calcio nel sangue.
Le persone che soffrono di sarcoidosi (o malattia di Boeck), una malattia multisistemica che interessa i tessuti connettivi, presentano spesso livelli elevati di calcio e sarebbe quindi meglio che evitassero di assumere integratori a base di vitamina D.
Le vitamine antiossidanti contrastano la distruzione delle cellule
Meccanismo d’azione degli antiossidanti
Gli antiossidanti, come le vitamine A, C ed E, proteggono le cellule dell’organismo. Gli alcolisti che seguono un’alimentazione poco varia presentano spesso una carenza di queste vitamine. Inoltre, l’alcol danneggia l’assorbimento dei grassi, bloccando anche l’assorbimento delle vitamine liposolubili A ed E. Il rischio di sviluppare delle carenze è particolarmente elevato in chi presenta già danni al fegato dovuti all’alcolismo, poiché il fegato è l’organo responsabile del metabolismo e dell’accumulo di queste vitamine.
Una carenza di vitamina A, ad esempio, può causare problemi agli occhi e cecità notturna. Una carenza di vitamina C, invece, si manifesta con una maggiore propensione alle infezioni, emorragie cutanee, caduta di denti, difficoltà nella cicatrizzazione delle ferite, stanchezza e stati di spossatezza. I risultati di alcuni rapporti hanno mostrato che la vitamina C può compensare la stanchezza. Esistono anche altri studi che dimostrano i vantaggi degli integratori vitaminici negli alcolisti. Uno studio clinico mostra, ad esempio, che gli integratori a base di antiossidanti migliorano l’equilibrio delle sostanze nutritive nelle persone affette da alcolismo. L’integratore in studio conteneva 6 milligrammi di beta-carotene, 120 milligrammi di vitamina C, 30 milligrammi di vitamina E, 20 milligrammi di zinco e 100 microgrammi di selenio.
L’alcol blocca anche la rigenerazione del fegato e acuisce gli attacchi dei radicali liberi (agenti ossidanti). Gli antiossidanti neutralizzano i radicali liberi e, come dimostrano i test sugli animali, favoriscono la rigenerazione del fegato. I risultati di questi test indicano che il beta-carotene, un precursore della vitamina A, se assunto in dosi ridotte potrebbe proteggere dai danni epatici. Anche alcuni primi studi preliminari condotti su pazienti alcolisti hanno dimostrato che la vitamina E potrebbe proteggere il fegato. Tuttavia, in un piccolo studio clinico condotto su due gruppi di pazienti, uno trattato con vitamina E e uno trattato con placebo, non sono stati osservati miglioramenti della funzione epatica. In ogni caso, si dovrebbe sempre prevenire qualsiasi carenza di antiossidanti.
Dosaggio e consigli sull’assunzione di antiossidanti
I medici specializzati in micronutrienti consigliano sempre agli alcolisti di assumere dosi sufficienti di antiossidanti. Spesso raccomandano una combinazione di diversi antiossidanti, ad esempio 6 milligrammi di beta-carotene, da 200 a 500 milligrammi di vitamina C e 30 milligrammi di vitamina E da assumere ogni giorno.
Si consiglia, inoltre, di assumere il beta-carotene e la vitamina E insieme ai pasti, perché i grassi contenuti negli alimenti ne consentono un miglior assorbimento da parte dell’organismo. Se assunta insieme ai pasti, la vitamina C risulta più tollerabile.
Determinazione dello stato antiossidante in laboratorio

Si consiglia di tenere sotto controllo lo stato antiossidante, poiché rivela se il rapporto tra i radicali liberi dannosi per le cellule e gli antiossidanti nell’organismo è equilibrato. Esistono diversi metodi per determinare lo stato antiossidante, e poiché ogni laboratorio utilizza un proprio metodo e una propria unità di misura, occorre consultare i dati di riferimento dei singoli centri.
Zinco e selenio proteggono le cellule e favoriscono la guarigione delle ferite
Meccanismo d’azione dello zinco e del selenio
Le persone con gravi danni epatici causati dall’alcolismo presentano spesso livelli di zinco inferiori alla norma perché non sono in grado di assorbirlo correttamente e si presume che inoltre lo eliminino in quantità eccessive. Una carenza di zinco comporta disturbi come irritazioni cutanee, cecità notturna, alterazioni nel senso del gusto e dell’olfatto e danni al sistema immunitario, fino ad arrivare a disturbi del sistema nervoso.
I risultati di uno studio osservazionale mostrano come il livello di selenio negli alcolisti sia inferiore a quello delle persone sane. Questo è particolarmente evidente nelle persone che presentano anche danni epatici, nel cui caso i valori sono sensibilmente inferiori. Il selenio è importante perché protegge le cellule e favorisce il corretto funzionamento del sistema immunitario. Una sua carenza potrebbe aggravare i danni epatici.
In uno studio preliminare condotto su un numero ridotto di pazienti, nelle persone che soffrivano di cirrosi epatica l’assunzione di zinco ha migliorato le funzionalità epatiche e le condizioni nutrizionali. Sono necessari però ulteriori studi per poter determinare quali sono le dosi ottimali di zinco e selenio e per quanto tempo occorre assumerle. Chi assume selenio dovrebbe sottoporsi a controlli dei valori ematici per poter adeguare il dosaggio.
Dosaggio e consigli sull’assunzione di zinco e selenio
Per prevenire una carenza nei soggetti con problemi di alcolismo, i medici specializzati in micronutrienti consigliano di assumere ogni giorno da 10 a 15 milligrammi di zinco e fino a 100 microgrammi di selenio. Per quanto riguarda il selenio, tuttavia, la dose indicata è solo un valore di massima, perché dovrebbe preferibilmente essere stabilita in base al livello di selenio nel sangue di ogni paziente.
È preferibile assumere lo zinco sotto forma di citrato di zinco, un legame organico che l’organismo è in grado di metabolizzare molto bene. Chi assume anche integratori a base di vitamina C dovrebbe evitare l’uso contemporaneo di selenio sotto forma di selenito di sodio, poiché la vitamina C ne blocca l’assorbimento. Per andare sul sicuro, si dovrebbe optare per integratori che contengono il selenio sotto forma di selenato di sodio.
Determinazione dei livelli di selenio in laboratorio
A chi assume integratori a base di selenio si consiglia di sottoporsi a esami per controllarne il livello nel sangue. In caso di carenza, è infatti possibile che sia necessario aumentarne la dose, ma se questo avviene per lunghi periodi di tempo si corre il rischio di un sovradosaggio.
Il livello di selenio andrebbe determinato nel sangue intero. I valori normali sono compresi tra 120 e 150 microgrammi per litro.
Zinco e selenio: da considerare in caso di assunzione di farmaci e malattie
I reni malati non sono in grado di eliminare correttamente lo zinco e il selenio, con il conseguente rischio che si accumulino in eccesso nell’organismo. Chi soffre di insufficienza renale non dovrebbe assumere lo zinco e il selenio oppure assumerli solo previo controllo dei rispettivi livelli nel sangue.
Lo zinco si lega agli antibiotici che contengono i principi attivi ciprofloxacina (Basemar®, Battizer®) o tetraciclina (Ambramicina®, Miraclin®) e ai farmaci contro l’osteoporosi (i cosiddetti bifosfonati) contenenti principi attivi quali acido alendronico (Adronat®, Alenic®) o acido clodronico (Clasteon®, Climaclod®). Chi fa uso di farmaci dovrebbe assumere gli integratori di zinco solo rispettando un intervallo minimo di due ore.
Il magnesio migliora il funzionamento delle cellule epatiche
Meccanismo d’azione del magnesio
In molti casi, chi soffre di alcolismo da molto tempo presenta anche una carenza di magnesio, dovuta da un lato ad un apporto insufficiente e dall’altro ad un’eccessiva eliminazione. Inoltre, a causa della diarrea e delle emorragie gastrointestinali che si manifestano spesso negli alcolisti, l’organismo perde ulteriori quantità di magnesio. Test sugli animali hanno dimostrato che una carenza di magnesio peggiora i danni epatici.
Inoltre, può aggravare uno stato depressivo. Spesso gli alcolisti soffrono di depressione durante la terapia di disintossicazione. Esistono evidenze che dimostrano che l’assunzione mirata di magnesio può alleviare i sintomi depressivi.
Il magnesio è necessario anche per il corretto funzionamento di muscoli, cellule e nervi. Due studi clinici di alto livello hanno dimostrato che, negli alcolisti, l’assunzione di integratori a base di magnesio può migliorare il livello di magnesio nell’organismo, aumentare la forza muscolare e rallentare i danni cellulari, incrementando così le possibilità di sopravvivenza.
Dosaggio e consigli sull’assunzione del magnesio
In caso di alcolismo, si consiglia di assumere ogni giorno da 300 a 400 milligrammi di magnesio.
Se la dose supera i 250 milligrammi, andrebbe distribuita in più porzioni nel corso della giornata. A partire da 250 milligrammi si possono verificare episodi di diarrea innocua nelle persone con intestino sensibile. Se si assumono dosi superiori a 250 milligrammi per periodi continuati, si dovrebbe consultare un medico, che eseguirà regolari controlli del sangue.
Consiglio
Un consumo eccessivo di alcol può facilmente causare un’acidificazione dell’organismo. Fare quindi attenzione a scegliere integratori che contengono magnesio in legami basici, come ad esempio il citrato di magnesio, che protegge l’organismo dall’acidificazione.
Determinazione dei livelli di magnesio in laboratorio
Si consiglia, in particolare a chi assume dosi quotidiane superiori a 250 milligrammi, di sottoporsi a regolari controlli del livello di magnesio nel sangue. Il magnesio andrebbe preferibilmente misurato nel sangue intero, poiché il valore ottenuto è il più significativo. A differenza del siero, infatti, il sangue intero contiene tutti i globuli rossi, che contengono la principale concentrazione di magnesio. I valori normali dovrebbero essere compresi tra 1,38 e 1,50 millimoli per litro di sangue.
Magnesio: da considerare in caso di malattie e assunzione di farmaci
I reni indeboliti non eliminano correttamente il magnesio. Per prevenire accumuli eccessivi nell’organismo, chi soffre di insufficienza renale dovrebbe evitare integratori che contengano dosi elevate di magnesio.
Si consiglia la stessa prudenza anche alle persone che assumono contemporaneamente determinati antibiotici e farmaci contro l’osteoporosi, perché il magnesio si lega ad essi e ne pregiudica l’efficacia. Si consiglia pertanto di assumerli ad almeno due ore di distanza. Tra i farmaci interessati figurano:
- Inibitori della DNA girasi: ciprofloxacina (ad es. Ciperus®, Ciprofloxacina Pfizer®), enoxacina (ad es. Enoxen®), levofloxacina (ad es. Tavanic®), moxifloxacina (ad es. Avalox®) e ofloxacina (ad es. Oflocin®, Exocin®)
- Tetracicline: tetraciclina (ad es. Ambramicina®, Acromicina®, Miraclin®), doxiciclina (ad es. Efracea®, Ligosan®) e minociclina (ad es. Minotek®, Minocin®)
- Bifosfonati: acido alendronico (ad esempio Fosamax®, Adronat®), acido clodronico (ad esempio Bonefos®), acido etidronico (ad esempio Didronel®), acido ibandronico (Bondronat®), acido pamidronico (Aredia®), acido risedronico (Actonel®) e acido tiludronico (Skelid®)
I probiotici intervengono a livello intestinale
Meccanismo d’azione dei probiotici
L’alcol pregiudica il funzionamento e la salute di molti organi, compreso l’intestino. Qui l’alcol altera il naturale equilibrio della flora intestinale perché i batteri buoni vengono sopraffatti dai batteri patogeni, con la conseguente produzione di tossine come l’ammoniaca, che danneggiano le pareti intestinali rendendole permeabili. Questo incremento dei livelli di ammoniaca nel sangue può danneggiare il cervello, già colpito dall’abuso di alcol.
Informazioni
L’encefalopatia epatica è una delle patologie che colpiscono gli alcolisti. Si tratta di un danno cerebrale condizionato dal fegato. Il fegato è infatti il nostro "organo disintossicante" ed elimina, ad esempio, l’ammoniaca nociva. Se il fegato subisce danni costanti dovuti all’alcol, anche la sua funzione disintossicante risulta pregiudicata. L’ammoniaca si accumula così nel sangue e danneggia ad esempio il cervello, portando all’encefalopatia epatica.
I probiotici contengono ceppi batteri probiotici "buoni" che hanno un effetto positivo sulla flora intestinale e rendono impermeabile la parete dell’intestino. I probiotici acidificano l’intestino, bloccando la crescita dei batteri che producono tossine. Studi preliminari hanno mostrato come i probiotici, sia da soli che combinati con i prebiotici (fibre), migliorino la flora intestinale, riducano la quantità di ammoniaca nel sangue e alleggeriscano il fegato.
Finora l’effetto positivo dei probiotici è stato dimostrato solo su persone affette da cirrosi epatica dovuta non solo alla dipendenza da alcol. Sono ora necessari ulteriori studi clinici per dimostrare l’effetto positivo dei probiotici nei casi di alcolismo. Considerati i pochi effetti collaterali che hanno i probiotici, si consiglia in ogni caso di assumerli a supporto dell’intestino.
Dosaggio e consigli sull’assunzione dei probiotici
In caso di alcolismo si consiglia di assumere ogni giorno una miscela di probiotici contenente da 1 a 20 miliardi (da 1 x 109 a 20 x 109) di unità formanti colonie. Gli integratori dovrebbero contenere in particolare lattobacilli e bifidobatteri. Per essere efficaci, inoltre, i probiotici vanno assunti regolarmente. Una volta interrotto l’uso degli integratori, i batteri probiotici scompaiono nuovamente dall’intestino.
Occorre assicurarsi di assumere integratori nei quali i probiotici sono combinati con altri prebiotici, come le destrine resistenti. I prebiotici sono le fibre di cui i batteri probiotici si nutrono e sono quindi utili per aumentarne l’efficacia.
Probiotici: da considerare in caso di malattie e assunzione di farmaci
I probiotici possono essere pericolosi per le persone con un sistema immunitario fortemente indebolito. Ecco perché le persone gravemente malate, che sono state appena operate, che sono molto anziane o che hanno un sistema immunitario indebolito, ad esempio a causa della chemioterapia, dovrebbero assumere probiotici solo previo consenso del proprio medico curante.
L’acetil-L-carnitina riduce il desiderio di bere alcol
Meccanismo d’azione dell’acetil-L-carnitina
La carnitina svolge un ruolo importante nei processi metabolici all’interno delle cellule dell’organismo. Trasporta gli acidi grassi necessari per la produzione di energia all’interno dei mitocondri. Inoltre, contribuisce al corretto funzionamento del sistema nervoso centrale. Negli alcolisti i livelli di carnitina sono spesso inferiori alla norma. L’alcol produce infatti tossine (i cosiddetti etil esteri degli acidi grassi) corresponsabili dei danni agli organi causati, appunto, dall’alcol. L’acetil-L-carnitina è un legame che riduce il livello di queste tossine nel sangue ed è in grado di ridurre i problemi metabolici causati dall’alcolismo all’interno delle cellule.
In uno studio clinico condotto su un numero ridotti di partecipanti, gli alcolisti che si erano già sottoposti ad una terapia disintossicante e che assumevano acetil-L-carnitina restavano sobri più a lungo e il loro desiderio di bere diminuiva. Dopo 90 giorni, però, la dipendenza raggiungeva la stessa intensità in tutti i soggetti, indipendentemente dall’assunzione di acetil-L-carnitina. Inoltre, gli alcolisti che avevano ricevuto l’acetil-L-carnitina mostravano una minor perdita di sensibilità, definita in medicina con il termine anedonia, ovvero l’incapacità di provare gioia o piacere. Già dopo dieci giorni questo effetto era significativo, ma un trattamento prolungato non ha fatto registrare ulteriori incrementi. Questi risultati ci portano alla conclusione che l’acetil-L-carnitina può essere d’aiuto nel breve periodo per ridurre il desiderio di bere e migliorare le condizioni emotive dei soggetti.
Dosaggio e consigli sull’assunzione dell’acetil-L-carnitina
In caso di alcolismo, gli esperti in micronutrienti consigliano di assumere ogni giorno da 1.000 a 2.000 milligrammi di acetil-L-carnitina, preferibilmente al mattino, perché il preparato ha un effetto stimolante e quindi la sera potrebbe rendere difficile prendere sonno. È consigliabile assumerla insieme ai pasti perché in questo modo risulta più tollerabile a livello intestinale.
Acetil-L-carnitina: da considerare in caso di malattie e assunzione di farmaci
La carnitina migliora l’indice glicemico nei diabetici. Se la si assume contemporaneamente a farmaci ipoglicemizzanti, vi è il rischio di ipoglicemia. Tra questi farmaci figurano la metformina (Metforal®, Metfonorm® e Glucophage®) e le sulfoniluree (Euglucon®, Bi-Euglucon® o Maninil®). Potrebbe eventualmente essere necessario adeguare la dose dei farmaci. Si consiglia di controllare regolarmente l’indice glicemico e di consultare il proprio medico.
Chi soffre di insufficienza renale cronica dovrebbe discutere con il proprio medico l’eventuale assunzione di preparati a base di dosi elevate di carnitina (oltre 1.000 milligrammi). Sebbene questi pazienti presentino spesso una carenza di carnitina, la sua assunzione a lungo termine da parte di pazienti nefropatici non è supportata da studi sufficienti. Anche chi ha un tumore dovrebbe discuterne l’assunzione con il proprio medico.
In casi molto rari la carnitina può rafforzare l’effetto degli anticoagulanti di tipo cumarinico (antagonisti della vitamina K), tra cui l’etil biscoumacetato (Tromexan®), il fenprocumone (Marcuphen®, Falithrom®, Marcoumar®) e il warfarin (Coumadin®). Pertanto, se si prendono già questi farmaci, l’assunzione di carnitina andrebbe discussa con il medico, che controllerà il fattore di coagulazione (valore INR).
Dosaggi in breve
Dose giornaliera consigliata in caso di alcolismo | |
|---|---|
Vitamine | |
Vitamina B1 come cura di base in caso di danni neurologici |
da 2 a 4 milligrammi (mg) 600 milligrammi |
Vitamina B2 | da 2 a 3 milligrammi |
Niacina come cura di base in caso di pellagra Vitamina B6 come cura di base |
da 13 a 17 milligrammi 300 milligrammi
da 2 a 3 milligrammi |
Vitamina B12 | da 3 a 6 microgrammi (µg) |
Acido folico | da 200 a 400 microgrammi |
Beta-carotene (precursore della vitamina A) | 6 milligrammi |
Vitamina C | da 200 a 500 milligrammi |
Vitamina D | da 1.000 a 4.000 unità internazionali (UI) |
Vitamina E | 30 milligrammi |
Minerali | |
Zinco | da 10 a 15 milligrammi |
Selenio | fino a 100 microgrammi |
Magnesio | da 300 a 400 milligrammi |
Altre sostanze | |
Probiotici | da 1 a 20 miliardi (da 1 x 109 a 20 x 109)unità formanti colonie (CFU) |
Acetil-L-carnitina | da 1.000 a 2.000 milligrammi |
Esami di laboratorio consigliati in breve
Esami di laboratorio consigliati in caso di alcolismo | |
|---|---|
Valori normali | |
Omocisteina (nel plasma) | da 5 a 9 micromoli per litro (µmol/l) |
Vitamina D (nel siero) | da 40 a 60 nanogrammi per millilitro (ng/ml) |
Stato antiossidante | I valori dipendono dal laboratorio e dai metodi utilizzati |
Selenio (nel sangue intero) | da 120 a 150 microgrammi per litro (µg/l) |
Magnesio (nel sangue intero) | da 1,38 a 1,50 millimoli per litro (mmol/l) |
Riepilogo
Si parla di alcolismo quando si consumano quantità superiori alla media di alcol per un periodo di tempo prolungato. L’alcolismo grave danneggia molti organi interni, in particolare il fegato, ma può anche causare complicanze e altre patologie come neuropatie, danni cerebrali (encefalopatie) o malattie cardiovascolari. Inoltre, gli alcolisti presentano molto spesso carenze di determinate sostanze nutritive.
La medicina dei micronutrienti impiega vitamine e minerali che, in caso di elevato consumo di alcol, l’organismo non riesce ad assorbire correttamente. In questo modo si riduce il rischio di possibili carenze e di complicanze. Le vitamine del gruppo B sono particolarmente importanti per proteggere e mantenere sani nervi e cervello. La vitamina D potrebbe ridurre il grado di gravità dei danni epatici e proteggere contro la debolezza muscolare e ossea causata dalla dipendenza da alcol.
Gli antiossidanti, come le vitamine A, C ed E e il selenio, contrastano la distruzione delle cellule e potrebbero ridurre i danni al fegato. Lo zinco protegge le funzioni neurologiche, rafforza il sistema immunitario e può migliorare lo stato nutrizionale. Il magnesio migliora il tasso di sopravvivenza, rafforza i muscoli e potrebbe alleviare gli stati depressivi a seguito di una terapia disintossicante. I probiotici bloccano invece i batteri intestinali che producono tossine e, in caso di cirrosi epatica, contribuiscono a proteggere il cervello. Inoltre, l’acetil-L-carnitina e la benfotiamina possono ridurre il desiderio di bere durante la terapia disintossicante.
Indice degli studi e delle fonti
Arbeitsgemeinschaft der Wissenschaftlichen Medizinischen Fachgesellschaften et al. (2016): S3-Leitlinie Screening, Diagnose und Behandlung alkoholbezogener Störungen. Im Internet: https://www.awmf.org/uploads/tx_szleitlinien/076-001k_S3_Alkohol_2016-02_01.pdf, consultato il: 15.01.2019.
Bergmann, L. & Ferbert, A. (2013): Alkoholfolgeerkrankungen – Was dem Trinkerhirn alles droht. CME 2013;10(9):63–72.
Bianchi, G.P. et al. (2000): Nutritional effects of oral zinc supplementation in cirrhosis. Nutrition Research Volume 20, Issue 8, August 2000, Pages 1079-1089. https://www.sciencedirect.com/science/article/pii/S0271531700001949, consultato il: 25.02.2019.
Bumb, J.M. & Koopmann, A. (2018): Behandlung der Alkoholabhängigkeit – State of the Art. Neurologie & Psychiatrie 2018;20(6): 40-48.
Deutsche Gesellschaft für Neurologie (2015): Leitlinien für Diagnostik und Therapie in der Neurologie. Alkoholdelir und Verwirrtheitszustände. https://www.dgn.org/images/red_leitlinien/LL_2014/PDFs_Download/030006_LL_Alkoholdelir_und_Verwirrtheitszust%C3%A4nde_final.pdf, consultato il: 15.01.2019.
Gröber, U. (2011): Mikronährstoffe. Metabolic Tuning – Prävention – Therapie. 3. Aufl. Wissenschaftliche Verlagsgesellschaft mbH Stuttgart.
Gueguen, S. et al. (2003): Changes in serum retinol, alpha-tocopherol, vitamin C, carotenoids, zinc and selenium after micronutrient supplementation during alcohol rehabilitation. J Am Coll Nutr. 2003 Aug;22(4):303–310. https://www.ncbi.nlm.nih.gov/pubmed/12897045, consultato il: 15.01.2019.
Halsted, C.H. (2004): Nutrition and alcoholic liver disease. Semin Liver Dis 2004;24:289–304. https://www.ncbi.nlm.nih.gov/pubmed/15349806, consultato il: 15.01.2019.
Herbert, V. et al. (1963); Correlation of folate deficiency with alcoholism and associated macrocytosis, anemia, and liver disease. Annals of Internal Medicine 1963;58:977–988. http://annals.org/aim/article-abstract/678758/correlation-folate-deficiency-alcoholism-associated-macrocytosis-anemia-liver-disease?doi=10.7326%2f0003-4819-58-6-977, consultato il: 15.01.2019.
Isenberg-Grzeda, E. (2014): Prescribing thiamine to inpatients with alcohol use disorders: how well are we doing? J Addict Med 2014 Jan-Feb;8(1):1–5. https://www.ncbi.nlm.nih.gov/pubmed/24343128, consultato il: 15.01.2019.
Kiefer, F. & Benkert, O. (2016): Medikamente zur Behandlung von Abhängigkeitserkrankungen und abhängigem Verhalten. Kompendium der Psychiatrischen Pharmakotherapie. 11. Auflage Springer Heidelberg.
Kendler, K.S. et al. (2015): An Extended Swedish National Adoption Study of Alcohol Use Disorder. JAMA Psychiatry 2015;72(3):211–218. https://jamanetwork.com/journals/jamapsychiatry/fullarticle/2088151, consultato il: 15.01.2019.
Kępka, A. et al. (2013): Plasma carnitine concentrations after chronic alcohol intoxication. Postepy Hig Med Dosw 2013;67:548–552. http://www.phmd.pl/api/files/view/29137.pdf, consultato il: 15.01.2019.
Kolasani, B.P. et al. (2016): Efficacy of Vitamin E supplementation in patients with alcoholic liver disease: An open-label, prospective, randomized comparative study. Int J Nutr Pharmacol Neurol Dis 2016;6:101–110. http://www.ijnpnd.com/article.asp?issn=2231-0738;year=2016;volume=6;issue=3;spage=101;epage=110;aulast=Kolasani, consultato il: 15.01.2019.
Laufer, E.M. et al. (2004): Effects of moderate alcohol consumption on folate and vitamin B(12) status in postmenopausal women. Eur J Clin Nutr 2004 Nov; 58 (11): 1518–1124. https://www.ncbi.nlm.nih.gov/pubmed/15138463, consultato il: 15.01.2019.
Lumeng, L. (1978): The Role of Acetaldehyde in Mediating the Deleterious Effect of Ethanol on Pyridoxal 5′-Phosphate Metabolism. J Clin Invest 1978 Aug;62(2):286–293. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC371765/?page=1, consultato il: 15.01.2019.
Lutz, U.C. (2008): Alterations in homocysteine metabolism among alcohol dependent patients--clinical, pathobiochemical and genetic aspects. Curr Drug Abuse Rev 2008 Jan;1(1):47–55. https://www.ncbi.nlm.nih.gov/pubmed/19630705, consultato il: 15.01.2019.
Manne, V. & Saab, S. (2014): Impact of nutrition and obesity on chronic liver disease. Clinics in Liver Disease 2014,18:205–218. https://www.ncbi.nlm.nih.gov/pubmed/24274875, consultato il: 15.01.2019.
Manzardo, A.M. et al. (2015): Change in psychiatric symptomatology after benfotiamine treatment in males is related to lifetime alcoholism severity. Drug Alcohol Depend 2015 Jul 1;152:257–263. https://www.ncbi.nlm.nih.gov/pubmed/25908323, consultato il: 15.01.2019.
Martinotti, G. et al. (2010): Acetyl-L-carnitine for alcohol craving and relapse prevention in anhedonic alcoholics: a randomized, double-blind, placebo-controlled pilot trial. Alcohol Alcohol 2010 Sep-Oct;45(5):449–455. https://www.ncbi.nlm.nih.gov/pubmed/20595193, consultato il: 15.01.2019.
Medici, V. & Halsted, C.H. (2013): Folate, alcohol, and liver disease. Molecular Nutrition & Food Research 2013;57:596–606. https://onlinelibrary.wiley.com/doi/abs/10.1002/mnfr.201200077, consultato il: 15.01.2019.
Mehta, A.J. et al (2013): Alcoholism causes alveolar macrophage zinc deficiency and immune dysfunction. Am J Respir Crit Care Med. 2013 Sep 15;188(6):716-23. https://www.ncbi.nlm.nih.gov/pubmed/23805851, consultato il: 25.02.2019.
Okamura, Y. et al. (2018): Effects of vitamin C and E on toxic action of alcohol on partial hepatectomy-induced liver regeneration in rats. J. Clin. Biochem. Nutr. July 2018, vol.63. https://www.jstage.jst.go.jp/article/jcbn/63/1/63_17-96/_pdf, consultato il: 25.02.2019.
Oldham, M.A. & Ivkovic, A. (2012): Pellagrous encephalopathy presenting as alcohol withdrawal delirium: a case series and literature review. Addict Sci Clin Pract 2012 Jul 6;7:12. https://www.ncbi.nlm.nih.gov/pubmed/23186222, consultato il: 15.01.2019.
Poikolainen, K. & Alho, H. (2008): Magnesium treatment in alcoholics: A randomized clinical trial. Subst Abuse Treat Prev Policy 2008;3:1. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC2265283/, consultato il: 15.01.2019.
Rossi, R.E. et al. (2015): Diagnosis and treatment of nutritional deficiencies in alcoholic liver disease: Overview of available evidence and open issues. Digestive and Liver Disease 2015; 47(10):819–825. https://www.sciencedirect.com/science/article/pii/S1590865815003503, consultato il: 15.01.2019.
Rua, R.M. (2014): Serum selenium levels and oxidative balance as differential markers in hepatic damage caused by alcohol. Life Sci. 2014 Jan 17;94(2):158–163. https://www.ncbi.nlm.nih.gov/pubmed/24157457, consultato il: 15.01.2019.
ScienceDaily (2012): Alcoholism: Clinical & Experimental Research. Vitamin D deficiency may contribute to alcohol-related muscular weakness. ScienceDaily 14 December 2012. Im Internet: www.sciencedaily.com/releases/2012/12/121214190935.htm, consultato il: 15.01.2019.
Stice, C.P. & Wang X.-D. (2013): Carotenoids and alcoholic liver disease. Hepatobiliary Surg Nutr 2013 Oct;2(5):244–247. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC3924697/, consultato il: 15.01.2019.
Terada, N. (2015): Wernicke encephalopathy and pellagra in an alcoholic and malnourished patient. BMJ Case Rep 2015;: bcr2015209412. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC4620227/, consultato il: 15.01.2019.
U.S. Department on Health and Human Services (1993): National Institute on Alcohol Abuse and Alcoholism No. 22 PH 346. Im Internet: https://pubs.niaaa.nih.gov/publications/aa22.htm, consultato il: 15.01.2019.
Woelk, H. et al. (1998): Benfotiamine in treatment of alcoholic polyneuropathy: an 8-week randomized controlled study (BAP I Study). Alcohol Alcohol. 1998 Nov-Dec;33(6):631-8. https://www.ncbi.nlm.nih.gov/pubmed/9872352, consultato il: 25.02.2019.
Wu, L. et al. (2017): Magnesium intake and mortality due to liver diseases: Results from the Third National Health and Nutrition Examination Survey Cohort. Scientific Reports volume 7, Article number: 17913 (2017). https://www.nature.com/articles/s41598-017-18076-5, consultato il: 25.02.2019.
Zuo, Z. et al. (2017): Effect of different treatments and alcohol addiction on gut microbiota in minimal hepatic encephalopathy patients. Exp Ther Med.2017 Nov;14(5):4887–4895. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC5704264/#b12-etm-0-0-5141, consultato il: 15.01.2019.