Bei Alkoholabhängigkeit nehmen viele Organe des Körpers Schaden, insbesondere die Leber und die Nerven. Zusätzlich mangelt es Alkoholikern oft an wichtigen Vitaminen und Mineralstoffen. Dieser Mangel kann zu weiteren Folgeerkrankungen führen. Lesen Sie hier, wie Sie im Rahmen der Mikronährstoffmedizin gefährliche Mangelerscheinungen und Folgeerkrankungen durch übermäßigen Alkoholkonsum vermeiden können.

Ursachen und Symptome
Alkoholabhängigkeit erkennen
Alkohol ist ein Zellgift, das den Körper schädigt. Der Leidensdruck alkoholkranker Menschen ist hoch, denn sie sind in einem Teufelskreis gefangen: Alkohol löst zwar körperliche Beschwerden aus, doch ein Verzicht auf Alkohol führt zu belastenden Entzugserscheinungen.
Wenn eine Person über eine längere Zeit regelmäßig größere Mengen Alkohol trinkt, kann eine Alkoholabhängigkeit vorliegen. Ein Konsum von täglich bis zu 24 Gramm Alkohol für Männer und 12 Gramm Alkohol für Frauen gilt als „normal“ oder „risikoarm“. Das entspricht je zwei Gläsern Bier, Wein oder Sekt für Männer und jeweils einem Glas für Frauen.
Info
Achtung: Die Grenzwerte für risikoarmen Alkoholkonsum beziehen sich auf gesunde Erwachsene. Sie lassen keinen Rückschluss zu auf Alkoholabhängigkeit in der Schwangerschaft oder bei Jugendlichen.
Eine Alkoholabhängigkeit besteht laut Definition, wenn innerhalb eines Jahres mindestens drei der folgenden Kriterien erfüllt waren:
- starkes Verlangen oder Zwang, Alkohol zu konsumieren
- Kontrollverlust bezüglich Dauer und Alkoholmenge
- körperliche Entzugserscheinungen
- Toleranz gegenüber der Wirkung von Alkohol auf den Körper
- Vernachlässigung anderer Interessen
- weiterer Alkoholkonsum trotz körperlicher und/oder psychischer Schäden
Ursachen von Alkoholabhängigkeit
Die Ursache von Alkoholabhängigkeit ist nicht eindeutig geklärt. Experten gehen davon aus, dass ein Zusammenspiel unterschiedlicher Faktoren zur Alkoholkrankheit führt.
Alkoholprobleme treten in Familien gehäuft auf. Das liegt laut Forschern daran, dass die Neigung zur Alkoholabhängigkeit einerseits erblich veranlagt ist – aber auch sozial erlernt wird: Kinder können die Gewohnheiten der Eltern übernehmen.
Außerdem können psychische Belastungen wie Stress den Ausbruch einer Alkoholsucht fördern. Menschen mit Angst- oder Kontaktstörungen sind besonders gefährdet. Betroffene versuchen, Schwierigkeiten mit Alkohol zu bewältigen: Er wirkt entspannend und angstlösend. Somit hilft er kurzfristig im Umgang mit Problemen. Um diese Wirkung langfristig aufrechtzuerhalten, sind immer höhere Mengen notwendig, da sich der Körper zunehmend daran gewöhnt. Gleichzeitig steigen die Entzugssymptome, was es sehr schwierig macht, mit dem Alkoholkonsum aufzuhören.
Symptome und Folgen von Alkoholabhängigkeit
Alkoholiker leiden unter verschiedenen Symptomen wie Durchfall, Übelkeit und Appetitstörungen. Darüber hinaus kann es unter anderem zu starkem Schwitzen, Taubheitsgefühlen an Händen und Beinen, Entzündungen des Mund-Rachen-Raums und Zahnschäden kommen. Auch eine geringe Libido und Krampfanfälle sind möglich. Alkoholiker sind oft mangelversorgt und verlieren an Gewicht.
Wenn Betroffene versuchen, auf Alkohol zu verzichten, treten Entzugserscheinungen auf. Anzeichen dafür sind Unruhe, Schlafstörungen, Kreislaufprobleme (Bluthochdruck) und Halluzinationen. Diese Beschwerden verschwinden abrupt, wenn dem Körper wieder Alkohol zugeführt wird. Der Alkoholentzug ist daher sehr schwer.
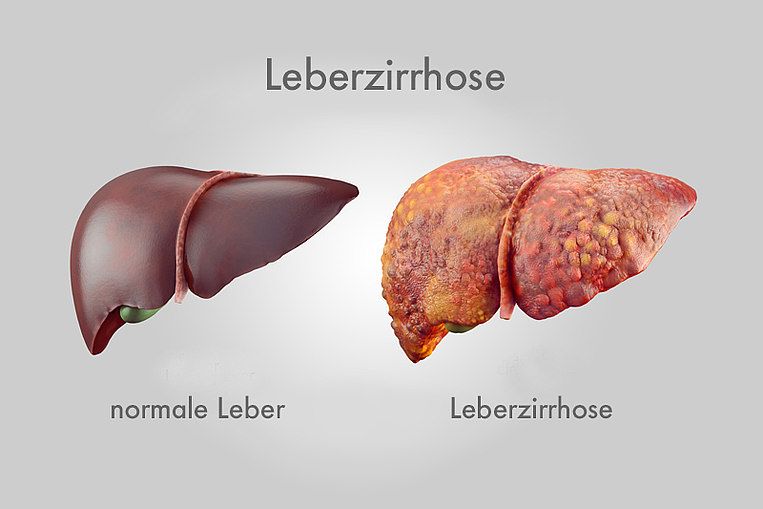
Zudem können die Organe geschädigt werden: Alkohol kommt mit der Speiseröhre und dem Magen in Kontakt und führt dort zu Entzündungen der Schleimhäute. Überdies wird Alkohol in der Leber abgebaut. Bei Alkoholabhängigkeit leidet dieses Organ daher am meisten. Es kommt zu Entzündungen und im fortgeschrittenen Stadium zu einer vollständigen Vernarbung, der sogenannten Leberzirrhose.
Beim Abbau von Alkohol entstehen in der Leber giftige Substanzen (Azetaldehyd und Fettsäureethylester). Sie können auch viele andere Organe dauerhaft schädigen. Dadurch besteht die Gefahr, dass es zu weiteren schweren Folgeerkrankungen kommt, wie einer Entzündung der Bauchspeicheldrüse (mit Diabetes), Muskelschwund oder Herz-Kreislauf-Erkrankungen wie Bluthochdruck. Alkohol schädigt zudem die Nerven und führt zu Vergesslichkeit, geschwächter geistiger Leistungskraft, Nervenkrankheiten (Polyneuropathie) und Gehirnschäden (wie hepatische Enzephalopathie). Daneben kann Alkohol viele Krebsarten auslösen. In der Schwangerschaft schädigt Alkohol das ungeborene Kind.
Ziele der Behandlung
Wie wird Alkoholabhängigkeit klassisch behandelt?
Bei einer bestehenden Abhängigkeit ist es das Ziel der Behandlung, die Betroffenen bei der Entwöhnung vom Alkohol zu unterstützen und die Entzugssymptome sowie die durch die Alkoholabhängigkeit entstanden Schäden einzudämmen.
Zu Beginn einer jeden Therapie steht die körperliche Entgiftung (Entzugstherapie). Der Alkoholkonsum kann dabei abrupt beendet werden, es sind aber auch schrittweise Dosierungsminderungen möglich. Die Entzugstherapie findet bestenfalls mit ärztlicher Begleitung statt. Medikamente mit dem Wirkstoff Clomethiazol (Distraneurin®) können den Entzug erleichtern: Er lindert Symptome wie Pulsanstieg, Bluthochdruck oder Angstgefühle. Um einen Rückfall zu verhindern, kommen Medikamente mit dem Wirkstoffen Acamprosat (Campral®) oder Naltrexon (Adapend®) zum Einsatz. Sie mindern das Verlangen nach Alkohol. Zudem ist eine Psychotherapie empfehlenswert, um Betroffene zu stabilisieren und die Bewältigung der Entzugstherapie zu erleichtern.
In schweren Fällen kann es bei einer Entzugstherapie zu einem Alkoholentzugsdelir kommen, mit Krampfanfällen, Halluzinationen, Herz-Kreislauf-Beschwerden und Bewusstseinsstörungen. In diesen Fällen geben Ärzte krampflösende und beruhigend wirkende Medikamente, zum Beispiel mit dem Wirkstoff Clomethiazol (Distraneurin®). Außerdem muss der Natrium-, Zucker- und Flüssigkeitshaushalt ausgeglichen werden. Bei niedrigem Spiegel an Magnesium und Vitamin B1 ist zudem eine Ergänzung angeraten.
Ziele der Mikronährstoffmedizin
In der Mikronährstoffmedizin kommen neben Vitamin B1 und Magnesium noch weitere Vitamine, Mineralstoffe und andere Stoffe zum Einsatz. Sie gleichen die Mangelzustände aus. Damit kann man bestimmte Folgeerkrankungen abmildern. Auch können einige Mikronährstoffe helfen, das Suchtverhalten zu regulieren und damit die Entzugstherapie zu unterstützen.
Zu den wichtigsten Mikronährstoffen gehören:
- B-Vitamine lindern einen Mangel und schützen die Nerven.
- Vitamin D beugt Muskel- und Knochenschwäche vor.
- Antioxidative Vitamine verringern Zellschäden.
- Zink und Selen unterstützen das Immunsystem.
- Magnesium verbessert die Funktion der Leberzellen.
- Probiotika unterstützen den Darm.
- Acetyl-L-Carnitin vermindert das Verlangen nach Alkohol.
Behandlung mit Mikronährstoffen
B-Vitamine: einen Mangel ausgleichen
Wirkweise von B-Vitaminen
B-Vitamine werden über die Leber verwertet und von dort aus in andere Organe transportiert. Ist die Leber geschädigt, kann es zu einem Mangel kommen. Alkoholkranke neigen zudem zu einer sehr einseitigen Ernährung, was den Mangel verstärkt – mit weitreichenden Folgen.
Vitamin B1: Etwa die Hälfte der Alkoholkranken hat einen Vitamin-B1-Mangel. Ein ausgeprägter Mangel kann zu einer Wernicke-Enzephalopathie führen, einer Erkrankung des Nervensystems. Sie ist durch Gangunsicherheit, Sehstörungen und psychische Probleme gekennzeichnet, wie Desorientierung und Psychosen.
Vitamin B6: Beim Alkoholabbau entsteht ein Giftstoff, der die Aufnahme und Aktivierung von Vitamin B6 stört. Gleichzeitig nehmen Alkoholiker nachweislich weniger Vitamin B6 aus der Nahrung zu sich. Darüber hinaus wird durch den Alkohol die Reizweiterleitung der Nerven beeinträchtigt. Es kommt zu Empfindungsstörungen (Polyneuropathien). Vitamin B6 unterstützt die Erholung geschädigter Nerven.
Vitamin B12: Eine Unterversorgung mit Vitamin B12 ist bereits bei mäßigem Alkoholkonsum möglich: In einer Vorstudie verringerte der tägliche Konsum von bis zu 30 Gramm Alkohol – was in etwa zwei großen Gläsern Bier entspricht – die Vitamin-B12-Konzentration im Blut um fünf Prozent.
Folsäure: Rund 80 Prozent der chronischen Alkoholiker sind von einem Folsäuremangel betroffen. Grund dafür ist, dass Folate aus der Nahrung im Darm nicht richtig aufgenommen und nicht in der Leber gespeichert werden können.
Niacin: Auch ein Mangel an Niacin kommt im Rahmen von Alkoholabhängigkeit häufig vor. Folge ist die Mangelerkrankung Pellagra mit Symptomen wie Durchfall, Hauterkrankungen und Demenz.
Besonders ein kombinierter Mangel an Vitamin B12, Vitamin B6 und Folsäure führt zu Blutarmut (Anämie) und erhöhten Homocysteinwerten. Steigen die Homocysteinwerte, erhöht sich das Herzinfarktrisiko. Gleichzeitig schädigt Homocystein die Nervenzellen und löst Krampfanfälle aus. Es könnte außerdem die Sucht steigern und Entzugserscheinungen verstärken.
Alkoholkranke scheinen von B-Vitamin-Präparaten zu profitieren: Vitamin B1, B6 und B12 linderten in einer hochwertigen Studie Nervenschäden bei Alkoholikern. Niacin könnte außerdem laut Tierstudien eine Fettleber durch Alkohol bessern. Eine weitere hochwertige Studie zeigte, dass die Vitamin-B1-Vorstufe Benfotiamin bei betroffenen Männern Depressionen und Ängste verringerte. Vitamin B1 als Benfotiamin könnte zudem das Verlangen nach Alkohol eindämmen. Ob andere B-Vitamine Ähnliches bewirken, wurde noch nicht bestätigt. Ein Mangel liegt jedoch oft kombiniert vor.
Dosierung und Einnahmeempfehlung von B-Vitaminen
Bei Alkoholabhängigkeit ist es wichtig, die Basisversorgung an B-Vitaminen zu sichern: 2 bis 4 Milligramm Vitamin B1, 2 bis 3 Milligramm Vitamin B2, 13 bis 17 Milligramm Niacin, 2 bis 3 Milligramm Vitamin B6, 3 bis 6 Mikrogramm Vitamin B12 sowie 200 bis 400 Mikrogramm Folsäure täglich. Nehmen Sie B-Vitamin-Präparate am besten zu den Mahlzeiten ein.
Bei schon bestehenden Folgeerkrankungen sind in Rücksprache mit dem Arzt und therapeutischer Kontrolle höhere Dosierungen nötig:
- Pellagra: 300 Milligramm Niacin pro Tag als Nicotinamid
- Nervenschäden und Vorbeugung von Enzephalopathie: 600 Milligramm Vitamin B1 pro Tag als Benfotiamin (auch als Infusion möglich)
- erhöhte Homocysteinwerte: 1 bis 5 Milligramm Vitamin B2, 5 bis 15 Milligramm Vitamin B6, 500 Mikrogramm Vitamin B12 und 200 bis 500 Mikrogramm Folsäure pro Tag
Tipp
Hohe Dosen von Niacin als Nicotinsäure können zu einem sogenannten Flush mit Hautrötungen und Hitzegefühl führen. Die Form Nicotinamid ist weniger problematisch: Niacin wird so langsamer ins Blut abgegeben und verursacht weniger Nebenwirkungen.
Homocysteinspiegel im Labor bestimmen lassen
Um die Versorgung mit B-Vitaminen zu untersuchen, eignet sich der Homocysteinwert als indirektes Maß. Deshalb wird empfohlen, bei Alkoholabhängigkeit den Homocysteinwert kontrollieren zu lassen. Er wird im Blutplasma bestimmt, in der Blutflüssigkeit ohne Blutzellen. Ein Wert zwischen 5 und 9 Mikromol Homocystein pro Liter gilt als normal.
Außerdem sollten die Vitamin-B12-Werte bestimmt werden, wenn es längere Zeit in hohen Dosierungen eingenommen wird (über 55 Mikrogramm). Dazu wird am besten das sogenannte Holotranscobalamin bestimmt. Normal ist ein Wert von über 54 Pikomol pro Liter im Blutserum.
B-Vitamine: zu beachten in der Schwangerschaft und Stillzeit, bei Erkrankungen sowie Medikamenteneinnahme
Hoch dosierte B-Vitamine sollten in der Schwangerschaft und Stillzeit nur bei einem nachgewiesenen Mangel und nach Absprache mit dem Arzt eingenommen werden.
Nierenpatienten sollten die Einnahme von Vitamin B12 mit dem Arzt besprechen und es als Methylcobalamin einsetzen. Hohe Dosen Cyanocobalamin sind für Betroffene vermutlich schädlich.
Bei Krebs und hohem Krebsrisiko (Raucher) könnte dauerhaft hoch dosiertes Vitamin B12 das Fortschreiten oder die Entwicklung fördern. Dann sollte die Ergänzung von über 55 Mikrogramm Vitamin B12 mit dem Arzt abgesprochen sein.
Nach dem Setzen von Gefäßstützen (Stents) und nach einem Herzinfarkt sind kombinierte B-Vitamine vermutlich positiv. Hohe tägliche Dosen sollten aber vermieden werden: Vitamin B6 (ab 40 Milligramm), Vitamin B12 (ab 60 Mikrogramm) und Folsäure (ab 800 Mikrogramm).
Menschen mit schwerer Herz-Kreislauf-Schwäche, akutem Herzinfarkt sowie Blutungen und Magengeschwüren sollten nicht mehr als 30 Milligramm Niacin einnehmen. Auch kann die Wirkung von Blutverdünnern wie Phenprocoumon (Marcumar®) sowie Blutdrucksenkern wie Ramipril (Delix®) durch hoch dosierte Nicotinsäure gesteigert werden. Sprechen Sie vorher mit Ihrem Arzt.
Mehr als 5 Milligramm Vitamin B6 kann die Wirkung von Epilepsie-Medikamenten schwächen. Beispiele sind Phenobarbital (Luminal®), Primidon (Mylepsinum®) oder Valproinsäure (Convulex®). Das Gleiche gilt für Parkinson-Medikamente mit dem Wirkstoff L-Dopa (Levopar®).
Folsäure vermindert die Wirkung bestimmter Antibiotika mit den Wirkstoffen Trimethoprim (Infectotrimet®), Proguanil (Paludrine®) und Pyrimethamin (Daraprim®).
Vitamin D beugt Muskel- und Knochenschwäche vor
Wirkweise von Vitamin D
Personen, die regelmäßig hohe Mengen an Alkohol trinken, haben häufig niedrige Vitamin-D-Spiegel. Das gilt insbesondere für diejenigen, deren Leber bereits stark geschädigt ist. Vitamin D wird in der Leber in seine Transportform umgewandelt.
Ein Mangel an Vitamin D hat oft schwerwiegende Folgen: Die im Rahmen von Alkoholabhängigkeit auftretende Muskelschwäche (Myopathie) wird möglicherweise durch eine Unterversorgung an Vitamin D mitverursacht. Auch die Knochen sind auf das Vitamin angewiesen, da es die Calciumaufnahme regelt.
Darüber hinaus kann der Schweregrad der Leberschäden vermutlich durch die Einnahme von Vitamin D positiv beeinflusst werden. Dies zeigte eine Vorstudie. Deshalb sollte insgesamt auf eine ausreichende Versorgung mit Vitamin D geachtet werden.
Info
Nicht nur Muskeln und Knochen leiden unter dem Mangel an Vitamin D. Eine Beobachtungsstudie zeigt: Mit dem Vitamin-D-Spiegel verringert sich auch die Konzentration eines bestimmten Stoffes des Immunsystems (Cathelicidin). In der Folge kann die Abwehr von Bakterien beeinträchtigt sein. Dies trägt vermutlich dazu bei, dass Alkoholiker zu schweren und wiederkehrenden Atemwegsinfekten neigen.
Dosierung und Einnahmeempfehlung von Vitamin D
Ein Vitamin-D-Mangel sollte bei Alkoholabhängigkeit ausgeglichen werden. Für eine gute Versorgung empfehlen Mikronährstoff-Experten täglich 1.000 bis 2.000 Internationale Einheiten Vitamin D. Die ideale Dosierung richtet sich jedoch nach den Werten der Laboruntersuchung: Bei einem Mangel kann der Experte eine höhere Dosis empfehlen.
Vitamin D gehört zu den fettlöslichen Vitaminen. Nehmen Sie es daher am besten zu einer Mahlzeit ein – das steigert seine Aufnahme im Darm. Gute Vitamin-D-Präparate enthalten auch Vitamin K2: Es sorgt dafür, dass Vitamin D optimal wirkt.
Info
Bei einer alkoholgeschädigten Leber und Niere kann Vitamin D aus frei verkäuflichen Präparaten vom Körper schlechter verstoffwechselt und aktiviert werden. Liegt ein Mangel an aktivem Vitamin D (Calcitriol) vor, muss der Arzt eventuell diese Form verschreiben. Sie ist nicht ohne Rezept erhältlich.
Vitamin-D-Spiegel im Labor bestimmen lassen
Der Vitamin-D-Spiegel sollte regelmäßig überprüft werden – zum Beispiel zweimal im Jahr. Ob ein Mangel besteht, lässt sich im Labor herausfinden. Hier wird der Spiegel der Vitamin-D-Transportform 25(OH)-Vitamin D (Calcidiol) im Blutserum bestimmt. Ein Wert zwischen 40 und 60 Nanogramm pro Milliliter gilt als ideal.
Vitamin D: zu beachten bei Erkrankungen und Medikamenteneinnahme
Personen mit Nierenerkrankungen sollten Vitamin D nicht ohne Rücksprache mit dem Arzt einnehmen: Sie haben einen gestörten Mineralstoffhaushalt und manchmal zu hohe Calciumspiegel im Blut. Da Vitamin D die Calciumaufnahme im Darm fördert, können die Calciumspiegel zu stark ansteigen. Auch Personen mit Nierensteinen (calciumhaltige Steine) müssen aufpassen.
Personen mit der entzündlichen Bindegewebserkrankung Sarkoidose (Morbus Boeck) haben auch oft erhöhte Calciumspiegel. Sie sollten nicht ohne Rücksprache mit dem Arzt Vitamin-D-Präparate einnehmen. Gleiches gilt bei einer Pankreatitis.
Wenn Vitamin D mit bestimmten Entwässerungsmedikamenten eingenommen wird, muss man den Calciumspiegel überwachen lassen: Vitamin D erhöht die Calciumaufnahme im Darm, Entwässerungsmedikamente senken die Calciumausscheidung über die Nieren. Dies gilt für die Wirkstoffe Hydrochlorothiazid (Disalunil®, Esidrix®), Indapamid (Inda Puren®, Sicco®) oder Xipamid (Aquaphor®, Neotri®).
Antioxidative Vitamine gegen Zellzerstörung
Wirkweise von Antioxidantien
Antioxidantien wie Vitamin A, C und E schützen die Zellen. Alkohol führt zu einer hohen Belastung mit freien Radikalen. Antioxidantien machen diese unschädlich und unterstützen die Leberregeneration. Tierversuche zeigen, dass die Vitamin-A-Vorstufe Beta-Carotin vor Leberschäden schützen könnte. Erste Vorstudien mit Alkoholkranken geben Hinweise auf eine Schutzwirkung von Vitamin E. Allerdings ist noch nicht klar, ob sich dadurch die Leberfunktion bessert.
Bei Alkoholikern entsteht durch eine einseitige Ernährung häufig ein Mangel an diesen Vitaminen. Außerdem stört Alkohol die Fettaufnahme, weshalb es zu einer gehemmten Aufnahme der fettlöslichen Vitamine A und E kommen kann. Besonders hoch ist das Mangelrisiko bei Personen, deren Leber bereits geschädigt ist. Die Leber verstoffwechselt und speichert einige Vitamine.
Zum Beispiel kann ein Mangel an Vitamin A zu Augenproblemen und Nachtblindheit führen. Ein Vitamin-C-Mangel zeichnet sich aus durch erhöhte Infektanfälligkeit, häufige blaue Flecke, Zahnverlust, Wundheilungsstörungen sowie Müdigkeit. Laut Fallberichten könnte die Einnahme von Vitamin C Müdigkeit verringern. Auch eine hochwertige Studie zeigte, dass ein Antioxidantien-Präparat den Nährstoffhaushalt von Alkoholkranken verbesserte. Das Präparat enthielt 6 Milligramm Beta-Carotin, 120 Milligramm Vitamin C, 30 Milligramm Vitamin E, 20 Milligramm Zink und 100 Mikrogramm Selen.
Dosierung und Einnahmeempfehlung von Antioxidantien
Bei Alkoholabhängigkeit raten Mikronährstoff-Experten dazu, eine gute Versorgung mit Antioxidantien sicherzustellen. Dabei empfehlen sie eine breite Mischung – zum Beispiel täglich 6 Milligramm Beta-Carotin, 200 bis 500 Milligramm Vitamin C sowie 30 Milligramm Vitamin E. Gute Präparate enthalten zudem niedrig dosierte Pflanzenstoffe wie Oliven-Polyphenole oder Oligomere Proanthocyanidine (OPC).
Beta-Carotin und Vitamin E sollten zum Essen eingenommen werden. Sie brauchen Fett aus der Nahrung, damit der Körper sie optimal aufnehmen kann. Die Einnahme von Vitamin C zu den Mahlzeiten verbessert die Verträglichkeit.
Raucher sollten darauf achten, dass sie inklusive der verzehrten Lebensmittel den Grenzwert von 10 Milligramm Beta-Carotin nicht überschreiten. Es scheint vor allem bei Alkoholikern, die rauchen, das Lungenkrebsrisiko zu erhöhen.
Antioxidantien-Status im Labor bestimmen lassen

Es kann sinnvoll sein, den antioxidativen Status zu kontrollieren. Er zeigt an, ob das Verhältnis zwischen zellschädigenden freien Radikalen und Antioxidantien im Körper ausgeglichen ist. Der antioxidative Status kann über verschiedene Methoden bestimmt werden. Da jedes Labor eigene Methoden und Einheiten verwendet, gelten die Angaben des jeweiligen Labors.
Antioxidantien: zu beachten in der Schwangerschaft und Stillzeit, bei Erkrankungen und Medikamenteneinnahme
In der Schwangerschaft und Stillzeit werden Vitamin-C-Dosierungen von 110 Milligramm empfohlen. Höhere Mengen sollte man mit dem Arzt absprechen. Wahrscheinlich sind bis 1.800 Milligramm pro Tag sicher.
Patienten mit schweren Leberschädigungen und schweren Nierenkrankheiten sollten auf die Einnahme von Beta-Carotin verzichten. Die Verstoffwechslung könnte beeinträchtigt sein.
Da Vitamin C die Eisenaufnahme verbessert, sollten Menschen mit krankhafter Eisenüberladung (Hämochromatose) Vitamin C nur unter ärztlicher Aufsicht ergänzen.
Vitamin C setzte im Tierversuch die Wirkung des Blutkrebs-Wirkstoffs Bortezomib (zum Beispiel Velcade®) herab. Auch andere Chemotherapeutika könnten beeinflusst werden (wie Doxorubicin, Methotrexate, Cisplatin). Vitamin C sollte deshalb während einer Chemotherapie nur nach Absprache mit dem Arzt eingenommen werden.
Zink und Selen: Zellen schützen und Wundheilung fördern
Wirkweise von Zink und Selen
Alkoholiker mit starken Leberschäden haben oft zu wenig Zink im Körper. Der Grund ist, dass sie es schlechter aufnehmen und vermutlich verstärkt ausscheiden. Ein Zinkmangel führt zu Beschwerden wie Hautreizungen, Nachtblindheit, gestörten Geruchs- und Geschmackswahrnehmungen, einem geschwächten Immunsystem bis hin zu Beeinträchtigungen des Nervensystems. Das könnte zudem die Beschwerden der Sucht oder eines Entzugs verstärken.
Ergebnisse einer Beobachtungsstudie zeigen, dass bei Alkoholkranken auch der Selenspiegel niedriger ist als bei gesunden Menschen. Besonders deutlich fällt dies bei gleichzeitigen Leberschäden ins Gewicht. Selen ist wichtig für den Schutz der Zellen und ein funktionierendes Immunsystem. Ein Mangel könnte die Leberschäden verschlimmern.
Bei Patienten mit Leberzirrhose verbesserte die Einnahme von Zink die Leberleistung sowie den Ernährungszustand. Das zeigt eine kleine Vorstudie. Um die optimalen Dosierungen sowie die Dauer einer Zink- und Seleneinnahme festzulegen, sind noch weitere Studien notwendig. Denn Alkoholkranke könnten auch zu hohe Selenwerte haben. Wichtig ist aber, dass kein Mangel vorliegt.
Dosierung und Einnahmeempfehlung von Zink und Selen
Um einem Mangel vorzubeugen, empfehlen Mikronährstoff-Experten bei Alkoholabhängigkeit, täglich 10 bis 15 Milligramm Zink sowie 50 bis 70 Mikrogramm Selen einzunehmen. Die Angabe für Selen ist allerdings nur ein grober Richtwert. Idealerweise richtet sich die Dosis nach dem individuellen Selenspiegel im Blut.
Für eine gute Verträglichkeit nimmt man Zink und Selen am besten zum Essen ein.
Tipp
Achten Sie darauf, Zink in Form von Zinkcitrat einzunehmen. Das ist eine organische Verbindung, die der Körper sehr gut verwerten kann.
Wenn Sie zusätzlich Vitamin-C-Präparate einsetzen, dürfen Sie diese nicht gleichzeitig mit Selen in Form von Natriumselenit einnehmen: Vitamin C behindert die Aufnahme von Natriumselenit. Auf Nummer sicher gehen Sie, wenn Sie auf Präparate setzen, die Selen in Form von Natriumselenat enthalten.
Selenspiegel im Labor bestimmen lassen
Bei der Einnahme von Selen wird empfohlen, die Selenspiegel im Blut kontrollieren zu lassen. Bei einem Mangel kann eine höhere Dosierung nötig sein. Genauso kann es auch zu einer Überdosierung kommen, wenn Selen lange in hohen Mengen eingenommen wird.
Der Selenspiegel sollte idealerweise im Vollblut bestimmt werden. Normale Werte liegen zwischen 120 und 150 Mikrogramm pro Liter.
Zink und Selen: zu beachten bei Erkrankungen und Medikamenteneinnahme
Kranke Nieren können Zink und Selen nicht richtig ausscheiden – es besteht die Gefahr eines Überschusses. Daher sollten Personen mit Nierenschwäche die Mineralstoffe nur nach Rücksprache mit dem Arzt einnehmen.
Selen könnte das Risiko für Diabetes beeinflussen. Zu hohe und zu niedrige Werte sind daher ungünstig. Ohne Blutkontrolle sollten Menschen mit hohem Diabetesrisiko oder Diabetes kein Selen einnehmen.
Zink kann bestimmte Medikamente binden, was sie unwirksam macht: Dazu gehören Antibiotika mit Wirkstoffen wie Ciprofloxacin (Ciloxan®, Ciprobay®) oder Tetracyclin (Achromycin®, Supramycin®) sowie Osteoporose-Medikamente (Biphosphonate) mit Wirkstoffen wie Alendronat (Fosamax®, Tevanate®) oder Clodronat (Ostac®, Bonefos®). Betroffen sind auch Chelatbildner wie Penicillamin (Metalcaptase®). Halten Sie einen Einnahmeabstand von mindestens zwei Stunden ein.
Magnesium verbessert die Funktion der Leberzellen
Wirkweise von Magnesium
Langfristige Alkoholabhängigkeit führt in vielen Fällen zu einem Mangel an Magnesium. Dieser ist auf eine unzureichende Zufuhr sowie eine erhöhte Ausscheidung zurückzuführen. Durch Durchfälle und Magen-Darm-Blutungen, die bei Alkoholabhängigkeit häufig auftreten, verliert der Körper zusätzlich Magnesium. Ein Magnesiummangel verschlimmerte in Tierversuchen den Leberschaden.
Daneben kann ein Magnesiummangel eine Depression verstärken. Depressionen treten häufig bei Alkoholkranken und während des Entzuges auf. Es gibt Hinweise darauf, dass die gezielte Einnahme von Magnesium depressive Symptome abschwächen könnte.
Magnesium wird unter anderem für eine gesunde Funktion der Muskeln, Zellen und Nerven gebraucht. Zwei hochwertige Studien zeigen, dass die Einnahme von Magnesiumpräpararaten bei Alkoholikern den Magnesiumhaushalt und die Muskelkraft verbessern sowie Zellschädigungen bremsen kann. Dadurch steigen die Überlebenschancen.
Dosierung und Einnahmeempfehlung von Magnesium
Bei Alkoholabhängigkeit empfehlen Mikronährstoff-Experten, täglich 300 bis 400 Milligramm Magnesium einzunehmen. Die Ergänzung zum Essen verbessert die Verträglichkeit für den Magen.
Werden mehr als 250 Milligramm eingenommen, sollte die Menge auf mehrere Portionen aufgeteilt werden. Ansonsten kann es bei einem empfindlichen Darm zu harmlosem Durchfall kommen. Wenn Dosierungen über 250 Milligramm dauerhaft eingesetzt werden, sollte ein Arzt die Blutwerte überwachen.
Tipp
Übermäßiger Alkoholkonsum führt leicht dazu, dass der Körper übersäuert. Achten Sie daher darauf, Präparate einzusetzen, die Magnesium in basischen Verbindungen enthalten, zum Beispiel als Magnesiumcitrat. Das schützt den Körper vor einer Übersäuerung.
Magnesiumspiegel im Labor bestimmen lassen
Besonders bei Dosierungen über 250 Milligramm Magnesium pro Tag wird empfohlen, den Magnesiumspiegel im Blut zu kontrollieren. Magnesium sollte idealerweise im Vollblut bestimmt werden, da diese Untersuchung am aussagekräftigsten ist. Vollblut enthält im Gegensatz zum Blutserum alle roten Blutzellen, in denen Magnesium hauptsächlich vorkommt. Normale Werte sollten zwischen 1,38 und 1,50 Millimol Magnesium pro Liter Blut liegen.
Magnesium: zu beachten bei Erkrankungen und Medikamenteneinnahme
Geschwächte Nieren scheiden Magnesium nicht richtig aus. Um einen Überschuss zu vermeiden, sollten bei einer Nierenerkrankung keine Magnesiumpräparate eingenommen werden.
Vorsicht geboten ist auch bei gleichzeitiger Einnahme von bestimmten Medikamenten. Magnesium bindet diese und beeinträchtigt ihre Wirkung. Halten Sie daher einen Einnahmeabstand von mindestens zwei Stunden ein. Betroffen sind:
- Antibiotika aus der Gruppe der Gyrasehemmer, beispielsweise Ciprofloxacin (wie Ciloxan®, Ciprobay®), Enoxacin (wie Enoxor®) oder Levofloxacin (wie Tavanic®)
- Antibiotika aus der Gruppe der Tetrazykline, beispielsweise Tetracyclin (wie Supramycin®), Doxycyclin (wie Vibramycin®) und Minocyclin (wie Aknosan®)
- Osteoporose-Medikamente (Bisphosphonate), beispielsweise Alendronat (wie Fosamax®, Tevanate®), Clodronat (wie Ostac®, Bonefos®) oder Etidronat (wie Didronel®)
- Chelatbildner wie Penicillamin (Metalcaptase®)
Probiotika unterstützen den Darm
Wirkweise von Probiotika
Alkohol beeinträchtigt viele Organe – auch den Darm. Er stört das natürliche Darmmilieu, indem er nützliche Darmbakterien verdrängt und die Vermehrung krankmachender Bakterien begünstigt. Diese produzieren Giftstoffe wie Ammoniak und schädigen die Darmwand. Sie wird durchlässig, sodass Erreger und Giftstoffe eindringen. Dadurch steigt der Ammoniakspiegel im Blut, was das Gehirn noch zusätzlich zur schädigenden Wirkung des Alkohols beeinträchtigt.
Info
Eine schwerwiegende Folge bei Alkoholabhängigkeit ist die hepatische Enzephalopathie. Dies ist eine Schädigung des Gehirns, welche durch die Leber verursacht wird. Die Leber baut normalerweise als „Entgiftungsorgan“ schädliches Ammoniak ab. Wird die Leber durch Alkohol geschädigt, funktioniert die Entgiftung nicht mehr ausreichend. Ammoniak reichert sich im Blut an und beeinträchtigt das Gehirn. So kommt es zu einer hepatischen Enzephalopathie.
Probiotika enthalten gesundheitsförderliche Bakterienstämme, die das Darmmilieu positiv beeinflussen und die Darmwand abdichten. Zudem säuern Probiotika den Darm an. Das hemmt das Wachstum der schädlichen Bakterien. Vorstudien zeigten, dass Probiotika allein sowie in Kombination mit Präbiotika (Ballaststoffen) die Darmflora verbesserten und den Ammoniakgehalt im Blut senkten. Damit könnten sie die Leber entlasten.
Erste Studien zeigen zudem einen Nutzen von Probiotika bei alkoholbedingter Leberzirrhose. Unter anderem nahmen die Entzündungswerte ab. Hochwertige Studien müssen dies nun belegen. Aufgrund der geringen Nebenwirkungen der Probiotika kann eine Unterstützung des Darms jedoch in jedem Fall vorteilhaft sein.
Dosierung und Einnahmeempfehlung von Probiotika
Bei Alkoholabhängigkeit wird empfohlen, täglich Probiotika mit 1 bis 20 Milliarden (1 x 109 bis 20 x 109) koloniebildenden Einheiten (KBE) einzunehmen. Die Präparate sollten insbesondere Laktobazillen und Bifidobakterien enthalten. Damit eine Wirkung eintritt, müssen Probiotika regelmäßig eingenommen werden. Setzen Sie die Präparate ab, verschwinden die probiotischen Bakterien wieder aus dem Darm.
Zudem sollte man auf Präparate achten, in denen Probiotika mit Präbiotika wie resistente Dextrine kombiniert werden. Präbiotika sind Ballaststoffe, die den probiotischen Bakterien als Nahrung dienen. Sie unterstützen damit ihre Vermehrung.
Probiotika: zu beachten bei Erkrankungen und Medikamenteneinnahme
Für Menschen, die ein stark geschwächtes Immunsystem haben, können Probiotika problematisch sein. Daher sollten Schwerkranke, frisch Operierte oder sehr alte Personen nur in Rücksprache mit dem Arzt Probiotika einnehmen. Patienten mit zentralen Venenzugängen (wie bei einer Chemotherapie), Herzklappenerkrankungen und Kurzdarmsyndrom sollten keine Probiotika bekommen.
Einige Bakterien bilden möglicherweise Histamin im Darm und können daher bei einer Histaminintoleranz Symptome auslösen. Dazu gehören Lactobacillus casei, Lactobacillus delbrueckii ssp. bulgaricus, Lactobacillus reuteri, Lactococcus lactis und Enterococcus faecium.
Probiotika sollten nicht gleichzeitig mit Antibiotika eingenommen werden, da Antibiotika die probiotischen Bakterien abtöten würden. Um ihre Wirkung nicht zu beeinträchtigen, halten Sie einen Einnahmeabstand von zwei bis drei Stunden ein.
Acetyl-L-Carnitin vermindert das Verlangen nach Alkohol
Wirkweise von Acetyl-L-Carnitin
Carnitin spielt eine wichtige Rolle für die Stoffwechselprozesse in den Körperzellen. Es transportiert Fettsäuren zur Energieproduktion in die Zellkraftwerke (Mitochondrien). Damit ist es wichtig für die Funktion des zentralen Nervensystems. Bei Alkoholikern sind die Carnitinspiegel häufig erniedrigt. Das ist problematisch, da die Carnitinverbindung Acetyl-L-Carnitin hilft, Giftstoffe im Blut zu senken. Aus Alkohol entstehen Giftstoffe (Fettsäureethylester), die für die alkoholbedingten Schäden an den Organen mitverantwortlich sind.
In einer kleinen hochwertigen Studie blieben Alkoholkranke, die bereits eine Entgiftung gemacht hatten, durch die Einnahme von Acetyl-L-Carnitin länger trocken: Das Verlangen nach Alkohol nahm vorübergehend ab. Außerdem verringerte Acetyl-L-Carnitin die Lust- und Antriebslosigkeit. Bereits nach zehn Tagen wurde der Effekt deutlich. Eine längere Behandlung brachte keine weitere Steigerung des Effektes.
Diese Ergebnisse deuten darauf hin, dass Acetyl-L-Carnitin kurzzeitig helfen kann, das Verlangen nach Alkohol zu vermindern und die Gefühlslage zu verbessern.
Dosierung und Einnahmeempfehlung von Acetyl-L-Carnitin
Bei Alkoholabhängigkeit empfehlen Mikronährstoff-Experten, täglich 1.000 bis 2.000 Milligramm Acetyl-L-Carnitin einzunehmen. Die Präparate sollten möglichst morgens ergänzt werden, da Acetyl-L-Carnitin stimulierend wirkt. Abends eingenommen, kann es den Schlaf erschweren. Sinnvoll ist außerdem die Einnahme zur Mahlzeit. Das verbessert die Verträglichkeit.
Personen, deren Leber bereits geschädigt ist, sollten die Einnahme von Carnitin mit dem Arzt besprechen. Bei einer gestörten Darmflora kann aus Carnitin ein Stoff entstehen, der die Leberschäden verschlimmern könnte (Trimethylamin-N-oxid, TMAO). Möglicherweise steuern Probiotika dem entgegen.
Acetyl-L-Carnitin: zu beachten bei Erkrankungen und Medikamenteneinnahme
Menschen mit Nierenschwäche sollten die Einnahme von Carnitin-Präparaten über 1.000 Milligramm mit dem Arzt absprechen. Die Langzeiteinnahme wurde noch nicht ausreichend untersucht.
Bei Prostata- oder Blasenkrebs sollte die Einnahme ebenfalls mit dem Arzt abgesprochen werden. Diese Krebsformen gehen mit einem aktivierten Fettstoffwechsel einher. Carnitin könnte das Wachstum fördern. Zudem ist nicht klar, wie sich eine langfristige Carnitin-Zufuhr auf Darmkrebs auswirkt.
Aus Carnitin entsteht bei einer gestörten Darmflora der Stoff Trimethylamin-N-oxid (TMAO). In hohen Mengen wirkt dieser eventuell negativ bei Herz-Kreislauf-Erkrankungen und Erkrankungen des Stoffwechsels wie Diabetes. Eine regelmäßige Carnitin-Einnahme sollte dann ärztlich begleitet werden. Möglich ist auch, dass Carnitin die Zuckerwerte beeinflusst. Bei Einnahme blutzuckersenkender Medikamente muss eventuell die Dosierung angepasst werden (zum Beispiel Metformin wie Diabesin® und Sulfonylharnstoffe wie Maninil®).
Wird Carnitin bei einem Herzinfarkt plötzlich abgesetzt, könnten sich dadurch Schäden am Herzen verschlimmern. Das zeigt ein Tierversuch. Bei einem Herzinfarkt sollte der Arzt über die Carnitin-Einnahme informiert werden.
Carnitin kann in sehr seltenen Fällen die Wirkung von Blutgerinnungshemmern vom Cumarin-Typ (Vitamin-K-Antagonisten) verstärken. Dazu zählen Ethylbiscoumacetat (Tromexan®), Phenprocoumon (Falithrom®, Marcumar®) und Warfarin (Coumadin®). Eine Rücksprache mit einem Arzt ist diesbezüglich angezeigt: Er kann die Blutgerinnungswerte kontrollieren.
Dosierungen auf einen Blick
Empfehlung pro Tag bei Alkoholabhängigkeit | |
|---|---|
Vitamine | |
Vitamin B1 zur Basisversorgung bei Nervenschäden |
2 bis 4 Milligramm (mg) 600 Milligramm |
Vitamin B2 | 2 bis 3 Milligramm |
Niacin zur Basisversorgung bei Pellagra |
13 bis 17 Milligramm 300 Milligramm |
Vitamin B6 zur Basisversorgung |
2 bis 3 Milligramm |
Vitamin B12 | 3 bis 6 Mikrogramm (µg) |
Folsäure | 200 bis 400 Mikrogramm |
Beta-Carotin (Vitamin-A-Vorstufe) | 6 Milligramm |
Vitamin C | 200 bis 500 Milligramm |
Vitamin D | 1.000 bis 2.000 Internationale Einheiten (IE) |
Vitamin E | 30 Milligramm |
Mineralstoffe | |
Zink | 10 bis 15 Milligramm |
Selen | 50 bis 70 Mikrogramm |
Magnesium | 300 bis 400 Milligramm |
Sonstige Stoffe | |
Probiotika | 1 bis 20 Milliarden (1 x 109 bis 20 x 109)koloniebildende Einheiten (KBE) |
Acetyl-L-Carnitin | 1.000 bis 2.000 Milligramm |
Sinnvolle Laboruntersuchungen auf einen Blick
Sinnvolle Blutuntersuchungen bei Alkoholabhängigkeit | |
|---|---|
Normalwerte | |
Homocystein (Blutplasma) | 5 und 9 Mikromol pro Liter (µmol/l) |
Vitamin D (Blutserum) | 40 bis 60 Nanogramm pro Milliliter (ng/ml) |
Antioxidantien-Status | Werte sind abhängig vom Labor und der verwendeten Methode |
Selen (Vollblut) | 120 bis 150 Mikrogramm pro Liter (µg/l) |
Magnesium (Vollblut) | 1,38 bis 1,50 Millimol pro Liter (mmol/l) |
Zusammenfassung
Von Alkoholabhängigkeit spricht man, wenn über einen längeren Zeitraum hinweg regelmäßig größere Mengen Alkohol getrunken werden. Starker Alkoholkonsum schädigt viele Organe im Körper, insbesondere die Leber. Auf die Dauer kommt es zu Folgeerkrankungen wie Nervenkrankheiten, Gehirnschäden (Enzephalopathien) oder Herz-Kreislauf-Erkrankungen. Ein Nährstoffmangel ist bei Alkoholikern sehr häufig. Auch er trägt zu den Schäden bei.
In der Mikronährstoffmedizin kommen Vitamine und Mineralstoffe zum Einsatz, die bei hohem Alkoholkonsum schlechter aufgenommen werden. Damit wird ein Mangel vermieden und das Risiko für Folgeerkrankungen kann gesenkt werden. Besonders B-Vitamine sind wichtig für den Schutz und die Gesundheit von Nerven und Gehirn. Vitamin D könnte den Schweregrad der Leberschäden mindern und vor Muskel- und Knochenschwäche bei Alkoholsucht schützen.
Antioxidantien wie die Vitamine A, C, E und Selen reduzieren die Zerstörung der Zellen und können möglicherweise Schädigungen der Leber mindern. Zink schützt die Nervenfunktion, stärkt das Immunsystem und könnte den Ernährungszustand verbessern. Magnesium verbessert möglicherweise das Überleben, stärkt die Muskeln und könnte Depressionen nach einem Alkoholentzug mildern. Probiotika hemmen Giftstoff produzierende Bakterien im Darm und leisten bei Leberzirrhose sehr wahrscheinlich einen Beitrag zum Schutz des Gehirns. Außerdem könnten Acetyl-L-Carnitin und Benfotiamin das Verlangen nach Alkohol bei dem Entzug vermindern.
Verzeichnis der Studien und Quellen
Arbeitsgemeinschaft der Wissenschaftlichen Medizinischen Fachgesellschaften et al. (2016): S3-Leitlinie Screening, Diagnose und Behandlung alkoholbezogener Störungen. Im Internet: https://www.awmf.org/uploads/tx_szleitlinien/076-001k_S3_Alkohol_2016-02_01.pdf, abgerufen am: 15.01.2019.
Bergmann, L. & Ferbert, A. (2013): Alkoholfolgeerkrankungen – Was dem Trinkerhirn alles droht. CME 2013;10(9):63–72.
Bianchi, G.P. et al. (2000): Nutritional effects of oral zinc supplementation in cirrhosis. Nutrition Research Volume 20, Issue 8, August 2000, Pages 1079-1089. https://www.sciencedirect.com/science/article/pii/S0271531700001949, abgerufen am: 25.02.2019.
Bumb, J.M. & Koopmann, A. (2018): Behandlung der Alkoholabhängigkeit – State of the Art. Neurologie & Psychiatrie 2018;20(6): 40-48.
Bundesinstitut für gesundheitlichen Verbraucherschutz und Veterinärmedizin (2000): Stell ungnahme des BgVV zur Einschätzung von Beta Carotin durch denWissenschaftlichen Lebensmittelausschuß (SCF) der Europäischen Union. 2000:1-3. https://www.bfr.bund.de/cm/343/einschaetzung_von_beta_carotin_durch_den_scf_der_europaeischen_union.pdf, abgerufen am: 07.09.2022.
Bundesinstitut für Risikobewertung (2021): Höchstmengenvorschläge für Beta-Carotinin Lebensmitteln inklusive Nah-rungsergänzungsmitteln. 2021:1-9. https://www.bfr.bund.de/cm/343/hoechstmengenvorschlaege-fuer-beta-carotin-in-lebensmitteln-inklusive-nahrungsergaenzungsmitteln.pdf, abgerufen am: 07.09.2022.
Christopher, A. (2011): Critically elevated INR in a patient on warfarin after increase in extended-release niacin dose. Ann Pharmacother 2011 Nov;45(11):e58. https://pubmed.ncbi.nlm.nih.gov/22010004/, abgerufen am: 07.09.2022.
Deutsche Gesellschaft für Ernährung e. V. (2022): Ausgewählte Fragen und Antworten zu Niacin. https://www.dge.de/gesunde-ernaehrung/faq/niacin/, abgerufen am: 07.09.2022.
Deutsche Gesellschaft für Neurologie (2015): Leitlinien für Diagnostik und Therapie in der Neurologie. Alkoholdelir und Verwirrtheitszustände. https://www.dgn.org/images/red_leitlinien/LL_2014/PDFs_Download/030006_LL_Alkoholdelir_und_Verwirrtheitszust%C3%A4nde_final.pdf, abgerufen am: 15.01.2019.
Doc Medicus Verlag GmbH & Co. KG (2022): Sicherheitsbewertung Beta-Carotin. http://www.vitalstoff-lexikon.de/Sekundaere-Pflanzenstoffe/-Beta-Carotin/Sicherheitsbewertung.html, abgerufen am: 07.09.2022.
Fiore, M. et al. (2020): Antioxidant properties of plant polyphenols in the counteraction of alcohol-abuse induced damage: Impact on the Mediterranean diet. Journal of Functional Foods 2020;71:104012. https://www.sciencedirect.com/science/article/pii/S175646462030236X, abgerufen am: 07.09.2022.
Fuenzalida, C. et al. (2021): Probiotics-Based Treatment as an Integral Approach for Alcohol Use Disorder in Alcoholic Liver Disease. Front Pharmacol 2021 Sep 24;12:729950. https://pubmed.ncbi.nlm.nih.gov/34630107/, abgerufen am: 07.09.2022.
Gesellschaft für angewandte Vitaminforschung e V. (2007): Stellungnahme der Gesellschaft für angewandte Vitaminforschung (GVF) zum Vorschlag für eine Verordnung zur Änderung der Verordnung über vitaminisierte Lebensmittel und zur Änderung der Nahrungsergänzungsmittelverordnung. Ernährung & Medizin 2007;22(4):190-4. https://www.thieme-connect.de/products/ejournals/abstract/10.1055/s-2007-993771, abgerufen am: 07.09.2022.
Gröber, U. (2011): Mikronährstoffe. Metabolic Tuning – Prävention – Therapie. 3. Aufl. Wissenschaftliche Verlagsgesellschaft mbH Stuttgart.
Gueguen, S. et al. (2003): Changes in serum retinol, alpha-tocopherol, vitamin C, carotenoids, zinc and selenium after micronutrient supplementation during alcohol rehabilitation. J Am Coll Nutr. 2003 Aug;22(4):303–310. https://www.ncbi.nlm.nih.gov/pubmed/12897045, abgerufen am: 15.01.2019.
Halsted, C.H. (2004): Nutrition and alcoholic liver disease. Semin Liver Dis 2004;24:289–304. https://www.ncbi.nlm.nih.gov/pubmed/15349806, abgerufen am: 15.01.2019.
Herbert, V. et al. (1963); Correlation of folate deficiency with alcoholism and associated macrocytosis, anemia, and liver disease. Annals of Internal Medicine 1963;58:977–988. http://annals.org/aim/article-abstract/678758/correlation-folate-deficiency-alcoholism-associated-macrocytosis-anemia-liver-disease?doi=10.7326%2f0003-4819-58-6-977, abgerufen am: 15.01.2019.
Hong, M. et al. (2019): Are Probiotics Effective in Targeting Alcoholic Liver Diseases?. Probiotics & Antimicro Prot 2019;11:335–347. https://link.springer.com/article/10.1007/s12602-018-9419-6#citeas, abgerufen am: 07.09.2022.
Isenberg-Grzeda, E. (2014): Prescribing thiamine to inpatients with alcohol use disorders: how well are we doing? J Addict Med 2014 Jan-Feb;8(1):1–5. https://www.ncbi.nlm.nih.gov/pubmed/24343128, abgerufen am: 15.01.2019.
Kiefer, F. & Benkert, O. (2016): Medikamente zur Behandlung von Abhängigkeitserkrankungen und abhängigem Verhalten. Kompendium der Psychiatrischen Pharmakotherapie. 11. Auflage Springer Heidelberg.
Isobe, Y. et al. (2021): Alcohol Intake Is Associated With Elevated Serum Levels of Selenium and Selenoprotein P in Humans. Front Nutr 2021 Feb 22;8:633703. https://pubmed.ncbi.nlm.nih.gov/33693023/, abgerufen am: 07.09.2022.
Kendler, K.S. et al. (2015): An Extended Swedish National Adoption Study of Alcohol Use Disorder. JAMA Psychiatry 2015;72(3):211–218. https://jamanetwork.com/journals/jamapsychiatry/fullarticle/2088151, abgerufen am: 15.01.2019.
Kępka, A. et al. (2013): Plasma carnitine concentrations after chronic alcohol intoxication. Postepy Hig Med Dosw 2013;67:548–552. http://www.phmd.pl/api/files/view/29137.pdf, abgerufen am: 15.01.2019.
Kolasani, B.P. et al. (2016): Efficacy of Vitamin E supplementation in patients with alcoholic liver disease: An open-label, prospective, randomized comparative study. Int J Nutr Pharmacol Neurol Dis 2016;6:101–110. http://www.ijnpnd.com/article.asp?issn=2231-0738;year=2016;volume=6;issue=3;spage=101;epage=110;aulast=Kolasani, abgerufen am: 15.01.2019.
Laufer, E.M. et al. (2004): Effects of moderate alcohol consumption on folate and vitamin B(12) status in postmenopausal women. Eur J Clin Nutr 2004 Nov; 58 (11): 1518–1124. https://www.ncbi.nlm.nih.gov/pubmed/15138463, abgerufen am: 15.01.2019.
Li, Q. et al. (2014): Dietary nicotinic acid supplementation ameliorates chronic alcohol-induced fatty liver in rats. Alcohol Clin Exp Res 2014 Jul;38(7):1982-92. https://pubmed.ncbi.nlm.nih.gov/24848081/, abgerufen am: 07.09.2022.
Lumeng, L. (1978): The Role of Acetaldehyde in Mediating the Deleterious Effect of Ethanol on Pyridoxal 5′-Phosphate Metabolism. J Clin Invest 1978 Aug;62(2):286–293. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC371765/?page=1, abgerufen am: 15.01.2019.
Lutz, U.C. (2008): Alterations in homocysteine metabolism among alcohol dependent patients--clinical, pathobiochemical and genetic aspects. Curr Drug Abuse Rev 2008 Jan;1(1):47–55. https://www.ncbi.nlm.nih.gov/pubmed/19630705, abgerufen am: 15.01.2019.
Manne, V. & Saab, S. (2014): Impact of nutrition and obesity on chronic liver disease. Clinics in Liver Disease 2014,18:205–218. https://www.ncbi.nlm.nih.gov/pubmed/24274875, abgerufen am: 15.01.2019.
Manzardo, A.M. et al. (2015): Change in psychiatric symptomatology after benfotiamine treatment in males is related to lifetime alcoholism severity. Drug Alcohol Depend 2015 Jul 1;152:257–263. https://www.ncbi.nlm.nih.gov/pubmed/25908323, abgerufen am: 15.01.2019.
Martinotti, G. et al. (2010): Acetyl-L-carnitine for alcohol craving and relapse prevention in anhedonic alcoholics: a randomized, double-blind, placebo-controlled pilot trial. Alcohol Alcohol 2010 Sep-Oct;45(5):449–455. https://www.ncbi.nlm.nih.gov/pubmed/20595193, abgerufen am: 15.01.2019.
Medici, V. & Halsted, C.H. (2013): Folate, alcohol, and liver disease. Molecular Nutrition & Food Research 2013;57:596–606. https://onlinelibrary.wiley.com/doi/abs/10.1002/mnfr.201200077, abgerufen am: 15.01.2019.
Mehta, A.J. et al (2013): Alcoholism causes alveolar macrophage zinc deficiency and immune dysfunction. Am J Respir Crit Care Med. 2013 Sep 15;188(6):716-23. https://www.ncbi.nlm.nih.gov/pubmed/23805851, abgerufen am: 25.02.2019.
Okamura, Y. et al. (2018): Effects of vitamin C and E on toxic action of alcohol on partial hepatectomy-induced liver regeneration in rats. J. Clin. Biochem. Nutr. July 2018, vol.63. https://www.jstage.jst.go.jp/article/jcbn/63/1/63_17-96/_pdf, abgerufen am: 25.02.2019.
Oldham, M.A. & Ivkovic, A. (2012): Pellagrous encephalopathy presenting as alcohol withdrawal delirium: a case series and literature review. Addict Sci Clin Pract 2012 Jul 6;7:12. https://www.ncbi.nlm.nih.gov/pubmed/23186222, abgerufen am: 15.01.2019.
Poikolainen, K. & Alho, H. (2008): Magnesium treatment in alcoholics: A randomized clinical trial. Subst Abuse Treat Prev Policy 2008;3:1. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC2265283/, abgerufen am: 15.01.2019.
Rossi, R.E. et al. (2015): Diagnosis and treatment of nutritional deficiencies in alcoholic liver disease: Overview of available evidence and open issues. Digestive and Liver Disease 2015; 47(10):819–825. https://www.sciencedirect.com/science/article/pii/S1590865815003503, abgerufen am: 15.01.2019.
Rua, R.M. (2014): Serum selenium levels and oxidative balance as differential markers in hepatic damage caused by alcohol. Life Sci. 2014 Jan 17;94(2):158–163. https://www.ncbi.nlm.nih.gov/pubmed/24157457, abgerufen am: 15.01.2019.
Sandoval, C. et al. (2022): Vitamin Supplements as a Nutritional Strategy against Chronic Alcohol Consumption? An Updated Review. Antioxidants (Basel) 2022 Mar 16;11(3):564. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC8945215/, abgerufen am: 07.09.2022.
ScienceDaily (2012): Alcoholism: Clinical & Experimental Research. Vitamin D deficiency may contribute to alcohol-related muscular weakness. ScienceDaily 14 December 2012. Im Internet: www.sciencedaily.com/releases/2012/12/121214190935.htm, abgerufen am: 15.01.2019.
Stice, C.P. & Wang X.-D. (2013): Carotenoids and alcoholic liver disease. Hepatobiliary Surg Nutr 2013 Oct;2(5):244–247. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC3924697/, abgerufen am: 15.01.2019.
Terada, N. (2015): Wernicke encephalopathy and pellagra in an alcoholic and malnourished patient. BMJ Case Rep 2015;: bcr2015209412. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC4620227/, abgerufen am: 15.01.2019.
Tsermpini, E. E. et al. (2022): Alcohol-Induced Oxidative Stress and the Role of Antioxidants in Alcohol Use Disorder: A Systematic Review. Antioxidants 2022; 11(7):1374. https://www.mdpi.com/2076-3921/11/7/1374, abgerufen am: 07.09.2022.
U.S. Department on Health and Human Services (1993): National Institute on Alcohol Abuse and Alcoholism No. 22 PH 346. Im Internet: https://pubs.niaaa.nih.gov/publications/aa22.htm, abgerufen am: 15.01.2019.
Vanoni, F. O. et al. (2021): Magnesium Metabolism in Chronic Alcohol-Use Disorder: Meta-Analysis and Systematic Review. Nutrients. 2021 Jun 7;13(6):1959. https://pubmed.ncbi.nlm.nih.gov/34200366/, abgerufen am: 07.09.2022.
Vatsalya, V. et al. (2020): Lower Serum Magnesium Concentrations are associated With Specific Heavy Drinking Markers, Pro-Inflammatory Response and Early-Stage Alcohol-associated Liver Injury§. Alcohol Alcohol 2020 Mar 19;55(2):164-70. https://pubmed.ncbi.nlm.nih.gov/32047901/, abgerufen am: 07.09.2022.
Weißenborn, A. et al. (2018): Höchstmengen für Vitamine und Mineralstoffe in Nahrungsergänzungsmitteln. J Consum Prot Food Saf 2018;13:25–39. https://link.springer.com/article/10.1007/s00003-017-1140-y#citeas, abgerufen am: 07.09.2022.
Woelk, H. et al. (1998): Benfotiamine in treatment of alcoholic polyneuropathy: an 8-week randomized controlled study (BAP I Study). Alcohol Alcohol. 1998 Nov-Dec;33(6):631-8. https://www.ncbi.nlm.nih.gov/pubmed/9872352, abgerufen am: 25.02.2019.
Wu, L. et al. (2017): Magnesium intake and mortality due to liver diseases: Results from the Third National Health and Nutrition Examination Survey Cohort. Scientific Reports volume 7, Article number: 17913 (2017). https://www.nature.com/articles/s41598-017-18076-5, abgerufen am: 25.02.2019.
Zuo, Z. et al. (2017): Effect of different treatments and alcohol addiction on gut microbiota in minimal hepatic encephalopathy patients. Exp Ther Med.2017 Nov;14(5):4887–4895. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC5704264/#b12-etm-0-0-5141, abgerufen am: 15.01.2019.