Rückenschmerzen gehören zu den häufigsten Beschwerden in der Bevölkerung. Sie sind hartnäckig und oft mit einem erheblichen Leidensdruck verbunden. Was vielen Betroffenen nicht klar ist: Rückenschmerzen lassen sich nicht nur mit Schmerzmedikamenten behandeln, sondern auch natürlich mithilfe bestimmter Mikronährstoffe. Oft ist es dadurch sogar möglich, die Schmerzmitteldosis zu senken oder ganz auf Medikamente zu verzichten. In diesem Artikel erhalten Sie einen Überblick darüber, welche Nährstoffe zur Behandlung von Rückenschmerzen am besten geeignet sind.
Ursachen und Symptome
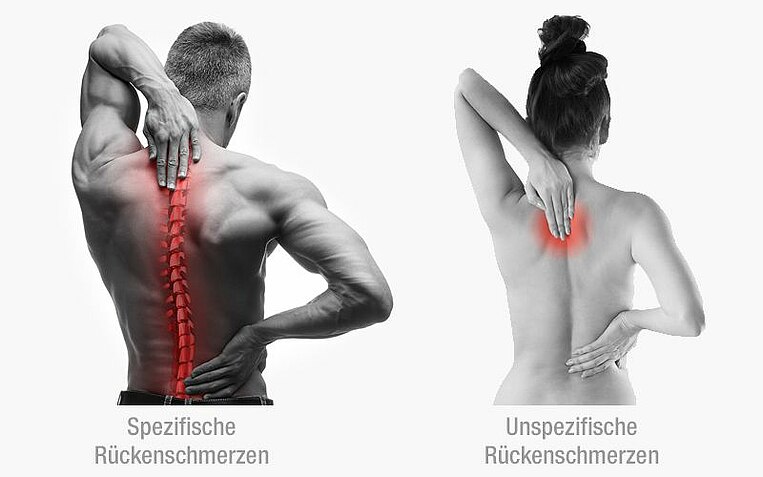
Bei Rückenschmerzen kommt es zu unterschiedlich stark ausgeprägten, oft plötzlich (akut) auftretenden Schmerzen im Bereich des Rückens. Bei einigen Betroffenen strahlen die Schmerzen auch in andere Körperregionen aus, zum Beispiel in die Beine oder den Bauch. Von Kreuzschmerzen ist die Rede, wenn der untere Teil des Rückens im Bereich der Lendenwirbelsäule betroffen ist. Aber auch im Nacken, im Bereich der Hals- und Brustwirbelsäule, können Schmerzen auftreten.
Der Schmerz entsteht unabhängig von der Ursache dadurch, dass Nerven im Bereich des verspannten, geschädigten oder entzündeten Gewebes gereizt werden und daraufhin Schmerzsignale an das Gehirn senden. Man unterscheidet zwischen spezifischen und unspezifischen Rückenschmerzen:
- Die spezifischen Rückenschmerzen haben immer einen eindeutigen Auslöser. Dazu zählen beispielsweise Bandscheibenvorfälle, Osteoporose, Arthrose, Brüche, Verkrümmungen der Wirbelsäule, zum Beispiel Lordose oder Skoliose. Manchmal liegt die Ursache auch nicht direkt im Rücken, wie bei Frauen mit Rückenschmerzen während oder vor der Periode.
- Bei etwa 85 von 100 Rückenschmerz-Patienten lässt sich jedoch keine klare Ursache feststellen. Als häufigster Auslöser solcher unspezifischen Rückenschmerzen gelten Muskelverspannungen. Diese wiederum sind vielfach Folge einer einseitigen Körperhaltung, einer überwiegend sitzenden Lebensweise, von Übergewicht oder mangelnder Bewegung. Wenn Muskeln, Sehnen und Gelenke nicht angemessen belastet werden, verkümmern sie mit der Zeit. Das beeinträchtigt die Stabilität. Aber auch schwere körperliche Arbeit sowie psychische Belastungen und Stress können zu Muskelverspannungen führen.
Ziele der Behandlung
Wie werden Rückenschmerzen klassisch behandelt?
Die klassische Behandlung von Rückenschmerzen soll vor allem verhindern, dass die Schmerzen chronisch werden, also über lange Zeit bestehen bleiben, auch wenn der ursprüngliche Auslöser längst abgeheilt ist oder beseitigt wurde.
Oftmals lassen sich Rückenschmerzen erfolgreich ohne Medikamente behandeln, zum Beispiel mithilfe von Wärme, Bewegungstherapie, Rückenübungen (Rückenschule), Akupunktur oder Entspannungsverfahren wie der Progressiven Muskelrelaxation. Eine zusätzliche Behandlung mit Schmerzmedikamenten lindert vor allem in den ersten Tagen die akuten Beschwerden. Eine langfristige Einnahme von Schmerzmitteln ist jedoch nicht empfehlenswert.
In der Regel werden sogenannte nicht steroidale Antirheumatika (NSAR) eingesetzt. Das sind Medikamente, die sowohl schmerzlindernde als auch entzündungshemmende Eigenschaften haben. Dazu zählen Wirkstoffe wie Ibuprofen, Diclofenac oder Acetylsalicylsäure (zum Beispiel in IbuHEXAL®, Ibuflam®, Voltaren®, Diclofenac STADA®, Aspirin® oder ASS-ratiopharm®).
Für Betroffene, denen eine Behandlung mit nicht steroidalen Antirheumatika keine ausreichende Schmerzlinderung verschafft, kommen Opioide wie Morphin, Oxycodon, Tramadol oder Tapentadol infrage (zum Beispiel in Morph® Sandoz®, Tramadol AL, TARGIN®, Palexia® retard und Yantil® retard).
Tipp
Viele Menschen mit Rückenschmerzen scheuen aus Angst vor einer Verschlechterung davor zurück, sich zu bewegen. Zuviel Schonung, Bettruhe und Liegen schaden jedoch oftmals mehr als sie nutzen:
- Leichte Bewegung, wie regelmäßige Spaziergänge, Schwimmen oder Radfahren, verbessert die Durchblutung und lockert Muskeln und Gelenke.
- Die gezielte Kräftigung der Muskulatur ist bei Rückenschmerzen wichtig. Erst dann kann der Rücken seine Haltefunktion wieder ausüben.
Ziele der Mikronährstoffmedizin
Mikronährstoffe können die Wirkung von Medikamenten und nicht medikamentösen Maßnahmen bei Rückenschmerzen unterstützen: Sie fördern die Heilung gereizter oder geschädigter Nervenzellen, verringern ihre Empfindlichkeit gegenüber Schmerzreizen oder hemmen die Bildung von Schmerzbotenstoffen. Die wichtigsten Nährstoffe, mit denen sich bei Rückenschmerzen eine wirksame Schmerzlinderung erzielen lässt, sind:
- B-Vitamine wie Vitamin B1, B6 und B12
- Magnesium
- Omega-3-Fettsäuren
- Vitamin D
- Methylsulfonylmethan
- Reservatrol
Behandlung mit Mikronährstoffen
B-Vitamine unterstützen die Heilung der Nervenzellen
Wirkweise von B-Vitaminen
Erste Studiendaten zeigen, dass B-Vitamine Schmerzen bei unterschiedlichen Erkrankungen des Bewegungsapparates sowie Nervenschmerzen deutlich lindern können, zum Beispiel Vitamin B6 und B12. Die Vitamine wurden als Tabletten eingenommen (zum Beispiel bei Nervenschmerzen oder Nackenschmerzen) oder direkt in die Muskeln gespritzt (zum Beispiel bei Kreuzschmerzen). Die Einnahme dieser Vitamine gilt als sichere und sinnvolle Ergänzung zur klassischen Schmerzbehandlung.
Die Vitamine B12, B6 und B1 wirken schmerzstillend, da sie zur Wiederherstellung und Erholung der gereizten oder verletzten Nervenfasern beitragen und ihre Leitfähigkeit verbessern. Sie wirken der Entstehung chronischer Schmerzen entgegen, indem sie verhindern, dass Nervenzellen überempfindlich werden und bereits auf kleinste Reize oder sogar ganz ohne einen Auslöser mit einem Schmerzsignal reagieren. Vitamin B12 drosselt zudem Entzündungsreaktionen, die ebenfalls zur Schmerzentstehung beitragen können.
Tipp
Eine erste Studie deutet darauf hin, dass Uridinmonophosphat (UMP) die Wirkung einiger B-Vitamine unterstützen kann. UMP ist ein Stoff, der für Reparaturprozesse der Zellen wichtig sein könnte. Forscher vermuten, dass UMP die Nervenfunktion und -regeneration fördert. Es könnte daher sein, dass es zusammen mit B-Vitaminen Schmerzen lindert. Erste Studien bestätigen die Wirkung der Kombination mit 50 Milligramm UMP pro Tag.
Dosierung und Einnahmeempfehlung von B-Vitaminen
In Studien wurden bei Rückenschmerzen pro Tag jeweils 50 bis 100 Milligramm Vitamin B1 und Vitamin B6 sowie 250 bis 1.000 Mikrogramm Vitamin B12 eingesetzt.
Mikronährstoff-Experten empfehlen im Alltag bei akuten Rückenschmerzen meist ein etwas niedriger dosiertes Kombinationspräparat mit B-Vitaminen – vor allem mit:
- Vitamin B1: 5 bis 10 Milligramm
- Vitamin B6: 5 bis 15 Milligramm
- Vitamin B12: 150 bis 250 Mikrogramm (als Methylcobalamin)
Da insbesondere Vitamin B6 und B12 überdosiert werden können, sollte die Dosis nach vier bis acht Wochen gesenkt oder Rücksprache mit dem Mikronährstoff-Experten gehalten werden.
Für eine gute Verträglichkeit ist es ratsam, B-Vitamine zum Essen einzunehmen.
Vitamin-B12-Werte im Labor bestimmen
Die Vitamin-B12-Werte sollten überwacht werden, wenn man eine hohe Dosis (über 55 Mikrogramm) regelmäßig einnimmt. Einerseits kann man durch eine Laboruntersuchung einen Mangel frühzeitig erkennen, bevor es zu Nervenproblemen kommt. Andererseits lässt sich so eine Überversorgung verhindern.
Um einen Vitamin-B12-Mangel zu erkennen, wird am besten das sogenannte Holotranscobalamin bestimmt. Normal ist ein Wert von über 54 Pikomol pro Liter im Blutserum oder 300 bis 900 Pikogramm Cobalamin pro Milliliter. Von einem Überschuss spricht man bei Vitamin-B12-Serumwerten über 1.000 Pikogramm pro Milliliter (740 Pikomol pro Milliliter).
B-Vitamine: zu beachten während Schwangerschaft und Stillzeit sowie bei Erkrankungen und Medikamenten
Während der Schwangerschaft und in der Stillzeit sollten Frauen die Vitamine B1, B6 und B12 nur dann hoch dosiert einnehmen, wenn ein Mangel nachgewiesen wurde.
Personen mit Nierenerkrankungen sollten Vitamin B12 nur in Form von Methylcobalamin einnehmen, nicht aber als Cyanocobalamin. Es gibt Hinweise darauf, dass Cyanocobalamin in hohen Dosen für Nierenpatienten schädlich ist.
Bei Krebs und hohem Krebsrisiko (Raucher) könnte die dauerhafte Einnahme von hoch dosiertem Vitamin B12 das Fortschreiten oder die Entwicklung des Krebses fördern. Daher sollte die Ergänzung von über 55 Mikrogramm Vitamin B12 in solchen Fällen mit dem Arzt abgesprochen sein.
Vitamin B6 in einer Dosierung über 5 Milligramm senkt die Wirksamkeit von Antiepileptika und bestimmten Parkinson-Medikamenten. Zu den betroffenen Antiepileptika gehören Phenobarbital (Luminal®) und Phenytoin (Phenhydan®). Zu den Parkinson-Medikamenten mit dem Wirkstoff L-Dopa (Levodopa) zählen unter anderem Levopar®, Duodopa® und Stalevo®.
Magnesium verringert die Schmerzwahrnehmung
Wirkweise von Magnesium
Ebenso wie die B-Vitamine hat auch Magnesium wissenschaftlichen Studien zufolge eine schmerzlindernde Wirkung. Sie ist vermutlich darauf zurückzuführen, dass Magnesium im zentralen Nervensystem bestimmte Rezeptoren blockiert, welche die Nervenzellen empfindlicher gegenüber Schmerzreizen machen. Unter dem Einfluss von Magnesium reagieren die Nervenzellen somit weniger sensibel und die Schmerzwahrnehmung verringert sich.
Expertenwissen
Die ausgeprägte analgetische Wirkung von Magnesium wird auf die Antagonisierung des N-Methyl-D-Aspartat-Rezeptors (NMDA) zurückgeführt. Seine Aktivierung spielt eine Rolle bei der zentralen Sensitivierung und wird mit der Entstehung von neuropathischen Schmerzen, Hyperalgesien und einer verringerten Funktionalität von Opioid-Rezeptoren in Verbindung gebracht.
Daneben ist Magnesium für die Entspannung von Muskeln zuständig. Es wird gegen schmerzhafte Beinkrämpfe oder Menstruationskrämpfe eingesetzt und könnte auch gegen verkrampfte Rückenmuskulatur helfen.
Zur Anti-Schmerzwirkung von Magnesium gibt es sehr viele gute Hinweise. Speziell bei Kreuzschmerzen liegen nur Studien mit intravenös verabreichtem Magnesium vor. Aufgrund der vielversprechenden Wirkung ist die Einnahme jedoch auch bei Rückenschmerzen einen Versuch wert.
Dosierung und Einnahmeempfehlung
Mikronährstoff-Experten empfehlen bei Rückenschmerzen meist für vier bis acht Wochen 300 bis 600 Milligramm Magnesium – entweder als Magnesiumoxid oder als Magnesiumcitrat. Ab 300 Milligramm pro Tag kann es je nach individueller Empfindlichkeit zu Durchfall kommen. Dann sollte die Dosis über den ganzen Tag verteilt werden.
Magnesium kann zu oder zwischen den Mahlzeiten eingenommen werden. Für eine gute Magenverträglichkeit empfiehlt sich jedoch die Einnahme zum Essen.
Magnesiumpräparate enthalten verschiedene Magnesiumverbindungen mit unterschiedlichen Eigenschaften. Wichtige Informationen zu diesen Verbindungen, ihren Anwendungsgebieten sowie ihren Vor- und Nachteilen erhalten Sie hier.
Info
Magnesium hilft nicht nur gegen Rückenschmerzen: Auch Menschen, die an einer Fibromyalgie und den damit verbundenen Muskel- und Gelenkschmerzen leiden, können von der Einnahme des Mineralstoffs profitieren.
Bestimmung des Magnesiumspiegels
Wenn dauerhaft über 250 Milligramm Magnesium pro Tag eingenommen werden, sollte der Magnesiumspiegel überwacht werden. Um einen Mangel festzustellen, wird im Labor der Magnesiumspiegel im Vollblut bestimmt. Es enthält neben dem Blutserum auch alle roten Blutzellen. Das ist wichtig, da auch bei einem normalen Serum-Magnesiumspiegel die Zellen mit Magnesium unterversorgt sein können. Der normale Magnesiumwert im Vollblut liegt zwischen 1,38 und 1,50 Millimol pro Liter.
Magnesium: zu beachten bei Nierenschwäche und Medikamenten
Bei chronischen Nierenerkrankungen sollte man Magnesium nicht zusätzlich über Präparate einnehmen, da geschwächte Nieren es nicht vollständig ausscheiden können.
Magnesium kann die Wirkung einiger Medikamente herabsetzen, da es sich mit ihnen verbindet und sie so unwirksam macht. Hierzu zählen Antibiotika, vor allem Gyrasehemmer (Ciprofloxacin (wie Ciloxan®, Ciprobay®), Enoxacin (wie Enoxor®)) und Tetrazykline (Tetracyclin (wie Achromycin®, Supramycin®), Doxycyclin (wie Supracyclin®, Vibramycin®)) sowie Medikamente gegen Osteoporose (Bisphosphonate wie Pamidronat (Aredia®) und Risedronat (Actonel®)). Achten Sie auf einen Einnahmeabstand von mindestens zwei Stunden.
Omega-3-Fettsäuren wirken entzündungshemmend
Wirkweise von Omega-3-Fettsäuren
Mehrere Studien haben gezeigt, dass Omega-3-Fettsäuren Nacken- und Rückenschmerzen, aber auch andere chronische Schmerzen wie Gelenkschmerzen bei Arthrose oder Regelschmerzen lindern können. Ihre Wirkung ist darauf zurückzuführen, dass sie die Bildung bestimmter Schmerzbotenstoffe unterdrücken, die die Zellen des Immunsystems im Rahmen einer Entzündungsreaktion freisetzen.
Die Wirkung von Omega-3-Fettsäuren bei entzündlichen Zuständen ist insgesamt gut mit Studien untermauert. Zum Thema Rückenschmerzen wären mehr Studien wünschenswert. Allerdings gibt es erste Hinweise: Omega-3-Fettsäuren können bei Rückenschmerzen nicht nur die Wirkung von Schmerzmitteln unterstützen. In wissenschaftlichen Studien konnten Betroffene durch die Einnahme von Omega-3-Fettsäuren oftmals sogar die Einnahme von Schmerzmitteln senken oder ganz darauf verzichten.
Außerdem scheinen Omega-3-Fettsäuren die Aktivität des sogenannten sympathischen Nervensystems abzuschwächen. Dieses steuert unwillkürliche Vorgänge wie die Herzfrequenz und den Blutdruck oder die Durchblutung der Organe. Eine Aktivierung des sympathischen Nervensystems (zum Beispiel bei Aufregung, Stress oder Anstrengung) kann den Schmerz dann zusätzlich verstärken. So dämpfen Omega-3-Fettsäuren die Alarmreaktionen des Körpers. Studien zufolge senken Sie auch bei ängstlichen und depressiven Patienten die Schmerzen.
Dosierung und Einnahmeempfehlung
Bei einer Dosierung von 1.200 bis 2.700 Milligramm pro Tag können Omega-3-Fettsäuren wissenschaftlichen Studien zufolge Schmerzen wirksam und ohne wesentliche Nebenwirkungen verringern. Sinnvoll ist ein höherer EPA-Gehalt (mindestens 800 Milligramm), da EPA stärker entzündungshemmend wirkt.
Omega-3-Fettsäuren können dauerhaft eingenommen werden: Eine Studienauswertung deutet darauf hin, dass das Risiko für Rückenschmerzen bei einer guten Versorgung geringer ist.
Damit sie am besten vom Darm in das Blut gelangen, ist es ratsam, Omega-3-Fettsäuren zum Essen einzunehmen.
Tipp
Omega-3-Fettsäuren sind vor allem in Fisch und vielen pflanzlichen Ölen enthalten, etwa in Leinöl oder Walnussöl. EPA kommt jedoch nur in Meeresprodukten vor. Eine pflanzliche Alternative zu Fisch ist Algenöl.
Bei Nahrungsergänzungsmitteln, die Fischöl enthalten, ist eine gute Qualität besonders wichtig. Minderwertige, nicht gereinigte Präparate können Rückstände enthalten, die die Wirksamkeit der Omega-3-Fettsäuren verringern und dem Organismus Schaden zufügen.
Der Omega-3-Index gibt Aufschluss über die Versorgung mit Omega-3-Fettsäuren
Ob der Körper ausreichend mit Omega-3-Fettsäuren versorgt ist, lässt sich mithilfe des sogenannten Omega-3-Index ermitteln. Dabei misst das Labor den Anteil der Omega-3-Fettsäuren in den roten Blutkörperchen. Normalerweise liegt der gemessene Wert zwischen fünf und acht Prozent, bei einer idealen Versorgung sogar über acht Prozent. Das bedeutet, dass mehr als acht von 100 Fettsäuren in den roten Blutkörperchen Omega-3-Fettsäuren sind. Eine Unterversorgung liegt vor, wenn der Wert unter fünf Prozent sinkt.
Omega-3-Fettsäuren: zu beachten bei Erkrankungen, Einnahme von Medikamenten und vor Operationen
Omega-3-Fettsäuren haben blutverdünnende Eigenschaften. Bei einer Gerinnungsstörung oder vor Operationen sollte mit dem Arzt abgeklärt werden, ob die Fettsäuren eingesetzt werden dürfen.
Menschen mit einer akuten Leber-, Gallen- oder Bauchspeicheldrüsenentzündung sollten keine Omega-3-Fettsäuren einnehmen. Eine Rücksprache gilt auch bei bestimmten Herzrhythmusstörungen (Vorhofflimmern). Hier sollten Omega-3-Fettsäuren tendenziell unter 1.000 Milligramm dosiert werden.
Ab einer Dosierung von 1.000 Milligramm könnten Omega-3-Fettsäuren die Wirkung von blutverdünnenden Medikamenten verstärken. Hierzu zählen zum Beispiel Cumarin-Derivate wie Phenprocoumon (Marcumar®) und Warfarin (Coumadin®) sowie Acetylsalicylsäure (ASS, Aspirin®), Heparin (Clexane®) oder die neuen oralen Antikoagulantien (NOAK) wie Apixaban (Eliquis®) oder Rivaroxaban (Xarelto®). Besprechen Sie daher die Einnahme mit dem Arzt: Er kann die Blutgerinnungszeit (Quick-Wert) kontrollieren und die Dosis der Medikamente senken, wenn nötig.
Möglicherweise senken Omega-3-Fettsäuren den Blutzucker. Daher sollten Diabetiker, die Medikamente einnehmen, ihre Blutzuckerwerte zu Beginn der Einnahme häufiger kontrollieren, um eine Unterzuckerung zu vermeiden. Eventuell ist eine Anpassung der Medikamente nötig.

Vitamin D lindert Schmerzen
Wirkweise von Vitamin D
Studien zeigen, dass Vitamin D zur Linderung von Schmerzen beitragen kann. Warum das so ist, wissen Forscher noch nicht. Experten gehen davon aus, dass Vitamin D an verschiedenen Prozessen beteiligt ist, denen eine Schutzwirkung gegen chronische Schmerzen zugeschrieben wird:
- Es hemmt die Bildung bestimmter Schmerzbotenstoffe.
- Vitamin D reguliert die Aktivität von Nervenzellen und verringert die Bildung von Molekülen, die diese Zellen überempfindlich gegenüber bestimmten Schmerzreizen werden lassen.
- Daneben beeinflusst es das Immunsystem, das eine wichtige Rolle bei Entzündungen und den damit verbundenen Schmerzen spielt.
- Es senkt oxidativen Stress in der Muskulatur an der Wirbelsäule. Oxidativer Stress ist oft Grundlage von entzündlichen und schmerzhaften Reaktionen.
Untersuchungen belegen, dass viele Menschen, die an chronischen Schmerzen leiden, nicht optimal mit Vitamin D versorgt sind. Erste Studiendaten belegen außerdem die lindernde Wirkung von Vitamin-D-Präparaten bei Muskel-Skelettschmerzen sowie Schmerzen im unteren Rücken (Kreuzschmerzen).
Dosierung und Einnahmeempfehlung
Die Dosierung von Vitamin D sollte sich im Idealfall nach den Vitamin-D-Werten im Blut richten, die sich mittels einer Blutuntersuchung bestimmen lassen. Anhand der Werte kann der Arzt oder Mikronährstoff-Experte über die geeignete Dosierung von Vitamin D entscheiden. Bei einem akuten Vitamin-D-Mangel müssen wesentlich höhere Vitamin-D-Mengen eingesetzt werden.
Falls Sie Ihre Vitamin-D-Werte nicht kennen, können Sie bei Rückenschmerzen täglich etwa 1.500 bis 2.000 Internationale Einheiten Vitamin D einnehmen, um Ihre Beschwerden zu lindern. Weitere Informationen zur richtigen Dosierung finden Sie im Artikel zu Vitamin D.
Da Vitamin D ein fettlösliches Vitamin ist, sollte es zum Essen genommen werden. Das Fett aus den Lebensmitteln unterstützt die Aufnahme im Darm.
Einen Vitamin-D-Mangel im Labor feststellen
Das Labor misst, wie viel Vitamin D im Blutserum enthalten ist, also in der Blutflüssigkeit ohne Blutzellen. Ideal sind Werte von 40 bis 60 Nanogramm pro Milliliter. Das entspricht 100 bis 150 Nanomol pro Liter. Es empfiehlt sich, den Vitamin-D-Spiegel mindestens zweimal pro Jahr kontrollieren zu lassen.
Expertenwissen
Bei einer langfristigen hoch dosierten Anwendung sollte auch der Serum-Calciumspiegel im Abstand von drei bis sechs Monaten bestimmt werden. Bei einer Vitamin-D-bedingten Hypercalcämie liegen die Calcidiol-Spiegel über 88 Nanogramm pro Milliliter (ng/ml).
Vitamin D: zu beachten bei Erkrankungen und Einnahme von Medikamenten
Personen mit Nierenerkrankungen sollten Vitamin D nicht ohne Rücksprache mit dem Arzt einnehmen: Sie haben einen gestörten Mineralstoffhaushalt und manchmal zu hohe Calciumspiegel im Blut. Da Vitamin D die Calciumaufnahme im Darm fördert, können die Calciumspiegel zu stark ansteigen. Auch Personen mit Nierensteinen (calciumhaltige Steine) müssen aufpassen.
Bei der entzündlichen Bindegewebserkrankung Sarkoidose (Morbus Boeck) sollte Vitamin D nur unter ärztlicher Kontrolle eingenommen werden. Betroffene haben häufig zu hohe Calciumspiegel. Gleiches gilt bei einer Überfunktion der Nebenschilddrüse, Pankreatitis und einem gestörten Phosphathaushalt.
Eine Kontrolle der Calciumwerte gilt auch bei Einnahme von Entwässerungsmedikamenten aus der Gruppe der Thiazide: Sie hemmen die Calciumausscheidung über die Niere. Beispiele sind: Disalunil®, Esidrix®, Inda Puren®, Sicco® oder Aquaphor®.
Methylsulfonylmethan wirkt entzündungshemmend und schützt vor freien Radikalen
Wirkweise von Methylsulfonylmethan
Methylsulfonylmethan (MSM) unterstützt das Immunsystem, wirkt entzündungshemmend und trägt als Antioxidans dazu bei, aggressive Sauerstoffverbindungen, die sogenannten Sauerstoffradikale, abzufangen. Diese sind hochreaktiv und können Zellen und Gewebe schädigen. Folgen sind Schmerzzustände. Erste hochwertige wissenschaftliche Studien deuten darauf hin, dass MSM Schmerzen lindern kann, die durch die Abnutzung der Gelenke entstehen.
Der Einsatz von MSM bei Schmerzzuständen ist eine Behandlungsmöglichkeit. Im Vergleich zu den anderen Mikronährstoffen liegen hierzu bisher die wenigsten praktischen Untersuchungen vor.
Dosierung und Einnahmeempfehlung
In wissenschaftlichen Studien mit Schmerzpatienten wurde MSM in einer Dosierung von 1.500 bis 6.000 Milligramm pro Tag über einen Zeitraum von 16 Wochen eingesetzt. Die Behandlung führte zu einer deutlichen Schmerzlinderung. Daher empfehlen Mikronährstoff-Experten grundsätzlich zur Schmerzsenkung mindestens 1.500 Milligramm MSM pro Tag.
Idealerweise sollte MSM zusammen mit einer Mahlzeit eingenommen werden. So ist es besser verträglich für den Magen.
MSM: zu beachten bei Schwangerschaft und während der Stillzeit
Für Frauen in der Schwangerschaft und stillende Mütter liegen keine hinreichenden Daten zur Sicherheit vor. Die Einnahme sollte bei ihnen kritisch abgewogen und mit einem Arzt abgesprochen werden.
Resveratrol hemmt Schmerz- und Entzündungsreaktionen
Wirkweise von Resveratrol
Der Pflanzenstoff Resveratrol wirkt entzündungshemmend und schmerzlindernd: Er hemmt ähnlich wie Schmerzmittel bestimmte Enzyme, die Schmerz- und Entzündungsreaktionen in Gang setzen Zudem vermuten Forscher, dass Resveratrol die Nerven- und Muskelzellen schützt.
Tierstudien und erste positive Studien an Menschen mit Gelenkschmerzen durch Arthrose oder rheumatoide Arthritis liegen vor. Es könnte die klassische Therapie verbessern. Resveratrol verringerte außerdem bei Frauen in den Wechseljahren allgemeine Schmerzen und verbesserte insgesamt das Wohlbefinden.
Daten zu Patienten mit Rückenschmerzen gibt es noch nicht. Aufgrund seiner Wirkungen kann Resveratrol aber möglicherweise auch Rückenschmerzen lindern – vor allem, wenn sie durch abgenutzte Gelenke (Arthrose) hervorgerufen werden oder Entzündungen auftreten.
Dosierung und Einnahmeempfehlung
In einer ersten Studie waren täglich 150 Milligramm Resveratrol wirksam. Bei Rückenschmerzen empfehlen Mikronährstoff-Experten deshalb die Ergänzung von 100 bis 200 Milligramm Resveratrol pro Tag. Für eine gute Magenverträglichkeit ist es ratsam, Präparate mit Resveratrol zum Essen einzunehmen.
Info
Darüber hinaus wirken weitere Pflanzenstoffe schmerzlindernd, zum Beispiel aus Weidenrinden-Extrakt. Laut einer Studienübersicht reduzierten 120 bis 240 Milligramm des aktiven Inhaltsstoffs Salicin Rückenschmerzen. Weidenrinde wird in der Therapieleitlinie zur Behandlung nicht spezifischer Kreuzschmerzen genannt. Präparate sind daher einen Versuch wert. Außerdem könnten Curcumin und Teufelskralle helfen. Genaue Dosierungsempfehlungen können aber noch nicht gemacht werden.
Resveratrol: zu beachten in der Schwangerschaft und Stillzeit sowie bei Medikamenteneinnahme
Zur Einnahme von Resveratrol in der Schwangerschaft und Stillzeit liegen keine ausreichenden Studien vor. Präparate sollten daher nur nach Rücksprache mit dem Arzt eingesetzt werden.
Resveratrol vermindert die Blutgerinnung. Es ist möglich, dass es die Wirkung von blutverdünnenden Medikamenten verstärkt, weshalb die Einnahme dann mit dem Arzt besprochen werden sollte. Er kann zum Beispiel die Blutgerinnungszeit kontrollieren (Quick-Wert) und die Dosierung entsprechend anpassen. Zu den Blutverdünnern zählen Acetylsalicylsäure (Aspirin®), Clopidogrel (Plavix®, Iscover®), Diclofenac (Voltaren®), Ibuprofen (Neuralgin®), Naproxen (Dolormin®), Dalteparin (Fragmin®), Heparin (Thrombophob®, Vetren®) und Warfarin (Coumadin®).
Dosierungen auf einen Blick
Mikronährstoffempfehlung pro Tag bei Rückenschmerzen | |
|---|---|
Vitamine | |
Vitamin B1 | 5 bis 10 Milligramm (mg) |
Vitamin B6 | 5 bis 15 Milligramm |
Vitamin B12 | 150 bis 250 Mikrogramm (µg) |
Vitamin D | 1.500 bis 2.000 Internationale Einheiten (IE) (auch abhängig vom Spiegel) |
Mineralstoffe | |
Magnesium | 300 bis 600 Milligramm |
Sonstige Nährstoffe | |
Omega-3-Fettsäuren | 1.200 bis 2.700 Milligramm (mindestens 800 Milligramm EPA) |
Methylsulfonylmethan (MSM) | 1.500 bis 6.000 Milligramm |
Resveratrol | 100 bis 200 Milligramm |
Sinnvolle Laboruntersuchungen auf einen Blick
Sinnvolle Blutuntersuchungen bei Rückenschmerzen | |
|---|---|
Normalwerte | |
Vitamin B12 | 300 bis 900 Pikogramm pro Millimeter (pg/ml) oder Holotranscobalamin über 54 Pikomol pro Liter (pmol/l) |
Magnesium | 1,38 bis 1,50 Millimol pro Liter (mmol/l) in Vollblut |
Omega-3-Index | 5 bis 8 Prozent (%) (besser über 8 Prozent) |
Vitamin D | 40 bis 60 Nanogramm pro Milliliter (ng/ml) oder 100 bis 150 Nanomol pro Liter (nmol/l) |
Unterstützung von Medikamenten mit Mikronährstoffen
Nebenwirkungen von Schmerzmitteln dämpfen
Mikronährstoffe können die Wirkung von Schmerzmitteln verbessern oder Nebenwirkungen verringern.
Paracetamol (zum Beispiel Paracetamol-ratiopharm®, Paracetamol STADA®, Paracetamol Sandoz®) ist zwar frei in der Apotheke erhältlich, es ist jedoch bei Rückenschmerzen nur in Ausnahmefällen zu empfehlen. Da Paracetamol in hoher Dosierung Leberschäden verursachen kann, sollte es möglichst niedrig dosiert werden. Während einer Paracetamol-Behandlung können bestimmte Mikronährstoffe (wie zum Beispiel N-Acetylcystein) zu einem wirksamen Leberschutz beitragen. Pro Tag werden 150 Milligramm N-Acetylcystein empfohlen.
Acetylsalicylsäure (Aspirin®, ASS-ratiopharm®, ASS Sandoz®) kann in der Magenschleimhaut einen Vitamin-C-Mangel auslösen. Vitamin C ist ein wichtiges Antioxidans, das die Magenschleimhaut vor dem Einfluss freier Sauerstoffradikale schützt. Eine Behandlung mit Acetylsalicylsäure in Verbindung mit Vitamin C kann einem Mangel vorbeugen. Laut Vorstudien entstanden weniger Schäden an der Magenschleimhaut, was die Verträglichkeit des Schmerzmittels verbesserte. Empfehlenswert ist eine Dosis von bis zu 1.000 Milligramm pro Tag.
Entzündungslindernde Schmerzmittel (nicht steroidale Antirheumatika) verstärken
Verschiedene hochwertige Studien zeigen, dass B-Vitamine wie zum Beispiel Vitamin B12 die Wirkung von nicht steroidalen Antirheumatika, insbesondere Diclofenac, verbessern und zu einer stärkeren Schmerzlinderung beitragen können. Da nicht steroidale Antirheumatika zudem die Aufnahme von Vitamin B12 und Folsäure im Darm hemmen können, ist eine erhöhte Zufuhr dieser Vitamine sinnvoll, um einem Mangel vorzubeugen. Die empfohlene Dosierung beträgt 250 bis 1.000 Mikrogramm für Vitamin B12, 50 bis 100 Milligramm für Vitamin B1 und Vitamin B6 sowie 400 bis 1.000 Mikrogramm Folsäure pro Tag.
Aufgrund seiner entzündungshemmenden Eigenschaften unterstützt auch Vitamin E die schmerzlindernde Wirkung der nicht steroidalen Antirheumatika. Vitamin E sollte dafür in einer Dosierung von 65 bis 130 Milligramm pro Tag eingenommen werden.
Die Wirksamkeit MSM bei Rückenschmerzen in Kombination mit einem nicht steroidalen Antirheumatikum wird derzeit untersucht.
Dosierungen auf einen Blick
Mikronährstoffempfehlung am Tag bei Einnahme von nicht steroidalen Antirheumatika (NSAR) und Paracetamol | |
|---|---|
N-Acetylcystein | 150 Milligramm (mg) bei Paracetamol |
Vitamin C | bis 1.000 Milligramm bei NSAR |
Vitamin E | 65 bis 130 Milligramm bei NSAR |
Vitamin B12 | 250 bis 1.000 Mikrogramm (µg) bei Diclofenac |
Vitamin B6 | 50 bis 100 Milligramm bei Diclofenac |
Vitamin B1 | 50 bis 100 Milligramm bei Diclofenac |
Folsäure | 400 bis 1.000 Mikrogramm bei Diclofenac |
Zusammenfassung
Rückenschmerzen lassen sich mit Mikronährstoffen wirksam lindern. B-Vitamine tragen zum Beispiel zur Reparatur und Heilung von gereizten und geschädigten Nervenzellen bei und verbessern ihre Funktionsfähigkeit. Vitamin D, Omega-3-Fettsäuren, Methylsulfonylmethan (MSM) und der Pflanzenstoff Resveratrol wirken entzündungshemmend und verringern die Bildung von Schmerzbotenstoffen.
Ein weiterer wichtiger Beitrag, den Mikronährstoffe wie Magnesium und B-Vitamine zur Schmerzlinderung leisten, besteht darin, dass sie die Nervenzellen unempfindlicher gegenüber Schmerzreizen werden lassen. Diese Überempfindlichkeit ist ein wichtiger Grund dafür, dass akute Rückenschmerzen chronisch werden können.
Doch Mikronährstoffe lindern nicht nur Schmerzen: Insbesondere die B-Vitamine verstärken zusätzlich die Wirkung von Schmerzmitteln wie Diclofenac. So profitieren viele Patienten durch die Einnahme von Mikronährstoffen von einem verringerten Bedarf an Schmerzmedikamenten. Daneben hilft N-Acetylcystein bei der Entgiftung des Körpers von Paracetamol, während Vitamin C Acetylsalicylsäure für den Magen verträglicher macht.
Verzeichnis der Studien und Quellen
Abdulrazaq, M. et al. (2017): Effect of ω-3 polyunsaturated fatty acids on arthritic pain: A systematic review. Nutrition. 2017; 39-40: 57-66. https://www.ncbi.nlm.nih.gov/pubmed/28606571, abgerufen am 01.03.2018.
Bagis, S. et al. (2013): Is magnesium citrate treatment effective on pain, clinical parameters and functional status in patients with fibromyalgia? Rheumatol Int. 2013; 33(1): 167-72. https://www.ncbi.nlm.nih.gov/pubmed/22271372, abgerufen am 01.03.2018.
Banerjee, S. et al. (2017): Magnesium as an alternative or adjunct to opioids for migraine and chronic pain: A review of the clinical effectiveness and guidelines. Canadian Agency for Drugs and Technologies in Health. 2017. https://www.ncbi.nlm.nih.gov/pubmedhealth/PMH0097826/, abgerufen am 01.03.2018.
Biesaklsi, H.K. (2016): Vitamine und Minerale. Indikation, Diagnostik, Therapie. Georg Thieme Verlag Stuttgart New York.
Biesalski, H. K. et al. (2010): Ernährungsmedizin. 4. Aufl. Georg Thieme Verlag Stuttgart.
Buesing, S. et al. (2019): Vitamin B12 as a Treatment for Pain. Pain Physician 2019 Jan;22(1):E45-E52. https://pubmed.ncbi.nlm.nih.gov/30700078/, abgerufen am: 14.09.2022.
Brüggemann, G. et al. (1990): Results of a double-blind study of diclofenac + vitamin B1, B6, B12 versus diclofenac in patients with acute pain of the lumbar vertebrae. A multicenter study. Klin Wochenschr. 1990; 68(2): 116-20. https://www.ncbi.nlm.nih.gov/pubmed/2138684, abgerufen am 01.03.2018.
Bundesärztekammer (BÄK), Kassenärztliche Bundesvereinigung (KBV), Arbeitsgemeinschaft der Wissenschaftlichen Medizinischen Fachgesellschaften (AWMF). Nationale VersorgungsLeitlinie Nicht spezifischer Kreuzschmerz – Langfassung, 2. Auflage. Version 1. 2017. http://www.leitlinien.de/mdb/downloads/nvl/kreuzschmerz/kreuzschmerz-2aufl-vers1-lang.pdf, abgerufen am 01.03.2018.
Bundesärztekammer (BÄK), Kassenärztliche Bundesvereinigung (KBV), Arbeitsgemeinschaft der Wissenschaftlichen Medizinischen Fachgesellschaften (AWMF). PatientenLeitlinie zur Nationalen VersorgungsLeitlinie Kreuzschmerz. 2. Auflage. Version 1. 2017. http://www.awmf.org/uploads/tx_szleitlinien/nvl-007p_S3_Kreuzschmerz_2017-11.pdf, abgerufen am 01.03.2018.
Calder, P.C. (2013): Omega-3 polyunsaturated fatty acids and inflammatory processes: nutrition or pharmacology? Br J Clin Pharmacol. 2013; 75(3):645-62. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC3575932/pdf/bcp0075-0645.pdf, abgerufen am 01.03.2018.
Calderon-Ospina, C. A. et al. (2020): Effect of Combined Diclofenac and B Vitamins (Thiamine, Pyridoxine, and Cyanocobalamin) for Low Back Pain Management: Systematic Review and Meta-analysis. Pain Med 2020 Apr 1;21(4):766-81. https://pubmed.ncbi.nlm.nih.gov/31529101/, abgerufen am: 14.09.2022.
Casser, H.R. et al. (2016): Rückenschmerzen und Nackenschmerzen. Interdisziplinäre Diagnostik und Therapie, Versorgungspfade, Patientenedukation, Begutachtung, Langzeitbetreuung. Springer Verlag Berlin Heidelberg.
Chrubasik, S. (2004): Wirksamkeit pflanzlicher Schmerzmittel am Beispiel des Teufelskrallenwurzelextrakts [Devil's claw extract as an example of the effectiveness of herbal analgesics]. Orthopade 2004 Jul;33(7):804-8. https://pubmed.ncbi.nlm.nih.gov/15150687/, abgerufen am 14.09.2022.
Cortes, M.L. et al. (2013): Therapy with omega-3 fatty acids for patients with chronic pain and anxious and depressive symptoms. Rev Dor. São Paulo, 2013 jan-mar;14(1):48-51. http://www.scielo.br/pdf/rdor/v14n1/en_v14n1a12.pdf, abgerufen am 6.3.2018.
Crawford, P. et al. (2019): Methylsulfonylmethane for treatment of low back pain: A safety analysis of a randomized, controlled trial. Complement Ther Med 2019 Aug;45:85-88. https://pubmed.ncbi.nlm.nih.gov/31331587/, abgerufen am: 14.09.2022.
Dammann, H.G. et al. (2004): Effects of buffered and plain acetylsalicylic acid formulations with and without ascorbic acid on gastric mucosa in healthy subjects. Aliment Pharmacol Ther. 2004; 19(3): 367-74. https://www.ncbi.nlm.nih.gov/pubmed/14984384, abgerufen am 01.03.2018.
Debbi, E.M. et al. (2011): Efficacy of methylsulfonylmethane supplementation on osteoarthritis of the knee: a randomized controlled study. BMC Complement Altern Med. 2011; 11:50. https://www.ncbi.nlm.nih.gov/pubmed/21708034/, abgerufen am 01.03.2018.
Dobolyi, A. et al. (2011): Uridine Function in the Central Nervous System. Curr Top Med Chem. 2011;11(8):1058-67. https://pubmed.ncbi.nlm.nih.gov/21401495/
Dzik, K. et al. (2018): Vitamin D supplementation attenuates oxidative stress in paraspinal skeletal muscles in patients with low back pain. Eur J Appl Physiol. 2018; 118(1): 143-151. https://www.ncbi.nlm.nih.gov/pubmed/29143122, abgerufen am 01.03.2018.
Elsen, A. et al. (2014): Orthopädie und Unfallchirurgie für Studium und Praxis. Medizinische Verlags- und Informationsdienste Breisach.
Gazoni, F.M. et al. (2016): B complex vitamins for analgesic therapy. Rev Dor. 2016; 17(1): 52-6. http://www.scielo.br/pdf/rdor/v17n1/en_1806-0013-rdor-17-01-0052.pdf, abgerufen am 01.03.2018.
Geller, M. et al. (2016): Comparison of the action of diclofenac alone versus diclofenac plus B vitamins on mobility in patients with low back pain. J Drug Assess. 2016; 5(1):1-3. https://www.ncbi.nlm.nih.gov/pubmed/27785373, abgerufen am 01.03.2018.
Gendelman, O. et al. (2015): A randomized double-blind placebo-controlled study adding high dose vitamin D to analgesic regimens in patients with musculoskeletal pain. Lupus. 2015; 24(4-5): 483-89. https://www.ncbi.nlm.nih.gov/pubmed/25801891, abgerufen am 01.03.2018.
Gesellschaft für Interventionen an der Wirbelsäule e.V. (GIW). http://g-i-w.net/giw-fuer-patienten/krankheitsbilder/schmerzen-des-sympathisches-nervensystem/, abgerufen am 01.03.2018.
Ghai, B. et al. (2017): Vitamin D supplementation in patients with chronic low back pain: An open label, single arm clinical trial. Pain Physician. 2017; 20(1): E99-105. https://www.ncbi.nlm.nih.gov/pubmed/28072801, abgerufen am 01.03.2018.
Goldberg, R.J. et al. (2007): A meta-analysis of the analgesic effects of omega-3 polyunsaturated fatty acid supplementation for inflammatory joint pain. DARE Reviews. https://www.ncbi.nlm.nih.gov/pubmedhealth/PMH0024571/, abgerufen am 01.03.2018.
Gröber, U. (2011): Mikronährstoffe. Metabolic Tuning – Prävention – Therapie. 3. Aufl. Wissenschaftliche Verlagsgesellschaft mbH Stuttgart.
Gröber, U. (2014): Arzneimittel und Mikronährstoffe – Medikationsorientierte Supplementierung. 3. Aufl. Wissenschaftliche Verlagsgesellschaft Stuttgart.
Guo, J. et al. (2019). Effects of resveratrol in the signaling of neuropathic pain involving P2X3 in the dorsal root ganglion of rats. Acta Neurol Belg. 2019 Apr 15. https://link.springer.com/article/10.1007/s13760-019-01126-2
Haag, P. et al. (2016): Gynäkologie und Urologie für Studium und Praxis. Medizinische Verlags- und Informationsdienste Breisach.
Julian, T. et al. (2020): B12 as a Treatment for Peripheral Neuropathic Pain: A Systematic Review. Nutrients 2020 Jul 25;12(8):2221. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC7468922/, abgerufen am: 14.09.2022.
Kim, L.S. et al. (2006): Efficacy of methylsulfonylmethane (MSM) in osteoarthritis pain of the knee: a pilot clinical trial. Osteoarthritis Cartilage. 2006; 14(3):286-94. https://www.ncbi.nlm.nih.gov/pubmed/16309928; abgerufen am 01.03.2018.
Khojah, H. et al. (2018): Resveratrol as an Effective Adjuvant Therapy in the Management of Rheumatoid Arthritis: A Clinical Study. Clin Rheumatol. 2018 Aug;37(8):2035-2042. https://pubmed.ncbi.nlm.nih.gov/29611086/
Kragstrup, T.W. et al. Vitamin D supplementation for patients with chronic pain. Scand J Prim Health Care. 2011; 29(1): 4-5. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC3347929/, abgerufen am 01.03.2018.
Knutsen, K.V. et al. (2010): Vitamin D status in patients with musculoskeletal pain, fatigue and headache: A cross-sectional descriptive study in a multi-ethnic general practice in Norway. Scand J Prim Health Care. 2010; 28(3): 166-71. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC3442332/pdf/pri-28-166.pdf, abgerufen am 01.03.2018.
Laino, C. (2017): The use of omega-3-PUFAs in pain therapy. J of Pharmacol & Clin Res. 2017; 3(2): JPCR.MS.ID.555610 (2017). https://juniperpublishers.com/jpcr/pdf/JPCR.MS.ID.555610.pdf, abgerufen am 01.03.2018.
Lamoria, M. et al. (2016): The role of NMDA receptors in neurophysiology of pain and modulation. Natl J Integr Res Med. 2016; 7(1): 1-6. http://www.scopemed.org/?mno=221276, abgerufen am 01.03.2018.
Lee, Y.H. et al. (2012): Omega-3 polyunsaturated fatty acids and the treatment of rheumatoid arthritis: a meta-analysis. Arch Med Res. 2016; 43(5): 356-62. https://www.ncbi.nlm.nih.gov/pubmed/22835600, abgerufen am 01.03.2018.
Lopes, C.M. et al. (2013): Therapy with omega-3 fatty acids for patients with chronic pain and anxious and depressive symptoms. Rev Dor. 2013; 14(1): 48-51. http://www.scielo.br/pdf/rdor/v14n1/en_v14n1a12.pdf, abgerufen am 01.03.2018.
Machado, G.C. et al. (2015): Efficacy and safety of paracetamol for spinal pain and osteoarthritis: systematic review and meta-analysis of randomized placebo controlled trials. BMJ. 2015; 350:h1225. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC4381278/#ref52, abgerufen am 01.03.2018.
Magana-Villa, M.C. (2013): B-vitamin mixture improves the analgesic effect of diclofenac in patients with osteoarthritis: a double blind study. Drug Res (Stuttg). 2013; 63(6): 289-92. https://www.ncbi.nlm.nih.gov/pubmed/23526240, abgerufen am 01.03.2018.
Maroon, J.C. et al. (2006): Omega-3 fatty acids (fish oil) as an anti-inflammatory: an alternative to nonsteroidal anti-inflammatory drugs for disogenic pain. Surg Neurol. 2006; 65(4): 326-31. https://www.ncbi.nlm.nih.gov/pubmed/16531187, abgerufen am 01.03.2018.
Marouf, B. et al. (2018): Resveratrol Supplementation Reduces Pain and Inflammation in Knee Osteoarthritis Patients Treated With Meloxicam: A Randomized Placebo-Controlled Study. J Med Food. 2018 Aug 30. https://pubmed.ncbi.nlm.nih.gov/30160612/
Martin, K.R. et al. (2017): Is there a role for vitamin D in the treatment of chronic pain? Ther Adv Musculoskelet Dis. 2017; 9(6): 131-35. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC5466150/, abgerufen am 01.03.2018.
MedlinePlus (2022): Devil's Claw. https://medlineplus.gov/druginfo/natural/984.html, abgerufen am: 14.09.2022.
Mibelli, M.A. et al. (2009): Diclofenac plus B vitamins versus diclofenac monotherapy in lumbago: the DOLOR study. Curr Med Res Opin. 2009; 25(11): 2589-99. https://www.ncbi.nlm.nih.gov/pubmed/19731994, abgerufen am 01.03.2018.
Mibielli, M.A. et al. (2010): Treatment of Acute, Non-Traumatic Pain Using a Combination of Diclofenac-Cholestyramine, Uridine Triphosphate, Cytidine Monophosphate, and Hydroxycobalamin. Proc West Pharmacol Soc. 2010;53:5-12. https://pubmed.ncbi.nlm.nih.gov/22128442/
Negrão, L. et al. (2014): Effect of the Combination of Uridine Nucleotides, Folic Acid and Vitamin B12 on the Clinical Expression of Peripheral Neuropathies. Pain Manag 2014 May;4(3):191-6. https://pubmed.ncbi.nlm.nih.gov/24835269/, abgerufen am: 14.09.2022.
Negrão, L. & Nunes, P. (2016): Portuguese Group for the Study of Peripheral Neuropathy. Uridine monophosphate, folic acid and vitamin B12 in patients with symptomatic peripheral entrapment neuropathies. Pain Manag 2016;6(1):25-9. https://pubmed.ncbi.nlm.nih.gov/26679082/, abgerufen am: 14.09.2022.
Oltean, H. et al. (2014): Herbal medicine for low-back pain. Cochrane Database Syst Rev 2014 Dec 23;2014(12):CD004504. https://pubmed.ncbi.nlm.nih.gov/25536022/, abgerufen am: 14.09.2022.
Pohle, T. et al. (2001): role of reactive oxygen metabolites in aspirin-induced gastric damage in humans: gastroprotection by vitamin C. Aliment Pharmacol Ther. 2001; 15(5): 677-87. https://www.ncbi.nlm.nih.gov/pubmed/11328262, abgerufen am 01.03.2018.
Ponce-Monter, H.A. et al. (2012): Effect of diclofenac with B vitamins on the treatment of acute pain originated by lower-limb fracture and surgery. Pain Res Treat. 2012; 2012:104782. https://www.hindawi.com/journals/prt/2012/104782/, abgerufen am 01.03.2018.
Prego-Dominguez, J. et al. (2016): Polyunsaturated fatty acids and chronic pain: A systematic review and meta-analysis. Pain Physician. 2016; 19(8): 521-535. https://www.ncbi.nlm.nih.gov/pubmed/27906932. abgerufen am 01.03.2018.
Roffe, C. et al. (2002): Randomised, cross-over, placebo controlled trial of magnesium citrate in the treatment of chronic persistent leg cramps. Med Sci Monit. 2002 May;8(5):CR326-30. https://www.ncbi.nlm.nih.gov/pubmed/12011773. abgerufen am 7.3.2018.
Schulz, H.U. et al. (2004): Effects of acetylsalicylic acid on ascorbic acid concentration in plasma, gastric mucosa, gastric juice and urin – a double-blind study in healthy subjects. Int J Clin Pharmacol Ther. 2004; 42(9): 481-7. https://www.ncbi.nlm.nih.gov/pubmed/15487806, abgerufen am 01.03.2018.
Shapiro, H. (2003): Could n-3 polyunsaturated fatty acids reduce pathological pain by direct actions on the nervous system? Prostaglandins Leukot Essent Fatty Acids. 2003; 68(3):219-24. https://www.ncbi.nlm.nih.gov/pubmed/12591006, abgerufen am 01.03.2018.
Shipton, E.A. et al. (2015): Vitamin D and pain: Vitamin D and its role in the aetiology and maintenance of chronic pain states and associated comorbidities. Pain Res Treat. 2015; 2015:904967. https://www.hindawi.com/journals/prt/2015/904967/, abgerufen am 01.03.2018.
Sibille, K.T. et al. (2018): Omega-6: Omega-3 PUFA ratio, pain, functioning, and distress in adults with knee pain. Clin J Pain. 2018; 34(2): 182-89. https://www.ncbi.nlm.nih.gov/pubmed/27906932, abgerufen am 01.03.2018.
Srebro, D. et al. (2016): Magnesium in pain research: state of the art. Curr Med Chem. 2016; 24(4): 424-34. https://www.ncbi.nlm.nih.gov/pubmed/27978803, abgerufen am 01.03.2018.
Tamaddonfard, E. et al. (2013): The effects of vitamin B12 and diclofenac and their combination on cold and mechanical allodynia in a neuropathic pain model in rats. Vet Res Forum. 2013; 4(1): 19-24. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC4293892/, abgerufen am 01.03.2018.
Thaung Zaw, J. J. et al. (2020): Long-term resveratrol supplementation improves pain perception, menopausal symptoms, and overall well-being in postmenopausal women: findings from a 24-month randomized, controlled, crossover trial. Menopause 2020 Aug 31;28(1):40-9. https://pubmed.ncbi.nlm.nih.gov/32881835/, abgerufen am: 14.09.2022.
Usha, P.R. et al. (2004): Randomised, double-blind, parallel, placebo-controlled study of oral glucosamine, methylsulfonylmethane and their combination in osteoarthritis. Clin Drug Investig. 2004; 24(6): 353-63. https://www.ncbi.nlm.nih.gov/pubmed/17516722/, abgerufen am 01.03.2018.
Wang, G. et al. (2017): Analgesic and Anti-Inflammatory Activities of Resveratrol through Classic Models in Mice and Rats. Evid Based Complement Alternat Med. 2017;2017: Art-Nr. 5197567. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC5366799/
Wetzel, L. et al. (2014): Intravenous nonopioid analgesic drugs in chronic low back pain patients on chronic opioid treatment: a crossover, randomised, double-blinded, placebo-controlled study. Eur J Anaesthesiol. 2014; 31(1): 35-40. https://www.ncbi.nlm.nih.gov/pubmed/24141646, abgerufen am 01.08.2018.
Williams, C.M. et al (2014): Efficacy of paracetamol for acute low-back pain: a double-blind, randomised controlled trial. Lancet. 2014; 384(9954):1586-96. http://www.thelancet.com/journals/lancet/article/PIIS0140-6736(14)60805-9/abstract, abgerufen am 01.03.2018.
Wong, R. et al. (2017): Resveratrol Supplementation Reduces Pain Experience by Postmenopausal Women. Menopause. 2017 Aug;24(8):916-922. https://pubmed.ncbi.nlm.nih.gov/28350759/
Xiao, L. et al. (2015): Curcumin alleviates lumbar radiculopathy by reducing neuroinflammation, oxidative stress and nociceptive factors. Eur Cell Mater 2017 May 9;33:279-93. https://pubmed.ncbi.nlm.nih.gov/28485773/, abgerufen am: 14.09.2022.
Xu, G. et al. (2015): Evaluation of the effect of mega MSM on improving joint function in populations experiencing joint degeneration. 2015; 11(2): 54-60. https://www.ncbi.nlm.nih.gov/pubmed/26199577, abgerufen am 01.03.2018.
Yousef, A. et al. (2013): A double blinded randomised controlled study of the value of sequential intravenous and oral magnesium therapy in patients with chronic low back pain with a neuropathic component. Anaestesia. 2013; 68(3): 260-6. https://www.ncbi.nlm.nih.gov/pubmed/23384256, abgerufen am 01.03.2018.
Zadro, J. et al. (2017): Mapping the Association between Vitamin D and Low Back Pain: A Systematic Review and Meta-Analysis of Observational Studies. Pain Physician. 2017; 20(7): 611-40. https://www.ncbi.nlm.nih.gov/pubmed/29149142, abgerufen am 01.03.2018.
Zhang, M. et al. (2013): Methylcobalamin: A potential vitamin of pain killer. Neural Plast. 2013; 2013:424651. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC3888748/, abgerufen am 01.03.2018.
Zhou, S. et al. (2022): Mendelian Randomization Study on the Putative Causal Effects of Omega-3 Fatty Acids on Low Back Pain. Front Nutr 2022 Feb 14;9:819635. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC8882682/, abgerufen am: 14.09.2022.