Bei einem Dekubitus (Druckgeschwür) wird zunächst die Haut und im weiteren Verlauf auch das darunter liegende Gewebe zerstört. Es bilden sich Wunden, die schlecht verheilen. Schreitet die Erkrankung weiter voran, können auch Muskeln und Knochen Schaden nehmen. Ziel der Mikronährstoffmedizin ist es, die Wundheilung zu unterstützen. Erfahren Sie, welche Mikronährstoffe bei Dekubitus wichtig sind und wie man sie richtig einnimmt.

Ursachen und Symptome
Definition und Symptome von Dekubitus
Bei bettlägerigen oder gelähmten Patienten kann es zum „Wundliegen“ kommen. Der Fachbegriff ist Dekubitus oder Druckgeschwür. Laut Definition versteht man darunter eine örtlich begrenzte Schädigung der Haut. Oft entsteht ein Dekubitus an vorstehenden Knochen der Ferse, Ellenbogen oder Hüfte.
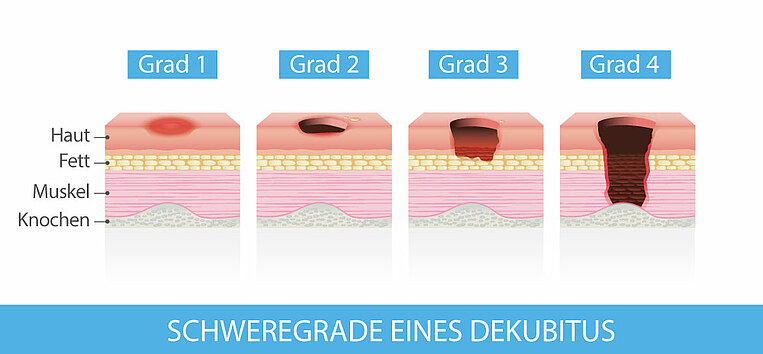
Die Einteilung erfolgt je nach Schwere und Ausprägung der Symptome:
- Dekubitus Grad 1: Es zeigt sich eine sichtbar gerötete Hautstelle, die äußerlich unversehrt ist. Die Rötung bleibt bestehen, wenn auf die Hautstelle gedrückt wird (Dekubitus-Fingertest). Sie kann zum Beispiel weicher oder härter sein als das umgebende Gewebe.
- Dekubitus Grad 2: Die oberste Hautschicht ist verletzt. Auch tiefer liegende Schichten können geschädigt sein.
- Dekubitus Grad 3: Alle Hautschichten sind abgestorben. Das gelbliche Unterhautfettgewebe kann sichtbar werden.
- Dekubitus Grad 4: Bei einem Dekubitus Grad 4 kommt es zum Verlust des gesamten Hautgewebes. Bänder, Sehnen, Muskeln und Knochen liegen frei. Die Schädigungen können sich auf die Muskeln ausbreiten. Auch die Knochen können sich entzünden.
Wie entsteht ein Dekubitus?
Ein Dekubitus entsteht, wenn ein zu langer oder zu starker Druck auf eine Körperstelle ausgeübt wird. Auch die Reibung kann einen Dekubitus begünstigen. Ein hohes Risiko haben meist Menschen, die sich nicht bewegen können, etwa weil sie bettlägerig oder gelähmt sind. Zusätzliche Risikofaktoren und Dekubitus-Ursachen sind:
Stoffwechsel- und Durchblutungsstörungen: Erkrankungen wie Diabetes mellitus, Schilddrüsenunterfunktion und Krebserkrankungen können die Entstehung von Dekubitus begünstigen.
Lebensstil: RauchenundÜbergewichterhöhen die Gefahr für einen Dekubitus.
Mangelernährung: Werden zu wenig Energie, Eiweiß und Mikronährstoffe aufgenommen, begünstig dies Schädigungen der Gewebe. Es kann beispielsweise zu einer schwachen Regeneration und Abnahme der Muskulatur und des schützenden Fettgewebes kommen.
Nervenschäden: Bei Nervenerkrankungen, etwa bei diabetischer Neuropathie oder Parkinson, kann es zu Unbeweglichkeit und Gefühllosigkeit kommen. Betroffene können sich aus eigener Kraft nicht mehr umdrehen oder fühlen nicht, wenn die betroffenen Stellen schmerzen. Das verhindert die Entlastung der Druckstellen.
Inkontinenz: Als Dekubitus-Risikofaktoren gelten Stuhl- oder Blasenschwäche (Inkontinenz). Die Feuchtigkeit belastet die Haut und begünstigt die Entstehung von Wunden.
Ziele der Behandlung
Wie wird Dekubitus klassisch behandelt?
Die klassische Dekubitus-Behandlung richtet sich nach dem Schweregrad. Grundsätzlich ist eine Druckentlastung der betroffenen Stelle erforderlich, bis der Dekubitus abgeheilt ist. Bei einem Dekubitus Grad 2 ist es außerdem wichtig, die Wundheilung zu fördern, sodass die Haut vollständig abheilt. Ist der Dekubitus weiter fortgeschritten (Grad 3 und 4) muss das geschädigte Gewebe oft durch eine Operation entfernt werden. Zudem muss möglichen Infektionen und Verunreinigungen vorgebeugt werden. Deshalb wird die Dekubitus-Wunde regelmäßig gespült, desinfiziert und mit feuchten Wundauflagen abgedeckt.
Ergänzende Maßnahmen sind:
Ernährung und Lebensstil: Eiweißreiche Lebensmittel sowie bestimmte Vitamine und Mineralstoffe fördern die Wundheilung. Zudem sollte einem Mangel vorgebeugt werden. Es sollte weiterhin ausreichend getrunken werden. Das verbessert die Durchblutung und den Wundstoffwechsel. Raucher sollten außerdem das Rauchen einstellen.
Thrombose-Vorbeugung: Mit speziellen Bewegungsübungen (Mobilisation) wird die Durchblutung gefördert. Bettlägerige Patienten sollten zudem Kompressionsstrümpfe tragen, damit das Blut nicht in den Beinen „stehen bleibt“. Auch gerinnungshemmende Medikamente sind oft notwendig, zum Beispiel Warfarin (Coumadin®).
Schmerzmittel: Manche Betroffene haben Schmerzen, die mit Medikamenten gelindert werden können. Dazu gehören Ibuprofen (zum Beispiel Aktren®, Dolgit®), Acetylsalicylsäure (ASS) (zum Beispiel Godamed®) und Diclofenac (zum Beispiel Diclac®, Voltaren®).
Info
Um einem Dekubitus vorzubeugen, ist es unbedingt notwendig, Druck auf die Körperstelle zu vermeiden. Bettlägerige Personen müssen regelmäßig umgedreht werden. Spezielle Matratzen und Sitzkissen reduzieren das Risiko für die Dekubitus-Entstehung. Zudem informieren Schulungen über die richtige Hautkontrolle, Entlastung betroffener Körperstellen und Lebensstiländerungen.
Ziele der Mikronährstoffmedizin
Die Mikronährstoffmedizin kann die klassische Dekubitus-Behandlung optimal ergänzen. Es kommen Mikronährstoffe zum Einsatz, die den Stoffwechsel der Hautzellen fördern. Vor allem sehr alte oder schwerkranke Personen haben ein erhöhtes Risiko für einen Mikronährstoffmangel. Ein Mangel kann wiederum Störungen der Wundheilung nach sich ziehen. Auch die Durchblutung kann durch bestimmte Stoffe verbessert werden. Zudem kommen entzündungslindernde und immunfördernde Substanzen zum Einsatz, die einer Infektion oder einer Verschlechterung der Wunde vorbeugen könnten.
Bewährt haben sich:
- Arginin verbessert die Durchblutung der Gewebe.
- Zink unterstützt den Hautstoffwechsel.
- Vitamin C fördert die Bildung von neuem Bindegewebe.
- B-Vitamine sind für die Zellteilung unerlässlich.
- Vitamin D ist wichtig für ein aktives Immunsystem.
- Omega-3-Fettsäuren lindern Entzündungen.
Tipp
Ist eine längere Bettlägerigkeit abzusehen, sollte vorbeugend eingegriffen werden, um die Dekubitus-Entstehung zu verhindern. Neben den klassischen Maßnahmen empfehlen Mikronährstoff-Experten meist ein Kombinationspräparat mit allen wichtigen Vitaminen und Mineralstoffen, sodass kein Mangel auftritt. Durch eine konsequente Dekubitus-Therapie können Kosten eingespart und Lebensqualität gesichert werden.
Behandlung mit Mikronährstoffen
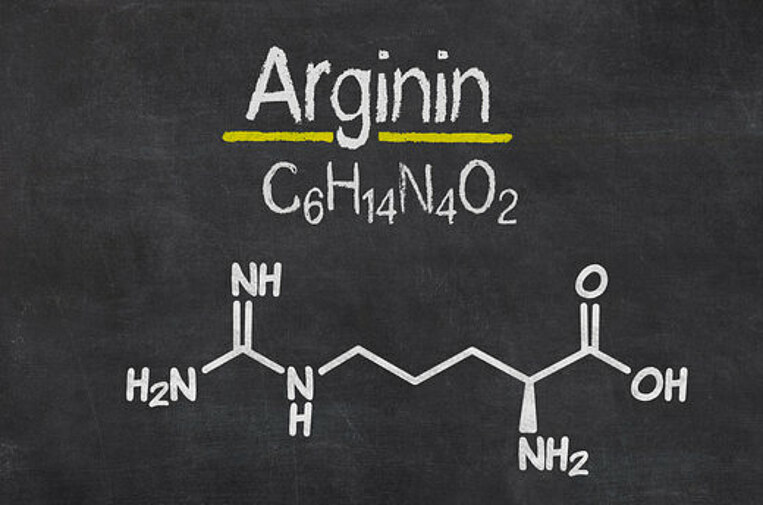
Arginin lässt Dekubitus-Geschwüre schneller abheilen
Wirkweise von Arginin
Die Aminosäure Arginin ist vermutlich für eine gute Wundheilung wichtig. Deshalb könnte sie bei Dekubitus helfen. Arginin erweitert die Blutgefäße, sodass die Durchblutung verbessert wird. Zudem fördert Arginin die Zellteilung und die Produktion von Festigungselementen in der Haut (Kollagen).
Eine Übersicht ergab, dass Arginin die Wundheilung bei Dekubitus anregt. Innerhalb von zwei bis zwölf Wochen heilten die Wunden mit Arginin besser. Die Studienteilnehmer hatten eine Arginin-reiche Ernährung meist über die Lebensmittel oder über Supplemente erhalten, oft in Kombination mit einer energie- und eiweißreichen Trinknahrung, Zink und Vitamin C. Arginin beschleunigte dabei die Wundheilung des Dekubitus-Geschwürs.
Die Studienergebnisse zur Wundheilung bei Dekubitus sind vielversprechend, vor allem bei Menschen, die sich schlecht ernähren. Für einen endgültigen Beweis sind aber noch weitere Studien nötig. Eine ausreichende Versorgung mit Aminosäuren wie Arginin ist jedoch sowohl zur Behandlung als auch zu Vorbeugung neuer Dekubitus-Wunden wichtig.
Dosierung und Einnahmeempfehlung von Arginin
Bei Dekubitus können täglich 2.500 bis 6.000 Milligramm Arginin sinnvoll sein. Mikronährstoff-Experten empfehlen Arginin meist in Kombination mit anderen Aminosäuren, die für den Aufbau von Gewebe benötigt werden. Man nennt diese auch essenzielle Aminosäuren. Sie sind in Form von Kombinationspräparaten erhältlich. Die Einnahme von Arginin sollte zwischen den Mahlzeiten erfolgen und über den Tag verteilt werden – zum Beispiel morgens, mittags und abends jeweils 1.000 Milligramm.
In hoher Dosierung sollte Arginin nicht dauerhaft ohne antioxidative Vitamine und Mineralstoffe eingesetzt werden. Andernfalls könnte oxidativer Stress begünstigt werden. Mikronährstoff-Experten empfehlen deshalb meist ein Kombinationspräparat, das zum Beispiel auch antioxidatives Vitamin C und Zink enthält. Bei einer dauerhaften Einnahme ist zudem die Rücksprache mit dem Mikronährstoff-Experten ratsam.
Tipp
Sehr geschwächte Betroffene können auch von Eiweißshakes profitieren. Dies gelingt oft besser als die Einnahme von Aminosäure-Kapseln. Zudem gibt es spezielle Trink- oder Sondennahrung, wie sie auch in den Studien eingesetzt wurde.
Arginin: zu beachten in der Schwangerschaft und Stillzeit, bei Erkrankungen und Medikamenteneinnahme
Schwangere und stillende Frauen sollten nur unter ärztlicher Aufsicht Arginin einnehmen, da keine ausreichenden Daten zur Sicherheit vorliegen.
Personen mit wiederkehrenden Herpesinfektionen sollten auf die regelmäßige Einnahme von Arginin verzichten: Herpesviren benötigen es für ihre Vermehrung.
Eine regelmäßige L-Arginin-Einnahme könnte bei Diabetikern die Empfindlichkeit für Insulin beeinflussen. Dann sollte der Blutzucker engmaschig gemessen werden. Eventuell muss der Arzt die Dosis der Diabetesmedikamente anpassen, zum Beispiel bei folgenden Medikamenten: Metformin (Diabesin®, Siofor® und Glucophage®) oder Sulfonylharnstoffe (Euglucon®, Semi-Euglucon® oder Maninil®).
Bei einer Nierenschwäche kann es sein, dass Endprodukte von Eiweißen und Aminosäuren nicht ausreichend ausgeschieden werden können. Daher muss eine Ergänzung von Arginin und Citrullin in der vom Arzt erlaubten Menge berücksichtigt werden. Auch bei schweren Lebererkrankungen und einer Bauchspeicheldrüsenentzündung sollte vor der Ergänzung ein Arzt gefragt werden.
Schwer kranke Personen, zum Beispiel mit einer Blutvergiftung, sollten Arginin nur unter ärztlicher Aufsicht erhalten. Es könnte zu Blutdruckschwankungen kommen und Betroffene destabilisieren.
Insbesondere bei Krebs, einer instabilen koronaren Herzkrankheit (wie einem akuten Herzinfarkt) sowie schwerer Arteriosklerose sollte unbedingt ein Arzt entscheiden, ob oder wie lange L-Arginin eingenommen werden kann.
Die Wirksamkeit bestimmter gefäßerweiternder Medikamente kann durch Arginin verstärkt werden. Man sollte dann mit dem Arzt sprechen, bevor man Arginin einnimmt. Möglicherweise ist eine Dosisanpassung erforderlich. Dies gilt zum Beispiel für Nitrate (etwa Mono Mack® oder Ismo®), Molsidomin (Corvaton®, Molsibeta®) und Nitroprussid (Nipruss®).
Das Potenzmittel Sildenafil (Viagra®) sollte nicht zusammen mit Arginin eingenommen werden.
Zink unterstützt die Reparatur der Haut bei Dekubitus
Wirkweise von Zink
Zink ist für die Zellteilung und Reparaturprozesse unverzichtbar. Dadurch unterstützt es die Wundheilung. Zudem ist Zink für das Immunsystem wichtig: Es steigert die Vermehrung bestimmter Abwehrzellen. Dies ist wichtig, um Infektionen vorzubeugen. Auch die antioxidativen und antientzündlichen Wirkungen von Zink tragen zu gesunder, widerstandsfähiger Haut bei.
Personen mit Dekubitus und schlecht heilenden Wunden haben oft einen zu geringen Spiegel an Zink im Blut. Das zeigt eine Beobachtungsstudie. Die Einnahme von Zink könnte die Wundheilung fördern. Zu diesem Schluss kommt eine Studienübersicht. Zink dürfte besonders dann helfen, wenn ein Mangel vorliegt – so die Ergebnisse einer Studienauswertung. Daneben dürften Kombinations-Präparate mit Aminosäuren (Glutamin, Arginin, Prolin) und Vitaminen (Vitamin C und E) deutlich besser wirken. Eine positive Wirkung zeigte sich außerdem bei äußerlicher Anwendung: Als Salbe an den Wundrändern aufgetragen, förderte Zink die Heilung.
Unbestritten ist, dass Zink für die Haut und das Immunsystem wichtig ist. Bewiesen ist ein Nutzen bei Dekubitus aber noch nicht. Forscher weisen jedoch darauf hin, dass ein Mangel vermieden werden sollte. Vor allem Senioren haben ein hohes Mangelrisiko für Zink.
Dosierung und Einnahmeempfehlung von Zink
Für eine gute Zinkversorgung bei Dekubitus empfehlen Mikronährstoff-Experten die Einnahme von 15 bis 30 Milligramm pro Tag.
Idealerweise werden Zink-Präparate mit den Mahlzeiten eingenommen. Auf nüchternen Magen können sie Magenbeschwerden auslösen. Vor allem eiweißreiche Lebensmittel fördern die Aufnahme von Zink im Darm.
Zink: zu beachten in der Schwangerschaft und Stillzeit, bei Erkrankungen und Medikamenteneinnahme
In der Schwangerschaft und Stillzeit sollte man Zink ab einer Dosierung von 25 Milligramm nur in Rücksprache mit dem Frauenarzt einnehmen.
Bei Nierenschwäche sollte kein Zink ergänzt werden. Geschwächte Nieren können Zink nicht gut ausscheiden, sodass es sich im Körper anreichern könnte.
Zink hemmt die Wirksamkeit bestimmter Antibiotika bei zeitgleicher Einnahme. Betroffen sind Tetracycline (Doxybene®, Doxycyclin®) und Gyrasehemmer (Avalox®, Norfluxx®, Tarivid®). Um dies zu vermeiden, sollte ein Abstand von zwei Stunden vor der Antibiotikaeinnahme eingehalten werden oder vier bis sechs Stunden danach.
Bisphosphonate (Osteoporose-Medikamente) werden durch Zink gebunden. Dadurch verlieren sie ihre Wirkung. Betroffene Wirkstoffe sind zum Beispiel Alendronat (Fosamax®, Tevanate®) oder Clodronat (Bonefos®). Das gilt auch für Chelatbildner wie Penicillamin (Metalcaptase®). Zwischen der Einnahme sollten mindestens zwei Stunden liegen.
Vitamin C stärkt die Hautfestigkeit
Wirkweise von Vitamin C
Vitamin C ist für die Bildung von Kollagen wichtig. Kollagen sorgt für die Hautfestigkeit. Dadurch stärkt Vitamin C die Hautbarriere. Außerdem wird es für ein intaktes Immunsystem gebraucht, da es die Aktivität bestimmter Abwehrzellen steigert. Auch ist Vitamin C für die Bildung neuer Blutgefäße notwendig. Das ist bei der Heilung von Wunden sehr wichtig. Ein Vitamin-C-Mangel beeinträchtigt hingegen die Wundheilung. Das Bindegewebe wird brüchiger, was zu Blutungen in der Unterhaut führen kann.
Bei Wunden sinkt der Vitamin-C-Spiegel im Blut. Dadurch kann ein Mangel begünstigt werden. Das verdeutlichen Beobachtungsstudien. Übereinstimmend damit zeigt eine weitere beobachtende Studie, dass ältere Menschen mit Dekubitus häufig einen zu niedrigen Vitamin-C-Spiegel im Blut haben. Auch Studien zur Ergänzung von Vitamin C gibt es:
- Dekubitus-Behandlung: Die Ergänzung von Vitamin C brachte widersprüchliche Ergebnisse. In einer Vorstudie beschleunigten täglich 1.000 Milligramm die Wundheilung. In einer hochwertigen Studie dagegen nicht. Möglicherweise ist Vitamin C aber vor allem mit anderen Mikronährstoffen (wie Arginin und Zink) nützlich: Die Kombination führte zu einer schnelleren Heilung der Dekubitus-Wunde. Das zeigen eine hochwertige Studie und eine Vorstudie.
- Dekubitus-Vorbeugung: Forscher schließen nach der Auswertung mehrerer Studien, dass Vitamin C zusammen mit Zink, Arginin, Eiweiß und energieliefernden Nährstoffen die Entstehung von Dekubitus verhindern könnte.
Ob Vitamin C allein auf die Wundheilung bei Dekubitus wirkt, ist noch unsicher. Ein Mangel sollte aufgrund der unbestrittenen Wirkungen auf die Haut und auf das Immunsystem vermieden werden. In Kombination mit anderen Mikronährstoffen liegen bereits Hinweise für die Wirksamkeit vor.
Dosierung und Einnahmeempfehlung von Vitamin C
Mikronährstoff-Experten empfehlen bei Dekubitus eine Dosierung zwischen 200 und 500 Milligramm Vitamin C pro Tag. Bei einem Mangel können auch 1.000 Milligramm sinnvoll sein. Diese Dosierung wurde in Studien eingesetzt. Vitamin C sollte bei Dekubitus am besten mit anderen Mikronährstoffen ergänzt werden. Optimal ist eine Kombination mit Arginin und Zink.
Vitamin C kann mit den Mahlzeiten eingenommen werden oder dazwischen. Für Menschen mit empfindlichem Magen wird aber eine Einnahme zum Essen empfohlen. Dies verbessert die Verträglichkeit.
Vitamin C: zu beachten in der Schwangerschaft und Stillzeit, bei Erkrankungen und Medikamenteneinnahme
Vitamin C wird für Schwangere bis 110 Milligramm empfohlen und für Stillende bis 150 Milligramm. Höhere Dosen sollte man zur Sicherheit mit dem Arzt absprechen. Mengen bis 1.800 Milligramm pro Tag sind aber wahrscheinlich sicher.
Personen mit Nierenschwäche (Niereninsuffizienz) sollten nicht mehr als 500 Milligramm Vitamin C pro Tag erhalten, um das Risiko der Steinbildung zu verringern. Bei Betroffenen mit Dekubitus und Nierenversagen wurden in Studien deshalb bis 100 Milligramm Vitamin C täglich eingesetzt. Vitamin C wird zu Oxalsäure abgebaut. Geschwächte Nieren können Oxalsäure schlechter ausscheiden, wodurch Nierensteine entstehen können. Aus demselben Grund sollten Menschen mit bereits vorhandenen Nierensteinen nicht mehr als 1.000 Milligramm Vitamin C einnehmen.
Vitamin C steigert die Aufnahme von Eisen ins Blut. Bei einer Eisenspeicherkrankheit (Hämochromatose) reichert sich zu viel Eisen an. Deshalb muss die Ergänzung von Vitamin C von einem Arzt überwacht werden.
Auch könnte Vitamin C die Wirkung von Krebsmedikamenten hemmen, wie die des Blutkrebs-Medikaments Bortezomib (Velcade®) sowie die von Doxorubicin (wie Adriblastin®, Ribodoxo®) und Cisplatin (wie Cis-GRY®). Eine Vitamin-C-Ergänzung muss bei Krebs mit dem Arzt abgesprochen sein.
B-Vitamine fördern die Zellteilung und Reparaturprozesse
Wirkweise von B-Vitaminen
B-Vitamine sind wichtig für die Zellteilung, erhöhen die Spannkraft der Haut und unterstützen die Wundheilung. B-Vitamine haben auch bei Dekubitus wichtige Funktionen, zum Beispiel bei folgenden Prozessen:
Der Körper braucht vor allem Folsäure für die Neubildung von Erbsubstanz (DNA) und daher auch für die Zellteilung. Pantothensäure steigert Bildung und Reifung von neuem Bindegewebe (Granulationsgewebe) und sorgt für die Bildung von Hautfett. Biotin fördert die Produktion von Struktureiweißen (wie Kollagen und Elastin).
Weiterhin sind Vitamin B6, B12 und Folsäure unerlässlich für den Abbau von gefäßschädigendem Homocystein. Beobachtende Studien legen nahe, dass erhöhte Homocysteinwerte die Geschwürbildung fördern. Eine weitere beobachtende Studie zeigt, dass ältere Menschen generell schlechter mit Vitamin B1, B2 und B6 versorgt sind. Zudem scheinen Menschen mit Querschnittslähmung oft zu geringe Folsäurewerte im Blut zu haben. Gelähmte Personen sind für Dekubitus besonders anfällig.
Die Einnahme verschiedener B-Vitaminen (Vitamin-B-Komplex) verbesserte die Wundheilung von venösen Beingeschwüren in einer vorläufigen Studie. Bei Patienten, die keine B-Vitamine erhalten hatten, heilten die Geschwüre dagegen langsamer. Solche Geschwüre entstehen nicht durch „Wundliegen“, sondern meist durch Störungen der Durchblutung (zum Beispiel infolge von Gefäßerkrankungen bei Diabetes). Die Forscher vermuten, dass es einen Zusammenhang gibt zwischen der Senkung von Homocystein und der besseren Wundheilung.
Die Wirkung von B-Vitaminen auf die Zellteilung und Reparaturprozesse ist gut bekannt. Gerade bei einer starken Zellteilung wie bei der Wundheilung ist der Körper darauf angewiesen. Speziell zu Dekubitus und B-Vitaminen liegen aber noch keine Studien vor. Da vor allem ältere Menschen schlecht versorgt sind, kann sich die Einnahme dennoch lohnen.
Dosierung und Einnahmeempfehlung von B-Vitaminen
Da B-Vitamine zusammenwirken, sollten sie kombiniert eingesetzt werden (Vitamin-B-Komplex). Um die Zellteilung der Haut zu unterstützen, empfehlen Mikronährstoff-Experten täglich:
- 1 bis 2 Milligramm Vitamin B1
- 2 bis 3 Milligramm Vitamin B2
- 1 bis 2 Milligramm Vitamin B6
- 2 bis 3 Mikrogramm Vitamin B12 (als Methylcobalamin)
- 200 bis 400 Mikrogramm Folsäure (als direkt verwertbares 5-Methyltetrahydrofolat)
- 15 bis 20 Milligramm Pantothensäure
- 50 bis 100 Mikrogramm Biotin
Die Einnahme erfolgt idealerweise zum Essen: So wird die Verträglichkeit verbessert.
Info
Bei chronischen Geschwüren sollte der Homocysteinwert überprüft werden. Um erhöhtes Homocystein mit B-Vitaminen zu senken, sind meist höhere Dosierungen erforderlich.
B-Vitamine: zu beachten in der Schwangerschaft, bei Erkrankungen und Medikamenteneinnahme
Schwangere nehmen meist bereits Präparate mit B-Vitaminen ein. Sie sollten keine zusätzlichen B-Vitamine nehmen, um eine Überversorgung zu vermeiden.
Folsäure vermindert die Wirkung bestimmter Antibiotika mit den Wirkstoffen Trimethoprim (Infectotrimet®), Proguanil (Paludrine®) und Pyrimethamin (Daraprim®).
Unterstützt Vitamin D die Dekubitus-Therapie?
Wirkweise von Vitamin D
Vitamin D ist unerlässlich für die Bildung neuer Hautzellen und für ein funktionierendes Immunsystem. Daher könnte es auch die Wundheilung bei Dekubitus fördern. Eine schlechte Versorgung folgt zwangsläufig auf eine längere Unbeweglichkeit. Die Vitamin-D-Bildung ist nämlich vom Sonnenlicht abhängig und gelähmte Menschen kommen selten nach draußen. Längere Bewegungslosigkeit führt außerdem zu Knochenentkalkung (Osteoporose). Auch hier ist Vitamin D unentbehrlich.
Bestätigt wird ein Vitamin-D-Mangel durch eine Beobachtungsstudie mit über 400 Patienten. Hatten die Teilnehmer geringe Vitamin-D-Spiegel, war die Wahrscheinlichkeit für einen Dekubitus zweimal so hoch. Unklar ist jedoch noch, ob die Verbesserung der Vitamin-D-Versorgung vor einem Dekubitus schützt.
Eine kleine hochwertige Studie zu Vitamin D bei bestehenden Geschwüren liegt bereits vor: Die Einnahme beschleunigte die Heilung leicht. Eine weitere hochwertige Studie liefert zudem Hinweise, dass Vitamin D die Heilung eines diabetischen Fußgeschwürs bessern kann.
Noch ist die Forschung zu Vitamin D bei Hautgeschwüren am Anfang. Da Vitamin D aber generell für die Haut und das Immunsystem wichtig ist, sollte ein Mangel bei schweren oder wiederkehrenden Wunden auf jeden Fall vermieden werden.
Dosierung und Einnahmeempfehlung von Vitamin D
Zur unterstützenden Dekubitus-Behandlung empfehlen Mikronährstoff-Experten die tägliche Einnahme von 1.000 bis 2.000 Internationalen Einheiten Vitamin D. Die Dosierung richtet sich jedoch im besten Fall immer nach den Blutwerten: Bei einem Mangel können auch höhere Dosierungen notwendig sein.
Vitamin D ist fettlöslich. Am besten wird es mit dem Fett aus der Nahrung im Darm aufgenommen. Deshalb sollte es mit den Mahlzeiten eingenommen werden.
Vitamin D im Labor bestimmen lassen
Bei einem Dekubitus sollte der Vitamin-D-Spiegel regelmäßig gemessen werden, um einem Mangel vorzubeugen. Sinnvoll ist die Messung ein- bis zweimal im Jahr.
Der Vitamin-D-Wert wird in der Blutflüssigkeit (Blutserum) ermittelt. Das Labor bestimmt dann die Transportform Calcidiol (25-OH-Vitamin D). Ein optimaler Wert liegt zwischen 40 und 60 Nanogramm pro Milliliter.
Expertenwissen
Es ist möglich, dass nicht alle Personen gleich gut auf Vitamin D ansprechen. Aufgrund genetischer Varianten kann Vitamin D unterschiedlich gut genutzt werden: Besteht ein Defekt des Vitamin-D-Rezeptors, steigt das Risiko für die Bildung eines Geschwürs – so das Ergebnis einer Beobachtungsstudie. Eventuell brauchen einige Menschen höhere Blutspiegel, um optimal versorgt zu sein.
Vitamin D: zu beachten bei Erkrankungen und Medikamenteneinnahme
Personen mit Nierenerkrankungen sollten Vitamin D nicht ohne Rücksprache mit dem Arzt einnehmen: Sie haben einen gestörten Mineralstoffhaushalt und manchmal zu hohe Calciumspiegel im Blut. Da Vitamin D die Calciumaufnahme im Darm fördert, können die Calciumspiegel zu stark ansteigen. Deshalb sollten Nierenpatienten Vitamin D nur zusätzlich einnehmen, wenn bei ihnen ein Mangel nachgewiesen worden ist und der Arzt gleichzeitig regelmäßig die Calciumwerte überprüft. Auch Personen mit Nierensteinen (calciumhaltige Steine) müssen aufpassen.
Einige Erkrankungen verursachen eine Vitamin-D-Unverträglichkeit und hohe Calciumspiegel. Vitamin D sollte dann nur unter ärztlicher Kontrolle eingesetzt werden. Dies betrifft die entzündliche Bindegewebserkrankung Sarkoidose sowie andere Erkrankungen mit entzündlichen Knötchen (Granulome), beispielsweise Tuberkulose. Vorsicht gilt auch bei einer Überfunktion der Nebenschilddrüse sowie bei Knochenmetastasen und Knochenmarkkrebs.
Vitamin D steigert die Aufnahme von Calcium im Darm. Bestimmte Entwässerungsmitteln (Thiazid-Diuretika) sorgen allerdings dafür, dass Calcium schlechter über die Nieren ausgeschieden wird. Dadurch erhöht sich der Calciumspiegel. Betroffen sind Wirkstoffe wie Hydrochlorothiazid (etwa Esidrix®), Indapamid (etwa Sicco®) und Xipamid (etwa Aquaphor®). Eine Rücksprache mit dem Arzt ist nötig. Der Arzt kann zum Beispiel die Calciumspiegel kontrollieren.
Können Omega-3-Fettsäuren das Voranschreiten von Dekubitus stoppen?
Wirkweise von Omega-3-Fettsäuren
Der Körper stellt aus Omega-3-Fettsäuren Botenstoffe her, die entzündungshemmend wirken. Bei Dekubitus unterstützen sie möglicherweise die Heilung der Wunde.
Mehrere Vorstudien liefern Hinweise: Eine Verschlechterung des Dekubitus konnte durch die Einnahme von Omega-3-Fettsäuren verhindert werden. Bei Personen, die ein Scheinmedikament erhielten, schritt der Dekubitus hingegen weiter fort. Auch auf die Entzündungswerte hatten Omega-3-Fettsäuren einen positiven Einfluss: Die Werte gingen in einer Vorstudie messbar zurück. Zudem profitierten Personen mit anderen Geschwüren von Omega-3-Fettsäuren: In einer hochwertigen Studie nahm die Größe von Fußgeschwüren bei Diabetikern ab.
Die Einnahme von Omega-3-Fettsäuren könnte sich positiv bei Dekubitus auswirken. Voraussetzung ist, dass keine Infektion der Wunde besteht. Eine gewisse entzündliche Aktivität ist nämlich wichtig, um Infektionen zu bekämpfen. Andernfalls könnten Omega-3-Fettsäuren die Heilung beeinträchtigen. Das zeigt ein Tierversuch. Bei langwierigen, nicht infizierten Entzündungen kann die Einnahme von Omega-3-Fettsäuren dagegen sinnvoll sein.
Dosierung und Einnahmeempfehlung von Omega-3-Fettsäuren
Damit kontrolliert wird, ob eine Dekubitus-Wunde mit Keimen infiziert ist, sollte die Einnahme von Omega-3-Fettsäuren unter ärztlicher Aufsicht erfolgen. Bei Dekubitus empfehlen Mikronährstoff-Experten 1.000 bis 2.000 Milligramm Omega-3-Fettsäuren pro Tag – am besten in Form von Fischöl, denn es enthält viel Eicosapentaensäure (EPA). EPA wirkt stark entzündungshemmend.
Fischölkapseln sollten mit den Mahlzeiten eingenommen werden: Es wird Fett aus der Nahrung benötigt, damit Omega-3-Fettsäuren optimal aufgenommen werden.
Info
Achten Sie beim Kauf von Fischölpräparaten auf eine gute Qualität. Hochwertige Präparate sind gereinigt und frei von Schadstoffrückständen. Eine Alternative zu Fischöl sind Krillöl und Algenöl, weil diese von Natur aus einen höheren Reinheitsgrad haben.
Omega-3-Status im Labor bestimmen lassen
Grundsätzlich kann es bei chronischen Erkrankungen sinnvoll sein, die Versorgung mit Omega-3-Fettsäuren durch einen Bluttest zu messen. Gut geeignet ist der Omega-3-Index, denn er liefert gleichzeitig Informationen zum Risiko für Herz-Kreislauf-Erkrankungen.
Dabei wird der Anteil der Omega-3-Fettsäuren in den roten Blutkörperchen bestimmt. Der Omega-3-Index wird in Prozent angegeben. Idealerweise sollte er bei mindestens 8 Prozent liegen.
Omega-3-Fettsäuren: zu beachten bei Erkrankungen und Medikamenteneinnahme
Menschen mit einer akuten Leber-, Gallen- oder Bauchspeicheldrüsen-Entzündung sollten keine Omega-3-Fettsäuren einnehmen. Möglicherweise senken Omega-3-Fettsäuren den Blutzucker. Daher sollten Diabetiker, die Medikamente einnehmen, ihre Blutzuckerwerte zu Beginn der Einnahme häufiger kontrollieren, um eine Unterzuckerung zu vermeiden. Eventuell ist eine Anpassung der Medikamente nötig.
Bestimmte Herzrhythmusstörungen (Vorhofflimmern) könnten bei Vorerkrankungen häufiger auftreten, wenn mehr als 1.000 Milligramm Omega-3-Fettsäuren pro Tag eingesetzt werden. Liegen Herzrhythmusstörungen vor, sollte die Einnahme mit dem Arzt oder Mikronährstoff-Experten besprochen werden. Er kann das Risiko abwägen und begleitend die Versorgung kontrollieren.
Omega-3-Fettsäuren wirken hoch dosiert vermutlich blutverdünnend. Daher sollten Personen mit einer Blutgerinnungsstörung die Einnahme zuvor mit dem Arzt abklären. Gleiches gilt vor einer geplanten Operation. In einer Vorstudie stieg das Blutungsrisiko nicht (bei 2.000 Milligramm). Bisher gibt es jedoch erst wenig Daten.
Omega-3-Fettsäuren könnten Blutverdünner verstärken. Werden mehr als 1.000 Milligramm eingenommen, sollte der Arzt zur Sicherheit die Gerinnungswerte kontrollieren und gegebenenfalls die Dosierung anpassen. Zu den Blutverdünnern zählen: Cumarin-Derivate (wie Marcumar® und Coumadin®), Acetylsalicylsäure (ASS, Aspirin®), Heparin (Clexane®), neue orale Antikoagulanzien: Apixaban (Eliquis®), Dabigatran (Pradaxa®), Edoxaban (Lixiana®) und Rivaroxaban (Xarelto®).
Dosierungen auf einen Blick
Empfehlung pro Tag bei Dekubitus | |
|---|---|
Vitamine | |
Vitamin C | 200 bis 500 Milligramm (mg) |
Vitamin B1 | 1 bis 2 Milligramm |
Vitamin B2 | 2 bis 3 Milligramm |
Vitamin B6 | 1 bis 2 Milligramm |
Vitamin B12 | 2 bis 3 Mikrogramm (µg) |
Folsäure | 200 bis 400 Mikrogramm |
Pantothensäure | 15 bis 20 Milligramm |
Biotin | 50 bis 100 Mikrogramm |
Vitamin D | 1.000 bis 2.000 Internationale Einheiten (IE) oder je nach Blutspiegel |
Mineralstoffe | |
Zink | 15 bis 30 Milligramm |
Aminosäuren | |
Arginin | 2.500 bis 6.000 Milligramm |
Fettsäuren | |
Omega-3-Fettsäuren | 1.000 bis 2.000 Milligramm |
Sinnvolle Laboruntersuchungen auf einen Blick
Sinnvolle Blutuntersuchungen bei Dekubitus | |
|---|---|
Optimalwerte | |
Vitamin D | 40 bis 60 Nanogramm pro Milliliter (ng/ml) |
Omega-3-Index | mindestens 8 Prozent (%) |
Zusammenfassung
Ein Dekubitus entsteht meist bei bettlägerigen oder gelähmten Personen durch dauerhaften Druck auf eine Körperstelle. Das Gewebe stirbt ab und es kommt zu einer Wunde, die sich unbehandelt ausweitet. Ziel der Mikronährstoffmedizin ist es, die Wundheilung zu unterstützen und einer neuen Dekubitus-Entstehung vorzubeugen.
Neben anderen essenziellen Aminosäuren ist vor allem Arginin wichtig. Es fördert die Durchblutung und kann die Heilung der Wunden bei Dekubitus fördern. Damit die Reparaturvorgänge in der Haut reibungslos ablaufen, sind Zink, Vitamin C, Vitamin D und B-Vitamine unerlässlich. Besonders Folsäure, Pantothensäure und Biotin sind für den Stoffwechsel der Haut wichtig. Zink, Vitamin C und D werden zudem für ein funktionierendes Immunsystem gebraucht. Starke Abwehrkräfte können Infektionen vorbeugen.
Steigen bei schlecht heilenden Wunden die Entzündungswerte dauerhaft an, können Omega-3-Fettsäuren möglicherweise die Heilung begünstigen – oder das Voranschreiten von Dekubitus verhindern. Die Ergänzung sollte aber mit dem Arzt abgesprochen werden. Ist die Wunde mit Keimen infiziert, sind Omega-3-Fettsäuren ungeeignet.
Verzeichnis der Studien und Quellen
Al Abound, A. & Mann, B. (2019): Wound Pressure Injury Management. StatPerls. https://www.ncbi.nlm.nih.gov/books/NBK532897/, abgerufen am 04.10.2019.
Albina, JE et al. (1993): Detrimental effects of an omega-3 fatty acid-enriched diet on wound healing. JPEN J Parenter Enteral Nutr. 1993 Nov-Dec:17:519-21. https://www.ncbi.nlm.nih.gov/pubmed/8301804 abgerufen am: 06.05.2020.
AWMF (2017): S1-Leitlinie 179-008: Querschnittspezfische Dekubitusbehandlung und –prävention. AWMF online 2017: https://www.awmf.org/uploads/tx_szleitlinien/179-008l_S1_Querschnittspezifische_Dekubitusbehandlung_Dekubituspraevention_2017-08.pdf, abgerufen am 04.10.2019.
Bauer, J. D. et al. (2013): The effectiveness of a specialised oral nutrition supplement on outcomes in patients with chronic wounds: a pragmatic randomised study. Journal of human nutrition and dietetics: the official journal of the British Dietetic Association, 26(5), 452–458. https://pubmed.ncbi.nlm.nih.gov/23627791/, abgerufen am 18.9.2023.
Burkiewicz, C. et al. (2012): Vitamin D and skin repair: a prospective, double-blind and placebo controlled study in the healing of leg ulcers. Rev Col Bras Cir 2012 Sep-Oct:39:401-7. https://www.ncbi.nlm.nih.gov/pubmed/23174792, abgerufen am 05.10.2019.
Celebi, S. et al. (2013): Efficacy of dexpanthenol for pediatric post-tonsillectomy pain and wound healing. Ann Otol Rhinol Larygnol 2013 Jul:122:467-7. https://www.ncbi.nlm.nih.gov/pubmed/23951700, abgerufen am 05.10.2019.
Cereda, E. et al. (2009): Disease-specific, versus standard, nutritional support for the treatment of pressure ulcers in institutionalized older adults: a randomized controlled trial. Journal of the American Geriatrics Society, 57(8), 1395–1402. https://pubmed.ncbi.nlm.nih.gov/19563522/, abgerufen am 18.9.2023.
Cheshmeh, S. et al. (2022): The use of oral and enteral tube-fed arginine supplementation in pressure injury care: A systematic review and meta-analysis. Nursing open, 9(6), 2552–2561. https://doi.org/10.1002/nop2.974 https://pubmed.ncbi.nlm.nih.gov/34170617/, abgerufen am 18.9.2023.
Childress, B. et al. (2008): Arginine metabolites in wound fluids from pressure ulcers: a pilot study. Biol Res Nurs 2008 Oct:10:87-92. https://www.ncbi.nlm.nih.gov/pubmed/18829591, abgerufen am 08.10.2019.
Chow, O. & Barbul, A. (2014): Immunonutrition: Role in Wound Healing and Tissue Regeneration. Adv Wound Care (New Rochelle) 2014 Jan:3:46-53. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC3900114/, abgerufen am 05.10.2019.
Chu, A. S. & Delmore, B. (2021): Arginine: What You Need to Know for Pressure Injury Healing. Advances in skin & wound care, 34(12), 630–636. https://pubmed.ncbi.nlm.nih.gov/34807894/, abgerufen am 18.9.2023.
Cox, J. & Rasmussen L. (2014): Enteral nutrition in the prevention and treatment of pressure ulcers in adult critical care patients. Published in Critical care nurse 2014. https://www.semanticscholar.org/paper/Enteral-nutrition-in-the-prevention-and-treatment-Cox-Rasmussen/2dc0bf9ee7c52928394e8180a5bb580d954b4b6f abgerufen am 06.05.2020.
De Franciscis, S. et al. (2015): Hyperhomocysteinaemia and chronic venous ulcers. Int Wound J 2015 Feb:12:22-6. https://www.ncbi.nlm.nih.gov/pubmed/23418772, abgerufen an 05.10.2019.
Desneves, K. J. et al. (2005): Treatment with supplementary arginine, vitamin C and zinc in patients with pressure ulcers: a randomised controlled trial. Clinical nutrition (Edinburgh, Scotland), 24(6), 979–987. https://pubmed.ncbi.nlm.nih.gov/16297506/, abgerufen am 18.9.2023.
Ellinger, S. & Stehle, P. (2014): Efficacy of vitamin supplementation in situations with wound healing disorders: results from clinical intervention studies. Curr Opin Clin Nutr Metab Care 2009 Nov:12:588-95. https://www.ncbi.nlm.nih.gov/pubmed/19770648, abgerufen am 05.10.2019.
Gröber, U. (2011): Mikronährstoffe. Metabolic Tuning – Prävention – Therapie. 3. Aufl. Wissenschaftliche Verlagsgesellschaft mbH Stuttgart.
Haupt, S. et al. (2013): Pyridoxine Wound Healing Trial. Arizona Stae University. Online Portal: https://repository.asu.edu/items/17164, abgerufen am 05.10.2019.
Heintschel, M. & Heuberger, R. (2017): The Potential Role of Zinc Supplementation on Pressure Injury Healing in Older Adults: A Review of the Literature. Wounds 2017 Feb:29:56-61. https://www.ncbi.nlm.nih.gov/pubmed/28272014, abgerufen am 06.10.2019.
Heise, R. et al. (2012): Dexpanthenol modulates gene expression in skin wound healing in vivo. Skin Pharmacol Physiol 2012:25:241-8. https://www.ncbi.nlm.nih.gov/pubmed/22759998, abgerufen am 05.10.2019.
Husson, M.O. et al. (2016): Modulation of host defence against bacterial and viral infections by omega-3 polyunsaturated fatty acids. The Journal of infection, 73(6), 523–535. https://pubmed.ncbi.nlm.nih.gov/27746159/, abgerufen am 18.9.2023.
Ji, X. et al. (2017): Rs739837 Polymorphism in MiR-885-3p Binding Site Within 3'-Untranslated Region of Vitamin D Receptor is Associated with a Decreased Risk of Pressure Ulcers. Cell Physiol Biochem 2017:44:2129-37. https://www.ncbi.nlm.nih.gov/pubmed/29241179, abgerufen am 05.10.2019.
Leigh, B. et al. (2012): The effect of different doses of an arginine-containing supplement on the healing of pressure ulcers. J Wound Care 2012 Mar:21:150-6. https://www.ncbi.nlm.nih.gov/pubmed/22399084, abgerufen am 08.10.2019.
Lin, P. et al. (2018): Zinc in Wound Healing Modulation. Nutrients 2018 Jan:10. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC5793244/, abgerufen am 06.10.2019.
Liu, P. et al. (2017): Efficacy of arginine-enriched enteral formulas for the healing of pressure ulcers: a systematic review. J Wound Care 2017 Jan:26:319-23. https://www.ncbi.nlm.nih.gov/pubmed/28598762, abgerufen am 08.10.2019.
Lussi, C. et al. (2018): Nutritional blood parameters and nutritional risk screening in patients with spinal cord injury and deep pressure ulcer-a retrospective chart analysis. Spinal Cord 2018 Feb:56:168-75. https://www.ncbi.nlm.nih.gov/pubmed/29057992, abgerufen am 05.10.2019.
MacKay, D. & Miller, A. (2003): Nutritional Support for Wound Healing. Alternative Medicine Review 2003:8: 359-77. http://archive.foundationalmedicinereview.com/publications/8/4/359.pdf, abgerufen am 05.10.2019.
McDaniel, J. et al. (2010): ω-3 fatty acids effect on wound healing. Wound Repair Regen 2008 May-Jun:16:337-45. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC2967211/, abgerufen am 05.10.2019.
Mehl, A.A. et al. (2021): Hard-to-heal wounds: a randomised trial of an oral proline-containing supplement to aid repair. Journal of wound care, 30(1), 26–31. https://pubmed.ncbi.nlm.nih.gov/33439085/, abgerufen am 18.9.2023.
Otero, T. et al. (2019): Vitamin D Status Is Associated With Development of Hospital-Acquired Pressure Injuries in Critically Ill Surgical Patients. Nutr Clin Pract 2019 Feb:34:142-7. https://www.ncbi.nlm.nih.gov/pubmed/30101993, abgerufen am 06.05.2020.
Posthauer, M. et al. (2015): The Role of Nutrition for Pressure Ulcer Management: National Pressure Ulcer Advisory Panel, European Pressure Ulcer Advisory Panel, and Pan Pacific Pressure Injury Alliance White Paper. Advances in Skin & Wound Care 2015 Apr:28:175-88. https://cme.lww.com/files/TheRoleofNutritionforPressureUlcerManagement.pdf, abgerufen am 05.10.2019.
Pullar, J. et al. (2017): The Roles of Vitamin C in Skin Health. Nutrients 2017 Aug:9. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC5579659/, abgerufen am 05.10.2019.
Razzaghi, R. et al. (2017): The effects of vitamin D supplementation on wound healing and metabolic status in patients with diabetic foot ulcer: A randomized, double-blind, placebo-controlled trial. J Diabetes Complications 2017 Apr: 31:766-72. https://www.ncbi.nlm.nih.gov/pubmed/27363929, abgerufen am 05.10.2019.
Saghaleini, S. et al. (2018): Pressure Ulcer and Nutrition. Indian J Crit Care Med 2018 Apr:22:283-9. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC5930532/, abgerufen am 04.10.2019.
Schols, J. et al. (2009): Nutritional support in the treatment and prevention of pressure ulcers: An overview of studies with an arginine enriched Oral Nutritional Supplement. Journal of Tissus Viability 2009 Aug:18:72-9 https://www.ncbi.nlm.nih.gov/pubmed/19427218/, abgerufen am 08.10.2019.
Selvaag, E. et al. (2002): Reduced serum concentrations of riboflavine and ascorbic acid, and blood thiamine pyrophosphate and pyridoxal-5-phosphate in geriatric patients with and without pressure sores. J Nutr Health Aging 2002:6:75.7. https://www.ncbi.nlm.nih.gov/pubmed/11813090, abgerufen am 05.10.2019.
Sernekos, L. (2013): Nutritional treatment of pressure ulcers: what is the evidence? J Am Assoc Nurse Pract 2013 Jan:25:281-8. https://www.ncbi.nlm.nih.gov/pubmed/24170591, abgerufen am 06.10.2019.
Soleimani, Z. et al. (2017): Clinical and metabolic response to flaxseed oil omega-3 fatty acids supplementation in patients with diabetic foot ulcer: A randomized, double-blind, placebo-controlled trial. J Diabetes Complications 2017 Sep:31:1394-1400. https://www.ncbi.nlm.nih.gov/pubmed/28716357, abgerufen am 06.05.2020.
Song, Y. P. et al. (2020): Zinc Therapy Is a Reasonable Choice for Patients With Pressure Injuries: A Systematic Review and Meta-Analysis. Nutrition in clinical practice : official publication of the American Society for Parenteral and Enteral Nutrition, 35(6), 1001–1009. https://pubmed.ncbi.nlm.nih.gov/32166790/, abgerufen am 18.9.2023.
Theilla, M. et al. (2007): A diet enriched in eicosapentanoic acid, gamma-linolenic acid and antioxidants in the prevention of new pressure ulcer formation in critically ill patients with acute lung injury: A randomized, prospective, controlled study. Clin Nutr 2007 Dec:26:752-7. https://www.ncbi.nlm.nih.gov/pubmed/17933438, abgerufen am 05.10.2019.
Theilla, M. et al. (2012): Enteral n-3 fatty acids and micronutrients enhance percentage of positive neutrophil and lymphocyte adhesion molecules: a potential mediator of pressure ulcer healing in critically ill patients. Br J Nutr 2012 Aug:107:1056-61. https://www.ncbi.nlm.nih.gov/pubmed/22040465, abgerufen am 05.10.2019.
Ubbink, D. et al. (2014): Systemic wound care: a meta-review of cochrane systematic reviews. Surg Techneol Int 2014 Mar:24:99-111. https://www.ncbi.nlm.nih.gov/pubmed/24700218, abgerufen am 06.10.2019.
Zaloga G. P. (2021): Narrative Review of n-3 Polyunsaturated Fatty Acid Supplementation upon Immune Functions, Resolution Molecules and Lipid Peroxidation. Nutrients, 13(2), 662. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC7922327/, abgerufen am 18.9.2023.