Ein chronisches Erschöpfungssyndrom (CFS) äußert sich durch dauerhafte Müdigkeit – selbst wenn Betroffene ausreichend viel schlafen. Es beeinträchtigt die Lebensqualität stark. Die Ursachen sind noch nicht klar. Infektionen, anhaltender Stress und Mangelzustände kommen infrage. Ausreichend Vitamine und Mineralstoffe sind die beste Voraussetzung dafür, die Müdigkeit in den Griff zu bekommen. Welche das sind und wie sie richtig angewendet werden, erfahren Sie hier.

Ursachen und Symptome
Was ist ein Erschöpfungssyndrom?
Der Begriff „chronisches Erschöpfungssyndrom“ leitet sich von der englischen Bezeichnung „chronic fatigue syndrome“ (CFS) ab. Betroffene fühlen sich ständig müde und erschöpft. Auf Dauer kommt es zu körperlichen, geistigen, seelischen und sozialen Einschränkungen: Die Betroffenen können am täglichen Leben nicht mehr teilnehmen und die Lebensqualität nimmt ab.
Info
Das CFS wird auch chronisches Müdigkeitssyndrom, Fatigue oder myalgische Enzephalomyelitis (myalgic encephalomyelitis (ME)) genannt. ME bedeutet so viel wie Muskel- und Gehirnentzündung. Oft wird die Abkürzung CFS/ME oder ME/CFS genutzt.
Was ist die Ursache für die ständige Müdigkeit?
Die Ursachen vom CFS sind noch nicht vollständig geklärt. Vermutet werden unter anderem: Virusinfektionen, muskelbedingte Erkrankungen, Immunschwäche, eine Funktionsstörung des Nervensystems und Reaktionen auf Schadstoffe aus der Umwelt (Schwermetallbelastung) sowie oxidativer Stress.
Auch Extremsituationen wie ständiger Stress, eine (überstandene) Krebserkrankung, eine Operation oder ein Unfall können das CFS auslösen. Zudem weisen viele CFS-Erfahrungsberichte darauf hin, dass Betroffene zu Beginn der Beschwerden an einer Atemwegsinfektion litten.
Eine gängige Hypothese ist außerdem, dass die Ursache vom CFS in einer Funktionsstörung der Mitochondrien (Mitochondriopathie) liegt. Mitochondrien sind die Kraftwerke der Zellen. Ihre Aufgabe ist die Bildung von Energie.
Chronisches Erschöpfungssyndrom: Symptome
Größtes Problem beim CFS ist die Müdigkeit, die nach Belastungen unverhältnismäßig stark wird. Nach Erholung und Schlaf empfinden die Betroffenen keine Besserung. Eine herabgesetzte körperliche und seelische Belastbarkeit ist die Folge. Zudem kommt es zu Einschränkungen der geistigen Aktivität (wie Gedächtnislücken, Konzentrationsschwäche, Probleme beim Sprechen). Auch die Fähigkeit, den Körper für längere Zeit aufrechtzuerhalten, kann eingeschränkt sein (orthostatische Intoleranz).
Weitere Symptome des CFS sind Schmerzen in den Muskeln, Gelenken und Lymphknoten, Kopfschmerzen, Halsschmerzen und eine Überempfindlichkeit gegenüber äußeren Reizen wie Lärm.
Ist die Fähigkeit, am beruflichen und privaten Leben teilzunehmen, seit sechs Monaten oder länger stark eingeschränkt und sind alle anderen Ursachen für Müdigkeit ausgeschlossen, wird die Diagnose gestellt. Die Diagnose CFS ist in der Medizin allerdings bis heute nicht vollständig anerkannt.
Ziele der Behandlung
Wie wird CFS klassisch behandelt?
Die Therapie hat das Ziel, die Ursachen von CFS zu behandeln und die Beschwerden zu lindern. Die Behandlung basiert auf aktivierenden Maßnahmen, um den Kreislauf der Müdigkeit zu durchbrechen. Zum Einsatz kommen Verhaltens- und Bewegungstherapie. Weiterhin wird zu Entspannungsverfahren und einer Beratung über Schlafhygiene geraten. Oft wird begleitend auch eine Psychotherapie empfohlen.
Eine allgemeingültige medikamentöse Behandlung gibt es noch nicht. Einige Betroffene sprechen auf niedrig dosiertes Cortison (wie Predni® und Decortin®) an: Die Müdigkeit wird gelindert.
Zudem könnte der Wirkstoff Nystatin (Nystatin STADA®) helfen, falls Darmpilz eine Ursache ist. Auch antivirale Mittel (Valganciclovir wie Valcyte®) finden Anwendung. Weitere mögliche Medikamente sind:
- Schmerzmittel wie nicht steroidale Antirheumatika (NSAR) mit Wirkstoffen wie Diclofenac (Voltaren®) und Ibuprofen (Aktren®)
- Antiepileptika wie Gabapentin (Gabagamma®)
- Antidepressiva (Amitriptylin wie Amineurin®) und Mirtazapin (zum Beispiel Ludiomil®)
- Medikamente, die auf das Immunsystem (Rintatolimod wie Ampligen®) oder die Schilddrüse (L-Thyroxin wie Eltroxin®, Euthyrox®) wirken
Ziele der Mikronährstoffmedizin
Die Mikronährstoffmedizin unterstützt die Behandlung bei CFS. Ziel ist es ebenfalls, die Müdigkeit zu lindern und die Lebensqualität zurückzugewinnen. Dazu soll die Funktion der Mitochondrien gestärkt und der Energiestoffwechsel angeregt werden.
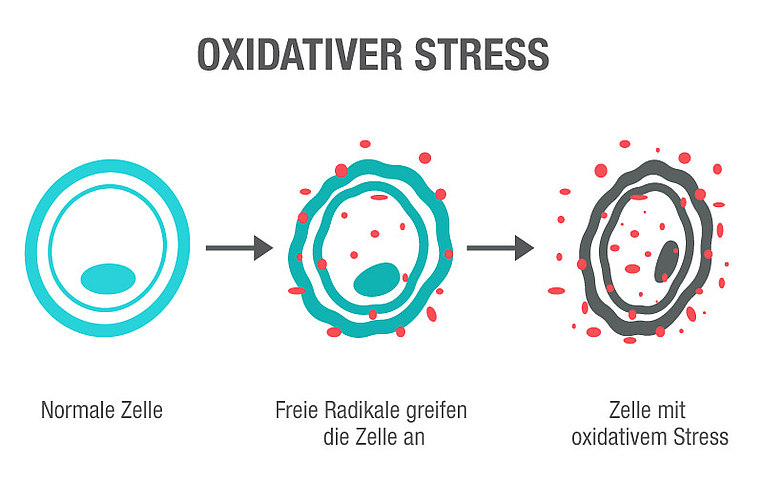
Da bei CFS zudem erhöhter oxidativer Stress beobachtet wird, zielt die Mikronährstoffmedizin auch darauf ab, oxidativen Stress zu senken. Dabei liegen im Körper zu viele freie Radikale vor, die Erbsubstanz und Zellen schädigen.
Folgende Stoffe kommen hauptsächlich zum Einsatz:
- Coenzym Q10, L-Carnitin, Magnesium und B-Vitamine unterstützen die Energieproduktion in den Zellen.
- Vitamine C und E hemmen oxidativen Stress.
- Kupfer, Mangan, Selen und Zink schützen die Mitochondrien.
- Vitamin D reguliert das Immunsystem und Entzündungen.
Info
Ein Eisenmangel könnte an den Beschwerden des CFS beteiligt sein. Daher wird zur Bestimmung der Eisenwerte im Blut geraten. Besteht ein Eisenmangel, sollte dieser ausgeglichen werden.
Behandlung mit Mikronährstoffen
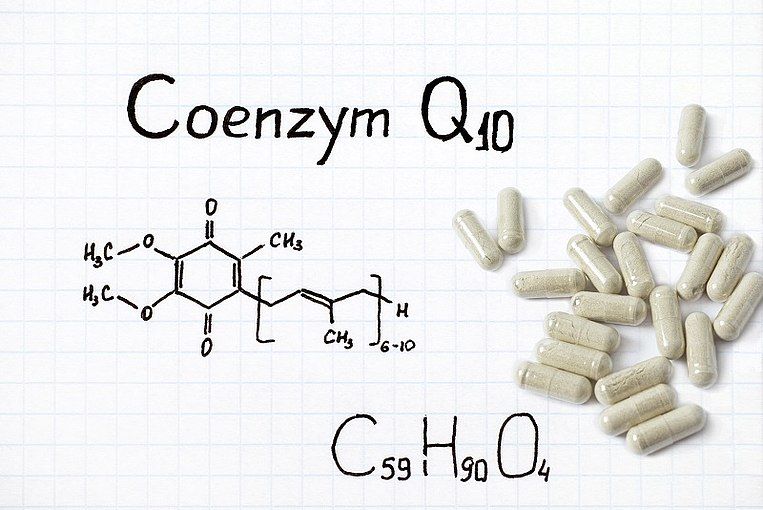
Weniger müde durch Coenzym Q10
Wirkweise von Coenzym Q10 bei CFS
Coenzym Q10 ist für die Bildung von Energie in den Mitochondrien unerlässlich – und damit für einen funktionierenden Energiestoffwechsel. Bei Personen mit CFS ist der Coenzym-Q10-Spiegel im Blut deutlich niedriger als bei gesunden. Das zeigen verschiedene beobachtende Studien.
Eine Ergänzung von Coenzym Q10 könnte die Funktion der Mitochondrien verbessern: Blutwerte an Laktat erhöhten sich durch die Einnahme von Coenzym Q10 langsamer. Laktat entsteht bei der Muskelarbeit, wenn nicht ausreichend Sauerstoff verfügbar ist oder die Mitochondrien nicht richtig arbeiten. Der Nutzen von Coenzym Q10 wurde in einer kleinen hochwertigen Studie belegt. Neun von zehn Studienteilnehmern waren mit Coenzym Q10 zudem weniger müde.
Für einen endgültigen Beweis der Wirksamkeit von Coenzym Q10 bei CFS sind noch weitere Studien nötig. Eine Einnahme kann die klassische Behandlung aber versuchsweise ergänzen.
Info
Die besten Ergebnisse erzielte die Kombination von Coenzym Q10 mit Nicotinamid-Adenin-Dinukleotid (NADH). Zwei hochwertige Studien zeigen, dass Betroffene nach achtwöchiger Einnahme weniger müde waren. Auch die körperliche Belastbarkeit nahm zu. In einer weiteren hochwertigen Studie mit zusätzlichem Vitamin C verbesserte sich die Schlafqualität und die Schmerzen nahmen ab.
NADH ist ein wichtiges Coenzym im Stoffwechsel. Präparate mit NADH sind aktuell in Deutschland aber nicht zugelassen. Deshalb wird die Einnahme nicht ohne Weiteres empfohlen, bis die Anwendung weiter erforscht ist. Der Körper kann NADH aber selbst bilden. Dafür ist unter anderem Niacin (Vitamin B3) nötig.
Dosierung und Einnahmeempfehlung von Coenzym Q10
Bei CFS empfehlen Mikronährstoff-Experten die tägliche Einnahme von 100 bis 200 Milligramm Coenzym Q10. Die Einnahme von Coenzym Q10 sollte zum Essen erfolgen. Das Fett aus der Nahrung verbessert die Aufnahme im Darm.
Tipp
Coenzym Q10 als Ubiquinol ist für den Körper sehr gut verfügbar. Es ist sofort aktiv und muss nicht erst aktiviert werden. Ubiquinol ist allerdings teurer in der Herstellung. Es wird besonders stabilisiert und dadurch haltbar gemacht.
Coenzym Q10: zu beachten bei Erkrankungen und Medikamenteneinnahme
Coenzym Q10 kann den Blutzuckerspiegel verringern. Deshalb sind bei Diabetes engmaschige Blutzuckermessungen notwendig, um eine Unterzuckerung zu vermeiden.
Coenzym Q10 kann die Wirkung von Blutgerinnungshemmern vom Cumarin-Typ (Vitamin-K-Antagonisten) herabsetzen. Dazu gehören zum Beispiel Warfarin (Coumadin®) und Phenprocoumon (Marcumar®, Falithrom®). Schon bei einer geringen Dosis unter 50 Milligramm Coenzym Q10 kann die Wirkung beeinträchtigt sein. Die Einnahme sollte daher mit einem Arzt abgesprochen werden.
L-Carnitin fördert die Energiegewinnung aus Fett
Wirkweise von L-Carnitin bei CFS

L-Carnitin ist für die Energiegewinnung aus Fett wichtig: Langkettige Fettsäuren können nur in die Mitochondrien transportiert werden, wenn sie an L-Carnitin gebunden sind. Zudem fördert L-Carnitin die Entgiftung schädlicher Stoffwechselprodukte in den Mitochondrien und wirkt antioxidativ. Da die Funktion der Mitochondrien bei CFS vermutlich gestört ist, könnte L-Carnitin helfen.
Beobachtende Studien zeigen, dass CFS-Patienten niedrigere L-Carnitin-Werte im Blut haben als Gesunde. Wissenschaftler bringen eine unzureichende L-Carnitin-Versorgung mit einer Zunahme der Schwere der Symptome in Verbindung.
Studien zur L-Carnitin-Einnahme bei CFS liegen bereits vor: Nach vier bis acht Wochen besserten sich die Beschwerden. L-Carnitin war in dieser Vorstudie besser verträglich als ein Medikament gegen Müdigkeit. Auch die Ergebnisse eines Übersichtsartikels zeigen, dass L-Carnitin zu einer Verbesserung der körperlichen und geistigen Ermüdung beiträgt. Zudem wurde die geistige Leistungsfähigkeit durch die Einnahme gesteigert und körperliche Beeinträchtigungen nahmen ab. Allerdings fehlte in den Studien das Scheinmedikament zur Kontrolle.
Trotz vielversprechender Studien muss die Wirkung von L-Carnitin bei CFS noch besser erforscht werden: Es gibt auch Patienten, bei denen die Einnahme von L-Carnitin keinen Erfolg hatte. Trotzdem ist L-Carnitin als Ergänzung der klassischen Behandlung einen Versuch wert. Es kann andere Maßnahmen gegen Müdigkeit ergänzen.
Dosierung und Einnahmeempfehlung von L-Carnitin
Zur unterstützenden Behandlung von CFS empfehlen Mikronährstoff-Experten die Einnahme von 1.500 bis 2.000 Milligramm L-Carnitin pro Tag. Die Dosis sollte auf mehrere Portionen verteilt werden – zum Beispiel morgens, mittags und abends jeweils 500 Milligramm. Der Körper kann nur eine beschränkte Menge im Darm aufnehmen.
Die Einnahme von L-Carnitin sollte mit den Mahlzeiten erfolgen. Dadurch steigt die Verträglichkeit für den Magen.
Info
Es gibt verschiedene L-Carnitin-Formen. Bei CFS sollte Acetyl-L-Carnitin eingenommen werden. Dies ist auch die Verbindung, die in den meisten Studien getestet wurde.
L-Carnitin: zu beachten bei Erkrankungen und Medikamenteneinnahme
Personen mit Nierenerkrankungen sollten die Einnahme von L-Carnitin mit dem Arzt absprechen, wenn die tägliche Einnahme 1.000 Milligramm übersteigt.
Bei bestimmten Krebserkrankungen (wie Prostata- oder Blasenkrebs) kommt es zu einem überschießenden Fettstoffwechsel. Bei diesen Krebsarten sollte kein L-Carnitin ergänzt werden.
Wird L-Carnitin bei einem Herzinfarkt plötzlich abgesetzt, könnten sich dadurch Schäden am Herzen verschlimmern. Dies zeigt ein Tierversuch. Bei einem Herzinfarkt sollte der Arzt über die L-Carnitin-Einnahme informiert werden. Zudem wird bei Herz-Kreislauf-Erkrankungen dazu geraten, die Einnahme mit dem Arzt zu besprechen. Aus hoch dosiertem L-Carnitin könnte im Darm das schädliche Stoffwechselprodukt TMAO (Trimethylamin-N-oxid) entstehen. Es könnte die Erkrankungen verschlimmern, wenn der Arzt nicht eingreift. Gleiches gilt bei Lebererkrankungen.
Zudem könnte TMAO mit einer schlechten Empfindlichkeit für Insulin in Verbindung stehen. Bei Diabetes und Vorformen von Diabetes (metabolisches Syndrom) sollte der Arzt die Blutzuckerwerte überwachen.
L-Carnitin kann den Blutzuckerspiegel senken. Daher müssen Diabetiker, die Medikamente wie Metformin (Diabesin®, Glucophage®) oder Sulfonylharnstoffe (Euglucon®, Semi-Euglucon®) einnehmen, unter Umständen die Dosierung anpassen. Es kann sonst zu einer Unterzuckerung kommen. Eine regelmäßige Kontrolle des Blutzuckerspiegels und eine Absprache mit dem Arzt sind empfehlenswert.
Selten erhöht L-Carnitin die Wirkung von Blutgerinnungshemmern. Betroffen sind zum Beispiel Ethylbiscoumacetat (Tromexan®), Phenprocoumon (Marcuphen®, Falithrom®) und Warfarin (Coumadin®). Die Ergänzung von L-Carnitin sollte deshalb mit dem Arzt abgesprochen sein.
Magnesium ist wichtig für die Energieversorgung
Wirkweise von Magnesium bei CFS
Mithilfe von Magnesium bilden die Mitochondrien Energie. Auch an der Freisetzung von gespeicherter Energie ist Magnesium beteiligt. Ein akutes CFS steht oft mit körperlichem oder seelischem Stress in Verbindung. Die Folge sind erhöhte Magnesiumverluste. Fehlt Magnesium, steht dem Körper weniger Energie zur Verfügung. Müdigkeit und Abgeschlagenheit können die Folgen eines Magnesiummangels sein.
Der Gehalt an Magnesium in den roten Blutkörperchen kann Aufschluss über die Versorgung geben: In mehreren beobachtenden Studien war der Gehalt bei CFS-Patienten im Vergleich zu gesunden Personen niedriger. Es gibt allerdings auch Studien, die keine Zusammenhänge zeigen.
Nach der Gabe von Magnesium direkt in den Muskel hatten Patienten wieder mehr Energie. Das fanden Forscher in einer kleinen hochwertigen Studie heraus sowie in einer Vorstudie. Auch die Stimmung besserte sich und die Betroffenen litten an weniger Schmerzen. Die Wirkung trat allerdings erst sechs Wochen nach der Spritze ein. Patienten ohne einen Magnesiummangel reagierten auf Magnesium nicht.
Die Studien zu CFS und Magnesium sind sehr alt. Neue und größere Studien müssen nun zeigen, ob die ersten Ergebnisse auf alle Patienten mit CFS übertragbar sind und ob auch die Einnahme von Magnesiumpräparaten helfen kann.
Dosierung und Einnahmeempfehlung von Magnesium
Mikronährstoff-Experten empfehlen bei CFS pro Tag 300 bis 600 Milligramm Magnesium. Die Einnahme sollte mit dem Arzt oder Mikronährstoff-Experten abgesprochen sein. Er kann Magnesium zum Beispiel auch in den Muskel spritzen, wenn dies nötig ist.
Die Einnahme von Magnesium erfolgt am besten mit einer Mahlzeit. Die Nahrung fördert die Aufnahme von Magnesium im Darm. Für eine gute Verträglichkeit sollte die Gesamtmenge über den Tag verteilt werden. Wenn mehr als 250 Milligramm ergänzt werden, sollte die Menge auf mehrere Portionen aufgeteilt werden. Ab 250 Milligramm kann es bei einem empfindlichen Darm zu harmlosem Durchfall kommen.
Magnesium im Labor bestimmen lassen
Die Aussagekraft über den Magnesiumstatus bei CFS-Patienten ist begrenzt. Nur in etwa der Hälfte der Fälle ist die Messung zuverlässig. Die beste Methode ist jedoch die Messung im Vollblut, da Magnesium vorwiegend in den roten Blutzellen vorkommt. Die Normalwerte von Magnesium liegen zwischen 1,38 und 1,50 Millimol pro Liter Vollblut.
Ab einer regelmäßigen Dosierung über 250 Milligramm Magnesium pro Tag empfiehlt es sich, die Werte im Blut zu kontrollieren.
Magnesium: zu beachten bei Erkrankungen und Medikamenteneinnahme
Bei Nierenerkrankungen sollte Magnesium nur nach Absprache mit dem Arzt eingenommen werden. Schwache Nieren können Magnesium weniger gut ausscheiden, sodass es sich im Körper anreichern könnte.
Magnesium sollte nicht zeitgleich mit bestimmten Antibiotika eingenommen werden. Es handelt sich um Gyrasehemmer (zum Beispiel Ciprobay® und Ciprobet®) und Tetrazykline (Doxakne®). Auch bestimmte Osteoporose-Medikamente (Bisphosphonate) sollten nicht zeitgleich mit Magnesium eingenommen werden. Betroffen sind Wirkstoffe wie Alendronat (Fosamax® und Binosto®) oder Etidronat (zum Beispiel Etidronat Jenapharm®). Magnesium kann die Wirkstoffe binden und sie so unwirksam machen. Halten Sie einen Abstand von zwei Stunden zwischen den Einnahmen ein.
Bei chronischem Erschöpfungssyndrom mehr Energie durch B-Vitamine?
Wirkweise von B-Vitaminen beim CFS
B-Vitamine werden für einen funktionierenden Energiestoffwechsel gebraucht. Eine ausreichende Versorgung könnte damit besonders bei CFS wichtig sein. Wie sich in beobachtenden Studien herausstellte, sind Patienten häufigvon einem Mangel an Vitamin B6, B12 und Folsäure betroffen.
Die Gabe von Vitamin B12, Folsäure oder die Kombination beider Vitamine in den Muskeln könnte die Symptome von CFS lindern – so die Erkenntnisse aus Übersichtsartikeln mit mehreren Vorstudien. Ein Nutzen einer B-Vitamin-Gabe wurde aber nicht in allen Studien gezeigt.
Zukünftige Studien müssen genauer untersuchen, welche Rolle B-Vitamine bei CFS spielen. Vor allem die Frage nach der richtigen Dosierung sollte beantwortet werden, da möglicherweise hohe Mengen nötig sind, um die Symptome zu verbessern. Auch Studien zur Einnahme der B-Vitamine müssen noch folgen. Da ein Mangel an B-Vitaminen die Symptome bei CFS aber weiter verschlechtern könnte, sollte die Versorgung sichergestellt sein.
Dosierung und Einnahmeempfehlung von B-Vitaminen

Bei CFS empfehlen Mikronährstoff-Experten für eine gute Versorgung die tägliche Einnahme von 3 bis 5 Milligramm Vitamin B6, 10 bis 15 Mikrogramm Vitamin B12 und 200 bis 400 Mikrogramm Folsäure.
Die Einnahme sollte zum Essen erfolgen. Dadurch steigt die Verträglichkeit für den Magen.
B-Vitamine: zu beachten bei Erkrankungen und Medikamenteneinnahme
Personen mit Nierenerkrankungen dürfen Vitamin B12 nur in Form von Methylcobalamin einnehmen, nicht jedoch als Cyanocobalamin. Denn es gibt Hinweise darauf, dass Cyanocobalamin in hohen Dosen für Nierenpatienten schädlich ist.
Menschen, die bei CFS Schmerzmittel aus der Gruppe der Opioide bekommen (Tramadol wie T-long®, Codein wie Azur®), müssen beachten, dass die Wirkung von in den Muskel gespritzten B-Vitaminen abgeschwächt werden könnte.
Vitamin C und E gegen Schäden durch oxidativen Stress
Wirkweise von Vitamin C und E bei CFS
Bei CFS leiden viele Menschen unter oxidativem Stress. Dies verändert die Moleküle des Körpers. Für den Körper erscheinen sie fremd, er reagiert auf sie wie auf Fremdstoffe. Dadurch kommt es zu einem überaktiven Immunsystem gegen eigene Körperbestandteile. Außerdem schädigt oxidativer Stress die Mitochondrien, sodass der Energienachschub ins Stocken kommt.
Oxidativer Stress steht mit dem Auftreten von CFS in Verbindung. Dafür sprechen die Ergebnisse von mehreren Beobachtungsstudien. Gleichzeitig finden sich bei einigen CFS-Patienten zu niedrige Vitamin-E-Spiegel im Blut. Antioxidantien wie Vitamin E und C schützen den Körper vor Schäden durch oxidativen Stress.
Vorstudien zur Einnahme von Vitamin C und E in Kombination mit weiteren Antioxidantien liegen bereits vor: Durch das Kombinationspräparat verbesserte sich der oxidative Status im Blut der CFS-Patienten. Weiterhin besserten sich Müdigkeit und Schlafstörungen. Körperliche Beschwerden und Kopfschmerzen ließen ebenfalls nach. Da bei CFS-Patienten überschießende Immunreaktionen auftreten, wurde der Einfluss von Antioxidantien darauf in einer weiteren Vorstudie untersucht: Nach der Einnahme eines Kombinationspräparats war der Immunangriff auf das eigene Gewebe weniger stark.
Die Studien weisen darauf hin, dass besonders CFS-Patienten mit viel oxidativem Stress und überaktivem Immunsystem auf antioxidative Vitamine ansprechen. Die Ergänzung kann daher versucht werden.
Dosierung und Einnahmeempfehlung von Vitamin C und E
Um bei CFS oxidativen Stress zu mildern, raten Mikronährstoff-Experten meist zu einem Kombinationspräparat. Antioxidantien unterstützen sich gegenseitig in ihrer Wirkung. Sinnvoll sind aber vor allem 15 bis 30 Milligramm Vitamin E und 300 bis 500 Milligramm Vitamin C. Daneben gibt es antioxidative Pflanzenstoffe wie Curcumin und Quercetin.
Die Einnahme von Vitamin E und C sollte zum Essen erfolgen: Durch das Nahrungsfett kann Vitamin E optimal vom Körper aufgenommen werden. Zudem verbessert sich die Verträglichkeit von Vitamin C.
Antioxidantien im Labor bestimmen lassen
Bei CFS ist es sinnvoll, den antioxidativen Status im Blut beim Arzt prüfen zu lassen. Das Ergebnis gibt Auskunft darüber, ob aufgrund von oxidativem Stress ein Mangel an Antioxidantien besteht. Um den Status zu ermitteln, können Blut- oder Urinproben verwendet werden. Je nach Labor werden andere Methoden verwendet – zum Beispiel die Messung von bestimmten Markern oder der antioxidativen Kapazität. Es gelten deshalb die Angaben des untersuchenden Labors.
Vitamin C und E: zu beachten bei Erkrankungen und Medikamenteneinnahme
Vitamin C verbessert die Eisenaufnahme. Daher sollten Menschen mit einer Eisenspeicherkrankheit (Hämochromatose) Vitamin C nur unter ärztlicher Aufsicht einnehmen.
Bei einer Krebstherapie mit den Wirkstoffen Bortezomib (zum Beispiel Velcade®) sollte die Einnahme von Vitamin C nur nach Absprache mit dem Arzt eingenommen werden. Vitamin C könnte die Therapie stören.
Antioxidative Mineralstoffe schützen die Zellen vor Schäden
Wirkweise von Kupfer, Mangan, Zink und Selen bei CFS
Je höher der oxidative Stress bei den Betroffenen ist, desto schwerer sind die Symptome. Kupfer, Mangan, Zink und Selen tragen wie antioxidative Vitamine zur Neutralisierung freier Radikale bei. Fehlen die antioxidativen Stoffe, kommt es vermehrt zu oxidativem Stress: Dadurch wird die Bildung von Energie in den Mitochondrien gebremst sowie Entzündungen und Schädigungen am Erbgut begünstigt.
CFS-Patienten neigen zu niedrigen Blutwerten an Mangan und Zink. Das zeigen beobachtende Studien. Je größer der Mangel, desto schlimmer waren die Symptome. Darüber hinaus gibt es Hinweise, dass die Kupferwerte bei CFS im Blut erniedrigt sein können. Allerdings waren die Ergebnisse der beobachtenden Studie nicht ganz eindeutig. Hinsichtlich des Selenstatus fanden sich hingegen keine Auffälligkeiten bei CFS-Betroffenen.
Theoretisch ist die Einnahme von Kupfer, Mangan, Selen und Zink zur Vermeidung von oxidativem Stress bei CFS sinnvoll. Antioxidative Mineralstoffe sind ein wichtiger Teil von Enzymsystemen, die oxidativen Stress entschärfen. Einen Mangel sollte man vermeiden.
Dosierung und Einnahmeempfehlung von Kupfer, Mangan, Zink und Selen
Mikronährstoff-Experten empfehlen zur unterstützenden Behandlung des CFS die tägliche Einnahme von einem Kombinationspräparat mit folgenden Mineralstoffen: 0,5 bis 1 Milligramm Kupfer, 1 bis 2 Milligramm Mangan, 50 bis 100 Mikrogramm Selen und 5 bis 10 Milligramm Zink.
Die Einnahme erfolgt idealerweise mit den Mahlzeiten, da so die Verträglichkeit für den Magen verbessert wird.
Selen im Labor bestimmen lassen
Bei regelmäßiger Seleneinnahme empfiehlt es sich, die Spiegel überprüfen zu lassen. Dazu wird in der Arztpraxis Vollblut entnommen. Im Labor wird dann der Selenwert gemessen: Beträgt dieser zwischen 120 bis 150 Mikrogramm pro Liter, liegt die Versorgung im Normalbereich.
Kupfer, Mangan, Selen und Zink: zu beachten bei Erkrankungen und Medikamenteneinnahme
Personen mit einer Kupferspeicherkrankheit (Morbus Wilson) dürfen kein Kupfer ergänzen. Die Kupferausscheidung ist bei dieser Erkrankung gestört.
Patienten mit Nierenerkrankungen sollten Kupfer nur dann ergänzen, wenn der Arzt den Kupferspiegel (Coeruloplasmin) im Blut prüft. Kranke Nieren können Kupfer nicht richtig ausscheiden. Gleiches gilt für die Einnahme von Selen und Zink.
Personen mit schweren Leber- und Gallenerkrankungen sollten Mangan nicht zusätzlich ergänzen. Die geschwächten Organe können überschüssiges Mangan weniger gut ausscheiden.
Frauen, die die Antibabypille einnehmen, haben oft erhöhte Kupferspiegel im Blut. Daher sollte eine langfristige Einnahme von Kupfer in einer Dosierung über 0,2 Milligramm mit dem Arzt abgesprochen sein.
Zink bindet bestimmte Medikamente und setzt so deren Wirkung herab. Deshalb sollte ein Einnahmeabstand von zwei bis vier Stunden eingehalten werden. Es handelt sich um Tetracycline (etwa Doxycyclin®) und Gyrasehemmer (Norfluxx®, Tarivid®). Auch Osteoporose-Medikamente (Bisphosphonate) wie Alendronat (Fosamax®, Tevanate®) oder Clodronat (Bonefos®) sind betroffen.
Ein Mangel an Vitamin D kann Müdigkeit auslösen
Wirkweise von Vitamin D bei CFS

Vitamin D spielt eine wichtige regulierende Rolle für das Immunsystem. Ein Vitamin-D-Mangel begünstigt vermutlich Immunschwäche oder Angriffe auf das eigene Körpergewebe. Die Folgen sind zum Beispiel andauernde Infektionen, Entzündungen, oxidativer Stress und teils schwere Müdigkeit. Oft kommt es dadurch zu körperlicher Inaktivität, die den Vitamin-D-Mangel noch weiter verstärkt, denn Vitamin D wird durch Sonnenlicht in der Haut gebildet.
Patienten mit CFS haben oft einen niedrigen Vitamin-D-Spiegel im Blut. In einer beobachtenden Studie wurde allerdings kein Zusammenhang zwischen dem Vitamin-D-Status und dem Grad der Müdigkeit gefunden. Auch die Einnahme von hoch dosiertem Vitamin D besserte die Müdigkeit in einer kleinen hochwertigen Studie bei CFS nicht.
Da bei körperlicher Inaktivität oft ein Mangel an Vitamin D folgt, sollte diesem in jedem Fall vorgebeugt werden. Vitamin D hat viele gesundheitsfördernde Wirkungen.
Dosierung und Einnahmeempfehlung von Vitamin D
Zur Vorbeugung eines Vitamin-D-Mangels empfehlen Mikronährstoff-Experten eine tägliche Dosierung von 1.000 Internationalen Einheiten im Sommer und 2.000 Internationale Einheiten im Winter. Am besten sollte aber der Vitamin-D-Spiegel im Labor gemessen werden, denn bei einer schlechten Versorgung ist eine höhere Dosierung nötig.
Die Einnahme von Vitamin D sollte immer mit einer Mahlzeit erfolgen. Vitamin D ist fettlöslich und braucht zur Aufnahme in den Körper Fett.
Vitamin-D-Status im Labor bestimmen lassen
Da ein Vitamin-D-Mangel weit verbreitet ist, sollte der Status zweimal im Jahr überprüft werden – idealerweise im Frühjahr und Herbst. Die Bestimmung von Vitamin D erfolgt im Blutserum (Blutflüssigkeit). Dabei wird die Transportform Calcidiol (25-OH-Vitamin D) gemessen. Optimal sind Werte zwischen 40 bis 60 Nanogramm pro Milliliter.
Vitamin D: zu beachten bei Erkrankungen und Medikamenteneinnahme
Personen mit Nierenerkrankungen (Niereninsuffizienz) oder calciumhaltigen Nierensteinen müssen aufpassen: Sie dürfen Präparate mit Vitamin D nur in Rücksprache mit ihrem Arzt einnehmen. Bei Nierenerkrankungen kann der Calciumhaushalt gestört sein. Bei Neigung zu Nierensteinen könnten neue Nierensteine entstehen. Bei Bedarf kontrolliert der Arzt zur Sicherheit die Blutwerte.
Bei der entzündlichen Bindegewebserkrankung Sarkoidose (Morbus Boeck) sollte Vitamin D nur unter ärztlicher Kontrolle eingenommen werden. Betroffene haben häufig hohe Calciumspiegel im Blut, die unter Vitamin-D-Zufuhr weiter ansteigen könnten.
Bestimmte Medikamente zur Entwässerung (Diuretika) verringern die Ausscheidung von Calcium über die Nieren. Das gilt für Thiazide mit den Wirkstoffen Hydrochlorothiazid (Esidrix®), Xipamid (Aquaphor®) und Indapamid (Natrilix®). Dadurch kann der Calciumspiegel im Blut ansteigen. Da auch Vitamin D den Calciumspiegel erhöht, sollte Vitamin D nur dann eingenommen werden, wenn der Calciumspiegel regelmäßig überprüft wird.
Dosierungen auf einen Blick
Empfehlung pro Tag bei chronischem Erschöpfungssyndrom | |
|---|---|
Vitamine | |
Vitamin B6 | 3 bis 5 Milligramm (mg) |
Vitamin B12 | 10 bis 15 Mikrogramm (µg) |
Folsäure | 200 bis 400 Mikrogramm |
Vitamin C | 300 bis 500 Milligramm |
Vitamin E | 15 bis 30 Milligramm |
Vitamin D | 1.000 bis 2.000 Internationale Einheiten (IE) |
Mineralstoffe | |
Magnesium | 300 bis 600 Milligramm |
Kupfer | 0,5 bis 1 Milligramm |
Mangan | 1 bis 2 Milligramm |
Selen | 50 bis 100 Mikrogramm |
Zink | 5 bis 10 Milligramm |
Sonstige Stoffe | |
Coenzym Q10 | 100 bis 200 Milligramm |
L-Carnitin | 1.500 bis 2.000 Milligramm in 3 Portionen |
Sinnvolle Laboruntersuchungen auf einen Blick
Sinnvolle Blutuntersuchungen bei chronischem Erschöpfungssyndrom | |
|---|---|
Normalwerte | |
Magnesium (Vollblut) | 1,38 und 1,50 Millimol pro Liter (mmol/l) |
Selen (Vollblut) | 120 bis 150 Mikrogramm pro Liter (µg/l) |
Vitamin D | 40 bis 60 Nanogramm pro Milliliter (ng/ml) |
Zusammenfassung
Das chronische Erschöpfungssyndrom (CFS) ist durch eine andauernde Müdigkeit gekennzeichnet, die durch Schlaf nicht gebessert wird. Die Mikronährstoffmedizin hat das Ziel, einen Nährstoffmangel zu verhindern, der bei CFS häufig vorkommt und die Symptome verschlimmert. Wichtig ist, auf eine ausreichende Versorgung mit B-Vitaminen wie B6, B12 und Folsäure sowie Vitamin D zu achten.
Zudem zielt die Mikronährstoffmedizin darauf ab, die Müdigkeit und andere Symptome bei CFS zu lindern. Coenzym Q10, L-Carnitin und Magnesium sind für die Energieproduktion in den Mitochondrien unerlässlich. Coenzym Q10 und L-Carnitin scheinen die Müdigkeit bei CFS herabzusetzen. Vor allem L-Carnitin hilft möglicherweise auch gegen die körperlichen Beschwerden bei CFS. Magnesium könnte außerdem zu mehr Vitalität, einer besseren Stimmung und weniger Schmerzen beitragen.
Die Mineralstoffe Kupfer, Mangan, Zink und Selen helfen dabei, freie Radikale zu neutralisieren, und schützen die Mitochondrien vor oxidativem Stress. Diese Wirkung wird durch antioxidatives Vitamin C und E unterstützt.
Verzeichnis der Studien und Quellen
Baum, E. et al. (2017): Müdigkeit S3-Leitlinie. Deutsche Gesellschaft für Allgemeinmedizin und Familienmedizin (DEGAM). AWMF online: https://www.awmf.org/uploads/tx_szleitlinien/053-002l_S3_Muedigkeit_2018-06.pdf, abgerufen am 17.10.2019.
Bjørklund, G. et al. (2019): Chronic fatigue syndrome (CFS): Suggestions for a nutritional treatment in the therapeutic approach. Biomedicine & Pharmacotherapy 2018 Jan:109:1000-9. https://www.sciencedirect.com/science/article/pii/S0753332218342987?via%253Dihub, abgerufen am 17.10.2019.
Björn Regland, et al. (2015): Response to Vitamin B12 and Folic Acid in Myalgic Encephalomyelitis and Fibromyalgia. PLoS One. 2015; 10(4): e0124648. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC4406448/, abgerufen am 21.10.2019.
Castro-Marrero, J. et al. (2013): Could mitochondrial dysfunction be a differentiating marker between chronic fatigue syndrome and fibromyalgia? Antioxid Redox Signal 2013 Nov:19:1855-60. https://www.ncbi.nlm.nih.gov/pubmed/23600892, abgerufen am 21.10.2019.
Castro-Marrero, J. et al. (2015): Does Oral Coenzyme Q10 Plus NADH Supplementation Improve Fatigue and Biochemical Parameters in Chronic Fatigue Syndrome? Antioxid Redox Signal 2015 Mar:22:679-85. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC4346380/, abgerufen am 18.10.2019.
Castro-Marrero, J. et al. (2016): Effect of coenzyme Q10 plus nicotinamide adenine dinucleotide supplementation on maximum heart rate after exercise testing in chronic fatigue syndrome - A randomized, controlled, double-blind trial. Clin Nutr 2016 Aug:35:826-34. https://www.ncbi.nlm.nih.gov/pubmed/26212172, abgerufen am 21.10.2019.
Castro-Marrero, J. et al. (2017): Treatment and management of chronic fatigue syndrome/myalgic encephalomyelitis: all roads lead to Rome. Br J Pharmacol 2017 Mar:174:345-69. http://www.euromene.eu/workinggroups/pubblications/2017_BJP_review.pdf, abgerufen am 17.10.2019.
Clague, J. et al. (1992): Intravenous magnesium loading in chronic fatigue syndrome. Lancet 1992 Jul:340:124-5. https://www.ncbi.nlm.nih.gov/pubmed/1352002, abgerufen am 18.10.2019.
Cox, I. et al. (1991): Red blood cell magnesium and chronic fatigue syndrome. Lancet 1991 May:337:757-60. https://www.ncbi.nlm.nih.gov/pubmed/1672392, abgerufen am 18.10.2019.
Earl, K. et al. (2017): Vitamin D status in chronic fatigue syndrome/myalgic encephalomyelitis: a cohort study from the North-West of England. BMJ Open 2017 Nov:7. https://www.ncbi.nlm.nih.gov/pubmed/29118054, abgerufen am 18.10.2019.
Friedberg, F. et al. (2013): ME/CFS: Ein Handbuch für Ärzte. Chronisches Fatigue-SyndromMyalgische EnzephalomyelitisEin Handbuch für Ärzte. https://www.fatigatio.de/fileadmin/user_upload/07/shopdocs_schriftenreihe/schrift22.pdf, abgerufen am 21.10.2019.
Glover, E. et al. (2010): A randomized trial of coenzyme Q10 in mitochondrial disorders. Muscle Nerve 2010 Nov:42:739-48. https://www.ncbi.nlm.nih.gov/pubmed/20886510, abgerufen am 21.10.2019.
Gröber, U. (2011): Mikronährstoffe. Metabolic Tuning – Prävention – Therapie. 3. Aufl. Wissenschaftliche Verlagsgesellschaft mbH Stuttgart.
Heap, L. et al. (1999): Vitamin B status in patients with chronic fatigue syndrome. J R Soc Med 1999 Apr:92:183-5. https://www.ncbi.nlm.nih.gov/pubmed/10450194, abgerufen am 22.10.2019.
Hinds, G. et al. (1994): Normal red cell magnesium concentrations and magnesium loading tests in patients with chronic fatigue syndrome. Ann Clin Biochem 1995 Sep:31:459-61. https://www.ncbi.nlm.nih.gov/pubmed/7832571, abgerufen am 18.10.2019.
Höck, A. (2014): Review: Vitamin D3 deficiency results in dysfunctions of immunity with severe fatigue and depression in a variety of diseases. In Vivo 2014 Jan-Feb:28:133-45. https://www.ncbi.nlm.nih.gov/pubmed/24425848, abgerufen am 18.10.2019.
Höck, A. & Pall, M. (2011): Will vitamin D supplementation ameliorate diseases characterized by chronic inflammation and fatigue? Med Hypotheses 2011 Feb:76:208-13. https://www.ncbi.nlm.nih.gov/pubmed/20980105, abgerufen am 18.10.2019.
Jammes, Y. et al. (2005): Chronic fatigue syndrome: assessment of increased oxidative stress and altered muscle excitability in response to incremental exercise. J Intern Med 2005 Mar:257:299-310. https://www.ncbi.nlm.nih.gov/pubmed/15715687, abgerufen am 21.10.2019.
Jammes, Y. et al. (2009): Chronic fatigue syndrome combines increased exercise-induced oxidative stress and reduced cytokine and Hsp responses. J Intern Med 2009 Aug:266:196-206. https://www.ncbi.nlm.nih.gov/pubmed/19457057, abgerufen am 21.10.2019.
Joustra, M. et al. (2017): Vitamin and mineral status in chronic fatigue syndrome and fibromyalgia syndrome: A systematic review and meta-analysis. PLoS One 2017 Apr:12. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC5409455/, abgerufen am 18.10.2019.
Kaslow, J. et al. (1989): Liver extract-folic acid-cyanocobalamin vs placebo for chronic fatigue syndrome. Arch Intern Med 1989 Nov:149:2501-3. https://www.ncbi.nlm.nih.gov/pubmed/2684076, abgerufen am 22.10.2019.
Kennedy, G. et al. (2010): Biochemical and vascular aspects of pediatric chronic fatigue syndrome. Arch Pediatr Adolesc Med 2010 Sep:164:817-23. https://www.ncbi.nlm.nih.gov/pubmed/20819963, abgerufen am 21.10.2019.
Lara Gamper. (2019): Chronic Fatigue Syndrome bei Kindern und Jugendlichen – mehr als nur Müdigkeit. Adoleszentenmedizin 16.12.2019. https://www.paediatrieschweiz.ch/chronic-fatigue-syndrome-bei-kindern-und-jugendlichen-mehr-als-nur-muedigkeit/ , abgerufen am 21.12.2019
Leombruni, P. et al. (2015): A randomised controlled trial comparing duloxetine and acetyl L-carnitine in fibromyalgic patients: preliminary data. Clin Exp Rheumatol 2015 Jan-Feb:33:S82-5. https://www.ncbi.nlm.nih.gov/pubmed/25786048, abgerufen am 21.10.2019.
Maes, M. et al. (2014): Attenuation of autoimmune responses to oxidative specific epitopes, but not nitroso-adducts, is associated with a better clinical outcome in Myalgic Encephalomyelitis/chronic fatigue syndrome. Neuro Endocrinol Lett 2014:35:577-85. https://www.ncbi.nlm.nih.gov/pubmed/25617880, abgerufen am 21.10.2019.
Maes, M. et al. (2009): Coenzyme Q10 deficiency in myalgic encephalomyelitis/chronic fatigue syndrome (ME/CFS) is related to fatigue, autonomic and neurocognitive symptoms and is another risk factor explaining the early mortality in ME/CFS due to cardiovascular disorder. Neuro Endocrinol Lett 2009:30:470-6. https://www.ncbi.nlm.nih.gov/pubmed/20010505, abgerufen am 21.10.2019.
Maes, M. et al. (2006): Lower serum zinc in Chronic Fatigue Syndrome (CFS): relationships to immune dysfunctions and relevance for the oxidative stress status in CFS. J Affect Disord 2006 Feb:90:141-7. https://www.ncbi.nlm.nih.gov/pubmed/16338007, abgerufen am 18.10.2019.
Malaguarnera, M. et al. (2008): Acetyl L-carnitine (ALC) treatment in elderly patients with fatigue. Arch Gerontol Geriatr 2008 Mar-Apr:46-181-90. https://www.ncbi.nlm.nih.gov/pubmed/17658628, abgerufen am 21.10.2019.
Maric, D. et al. (2014): Multivitamin mineral supplementation in patients with chronic fatigue syndrome. Med Sci Monit 2014 Jan:20:47-53. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC3907507/, abgerufen am 19.10.2019.
McCulluy, K. et al. (2006): Increase of free Mg2+ in the skeletal muscle of chronic fatigue syndrome patients. Dyn Med 2006 Jan:5. https://www.ncbi.nlm.nih.gov/pubmed/16405724, abgerufen am 18.10.2019.
Miwa, K. & Fujita, M. (2009): Increased oxidative stress suggested by low serum vitamin E concentrations in patients with chronic fatigue syndrome. Int J Cardiol 2009 Aug:136:238-9. https://www.researchgate.net/publication/23153470_Increased_oxidative_stress_suggested_by_low_serum_vitamin_E_concentrations_in_patients_with_chronic_fatigue_syndrome, abgerufen am 21.10.2019.
Reid, S. et al. (2011): Chronic fatigue syndrome. BMJ Clin Evid 2011 May. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC3275316/, abgerufen am 18.10.2019.
Plioplys, A. & Plioplys, S. (1997): Amantadine and L-carnitine treatment of Chronic Fatigue Syndrome. Neuropsychobiology 1997:35:16-23. https://www.ncbi.nlm.nih.gov/pubmed/9018019, abgerufen am 21.10.2019.
Seelig, M. (1998): Review and Hypothesis: Might Patients with the Chronic Fatigue Syndrome Have Latent Tetany of Magnesium Deficiency. Journal of Chronic Fatique Syndrom 1998:4: http://citeseerx.ist.psu.edu/viewdoc/download?doi=10.1.1.491.9222&rep=rep1&type=pdf, abgerufen am 18.10.2019.
U.S. National Library of Medicine (2015): Clinical Trial to Measure the Maximun HR After ReConnect ® Supplementation vs. Placebo in CFS. (ReConnect). Online Portal: https://clinicaltrials.gov/ct2/show/NCT02063126, abgerufen am 21.10.2019.
Vermeulen, R. & Scholte, H. (2004): Exploratory open label, randomized study of acetyl- and propionylcarnitine in chronic fatigue syndrome. Psychosom Med 2004 Mar-Apr:66:276-82. https://www.ncbi.nlm.nih.gov/pubmed/15039515, abgerufen am 21.10.2019.
Werbach, M. (2000): Nutritional Strategies for Treating Chronic Fatigue Syndrome. Altern Med Rev 2000:5:93-108. https://pdfs.semanticscholar.org/b60f/12344f308f4789167c19cf9664960a54aa4a.pdf, abgerufen am 21.10.2019.
Witham, M. et al. (2015): Effect of intermittent vitamin D3 on vascular function and symptoms in chronic fatigue syndrome--a randomised controlled trial. Nutr Metab Cardiovasc Dis 2015 Mar:25:287-94. https://www.ncbi.nlm.nih.gov/pubmed/25455721, abgerufen am 18.10.2019.