Die Parodontitis (auch Parodontose) zählt zu den Erkrankungen des Zahnhalteapparates. Sie können zu Zahnverlust führen. Während bei einer Zahnfleischentzündung (Gingivitis) nur das Zahnfleisch betroffen ist, entzündet sich bei einer Parodontitis der gesamte Zahnhalteapparat. Werden parodontale Erkrankungen nicht behandelt, kommt es zu Zahnfleischschwund, Zahnverlust und möglicherweise auch zu Folgeerkrankungen für den gesamten Körper. Lesen Sie hier, wie Sie mit Vitaminen und Mineralstoffen Zahnfleisch und Knochen stärken. Auch können Sie so einer Parodontitis vorbeugen oder den Zahnfleischrückgang sowie den Verlauf stoppen.
Ursachen und Symptome
Definition und Beschreibung
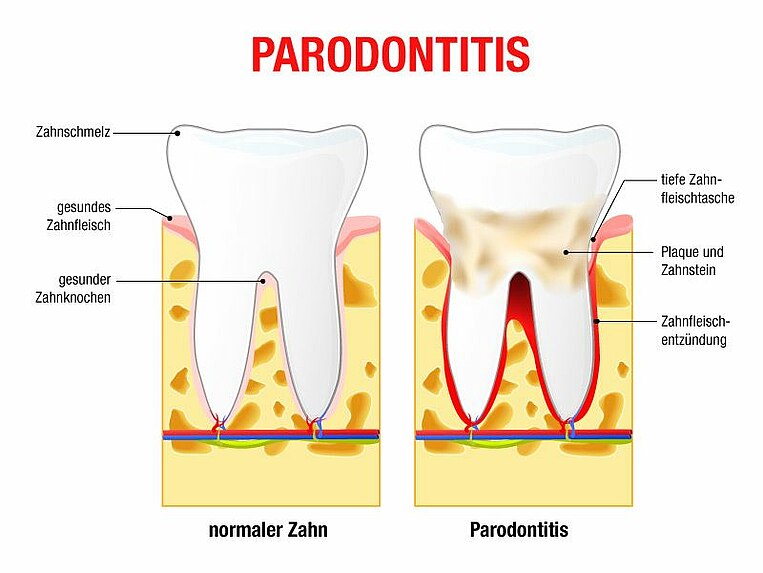
Zähne sind über einen Halteapparat mit dem Knochen verbunden, dem sogenannten Zahnbett. Dazu gehört das Zahnfleisch, der Knochen und Haltefäden, die den Zahn im Kieferknochen verankern. Bei einer Parodontitis entzündet sich das Zahnbett.
Bei der Entstehung dieser Entzündungen sind Bakterien aus dem Mund beteiligt: Sie vermehren sich im Zahnbelag (Plaque) auf den Zahnflächen und am Zahnfleischsaum (Sulkus). Im Verlauf der Plaquebildung lagern nach und nach Mineralien ein: Die Plaque verkalkt und wird zu Zahnstein. Dort siedeln sich dann dauerhaft Plaquebakterien an, die den Zahnschmelz angreifen, das Zahnfleisch reizen und nach und nach unter das Zahnfleisch vordringen. Unter dem Zahnfleisch sind die Bakterien mit der Zahnbürste nicht mehr erreichbar. Hauptverursacher von Entzündungen sind viele verschiedene Bakterien, wie Porphyromonas gingivalis.
Wird der Zustand nicht behoben, kommt es zu einer dauerhaften Zahnfleischentzündung und einem Zahnfleischrückgang. Daneben bilden sich zwischen Zahn und Knochen Zahnfleischtaschen. Dort sammeln sich weitere Bakterien und lösen neue Entzündungen aus. Auf Dauer werden die Haltestrukturen zur Zahnwurzel zerstört und der Kieferknochen (Alveolarknochen) befallen. Die Zähne lockern sich und fallen aus.
Ursachen und Symptome einer Parodontitis
Typische Ursachen einer Parodontitis sind:
- mangelnde Mundhygiene
- Vorschädigungen des Zahnbetts durch Zahnfleischentzündung, schlecht sitzender Zahnersatz, Zahnfehlstellungen, Zahnprothesen, Zahnimplantate und Karies
- Vorerkrankungen wie die Zuckerkrankheit (Diabetes mellitus), Gelenkerkrankungen (rheumatoide Arthritis), Osteoporose oder Immunschwäche
- genetische Veranlagung
- ungesunder Lebensstil (Rauchen, Übergewicht, Stress, Depression, Alkoholmissbrauch)
Eine Parodontitis macht sich je nach Stadium durch verschiedene Symptome bemerkbar:
- Zahnfleischentzündung mit Rötungen und Schwellungen des Zahnfleischs
- Zahnfleischbluten
- Zahnfleischschwund mit freiliegenden und empfindlichen Zahnhälsen
- manchmal Schmerzen an den betroffenen Stellen
- Eiter am Zahnfleischrand als Zeichen einer beginnenden Zahnbettentzündung
- Mundgeruch durch bakterielle Stoffwechselprodukte
- lockere Zähne und Zahnausfall
Wird die Parodontitis nicht behandelt, kann es zu Folgeerkrankungen des gesamten Körpers kommen: Die Bakterien gelangen über die Blutgefäße des Zahnfleischs in den Blutkreislauf. Sie lösen Abwehrreaktionen und eine entzündliche Neigung aus. Parodontitis erhöht das Risiko von zum Beispiel Diabetes mellitus, Arteriosklerose, Herzschwäche, Bluthochdruck, Schlaganfall und rheumatoider Arthritis.
Info
Umgangssprachlich werden die Begriffe Parodontitis und Parodontose fälschlicherweise gleichbedeutend verwendet. Genau genommen aber ist die Parodontose ein Sammelbegriff für alle Erkrankungen des Zahnhalteapparats (Parodontopathien), auch für nicht entzündliche Erkrankungen. Bei der Parodontitis hingegen liegt immer eine Entzündung des Zahnbetts vor. Der Begriff Parodontose ist inzwischen veraltet.
Ziele der Behandlung
Wie wird Parodontitis klassisch behandelt
Für Erkrankungen des Zahnbetts ist die Fachrichtung Parodontologie zuständig. Im Anfangsstadium einer Zahnfleischentzündung (Gingivitis) reicht für eine erfolgreiche Therapie meist eine fachgerechte Zahnbehandlung aus.
Die Behandlung einer Parodontitis zielt vor allem auf die Entfernung der Zahnbeläge und Plaquebakterien ab. Wichtig ist es, den Zahnfleischrückgang zu stoppen oder diesem vorzubeugen. Der Arzt entfernt zunächst alle sichtbaren Beläge sowie Zahnstein. Danach folgt die Reinigung der Zahntaschen und Wurzeloberflächen: Unter örtlicher Betäubung werden sie geglättet und von Bakterien befreit (Kürettage). Abschließend folgen eine Politur und die Fluoridierung der Zahnoberflächen. Medikamente gegen Parodontitis kommen vor allem bei schweren Formen zum Einsatz: Die Betroffenen erhalten zusätzlich Antibiotika gegen die Bakterien.
Nach der Behandlung wird der Patient über die richtige Zahnpflege (Dentalhygiene) aufgeklärt: Zur Vorbeugung (Prophylaxe) ist gründliche Mundhygiene wichtig. Zum täglichen Zähneputzen gehört auch das Reinigen der Zahnzwischenräume mit Zahnseide oder Interdentalbürsten. Zur Bekämpfung von Bakterien gibt es medizinische Mundspülungen mit dem Wirkstoff Chlorhexidin (Chlorhexamed®, Hexal-Lösung®, meridol med CHX 0,2 %®). Betroffene sollten auch regelmäßig zum Zahnarzt gehen: Eine professionelle Zahnreinigung ein- bis zweimal pro Jahr beim Zahnarzt verhindert das erneute Auftreten der Beläge.
Info
Was kann man selbst noch gegen Zahnfleischrückgang und Parodontose machen? Wichtig ist: unbedingt mit dem Rauchen aufhören! Menschen, die nicht rauchen, haben tendenziell einen gesünderen Zahnhalteapparat und gesündere Zähne als Menschen, die rauchen. Darüber hinaus sind wesentlich mehr Raucher wegen Zahnfleischschwund und einem frühzeitigen Zahnverlust in Behandlung als Nichtraucher.
Nach der Behandlung wird der Patient über die richtige Zahnpflege (Dentalhygiene) aufgeklärt: Zur Vorbeugung (Prophylaxe) ist gründliche Mundhygiene wichtig. Zum täglichen Zähneputzen gehört auch das Reinigen der Zahnzwischenräume mit Zahnseide oder Interdentalbürsten. Zur Bekämpfung von Bakterien gibt es medizinische Mundspülungen mit dem Wirkstoff Chlorhexidin (Chlorhexamed®, Hexal-Lösung®, meridol med CHX 0,2 %®). Eine regelmäßige professionelle Zahnreinigung ein- bis zweimal pro Jahr beim Zahnarzt verhindert das erneute Auftreten der Beläge.
Ziele der Mikronährstoffmedizin
Die Mikronährstoffmedizin kann die klassische Behandlung von Parodontitis und Gingivitis durch den Zahnarzt ideal ergänzen. Betroffene können von verschiedenen Mitteln gegen Parodontose profitieren: Es kommen Probiotika wie Milchsäurebakterien zum Einsatz, die die Plaquebakterien verdrängen können. Andere Nährstoffe wie Vitamine stärken Zahnfleisch und Knochen oder wirken entzündungshemmend und helfen bei der Vorbeugung von Folgeerkrankungen.
Zu den wichtigsten Nährstoffen gehören:
- Probiotika unterstützen das bakterielle Gleichgewicht im Mund.
- Coenzym Q10 mindert Zahnfleischbluten und Plaquebildung.
- Antioxidantien lindern Folgen von Entzündungen.
- Vitamin C stärkt das Zahnfleisch und die Knochen.
- Omega-3-Fettsäuren wirken entzündungshemmend.
- Vitamin D und Calcium sorgen für starke Knochen.
- Beta-Glucan stärkt das Immunsystem und schützt das Zahnfleisch.
Eine Ernährung mit antioxidantienreicher und fasriger Pflanzenkost und arm an Zucker vermindert das Risiko für Erkrankungen des Zahnbetts. Eine Ernährung mit vielen raffinierten Kohlenhydraten und schlechten Fetten ist dagegen entzündungsfördernd. Besser geeignet sind Lebensmittel, die reich sind an mehrfach ungesättigten Fettsäuren (Omega-3-Fettsäuren), antioxidativen Vitaminen und Mineralstoffen.
Info
Was hilft darüber hinaus gegen Parodontitis? Eine Ernährung mit antioxidantienreicher und fasriger Pflanzenkost und arm an Zucker vermindert das Risiko für Erkrankungen des Zahnbetts. Eine Ernährung mit vielen raffinierten Kohlenhydraten und schlechten Fetten ist dagegen entzündungsfördernd und wirkt sich ungünstig auf die Gesundheit der Zähne aus. Besser geeignet sind Lebensmittel, die reich sind an mehrfach ungesättigten Fettsäuren (Omega-3-Fettsäuren), antioxidativen Vitaminen und Mineralstoffen.
Behandlung mit Mikronährstoffen
Probiotika sorgen für das richtige Bakteriengleichgewicht im Mund
Wirkweise von Probiotika
Da Bakterien an der Entstehung und dem Fortschreiten einer Parodontitis beteiligt sind, können Probiotika die Parodontitis-Behandlung unterstützen. Probiotika sind laut Definition lebende Bakterien, die einen gesundheitlichen Nutzen für den Mensch haben. Dazu zählen zum Beispiel Laktobakterien, aber auch Bifidobakterien. Probiotika können eine gestörte Mundflora wieder ins Gleichgewicht bringen. Sie wirken auf folgende Weise:
- Konkurrenz mit Plaquebakterien, zum Beispiel um Nahrung
- Bindung von Plaquebakterien
- Stärkung der Barrierefunktion der Mundschleimhaut
- Regulation des Immunsystems
Mehrere kleine hochwertige Studien bestätigen ein besseres Ansprechen der zahnärztlichen Behandlung, wenn die Probanden eine Lutschtablette mit dem Bakterium Lactobacillus reuteri bekamen. Auch die Kombination von Lactobacillus reuteri mit Lactobacillus salivarius erwies sich als wirksam: Patienten mit chronischer Parodontitis hatten weniger Plaque und Zahnfleischbluten, nachdem sie drei Monate lang ein Probiotikum bekommen hatten. Dies zeigt eine kleine hochwertige Studie. Das Probiotikum wurde neben der zahnärztlichen Behandlung eingesetzt und mit einem wirkungslosen Scheinmedikament verglichen.
Auch wenn insgesamt noch große Studien fehlen, gelten probiotische Bakterien bei der Behandlung einer Parodontitis als vielversprechend. Sie hatten keine Nebenwirkungen und erhöhten auch nicht das Risiko für Karies oder für andere Zahnfleischerkrankungen. Am besten getestet sind die Bakterien Lactobacillus reuteri, Lactobacillus rhamnosus und Lactobacillus salivarius. Zu diesem Ergebnis kommen verschiedene Auswertungen vorhandener Studien (Metaanalysen).
Probiotika: Dosierung und Einnahmeempfehlung
Zur begleitenden Behandlung werden bei Parodontitis und Gingivitis zwischen 2 und 4 Milliarden Bakterien täglich empfohlen (2 x 109 bis 4 x 109 koloniebildende Einheiten). Probiotika sind als Tabletten gegen Zahnfleischentzündung erhältlich – zum Beispiel Lutschtabletten mit Lactobacillus reuteri, Lactobacillus rhamnosus oder Lactobacillus salivarius: Durch das Lutschen oder Kauen bleiben die Bakterien lange im Mund und können wirken.
Tipp
Achten Sie auf Präparate, die eine Kombination mit Mikronährstoffen für das Zahnfleisch und Immunsystem enthalten – zum Beispiel mit den Vitaminen C, D oder dem Mineralstoff Zink.
Probiotika: zu beachten bei Erkrankungen
Einige probiotische Bakterien bilden möglicherweise Histamin im Darm. Dazu zählen wahrscheinlich: Lactobacillus casei, Lactobacillus delbrueckii ssp. bulgaricus, Lactobacillus reuteri, Lactococcus lactis und Enterococcus faecium. Daher kann eine Probiotikaeinnahme bei einer Histaminintoleranz Beschwerden hervorrufen.
Sehr geschwächte Patienten mit unterdrücktem Immunsystem, Personen mit zentralen Venenzugängen (zum Beispiel bei Chemotherapie), Herzklappenerkrankungen oder dem Kurzdarmsyndrom sollten keine Probiotika bekommen.
Coenzym Q10 mindert Zahnfleischbluten und Plaquebildung
Wirkweise von Coenzym Q10
Neben seiner Wirkung auf den Energiestoffwechsel hat Coenzym Q10 antioxidative Eigenschaften: Es schützt die Zellen vor Schäden durch oxidativen Stress und somit vor Entzündungen. Patienten mit Parodontitis weisen laut einer Beobachtungsstudie 20 bis 63 Prozent geringere Coenzym-Q10-Konzentrationen im Gewebe des Zahnfleischs auf. Auch gibt es Hinweise darauf, dass eine niedrige Coenzym-Q10-Konzentration den Krankheitsverlauf einer Gingivitis oder Parodontitis beschleunigt.
Das Auftragen von Coenzym Q10 auf das Zahnfleisch (lokale Anwendung) konnte in ersten Studien sowohl bei Gingivitis als auch bei Parodontitis Zahnfleischbluten lindern und die Tiefe der Zahnfleischtaschen verringern. Darüber hinaus reduzierte Coenzym Q10 bei lokaler Anwendung auch die Menge der Plaquebakterien.
Eine kleine klinische Studie untersuchte den Anti-Gingivitis-Effekt von Coenzym Q10 auf die Zahnfleischentzündung durch Zahnbelag. Bei 30 Patienten wurden jeweils verschiedene Behandlungen durchgeführt: Kürettage, Kürettage mit Coenzym Q10 und nur Coenzym Q10. Anschließend hat man die Behandlungserfolge vier Wochen lang miteinander verglichen. Gewirkt hatte sowohl die Kürettage als auch die Behandlung mit Coenzym Q10, dabei war aber die Wirkung bei der Kombination von Coenzym Q10 und Kürettage wesentlich stärker als eine Behandlung alleine: An den Stellen, an denen Coenzym Q10 aufgetragen wurde, zeigte sich eine deutliche Reduzierung der Entzündungs-, Blutungs- und Zahnbelagswerte.
Mehrere Voruntersuchungen bestätigten diese Ergebnisse. Größere und genauere Studien müssen nun testen, ob die Behandlung allen Patienten hilft und wie gut sie auf lange Sicht Parodontitis stoppen kann.
Coenzym Q10: Dosierung und Einnahmeempfehlung
Empfohlen wird zur unterstützenden Behandlung von Parodontitis und Gingivitis eine Dosierung von 90 bis 300 Milligramm, verteilt über mehrere Einzeldosen am Tag. Wichtig ist, dass Coenzym Q10 direkt auf die entzündeten Stellen des Zahnfleisches aufgetragen oder in die Zahntaschen eingebracht wird – zum Beispiel in Form von Spray, Gel oder Lutschtabletten. Dadurch kann Coenzym Q10 einige Minuten im Mundraum einwirken.
Coenzym Q10: zu beachten bei Blutverdünnern
Coenzym Q10 kann die Wirkung von Blutverdünnen vermindern. Betroffen sind Cumarine mit den Wirkstoffen Warfarin (Coumadin®) sowie Phenprocoumon (Marcumar®, Falithrom®, Phenpro®). Die Wirkminderung kann ab Dosierungen ab 30 Milligramm Coenzym Q10 auftreten. Der Arzt sollte dann den Blutgerinnungswert (Prothrombinzeit) im Blut kontrollieren, um eine optimale Einstellung der Blutgerinnung zu gewährleisten.

Antioxidantien helfen bei Entzündungen
Wirkweise von Antioxidantien
Oxidativer Stress ist ein bedeutender Faktor bei vielen Krankheiten mit Entzündungen: Entzündungszellen produzieren vermehrt freie Radikale und können so langfristig zu oxidativem Stress führen. Der Körper besitzt zwar ein eigenes Abwehrsystem dagegen, dieses wird aber durch die anhaltenden Entzündungen erschöpft. Oxidativer Stress ist mitverantwortlich für Gewebezerstörung des Zahnfleisches und heizt die Entzündung weiter an. Eine professionelle Zahnreinigung verringert die freien Radikale im Speichel. Um diese Behandlung zu unterstützen, sollte der Körper zusätzlich mit Antioxidantien versorgt werden, zum Beispiel mit bestimmten Vitaminen und Pflanzenstoffen.
Erste Studien haben die Wirkung von Antioxidantien bei Parodontitis untersucht und kamen zu positiven Ergebnissen: Eine Ernährung, die reich an Antioxidantien war, verringert die Taschentiefe und die Zahnfleischentzündung bei Parodontitis-Patienten.
Vitamin E: Die Einnahme von Vitamin E senkte in einer kleinen Studie die Werte von oxidativem Stress im Speichel bei chronischer Parodontitis. Zusätzlich unterstützte das Vitamin die parodontale Heilung.
N-Acetylcystein: N-Acetylcystein ist ein Vorläufer für natürliche antioxidative Verbindungen im Körper. Es kann Entzündungen besänftigen und in der Mundhöhle freie Radikale abfangen. Daneben wirkt es antibakteriell und kann auch die Bildung von Zahnbelägen vermindern. In einer vorläufigen Studie mit 30 Parodontitis-Patienten zeigten 600 Milligramm N-Acetylcystein insbesondere bei der Verringerung von Zahnfleischtaschen eine positive Wirkung (im Vergleich zur Wurzelhalsglättung alleine).
Carotinoide: Je ärmer die Nahrung an Carotinoiden, umso höher ist das Risiko für Parodontitis. In einer ersten hochwertigen Studie erwies sich das Carotinoid Lycopin bei Parodontitis als wirksam vor allem bezüglich der Plaquebildung und des Zahnfleischblutens. In einer zweiten hochwertigen Studie verbesserte sich die Taschentiefe. Lycopin, als Ergänzung zur zahnärztlichen Parodontitis-Behandlung wirkte stärker als eine Wurzelhalsglättung alleine.
Resveratrol: In einer Laborstudie wurde die Wirkung der natürlichen Antioxidantien Resveratrol, Quercetin sowie N-Acetylcystein bei Parodontitis miteinander verglichen. Resveratrol war dabei am wirksamsten, die Entstehung von freien Radikalen zu unterbinden.
Es gibt gute Hinweise auf die Wirkung von Antioxidantien bei Parodontitis und Zahnfleischentzündung. Die ersten Studien sind noch sehr klein und es muss nun untersucht werden, ob die Therapie allen Menschen und auf lange Sicht hilft.
Antioxidantien: Dosierung und Einnahmeempfehlung
Mikronährstoffmediziner empfehlen grundsätzlich ein Kombinationspräparat mit verschiedenen Antioxidantien, zum Beispiel 30 bis 50 Milligramm Vitamin E, bis zu 20 Milligramm Zink und 50 Mikrogramm Selen. Auch zwischen 2 und 4 Milligramm Carotinoide pro Tag und bis zu 100 Milligramm N-Acetylcystein sind sinnvoll. In Kombinationspräparaten sind die Wirkstoffe aufeinander abgestimmt, sodass sie niedriger dosiert sind.
Info
Bei Parodontitis kann auch eine Vitamin-E-Therapie wirksam sein. Dabei empfiehlt der Arzt zwischen 270 bis 540 Milligramm Vitamin E pro Tag. Eine Vitamin-E-Therapie in so hohen Dosierungen sollte allerdings grundsätzlich mit einem Mikronährstoffexperten abgesprochen werden.
Fettlösliche Antioxidantien wie Vitamin E und Carotinoide sollten immer zu einer Mahlzeit eingenommen werden: Mit etwas Fett aus den Lebensmitteln gelangen sie besser in den Blutkreislauf.
Antioxidantien: Laboruntersuchungen
Normalerweise ist die Bestimmung des antioxidativen Status nicht nötig. Eine niedrig dosierte Mischung verschiedener Antioxidantien kann auch bedenkenlos eingenommen werden, wenn der antioxidative Status nicht bekannt ist. Durch eine Blutuntersuchung kann aber in manchen Fällen gezielter vorgegangen werden: Das fehlende Antioxidans kann zum Beispiel bei einen Mangel gezielt ergänzt werden. Die Labore bieten verschiedene Test an, darum gelten die jeweils dort angegebenen Werte.
Antioxidantien (Vitamin E): zu beachten bei Rauchern und Medikamenteneinnahme
Patienten mit Nierenerkrankungen sollten keine Präparate mit Zink und Selen einnehmen, ohne dass ein Arzt ihren Spiegel im Blut überprüft hat. Durch eine eingeschränkte Nierenfunktion kann die Selen- und Zinkausscheidung vermindert sein. Dadurch besteht die Gefahr einer Überdosierung.
Zu Nebenwirkungen mit Vitamin E kann es ab 100 Milligramm kommen. Raucher sollten außerdem auf die Einnahme von Vitamin-E-Präparaten in Form von α-Tocopherol mit mehr als 50 Milligramm verzichten. Es besteht der Verdacht, dass das Lungenkrebs- und Gehirnblutungsrisiko leicht steigt.
Bei Patienten, die Blutgerinnungshemmer wie zum Beispiel Acetylsalicylsäure (ASS®, Aspirin®), Marcumar® oder Coumadin®einnehmen, kann Vitamin E in hoher Dosierung die Wirkung verstärken. Eine Vitamin-E-Therapie sollte deshalb nur nach Rücksprache mit dem Arzt erfolgen. Ein hohes Blutungsrisiko besteht außerdem bei Operationen.
Vitamin C stärkt die Knochen und das Zahnfleisch
Wirkweise von Vitamin C
Vitamin C hat bei Parodontitis drei verschiedene Funktionen:
1. Vitamin C unterstützt die Vermehrung und Aktivität von körpereigenen Abwehrzellen gegen die Plaquebakterien.
2. Vitamin C hilft bei der Herstellung des Festigungselements Kollagen. Kollagen ist zum Beispiel für die Stabilität des Binde- und Knochengewebes unverzichtbar. Auch die feinen Haltefäden, die den Zahn am Knochen befestigen, bestehen aus Kollagen. Schwerer Vitamin-C-Mangel führt zu Zahnausfall.
3. Vitamin C ist auch ein wichtiges Antioxidans, das gegen oxidativen Stress wirkt. Oxidativer Stress entsteht vermehrt bei allen entzündlichen Vorgängen wie zum Beispiel Parodontitis.
Erste kleinere Studien haben die Wirkung von Vitamin C bei Zahnfleischerkrankungen untersucht: Grundsätzlich hatten Betroffene einen niedrigen Vitamin-C-Spiegel, vor allem Raucher. Ein Vitamin-C-reicher Grapefruitsaft verbesserte den Vitaminspiegel im Blut und minderte Blutungen des Zahnfleisches. Auch zeigte sich, dass eine erhöhte Vitamin-C-Aufnahme das Zahnfleisch stärkte, indem es die Bildung von Kollagen verbesserte. In diesen Studien konnten bereits mit 30 bis 50 Milligramm Vitamin C Effekte auf das Bindegewebe erzielt werden. Weitere Studien stützen diese Ergebnisse. Es fehlt jedoch an hochwertigen großen klinischen Studien, die eine positive Wirkung von Vitamin C bei Parodontitis bei allen Patienten belegen.
Vitamin C: Dosierung und Einnahmeempfehlung
Idealerweise wird der Vitamin-C-Bedarf für ein gesundes Bindegewebe über eine ausgewogene Ernährung gedeckt. Mikronährstoffmediziner empfehlen zur Ergänzung allerdings auch oft ein Vitamin-C-Präparat, da Vitamin C zudem ein wirksames Antioxidans ist, das bei chronischen Entzündungen schnell verbraucht wird. Sinnvoll sind dann Dosierungen zwischen 200 und 500 Milligramm Vitamin C pro Tag.
Omega-3-Fettsäuren wirken entzündungshemmend
Wirkweise von Omega-3-Fettsäuren
Eine Ernährung, die reich an Omega-3-Fettsäuren ist, kann Entzündungen am Zahnfleisch lindern, denn diese Fettsäuren haben entzündungshemmende Eigenschaften. Omega-6-Fettsäuren dagegen fördern die Entzündung. Darum spielt das Verhältnis von Omega-3- zu Omega-6-Fettsäuren bei Parodontitis und Gingivitis eine entscheidende Rolle: Bei Entzündungen ist es wichtig, mehr Omega-3-Fettsäuren aufzunehmen.
Als Ergänzung zur klassischen Parodontitis-Behandlung zeigten sich Omega-3-Fettsäuren als wirkungsvoll: In einer ersten hochwertigen Studie mit 60 Patienten verbesserten 300 Milligramm Omega-3-Fettsäuren über den Zeitraum von drei Monaten den Zustand des Zahnfleisches. Angesprochen hatten Zahnfleischbluten, Rötungen, Schwellungen sowie die Taschentiefe. Eine andere Studie mit Kontrollgruppe fand aber nur eine Wirkung auf Zahnfleischbluten. Eingesetzt wurden 700 Milligramm Omega-3-Fettsäuren pro Tag. Andere Studien verliefen negativ. Nun muss herausgefunden werden, warum die Ergebnisse so unterschiedlich ausfallen.
Eine gewisse entzündliche Aktivität ist notwendig, um Bakterien abzuwehren. Daher kommen Omega-3-Fettsäuren erst nach der zahnärztlichen Behandlung zur Entzündungskontrolle in Betracht. Omega-3-Fettsäuren könnten auch nützlich sein, um entzündliche Folgeerkrankungen zu reduzieren, zum Beispiel des Herz-Kreislauf-Systems (Arteriosklerose, koronare Herzkrankheit).
Omega-3-Fettsäuren: Dosierung und Einnahmeempfehlung
Nach der zahnärztlichen Behandlung werden bis zu 700 Milligramm Omega-3-Fettsäuren pro Tag empfohlen. Der Bedarf an Omega-3-Fettsäuren kann durch Fisch gedeckt werden. Wer keinen Fisch mag oder aufgrund der Schadstoffbelastung keinen Fisch essen möchte, kann auf hochwertige Nahrungsergänzungsmittel mit gereinigtem Fisch- oder Krillöl zurückgreifen. Durch den immer gleichen Gehalt lassen sich die Omega-3-Fettsäuren besser dosieren. Die Gehalte im Fisch schwanken normalerweise. Wichtig ist ein hoher Gehalt an Eicosapentaensäure (EPA), der nur bei hochwertigen Präparaten garantiert ist.
Fischölkapseln sollten zu einer Mahlzeit eingenommen werden. So gelangen die Fettsäuren am besten ins Blut.
Omega-3-Fettsäuren: Laboruntersuchungen
Omega-3-Fettsäuren können im Blut durch den Omega-3-Index erfasst werden. Es wird der Anteil der Omega-3-Fettsäuren in den roten Blutzellen gemessen. Der Index wird in Prozent angegeben und sollte höher als 8 Prozent sein. Der Durchschnitt liegt jedoch bei 5 bis 8 Prozent.
Die Bestimmung des Omega-3-Index ist besonders sinnvoll, um das Risiko für Herz-Kreislauf-Erkrankungen abzuschätzen.
Omega-3-Fettsäuren: zu beachten bei Erkrankungen und Medikamenteneinnahme
Bei einer akuten Erkrankung der Leber sollten keine Omega-3-Fettsäuren eingenommen werden. Auch bei einer Bauchspeicheldrüsenentzündung oder einer Gallenblasenentzündung sollten Sie auf die Einnahme von Omega-3-Fettsäuren verzichten.
Bei Blutgerinnungsstörungen sollte die Einnahme von mehr als 1.000 Milligramm mit dem Arzt besprochen werden, denn Omega-3-Fettsäuren können die Blutgerinnung herabsetzen und das Blut verdünnen. Gleiches gilt auch bei einer geplanten Operation.
Auch Wechselwirkungen mit Blutverdünnern sind möglich. Betroffen sind Wirkstoffe wie Warfarin (wie Coumadin®), Acetylsalicylsäure (wie ASS, Aspirin®), Heparin (wie Clexane®), Apixaban (Eliquis®) oder Rivaroxaban (Xarelto®). In diesen Fällen müssen bei gleichzeitiger Einnahme die Blutgerinnungswerte überwacht werden.
Vitamin D und Calcium stärken den Knochen
Wirkweise von Vitamin D und Calcium
Vitamin D und Calcium sind von grundlegender Bedeutung für feste und stabile Knochen. Eine dauerhaft niedrige Aufnahme kann zu Knochenverlust führen. Das betrifft auch den Kieferknochen, in dem die Zähne sitzen. Vitamin D hat darüber hinaus eine regulierende Wirkung auf das Immunsystem: Vitamin D reduziert Zahnfleischentzündungen und fördert gleichzeitig die Abwehr von Bakterien.
Erste Beobachtungen zeigen, dass Menschen, die mit Vitamin D und Calcium gut versorgt sind, auch gesünderes Zahnfleisch haben und weniger Zähne verlieren. Eine hochwertige Studie, kommt zu dem Ergebnis, dass die dreijährige Einnahme von Vitamin D und Calcium eine gute Wirkung auf den Zahnerhalt von älteren Menschen hat.
Eine erste Studie mit Parodontitis-Patienten zeigt außerdem, dass die Einnahme von Vitamin D und Calcium die zahnärztliche Behandlung unterstützen könnte: Angesprochen hatte der Zahnfleischzustand und die Knochendichte im Kieferknochen. Unsicher ist allerdings, ob sich die Taschentiefe und der Halt des Zahns im Knochen immer verbesserten. Möglicherweise begünstigen gute Vitamin-D-Werte auch die Wundheilung nach parodontalen Operationen.
Erste Studien haben positive Hinweise geliefert. Große und hochwertige Studien müssen nun zeigen, ob alle Patienten gleich gut reagieren. Aber: Ein Vitamin-D-Mangel sollte wegen der vielen positiven Effekte auf den Körper immer behandelt werden, egal ob eine Parodontitis vorliegt oder nicht.
Vitamin D und Calcium: Dosierung und Einnahmeempfehlung
Die Einnahme von Vitamin D sollte einen Mangel ausgleichen oder verhindern. Daher ist es nötig, vorab den Vitamin-D-Spiegel festzustellen, da sich die Dosierung nach diesen Werten richtet. Bei einem starken Mangel sind zum Beispiel höhere Dosierungen nötig. Alles zur richtigen Vitamin-D-Dosierung erfahren Sie hier.
Ist der Vitamin-D-Wert nicht bekannt, werden meist zwischen 1.000 und 2.000 Internationalen Einheiten pro Tag empfohlen. Vitamin D ist fettlöslich: Fett aus der Mahlzeit steigert die Aufnahme im Darm, daher sollte Vitamin D immer zu einer Mahlzeit eingenommen werden.
Für den Knochenerhalt bei Parodontitis werden zwischen 600 und 1.200 Milligramm Calcium täglich empfohlen. Gerade bei höheren Dosierungen sollten Einzeldosen von 500 Milligramm nicht überschritten werden, um eine möglichst hohe Aufnahme in den Körper zu gewährleisten.
Vitamin D: Laboruntersuchungen
Der Vitamin-D-Spiegel wird im Blutserum bestimmt. Dies ist der flüssige Teil des Blutes. Die optimalen Werte liegen zwischen 40 und 60 Nanogramm pro Milliliter. Die Grenze für einen Vitamin-D-Mangel liegt bei weniger als 20 Nanogramm pro Milliliter.
Vitamin D und Calcium: zu beachten bei Medikamenteneinnahme und Erkrankungen
Personen mit einer Erkrankung der Niere sollten Vitamin D nicht ohne Rücksprache mit dem Arzt einnehmen: Nierenpatienten haben einen gestörten Mineralstoffhaushalt. Sie haben manchmal zu hohe Calciumspiegel. Da Vitamin D die Calciumaufnahme im Darm fördert, können die Calciumspiegel im Blut zu stark ansteigen. Auch Personen mit Nierensteinen (calciumhaltige Steine) müssen aufpassen.
Bei der entzündlichen Bindegewebserkrankung Sarkoidose (Morbus Boeck) sollte Vitamin D nicht eingenommen werden: Auch Sarkoidose-Patienten haben häufig hohe Calciumspiegel im Blut, die unter Vitamin-D-Zufuhr weiter steigen könnten.
Entwässerungsmedikamente (Diuretika) aus der Gruppe der Thiazide mit den Wirkstoffen Hydrochlorothiazid (Esidrix®), Xipamid (Aquaphor®) und Indapamid (Natrilix®) senken die Ausscheidung von Calcium über die Nieren – der Calciumspiegel im Blut ist erhöht. Da auch Vitamin D den Calciumspiegel hochtreibt, darf Vitamin D zusammen mit Thiaziden nur eingenommen werden, wenn der Calciumspiegel regelmäßig überprüft wird.
Beta-Glucan regt das Immunsystem an und schützt das Zahnfleisch
Wirkweise von Hefe-Beta-Glucan
Beta-Glucan kommt in den Zellwänden von verschiedenen Pilzen und Pflanzen vor. Besonders Beta-Glucan aus Hefe regt das Immunsystem an, sodass es Bakterien effektiver angreift. In Tierversuchen war Beta-Glucan bei Parodontitis und damit einhergehendem Knochenverlust wirksam: Es steigerte die Produktion entzündungsfördernder Botenstoffe im Blut, die bei der Abwehr von Infektionen helfen. Hefe-Beta-Glucan reduzierte zudem den Knochenverlust am Kiefer (alveolärer Knochenverlust), insbesondere bei diabetischen Tieren mit Parodontitis. Die Gefahr von Parodontitis ist besonders für Diabetiker sehr hoch.
Eine erste klinische Untersuchung am Menschen verlief ebenfalls positiv: Hefe-Beta-Glucan verringerte die Freisetzung bestimmter Botenstoffe, die mit der Zerstörung des Zahnhaltegewebes in Verbindung stehen. Es bedarf weiterer Studien, um auch den Effekt auf den Krankheitsverlauf und Zahnverlust zu untersuchen.
Hefe-Beta-Glucan: Dosierung und Einnahmeempfehlung
Zur Stärkung des Immunsystems werden zwischen 100 und 250 Milligramm Hefe-Beta-Glucan täglich empfohlen. Für eine bessere Verträglichkeit für den Magen sollten Kapseln mit Beta-Glucan zum Essen eingenommen werden.
Hefe-Beta-Glucan: zu beachten bei Schwangerschaft und Erkrankungen
Ob die Einnahme von Hefe-Beta-Glucan für Schwangere oder stillende Mütter sicher ist, kann noch nicht gesagt werden, da es keine Studienergebnisse dazu gibt. Daher sollte Beta-Glucan nicht ohne Rücksprache mit dem Arzt eingenommen werden.
Dosierungen auf einen Blick
Empfehlung pro Tag bei Parodontitis und Gingivitis
Vitamine | |
|---|---|
Vitamin C | 200 bis 500 Milligramm (mg) |
Vitamin D | 1.000 bis 2.000 Internationale Einheiten (IE) oder je nach Spiegel |
Vitamin E | 30 bis 50 Milligramm |
Mineralstoffe | |
|---|---|
Calcium | 600 bis 1.200 Milligramm |
Zink | bis zu 20 Milligramm |
Selen | 50 Mikrogramm (µg) |
Pflanzenstoffe | |
|---|---|
Carotinoide | 2 bis 4 Milligramm |
Sonstige Nährstoffe | |
|---|---|
Probiotika mit Laktobakterien | 2 bis 4 Milliarden (2 x 109 bis 4 x 109)koloniebildende Einheiten (KBE) |
Coenzym Q10 | 90 bis 300 Milligramm |
N-Acetylcystein | bis zu 100 Milligramm |
Omega-3-Fettsäuren | bis zu 700 Milligramm |
Beta-Glucan | 100 bis 250 Milligramm |
Sinnvolle Laboruntersuchungen auf einen Blick
Sinnvolle Blutuntersuchungen bei Parodontitis und Gingivitis
Normalwerte | |
|---|---|
Vitamin D | 40 bis 60 Nanogramm pro Milliliter (ng/ml) |
Omega-3-Index | 5 bis 8 Prozent (besser über 8 Prozent) |
Antioxidativer Status | 1,13 bis 1,57 Millimol pro Liter* (mmol/l) |
*Werte und Einheiten sind je nach Labor und Methode sehr unterschiedlich.
Zusammenfassung
Parodontitis ist eine entzündliche Erkrankung von Zahnfleisch und Zahnhalteapparat, die unbehandelt zu Zahnverlust und Folgeerkrankungen führen kann. Gingivitis ist dagegen eine Entzündung des Zahnfleischs, die noch keine Schäden am Zahnhalteapparat verursacht hat. Parodontitis wird durch eine gründliche Zahnreinigung und Wurzelhalsglättung behandelt. Für den therapeutischen Erfolg ist eine dauerhafte, gründliche Mundhygiene notwendig.
Parodontitis ist mit Gewebeschäden durch Bakterien, oxidativem Stress und Entzündungen verbunden.
Probiotische Bakterien wie Laktobakterien helfen dabei, das richtige Bakteriengleichgewicht im Mund wiederherzustellen. Ein gestörtes Bakteriengleichgewicht wird als Ursache von Gingivitis und Parodontitis angenommen. Probiotika unterstützen deshalb die zahnärztliche Behandlung.
Coenzym Q10 wird direkt auf das Zahnfleisch aufgetragen. Es hat antioxidative Eigenschaften und wirkt entzündungshemmend. So reduziert es Zahnfleischbluten sowie die Plaquebildung. Antioxidantien wirken zudem innerlich über die Verstärkung der natürlichen antioxidativen Schutzkraft. Auch Vitamin C ist ein wirksames Antioxidans. Darüber hinaus stärkt es das Zahnfleisch und den Halt des Zahns im Knochen.
Calcium und Vitamin D sind für den Knochenaufbau unentbehrlich. Liegt ein Mangel vor, kommt es zum Knochenabbau, auch im Kiefer. Omega-3-Fettsäuren wirken entzündungshemmend und sind insbesondere für eine Vorbeugung der Parodontitis interessant. Sie kommen auch bei der Nachbehandlung infrage, um Folgeerkrankungen wie Herz-Kreislauf-Erkrankungen zu bekämpfen. . Hefe-Beta-Glucan zeigte sich in Tierversuchen vor allem bei Diabetikern wirksam in der Behandlung von Parodontitis. Hefe-Beta-Glucan verbessert die Abwehrfunktion.
Verzeichnis der Studien und Quellen
Ahmad, Z.J. et al. (2018): Impact of Cranberry Juice Enriched with Omega-3 Fatty Acids Adjunct with Nonsurgical Periodontal Treatment on Metabolic Control and Periodontal Status in Type 2 Patients with Diabetes with Periodontal Disease. J Am Coll Nutr. 2018 May;37(1):71-9. https://www.tandfonline.com/doi/abs/10.1080/07315724.2017.1357509, abgerufen am: 15.06.2018.
Akramas, L. et al. (2012): Effect of (1→3),(1→6)-β-glucan on in vitro production of cytokines by leukocytes of patients with periodontitis. Medicina (Kaunas). 2012;48(4):186-91. https://www.ncbi.nlm.nih.gov/pubmed/22836291, abgerufen am: 19.06.2018.
Alkadasi, B. et al. (2017): Effect of adjunctive use of systemic antioxidant therapy (N-acetylcysteine) on soluble receptor activator nuclear factor κB ligand levels in gingival crevicular fluid following surgical periodontal treatment for chronic periodontitis. J Oral Sci. 2017 Dec 27;59(4):519-526. https://www.ncbi.nlm.nih.gov/pubmed/29093283, abgerufen am: 14.06.2018.
Amaliya, A. et al. (2015): Java project on periodontal diseases: effect of vitamin C/calcium threonate/citrus flavonoids supplementation on periodontal pathogens, CRP and HbA1c. J Clin Periodontol. 2015 Dec;42(12):1097-104. https://www.ncbi.nlm.nih.gov/pubmed/26549279, abgerufen am: 14.06.2018.
Amaliya, A. et al. (2018): Effect of guava and vitamin C supplementation on experimental gingivitis A randomized clinical trial. J Clin Periodontol. 2018 May 14. https://www.ncbi.nlm.nih.gov/pubmed/29757462, abgerufen am: 14.06.2018.
Arora, N. et al. (2013): The adjunctive use of systemic antioxidant therapy (lycopene) in nonsurgical treatment of chronic periodontitis: a short-term evaluation. Quintessence Int. 2013;44(6):395-405. https://www.ncbi.nlm.nih.gov/pubmed/23479592, abgerufen am 14.06.2018.
Aurer-Kozelj, J. et al. (1982): The effect of ascorbic acid supplementation on periodontal tissue ultrastructure in subjects with progressive periodontitis. Int J Vitam Nutr Res. 1982;52(3):333-41. https://www.ncbi.nlm.nih.gov/pubmed/6757168, abgerufen am: 14.06.2018.
Bashutski, J.D. et al. (2011): The Impact of Vitamin D Status on Periodontal Surgery Outcomes. J Dent Res. 2011 Aug; 90(8): 1007–1012. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC3170167/, abgerufen am: 18.06.2018.
Belludi, S.A. et al. (2013): Effect of lycopene in the treatment of periodontal disease: a clinical study. J Contemp Dent Pract. 2013 Nov 1;14(6):1054-9. https://www.ncbi.nlm.nih.gov/pubmed/24858750, abgerufen am: 14.06.2018.
Biesalski, HK (2016): Vitamine und Minerale. Georg Thieme Verlag 2016.
Brzozowska T.M. et al. (2007): Healing of periodontal tissue assisted by Coenzyme Q10 with Vitamin E: Clinical and laboratory evaluation. Pharmacol Rep. 2007;59:257–60. https://www.researchgate.net/publication/239277801_Healing_of_periodontal_tissue_assisted_by_Coenzyme_Q10_with_Vitamin_E_-_clinical_and_laboratory_evaluation, abgerufen am: 11.06.2018.
Calder, P.C. (2010): Omega-3 Fatty Acids and Inflammatory Processes. Nutrients. 2010 Mar; 2(3):355–374. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC3257651/, abgerufen am 15.06.2018.
Campan, P. et al. (1997): Pilot study on n-3 polyunsaturated fatty acids in the treatment of human experimental gingivitis. J Clin Periodontol. 1997 Dec;24(12):907-13. https://www.ncbi.nlm.nih.gov/pubmed/9442428, abgerufen am 15.06.2018.
Chapple, I.L.C. et al. (2012): Adjunctive daily supplementation with encapsulated fruit, vegetable and berry juice powder concentrates and clinical periodontal outcomes: a double-blind RCT. J Clin Periodontol. 2012 Jan; 39(1):62–72. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC3267052/, abgerufen am: 08.06.2018.
Chatterjee, a: et al. (2012): Evaluation of Co-Q10 anti-gingivitis effect on plaque induced gingivitis: A randomized controlled clinical trial. J Indian Soc Periodontol. 2012 Oct;16(4):539-42. https://www.ncbi.nlm.nih.gov/pubmed/23493408, abgerufen am: 11.06.2018.
D’Aiuto, F. et al (2004): Periodontal disease and C-reactive protein-associated cardiovascular risk. J Periodontal Res. 2004 Aug;39(4):236-41. https://www.ncbi.nlm.nih.gov/pubmed/15206916/, abgerufen am: 07.06.2018.
De Oliveira-Silva, V. et al. (2015): β-Glucans (Saccharomyces cereviseae) Reduce Glucose Levels and Attenuate Alveolar Bone Loss in Diabetic Rats with Periodontal Disease. PLoS One. 2015; 10(8): e0134742. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC4546386/, abgerufen am: 19.06.2018.
De Oliveira-Silva, V. et al. (2017): Oral microbe-host interactions: influence of β-glucans on gene expression of inflammatory cytokines and metabolome profile. BMC Microbiol. 2017;17:53. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC5341410/, abgerufen am 19.06.2018.
Demmer, R.T. et al. (2006): Periodontal infections and cardiovascular disease: the heart of the matter. J Am Dent Assoc. 2006 Oct;137 Suppl:14S-20S; quiz 38S. https://www.ncbi.nlm.nih.gov/pubmed/17012731, abgerufen am: 07.06.2018.
Deschner, J. (2018): Interaktionen zwischen Parodontitis und Systemerkrankungen. Der freie Zahnarzt 01 2018,68-75.
Deutsche Gesellschaft für Ernährung. Calcium. https://www.dge.de/wissenschaft/referenzwerte/calcium/, abgerufen am: 21.06.2018.Deutsche Gesellschaft für Parodontologie. https://www.dgparo.de/parodontitis, abgerufen am: 07.06.2018.
Douglas-Miley, D. et al. (2013): Cross-sectional Study of Vitamin D and Calcium Supplementation Effects on Chronic Periodontitis. J Periodontol. Author manuscript; available in PMC 2013 Jul 9. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC3706188/, abgerufen am: 18.06.2018.
European Food Safety Authority: Scientific Opinion on the Tolerable Upper Intake Level of vitamin D. https://efsa.onlinelibrary.wiley.com/doi/epdf/10.2903/j.efsa.2012.2813, abgerufen am: 21.06.2018.
Galal, M.A. et al. (2014): The Effect of Omega-3 Fatty Acids on Chronic Periodontitis in Postmenopausal Osteoporotic Females. Life Science Journal 2014;11(11). http://www.lifesciencesite.com/lsj/life1111/188_27445life111114_1104_1112.pdf, abgerufen am: 15.06.2018.
Garcia, M.N. et al. (2012). One-year Effects of Vitamin D and Calcium Supplementation on Chronic Periodontitis. J Periodontol. Author manuscript; available in PMC 2012 Oct 15. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC3472001/, abgerufen am: 18.06.2018.
Gensthaler, B.M. (2013): Gefährliche Allianz mit Diabetes. Pharmazeutische Zeitung 11/2013. https://www.pharmazeutische-zeitung.de/index.php?id=45622, abgerufen am 08.06.2018.
Girish, D.D. (2014): Omega 3 fatty acids as a host modulator in chronic periodontitis patients: a randomised, double-blind, palcebo-controlled, clinical trial. J Periodontal Implant Sci. 2014 Feb;44(1):25–32. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC3945394/, abgerufen am: 15.06.2018.
Gröber, U. (2011): Mikronährstoffe. Metbolic Tuning – Prävention – Therapie. Wissenschaftliche Verlagsgesellschaft Stuttgart.
Gröber, U. (2015): Interaktionen – Arzneimittel und Mikronährstoffe. Wissenschaftliche Verlagsgesellschaft Stuttgart 2015.
Hanioka, T. et al. (1994): Effect of topical application of coenzyme Q10 on adult periodontitis. Mol Aspects Med. 1994;15 Suppl:s241-8. https://www.ncbi.nlm.nih.gov/pubmed/7752836, abgerufen am: 11.06.2018
Hans, M. et al. (2012): Clinical evaluation of topical application of perio-Q gel (Coenzyme Q(10)) in chronic periodontitis patients. J Indian Soc Periodontol. 2012 Apr;16(2):193-9. https://www.ncbi.nlm.nih.gov/pubmed/23055584, abgerufen am: 11.06.2018.
Hansen, I.L. (1976): Bioenergetics in clinical medicine. IX. Gingival and leucocytic deficiencies of coenzyme Q10 in patients with periodontal disease. Res Commun Chem Pathol Pharmacol. 1976 Aug;14(4):729-38. https://www.ncbi.nlm.nih.gov/pubmed/959667, abgerufen am: 11.06.2018.
Hierse, L. (2017): Parodontologie im 21. Jahrhundert. Der junge Zahnarzt 01/17,10-12.
Hildebolt, C.F. (2005): Effect of vitamin D and calcium on periodontitis. J Periodontol. 2005 Sep;76(9):1576-87. https://www.ncbi.nlm.nih.gov/pubmed/16171451, abgerufen am: 18.06.2018.
Hiremath, V.P. et al. (2013): Anti-inflammatory effect of vitamin D on gingivitis: a dose-response randomised control trial. Oral Health Prev Dent. 2013;11(1):61-9. https://www.ncbi.nlm.nih.gov/pubmed/23507683, abgerufen am: 18.06.2018.
Iniesta, M. et al. (2012): Probiotic effects of orally administered Lactobacillus reuteri-containing tablets on the subgingival and salivary microbiota in patients with gingivitis. A randomized clinical trial. J Clin Periodontol. 2012 Aug;39(8):736-44. https://www.ncbi.nlm.nih.gov/pubmed/22694350, abgerufen am: 29.10.2018.
Iwasaki, M. et al. (2011): Dietary ratio of n-6 to n-3 polyunsaturated fatty acids and periodontal disease in community-based older Japanese: a 3-year follow-up study. Prostaglandins Leukot Essent Fatty Acids. 2011 Aug;85(2):107-12. https://www.ncbi.nlm.nih.gov/pubmed/21601439, abgerufen am: 15.06.2018.
Janczarek, M. et al. (2016): The role of probiotics in prevention of oral diseases. Postepy Hig Med Dosw (Online). 2016 Jan 4;70(0):850-7. https://www.ncbi.nlm.nih.gov/pubmed/27594560, abgerufen am: 29.10.2018.
Krall, E.A. et al. (2001): Calcium and vitamin D supplements reduce tooth loss in the elderly. Am J Med. 2001 Oct 15;111(6):452-6. https://www.ncbi.nlm.nih.gov/pubmed/11690570, abgerufen am: 18.06.2018.
Lin, L. et al. (2009): Virulence genes of Porphyromonas gingivalis W83 in chronic periodontitis. Acta Odontol Scand. 2009;67(5):258-64. https://www.ncbi.nlm.nih.gov/pubmed/22443638, abgerufen am: 07.06.2018.
Linden, G.J. et al (2009): Antioxidants and periodontitis in 60-70-year-old men. J Clin Periodontol. 2009 Oct;36(10):843-9. https://www.ncbi.nlm.nih.gov/pubmed/19703237, abgerufen am: 14.06.2018.
Mahasneh, S.A. & Mahasneh, A. M. (2017): Probiotics: A Promising Role in Dental Health. Dent J (Basel). 2017 Dec; 5(4): 26. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC5806962/, abgerufen am: 29.10.2018.
Matsubara, V.H. et al. (2016): The role of probiotic bacteria in managing periodontal disease: a systematic review. Expert Rev Anti Infect Ther. 2016 Jul;14(7):643-55. https://www.ncbi.nlm.nih.gov/pubmed/27224284, abgerufen am: 29.10.2018.
Naito, M. et al. (2008): Determination of the genome sequence of Porphyromonas gingivalis strain ATCC 33277 and genomic comparison with strain W83 revealed extensive genome rearrangements in P. gingivalis. DNA Res. 2008 Aug;15(4):215-25. https://www.ncbi.nlm.nih.gov/pubmed/18524787, abgerufen am: 07.06.2018.
Orihuela-Campos, R.C. et al. (2015): Biological impacts of resveratrol, quercetin, and N-acetylcysteine on oxidative stress in human gingival fibroblasts. J Clin Biochem Nutr. 2015 May;56(3):220-7. https://www.ncbi.nlm.nih.gov/pubmed/26060353, abgerufen am: 14.06.2018.
Penala, S. et al. (2016): Efficacy of local use of probiotics as an adjunct to scaling and root planing in chronic periodontitis and halitosis: A randomized controlled trial. J Res Pharm Pract. 2016 Apr-Jun; 5(2): 86–93. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC4843589/, abgerufen am: 29.10.2018.
Perayil, J. et al. (2015): Influence of Vitamin D & Calcium Supplementation in the Management of Periodontitis. J Clin Diagn Res. 2015 Jun; 9(6): ZC35–ZC38. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC4525604/, abgerufen am: 18.06.2018.
Prakash, S. et al. (2010): Role of coenzyme Q10 as an antioxidant and bioenergizer in periodontal diseases. Indian J ): Pharmacol. 2010 Dec; 42(6):334–337. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC2991687/, abgerufen am: 11.06.2018.
Romani Vestman, N. et al. (2015): Oral Microbiota Shift after 12-Week Supplementation with Lactobacillus reuteri DSM 17938 and PTA 5289; A Randomized Control Trial. PLoS One. 2015 May 6;10(5):e0125812. https://www.ncbi.nlm.nih.gov/pubmed/25946126, abgerufen am: 29.10.2018
Rosenstein, E.D. et al. (2003): Pilot study of dietary fatty acid supplementation in the treatment of adult periodontitis. Prostaglandins Leukot Essent Fatty Acids. 2003 Mar;68(3):213-8. https://www.ncbi.nlm.nih.gov/pubmed/12591005, abgerufen am: 15.06.2018.
Rößler, R. et al. (2017): Systematik der Parodontaltherapie. Konzepte, Zeitpunkte und Erbringer. Der Freie Zahnarzt 07-08 2017,69-78.
Sale, S.T. et al. (2014): A comparative evaluation of topical and intrasulcular application of coenzyme Q10 (Perio Q™) gel in chronic periodontitis patients: A clinical study. J Indian Soc Periodontol. 18(4):461–465. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC4158587/, abgerufen am: 11.06.2018.
Sauer, B. (2008): Unbekannte Gefahr für Zähne und Körper. Pharmazeutische Zeitung 37/2008. https://www.pharmazeutische-zeitung.de/index.php?id=6677, abgerufen am: 08.06.2018.
Singh, N. et al. (2014): Vitamin E supplementation, superoxide dismutase status, and outcome of scaling and root planing in patients with chronic periodontitis: a randomized clinical trial. J Periodontol. 2014 Feb;85(2):242-9. https://www.ncbi.nlm.nih.gov/pubmed/23688096, abgerufen am: 14.06.2018.
Staudte, H. et al. (2005): Grapefruit consumption improves vitamin C status in periodontitis patients. Br Dent J. 2005 Aug 27;199(4):213-7, discussion 210. https://www.ncbi.nlm.nih.gov/pubmed/16127404, abgerufen am: 14.06.2018.
Sukhtankar, L. et al. (2013): Effect of non-surgical periodontal therapy on superoxide dismutase levels in gingival tissues of chronic periodontitis patients: A clinical and spectophotometric analysis. Disease Markers 34 (2013):305–311. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC3809744/pdf/DM34-05-269027.pdf, abgerufen am: 14.06.2018.
Vanali, V.U. et al. (2017): Evaluation of dietary supplementation of omega-3 polyunsaturated fatty acids as an adjunct to scaling and root planing on salivary interleukin-1β levels in patients with chronic periodontitis: A clinico-immunological study. J Indian Soc Periodontol. 2017 Sep-Oct; 21(5):386–390. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC5827506/, abgerufen am: 15.06.2018.
Weißenborn, A. et al. (2018): Höchstmengen für Vitamine und Mineralstoffe in Nahrungsergänzungsmitteln. Journal of Consumer Protection and Food Safety 2018 March;13(1):25-39. https://link.springer.com/article/10.1007/s00003-017-1140-y, abgerufen am: 14.06.2018.
Wilkinson, E.G et al. (1975): Bioenergetics in clinical medicine. II. Adjunctive treatment with coenzyme Q in periodontal treatment. Res Commun Chemic Path Pharm 12:111–24. https://www.ncbi.nlm.nih.gov/pubmed/1103247, abgerufen am: 11.06.2018.
Willershausen, B. et al. (2011): The influence of micronutrients on oral and general health. Eur J Med Res. 2011 Nov 10;16(11):514-8. https://www.ncbi.nlm.nih.gov/pubmed/22027646, abgerufen am: 14.06.2018.
Wölber, J. et al. (2014): Parodontitis und Ernährung. ZM-Online. https://www.zm-online.de/archiv/2017/23_24/zahnmedizin/parodontitis-und-ernaehrung/, abgerufen am: 15.06.2018.
Yang, P.S. et al. (2014): Scaling-Stimulated Salivary Antioxidant Changes and Oral-Health Behavior in an Evaluation of Periodontal Treatment Outcomes. ScientificWorldJournal. 2014;2014:814671. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC4235337/, abgerufen am: 14.06.2018.
Yoo, J.I. et al. (2017): The Effect of Probiotics on Halitosis: a Systematic Review and Meta-analysis. Probiotics Antimicrob Proteins. 2017 Nov 22. https://www.ncbi.nlm.nih.gov/pubmed/29168154, abgerufen am: 06.11.2018.