Alzheimer ist eine Erkrankung des Gehirns, die sich durch zunehmende Vergesslichkeit, Wortfindungsstörungen und Orientierungslosigkeit zeigt. Die Erkrankung beginnt oft nach dem 65. Lebensjahr und ist bislang nicht heilbar. Durch Medikamente kann das Fortschreiten jedoch verlangsamt werden. Zahlreiche Mikronährstoffe unterstützen die Behandlung und können helfen, die Symptome bei Alzheimer zu lindern und das Voranschreiten der Krankheit zu verlangsamen. Erfahren Sie, welche Mikronährstoffe das sind und wie sie richtig eingesetzt werden.

Ursachen und Symptome
Was versteht man unter Alzheimer?
Die Alzheimerkrankheit ist die häufigste Form der Demenz. Deshalb wird auch von Alzheimer-Demenz gesprochen. Es gibt aber viele Formen von Demenz. Somit steht der Oberbegriff für eine Reihe von Erkrankungen des Gehirns, die alle mit einem Verlust der geistigen Leistungsfähigkeit einhergehen.
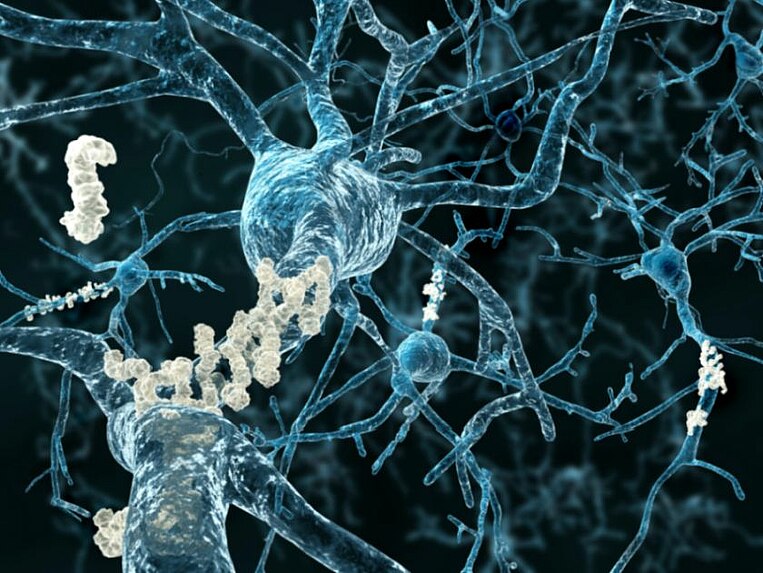
Bei Alzheimer sterben Nervenzellen im Gehirn ab und das Gehirn schrumpft. Für Betroffene wird es zunehmend schwer, den Alltag zu bewältigen. Im Laufe der Krankheit kommt es zu immer mehr Gedächtnisausfällen. Später schwindet auch vermehrt die Muskel- und Organkontrolle. Meist tritt die Erkrankung ab einem Alter von 65 Jahren oder später auf.
Was sind die Ursachen für Alzheimer?
Die Ursachen für Alzheimer sind noch nicht vollständig geklärt. Es gibt aber Veränderungen im Gehirn und einige Risikofaktoren, die die Erkrankung begünstigen – zum Beispiel:
Eiweißablagerungen: Bei Alzheimer gibt es zwei fehlerhafte Eiweiße − das Beta-Amyloid und das Tau-Eiweiß. Beta-Amyloid kann falsch abgebaut werden; dann verklumpt es und lagert sich als Plaque außerhalb der Nervenzellen ab. Von dort aus breitet es sich im ganzen Gehirn aus. Das schädigt die Nerven und Blutgefäße. Dann verschlechtert sich die Energie- und Sauerstoffversorgung, was die Zellen zusätzlich schädigt. Die Tau-Eiweiße sind innerhalb der Nervenzelle: Sie töten die Nervenzellen von innen heraus ab. Warum die Eiweiße entstehen, ist noch unklar.
Botenstoffe: Durch die Schädigungen werden zunehmend Botenstoffe gestört, die für den Austausch von Informationen zwischen den Nervenzellen gebraucht werden. Beispiele sind die Botenstoffe Acetylcholin, Glutamat und GABA.
Alter: Mit zunehmendem Alter steigt das Risiko, an Alzheimer zu erkranken. Es muss aber nicht zwangsläufig Alzheimer entstehen.
Vererbung: Alzheimer ist zum Teil vererbbar. Zum Beispiel ist eine bestimmte genetische Variante des Eiweißes Apolipoprotein E (ApoE) ein Risikofaktor: Träger des Gens ApoE4 erkranken häufiger als Träger von ApoE2 oder ApoE3.
Stoffwechselkrankheiten: Ein hoher Blutdruck, erhöhte Cholesterinwerte, schlecht eingestellte Blutzuckerwerte bei Diabetes und Gefäßverkalkungen (Arteriosklerose) begünstigen die Entstehung.
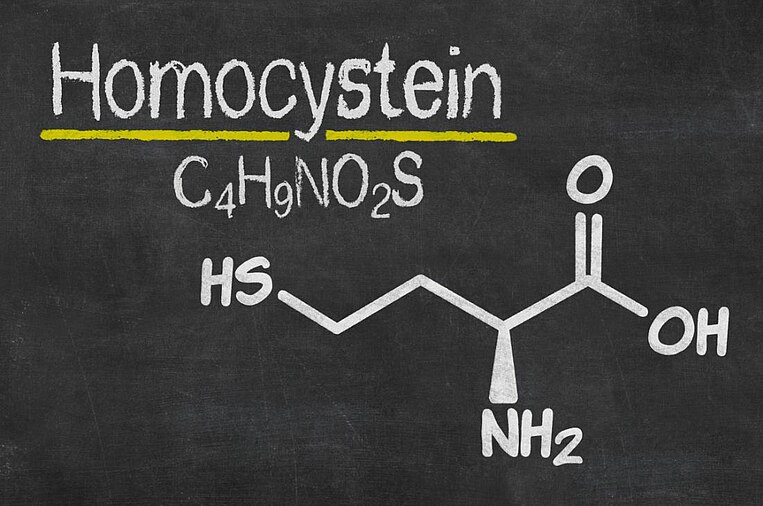
Hoher Homocysteinwert: Das Zellgift Homocystein im Blut ist ein Risikofaktor für die Entstehung von Alzheimer.
Oxidativer Stress und Entzündungen: Freie Radikale fördern Nervenschäden und Eiweißablagerungen im Gehirn. Entzündungen könnten eine natürliche Abwehrreaktion gegen die Veränderungen sein sowie als mögliche Ursache die Gehirnzellen schädigen.
Schwermetallbelastung: Im Gehirn verstorbener Alzheimer-Patienten wird zum Beispiel oft zu viel Aluminium gefunden. Bisher ist aber nicht geklärt, ob Aluminium Alzheimer verursacht oder ob die Entgiftung bei Betroffenen vermindert ist. Es wird auch erforscht, ob eine Anreicherung von Eisen und Kupfer Alzheimer auslöst.
Lebensstil: Durch eine ungesunde Ernährung, Schlafmangel, wenig körperliche Bewegung und mangelnde geistige Aktivität steigt die Gefahr, an Alzheimer zu erkranken.
Tipp
Mit einem gesunden Lebensstil, regelmäßiger Bewegung und einer ausgewogenen Ernährung kann man Alzheimer vermutlich vorbeugen. Wichtig ist es auch, soziale Kontakte zu pflegen und einem Hobby nachzugehen: Bekommt das Gehirn neue Reize und Eindrücke, bleibt es leistungsfähiger.
Woran erkennt man die Alzheimer-Krankheit?
Alzheimer verläuft schleichend. Die Alzheimer-Symptome zeigen sich oft erst Jahrzehnte, nachdem die ersten Veränderungen im Gehirn entstanden sind.
In der frühen Phase kommt es zu kleinen Gedächtnislücken, meistens im Kurzzeitgedächtnis. Bei einigen Menschen führt dies zu Ängstlichkeit, Aggressivität oder Depression. Betroffene ziehen sich oft zurück. Auch Wortfindungsstörungen, leichte Orientierungsschwierigkeiten und verlangsamtes Sprechen und Denken sind erste Alzheimer-Anzeichen. Meistens kann der Alltag aber noch mit kleinen Einschränkungen bewältigt werden.
In der mittleren Phase nimmt das Vergessen zu und die Langzeiterinnerungen verblassen. Auch bekannte Personen werden seltener erkannt. Oft können Betroffene auch keine ganzen Sätze mehr bilden. Gleichzeitig wird die Fähigkeit, sich zu orientieren schwächer. Das erschwert ein selbstständiges Leben. Zudem kommt es im Alzheimer-Verlauf häufig zu innerer Unruhe und einem ausgeprägten Bewegungsdrang.
In der späten Phase von Alzheimer sind die Betroffenen pflegebedürftig: Oft sind sie bettlägerig oder auf einen Rollstuhl angewiesen. Auch die Fähigkeit, die Harnblase und den Darm zu kontrollieren, geht verloren. Im Alzheimer-Endstadium sind Schluckstörungen sowie Probleme beim Kauen und Atmen häufig.
Ziele der Behandlung
Wie wird Alzheimer klassisch behandelt?
Eine Heilung von Alzheimer ist nicht möglich. Aber das Fortschreiten kann verlangsamt werden. Verschiedene Behandlungen stehen zur Verfügung:
Medikamente: In der führen und mittleren Phase werden sogenannte Acetylcholinesterase-Hemmer eingesetzt. Sie verhindern den Abbau des Botenstoffs Acetylcholin und verbessern dadurch die Gehirnfunktion. Wirkstoffe sind: Donepezil (zum Beispiel Aricept®, Yasnal®), Galantamin (zum Beispiel Galnora®, Reminyl®) und Rivastigmin (zum Beispiel Exelon®, Miestigacin®). In der mittleren und späten Alzheimer-Phase wird der Wirkstoff Memantin (zum Beispiel Axura®, Ebixa®, Memando®) eingesetzt.
Medikamente bei psychischen Symptomen: Bei Alzheimer kann es zu Aggressivität oder Ängstlichkeit kommen. Der Arzt verordnet häufig Neuroleptika wie Risperidon (etwa Risperdal®, Risocon®). Bei Depressionen können Antidepressiva eingesetzt werden, etwa die Wirkstoffe Fluoxetin (zum Beispiel Fluxet®) oder Amitryptilin (zum Beispiel Tryptizol®). Die Medikamente werden oft nur vorübergehend angewendet, da sie vermutlich das Risiko für eine Verschlechterung erhöhen.
Verhaltenstherapie und psychosoziale Unterstützung: Bei Depressionen, Ängsten oder Aggressionen kann eine Verhaltenstherapie bei einem Psychotherapeuten helfen. Durch eine psychosoziale Unterstützung können soziale Fähigkeiten gestärkt werden. Auch sollen Betroffene dadurch möglichst lange am gewohnten Leben teilhalben – zum Beispiel durch einen geregelten Tagesablauf, Bewegung und Sport.
Ernährungstherapie: Eine ausgewogene Ernährung könnte sich vorteilhaft auswirken. Möglicherweise trägt die mediterrane Ernährung zu einem längeren Erhalt der geistigen Fähigkeiten bei. Sie ist reich an Omega-3-Fettsäuren, Antioxidantien und Vitaminen.
Weitere Therapien: Trainings zur Orientierung und geistige Übungen sind hilfreich, um die geistigen Fähigkeiten beizubehalten. Zusätzlich kann eine Ergotherapie dabei helfen, die Fähigkeit aufrechtzuerhalten, Alltagsverrichtungen zu bewältigen, etwa Ankleiden und Kämmen. Weitere Therapieverfahren zur Unterstützung sind Physiotherapie, Musiktherapie, Kunsttherapie und Aromatherapie.
Ziele der Mikronährstoffmedizin
Die Mikronährstoffmedizin zielt darauf ab, den Krankheitsverlauf von Alzheimer zu verlangsamen und damit die klassische Behandlung seitens der Ernährung zu unterstützen. Bestimmte Vitamine und Mineralstoffe reduzieren oxidativen Stress und mildern Entzündungen. Dadurch können die Nervenzellen im Gehirn geschützt und deren Schädigung gehemmt werden.
Zudem ist es das Ziel der Mikronährstoffmedizin, Mängel auszugleichen: Alzheimer-Betroffene sind durch die nachlassenden geistigen Fähigkeiten häufig schlecht mit Mikronährstoffen versorgt. Andere Stoffe wie Omega-3-Fettsäuren und Pflanzenstoffe fördern die Durchblutung und können so ebenfalls den Krankheitsverlauf verbessern.
Besonders bewährt haben sich die Folgenden:
B-Vitamine verlangsamen den Abbau der Nervenzellen und verringern das Zellgift Homocystein.
Ginkgo steigert die Gehirndurchblutung und verbessert das Gedächtnis.
Vitamin D ist wichtig für starke Knochen bei Alzheimer.
Vitamin C, E, Selen und Coenzym Q10 können die Gehirnzellen vor freien Radikalen schützen.
- Grüntee, Curcumin und Resveratrol wirken als pflanzliche Antioxidantien.
Omega-3-Fettsäuren hemmen das Absterben von Nervenzellen.
Alpha-Liponsäure ist wichtig für die Energieproduktion in den Nervenzellen.
Phosphatidylserin ist Bestandteil der Membranen von Nervenzellen.
Info
Es gibt erste Hinweise, dass Spermidin die Gedächtnisleistung verbessern könnte. Spermidin ist ein Zwischenprodukt im Stoffwechsel, das natürlicherweise in allen Körperzellen vorkommt. Zudem ist es in Nahrungsmitteln enthalten zum Beispiel in Pilzen, Sojaprodukten sowie Hülsenfrüchten. Eine gute Einnahmequelle ist auch Buchweizenkeim-Pulver.
In einer Beobachtungsstudie mit älteren Personen stand ein niedriger Spermidinspiegel mit kognitiven Einschränkungen in Verbindung. Bei leichter Demenz könnten 1 bis 3 Milligramm Spermidin laut einer Vorstudie die geistige Leistung verbessern. Als Mechanismus diskutieren Forscher einen Einfluss auf die Funktion bestimmter Abwehrzellen (T-Zellen) und die Freisetzung von Botenstoffen (Zytokinen). T-Zellen regulieren die Immunantwort im Gehirn und sind an der Beseitigung von Eiweißablagerungen (Plaques) beteiligt.
Für eine Einnahmeempfehlung müssen jedoch weitere Untersuchungen folgen. Spermidin sollte bei Alzheimer nicht ohne Rücksprache mit dem Arzt oder Mikronährstoff-Experten eingenommen werden.
Behandlung mit Mikronährstoffen
B-Vitamine fördern den Abbau des Nervenzellgifts Homocystein
Wirkweise von B-Vitaminen
Vitamin B6, Vitamin B12 und Folsäure spielen eine wichtige Rolle für das Nervensystem und werden dafür gebraucht, das Zellgift Homocystein abzubauen. Ein hoher Homocysteinwert stellt einen Risikofaktor für die Entstehung von Alzheimer dar. Zudem fördert er unter anderem oxidativen Stress und Arteriosklerose.
Auffällig ist, dass Personen mit Alzheimer oft einen erniedrigten Vitamin-B12-Spiegel im Blut haben. Außerdem sind sie häufiger von einem Gendefekt betroffen, der dazu führt, dass Folsäure nicht aktiviert werden kann. Ein Mangel an B-Vitaminen kann den geistigen Verfall fördern und den Krankheitsprozess bei Alzheimer beschleunigen.
B-Vitamine könnten vor allem in der frühen Alzheimer-Phase und bei langfristiger Einnahme wirksam sein. Patienten in späteren Krankheitsstadien scheinen demgegenüber nicht zu profitierten – so die Ergebnisse von Übersichtsarbeiten. In anderen Übersichtsarbeiten gab es hingegen keinen Effekt. Die Wirksamkeit einer Einnahme von B-Vitaminen ist vermutlich auch abhängig vom Homocysteinspiegel: Bei Patienten mit erhöhtem Homocysteinspiegel zeigte sich durch die Ergänzung, dass das Gehirnvolumen deutlich langsamer schrumpfte als ohne B-Vitamine. Wissenschaftler vermuten, dass durch die Senkung erhöhter Homocysteinspiegel bis zu einem Drittel aller Fälle von Demenz – inklusive Alzheimer – vermieden werden könnten. Zur Bestätigung braucht es aber weitere Untersuchungen.
Bei ersten Gedächtnisschwierigkeiten sollte eine ausreichende Versorgung mit B-Vitaminen immer sichergestellt sein.
Dosierung und Einnahmeempfehlung von B-Vitaminen
Mikronährstoff-Experten empfehlen, B-Vitamine kombiniert einzunehmen, da sie sich in ihrer Wirkung ergänzen. Sinnvoll sind täglich 2 bis 5 Milligramm Vitamin B6, 10 bis 20 Mikrogramm Vitamin B12 und 200 bis 400 Mikrogramm Folsäure.
Zur Senkung bereits erhöhter Homocysteinwerte kann ein Arzt oder Mikronährstoff-Experte zeitweise höhere Dosierungen ansetzen: zum Beispiel 5 bis 15 Milligramm Vitamin B6, bis 500 Mikrogramm Vitamin B12 und 500 bis 600 Mikrogramm Folsäure.
Die Verträglichkeit ist am besten, wenn das Präparat zu den Mahlzeiten eingenommen wird. Vitamin B12 sollte als Methylcobalamin eingenommen werden. Es ist die aktive Form und kann dem Körper schnell zur Verfügung stehen. Die aktive Wirkform von Folsäure (Folat) ist 5-Methyltetrahydrofolat (5-MTHF). Viele Alzheimer-Patienten können durch einen genetischen Defekt Folsäure schlecht aktivieren. Man sollte deshalb Folsäure als 5-MTHF ergänzen.
Tipp
Um die Wirksamkeit der B-Vitamine zu verbessern, ist die Ergänzung von Omega-3-Fettsäuren sinnvoll: In einer ersten Studie profitierten nur Patienten von B-Vitaminen, die auch ausreichend mit Omega-3-Fettsäuren versorgt waren. In einer weiteren Vorstudie hatten Patienten mit leichter kognitiver Beeinträchtigung einen größeren Nutzen, wenn Folsäure mit der Omega-3-Fettsäure Docosahexaensäure (DHA) kombiniert wurde.
Homocystein im Labor bestimmen lassen
Mikronährstoff-Experten empfehlen bei Alzheimer, den Homocysteinspiegel überprüfen zu lassen, denn bei erhöhten Werten ist oft von einem Mangel an B-Vitaminen auszugehen. Homocystein wird im Blutplasma bestimmt. Das Plasma ist der flüssige Teil des Blutes. Die Normalwerte liegen zwischen 5 und 9 Mikromol pro Liter. Ein erhöhtes Risiko für Alzheimer besteht, wenn der Homocysteinspiegel über einen längeren Zeitraum über 14 Mikromol pro Liter liegt. Sollte die Behandlung mit B-Vitaminen nicht anschlagen, gibt es noch andere Möglichkeiten, Homocystein zu senken.
Außerdem sollten die Vitamin-B12-Werte bestimmt werden. Ältere Menschen können Vitamin B12 schlechter aufnehmen. Darüber hinaus lässt sich dadurch eine Überversorgung verhindern. Bei Vitamin B12 wird am besten das sogenannte Holotranscobalamin bestimmt. Normal ist ein Wert von über 54 Pikomol pro Liter im Blutserum. Serum ist der flüssige Teil des Blutes ohne Gerinnungsfaktoren. Idealerweise liegen die Vitamin-B12-Werte im Blutserum zwischen 300 und 500 Nanogramm pro Liter. Daneben sollte bei alten Menschen der Folsäurewert bestimmt werden. Optimale Werte für Folsäure liegen zwischen 50 bis 100 Nanomol pro Liter Blutserum.
B-Vitamine: zu beachten bei Erkrankungen sowie Medikamenteneinnahme
Nach einem Herzinfarkt oder dem Einsetzen von Stents (Gefäßstützen) ist die Gabe kombinierter B-Vitamine vermutlich positiv. Jedoch könnten B-Vitamine in hohen Dosierungen auch negative Wirkungen haben. Dann sollten pro Tag zum Beispiel Mengen ab 60 Mikrogramm Vitamin B12 vermieden werden.
Personen mit Nierenerkrankungen und Diabetiker mit kranken Nieren sollten Vitamin B12 in Form von Methylcobalamin einsetzen. Die Vitamin-B12-Form Cyanocobalamin ist wahrscheinlich schädlich bei Nierenkrankheiten.
Bei Krebs und hohem Krebsrisiko (Raucher) muss die Einnahme von B-Vitaminen mit dem Arzt besprochen werden: Unter bestimmten Bedingungen könnten dauerhaft hoch dosierte Folsäure (ab 500 Mikrogramm) sowie Vitamin B12 (ab 55 Mikrogramm) das Fortschreiten oder die Entwicklung fördern.
In Dosierungen über 5 Milligramm kann Vitamin B6 die Wirkungen von Epilepsie-Medikamenten abschwächen wie Phenobarbital (Luminal®) und Phenytoin (Phenhydan®, Zentropil®). Das gilt auch für Parkinson-Medikamente wie Levodopa (L-Dopa) (wie Levopar®, Madopar®). Diese Medikamente sollten nicht zusammen mit hoch dosiertem Vitamin B6 eingenommen werden.
Gegen Infektionskrankheiten werden Antibiotika mit den Wirkstoffen Trimethoprim (Infectotrimet®), Proguanil (Paludrine®) und Pyrimethamin (Daraprim®) eingesetzt. Folsäure vermindert die Wirkung dieser Medikamente.
Ginkgo unterstützt das Gedächtnis durch eine bessere Durchblutung
Wirkweise von Ginkgo
Die aktiven Inhaltstoffe aus Ginkgo-Blättern sind Bilobalid und verschiedene Ginkgolide. Vermutlich reduzieren sie die Ablagerung von krankmachenden Eiweißen im Gehirn. Außerdem hemmen sie Entzündungen der Nervenzellen und könnten das Absterben von Nervenzellen reduzieren. Ginkgo-Pflanzenstoffe steigern auch die Durchblutung. Dadurch bleibt die Versorgung der Nervenzellen im Gehirn erhalten. Das könnte die Gedächtnisleistung verbessern, wie Tierversuche zeigen.
In mehreren hochwertigen Studien wurden die Symptome von Alzheimer nach einer Einnahme von Ginkgo-Extrakt verbessert im Vergleich zur Gruppe mit dem Scheinmedikament. Dieses positive Ergebnis bestätigten auch Forscher in ihrer Übersichtsarbeit. Entscheidend für die Wirksamkeit sind mindestens 240 Milligramm Ginkgo-Extrakt. Geringere Dosierungen zeigten keine Wirkung – so das Ergebnis einer weiteren Übersichtsarbeit. Ginkgo war dabei gut verträglich.
Auch Begleitsymptome wie Schwindel und Kopfschmerzen gingen zurück. Psychische Symptome wie Halluzinationen und Wahnvorstellungen konnten durch Ginkgo jedoch nicht gelindert werden. Unklar ist, ob durch Ginkgo-Extrakt Alzheimer oder einem Verlust der geistigen Fähigkeiten grundsätzlich vorgebeugt werden kann.
Die Einnahme von Ginkgo-Extrakt ist besonders bei leichtem bis mittelschwerem Alzheimer vielversprechend. Auch offizielle Expertengremien raten zu standardisierten Ginkgo-Präparaten. Forscher fordern allerdings noch weitere Studien, um den Effekt besser zu belegen.
Dosierung und Einnahmeempfehlung von Ginkgo
Täglich sollten 240 Milligramm Ginkgo-Extrakt eingenommen werden. Mikronährstoff-Experten empfehlen immer einen Extrakt. Darin liegen die aktiven Inhaltsstoffe (Ginkgolide und Bilobalid) in höheren Mengen vor. Ein guter Extrakt mit 240 Milligramm sollte die Ginkgolide A, B und C mit 7 bis 8 Milligramm sowie 6 bis 8 Milligramm Bilobalid enthalten. Diese Mengen waren auch in Studien wirksam.
Ginkgo-Extrakt benötigt oft mehrere Wochen, bis er die gewünschte Wirkung zeigt. Die Einnahme sollte daher mindestens acht Wochen am Stück betragen. Nach drei Monaten sollte der Arzt prüfen, ob die Einnahme fortgesetzt werden kann. Ginkgo-Extrakte sollten mit den Mahlzeiten eingenommen werden. Dadurch verbessert sich die Verträglichkeit.
Tipp
Achten Sie auf hochwertige Präparate mit einem geringen Anteil der schädlichen Ginkgolsäure von unter 0,0005 Prozent. Tees oder Pulver aus den Blättern sollten nicht verwendet werden: Sie enthalten oft hohe Mengen an Ginkgolsäure.
Ginkgo: zu beachten bei Erkrankungen sowie Medikamenteneinnahme
Bei bekanntem Krampfleiden (Epilepsie) sollte Ginkgo nicht angewandt werden.
Ginkgo könnte den Blutzucker und Blutdruck senken. Vor allem, wenn Medikamente eingenommen werden, sollten die Werte engmaschig gemessen werden, damit sie nicht zu stark abfallen. Das gilt beispielsweise für den Blutdrucksenker Hydrochlorothiazid (Disalunil®, Esidrix®) oder die blutzuckersenkenden Wirkstoffe Metformin (wie Diabesin®, Siofor®) oder Sulfonylharnstoffe (wie Euglucon®, Maninil®).
Möglicherweise wirkt Ginkgo-Extrakt blutverdünnend. Daher sollte es vor einer geplanten Operation oder Zahnbehandlung abgesetzt werden. Bei Blutgerinnungsstörungen sollte der Arzt gefragt werden.
Ginkgo-Extrakt könnte auch Blutverdünner verstärken. Betroffen sind Medikamentenwirkstoffe wie Warfarin (Coumadin®), Clopidogrel (Plavix®) und Acetylsalicylsäure (Aspirin®). Im Vorfeld sollte mit einem Arzt gesprochen werden. Auch sollte Ginkgo ohne ärztliche Anordnung nicht gleichzeitig mit dem Dabigatran (Pradaxa®) oder dem gefäßerweiternden Wirkstoff Nifedipin (wie Adalat®, Cisday®) genommen werden.
Daneben kann Ginkgo einen Einfluss auf die Verstoffwechselung weitere verschiedener Medikamente haben. Das beeinflusst möglicherweise ihre Wirkstärke, Wirkdauer oder Nebenwirkungen. Daher ist Rücksprache mit einem Arzt, Apotheker oder Mikronährstoff-Experten zu halten. Dieser entscheidet, ob das spezielle Medikament mit Ginkgo genommen werden kann. Weitere Beispiele für Medikamente finden Sie hier.
Vitamin D für starke Knochen bei Alzheimer
Wirkweise von Vitamin D
Vitamin D ist wichtig für starke Knochen und hat nervenzellschützende Wirkungen. Zudem erhält es die Gesundheit von Blutgefäßen, reguliert Botenstoffe und hemmt Entzündungen. Bei einem Vitamin-D-Mangel können die geistigen Fähigkeiten abnehmen. Ein Mangel kommt gerade im Alter oft vor: Etwa 70 Prozent der über 75-Jährigen sind unzureichend versorgt. Vitamin D kann vom Körper selbst gebildet werden. Die Produktion nimmt aber bei Senioren ab.
Beobachtungsstudien zeigen einen Zusammenhang zwischen Vitamin D und Demenzerkrankungen: Personen mit einem niedrigen Spiegel haben häufiger Gedächtnisprobleme als solche, die ausreichend versorgt sind. Allerdings wurde bisher nur in wenigen hochwertigen Studien untersucht, ob die Einnahme von Vitamin D Patienten helfen kann.
Laut einer ersten Studie war die Einnahme von 800 Internationalen Einheiten Vitamin D Erfolg versprechend: Die kognitive Funktion der Patienten besserte sich nach zwölf Monaten. In anderen Studien gab es hingegen keinen Effekt. Um den Einfluss von Vitamin D – speziell D3 – zur Vorbeugung und Linderung von Alzheimer zu erforschen, sind weitere Studien notwendig. Man vermutet, dass die Wirkung sehr individuell ist, da genetische Unterschiede einen starken Einfluss haben.
Ein Vitamin-D-Mangel sollte bei Alzheimer trotz der unklaren Situation generell vermieden werden. Zum Beispiel begünstigt er Osteoporose (Knochenschwund). Alzheimer-Betroffene haben durch den gesteigerten Bewegungsdrang ein höheres Sturzrisiko. Sind die Knochen infolge der Osteoporose porös, können sie leichter brechen.
Dosierung und Einnahmeempfehlung von Vitamin D
Die Vitamin-D-Einnahme sollte sich im Idealfall nach den Blutwerten richten. Bei einem Mangel sind meist höhere Dosierungen nötig, um optimale Blutwerte zu erreichen. Ist der Vitamin-D-Spiegel nicht bekannt, empfehlen Mikronährstoff-Experten eine tägliche Einnahme von 1.000 (im Sommer) und 2.000 (im Winter) Internationalen Einheiten.
Da Vitamin D fettlöslich ist, sollte es immer mit den Mahlzeiten eingenommen werden. So kann es gut über den Darm in den Körper gelangen. Sinnvoll sind Präparate, die Vitamin D3 enthalten. Diese Form wird auch in der Haut gebildet und kann vermutlich länger im Blut bleiben als Vitamin D2.
Vitamin D im Labor bestimmen lassen
Bei Alzheimer sollte in jedem Fall der Vitamin-D-Spiegel überprüft werden. Sinnvoll ist die Kontrolle zweimal im Jahr. Die Vitamin-D-Versorgung wird anhand von Calcidiol (Transportform von Vitamin D) gemessen. Der Wert wird im Blutserum bestimmt. Optimalerweise sollte der Vitamin-D-Spiegel zwischen 40 und 60 Nanogramm pro Milliliter liegen.
Vitamin D: zu beachten bei Erkrankungen und Medikamenteneinnahme
Vitamin D sollte bei einer Nierenkrankheit oder bei Nierensteinen nur in Rücksprache mit einem Arzt ergänzt werden. Schwache Nieren scheiden Calcium schlechter aus. Da Vitamin D die Calciumaufnahme im Darm fördert, könnte es sein, dass die Calciumspiegel zu stark ansteigen.
Auch bei anderen Krankheiten ist ein gestörter Calcium- und Phosphatstoffwechsel möglich, zum Beispiel bei der Bindegewebserkrankung Sarkoidose, einer Pankreatitis sowie einer Nebenschilddrüsenüberfunktion. Betroffene sollten Vitamin D nur unter ärztlicher Kontrolle ergänzen.
Thiazide sind Entwässerungsmittel (Diuretika), welche die Calciumausscheidung über die Nieren hemmen, sodass es im Blut ansteigen kann. Vitamin D darf nur mit Thiaziden eingenommen werden, wenn der Calciumspiegel regelmäßig überwacht wird. Betroffen sind die Medikamentenwirkstoffe Hydrochlorothiazid (wie Esidrix®, Disalunil®), Indapamid (wie Sicco®, Natrilix®) und Xipamid (wie Aquaphor®, Neotri®).
Antioxidantien wie Vitamin C, E, Selen und Coenzym Q10 schützen die Nervenzellen
Wirkweise von Antioxidantien
Antioxidantien schützen Zellen vor freien Radikalen (oxidativer Stress). Eine oxidative Schädigung ist im Gehirn bei Alzheimer weit verbreitet. Das führt zum Funktionsverlust und zu einem beschleunigten Absterben der Nervenzellen. Zellversuche zeigen, dass Antioxidantien wie Vitamin C, E, Selen und Coenzym Q10 den zellschädigenden Prozess hemmen. Auch Ergebnisse aus Beobachtungsstudien lassen vermuten, dass eine antioxidantienreiche Ernährung das Risiko, an Alzheimer zu erkranken, senken kann.
Vitamin E, Vitamin C und Alpha-Liponsäure: Eine hochwertige Studie ergab, dass die Einnahme von Vitamin E bei leichtem bis mittelschwerem Alzheimer die Abnahme der Gehirnfunktion etwas verlangsamt. Zudem gibt eine Vorstudie Hinweise, dass Vitamin E das Auftreten von Alzheimer verzögern könnte. Als gesichert gilt dies aber nicht: Andere Studien bestätigen den Einfluss von Vitamin E nicht. Forscher kamen aber in einer Vorstudie zu dem Ergebnis, dass Vitamin E zusammen mit Vitamin C den oxidativen Stress effektiver hemmen kann als Vitamin E allein. Zudem war in einer hochwertigen Studie durch Vitamin E, C und Alpha-Liponsäure ein Marker für oxidativen Stress leicht geringer.
Selen: Ein niedriger Selenspiegel im Blut könnte das Risiko für Alzheimer erhöhen. Allerdings ist die Rolle von Selen insgesamt noch unklar: Die Einnahme zusammen in einem Präparat mit nützlichen Darmbakterien (Probiotikum) verbesserte in einer hochwertigen Studie die geistige Funktion bei Alzheimer-Patienten. Es gibt aber auch Wissenschaftler, die einen nervenzellschädigenden Effekt von Selen nicht ausschließen: Große Mengen von Selen im Gehirn könnten ein Risikofaktor für Alzheimer sein. Es ist bisher aber nicht klar, ob die erhöhten Selenspiegel Ursache oder Folge der Krankheit sind.
Info
Die erhöhte Selenkonzentration könnte auch durch hohe Quecksilbermengen erklärt werden: Selen bindet Quecksilber und macht es unschädlich. Trifft dies zu, hätte Selen einen schützenden Effekt und ist deshalb erhöht.
Coenzym Q10: Coenzym Q10 schützt insbesondere die Kraftwerke des Körpers (Mitochondrien) und wird für die Energiegewinnung benötigt. Es könnte Eiweißablagerungen reduzieren; das zeigen Tierversuche. Da Alzheimer-Betroffene oft zu niedrige Coenzym-Q10-Spiegel haben, könnte die Einnahme vielversprechend sein. Bislang wurde die Wirkung aber noch nicht bestätigt.
Es gibt zahlreiche Studien mit verschiedenen Antioxidantien-Kombinationen. Die Ergebnisse sind jedoch unterschiedlich: Es liegen viele Hinweise dafür vor, dass Antioxidantien wichtig für den Nervenschutz bei Alzheimer sind. Hochwertige Studien, die dies beweisen, fehlen bislang aber. Generell gilt bei Alzheimer aber die Empfehlung, sich antioxidantienreich zu ernähren.
Dosierung und Einnahmeempfehlung von Antioxidantien

Zur unterstützenden Behandlung könnten bei Alzheimer Antioxidantien hilfreich sein. Antioxidantien sollten idealerweise miteinander kombiniert werden, da sie sich in ihrer Wirkung unterstützen. Sinnvoll sind zum Beispiel:
- Vitamin E: 20 bis 40 Milligramm
- Vitamin C: 150 bis 250 Milligramm
- Coenzym Q10: 90 bis 200 Milligramm
- Selen: 50 bis 70 Mikrogramm
Antioxidantien sollten mit den Mahlzeiten eingenommen werden. Dadurch steigt die Verträglichkeit.
Tipp
Achten Sie bei Kombinationspräparaten mit Vitamin C und Selen auf die richtige Selenverbindung: Vitamin C kann die Aufnahme von Natriumselenit reduzieren. Greifen Sie auf die Form Natriumselenat zurück. Sie wird durch Vitamin C nicht beeinflusst.
Gesamt-Antioxidantienstatus und Selen im Labor bestimmen lassen
Bei Alzheimer kann es sinnvoll sein, den Antioxidantienstatus überprüfen zu lassen. Dies kann durch verschiedene Untersuchungen im Labor mithilfe einer Blut- oder Urinuntersuchung durchgeführt werden. Diese Werte sagen aus, wie hoch die Schädigungen durch freie Radikale sind. Je nach Labor werden für die Messung unterschiedliche Methoden eingesetzt. Deshalb gilt immer der Normalwert des jeweiligen Labors.
Da Selen auf Dauer auch überdosiert werden kann (zum Beispiel über 100 Mikrogramm), sollte der Selenwert bei regelmäßiger Einnahme geprüft werden. Der Langzeitwert für die Selen-Versorgung wird im Vollblut gemessen. Er liegt optimalerweise zwischen 120 bis 150 Mikrogramm pro Liter Vollblut.
Antioxidantien: zu beachten bei Erkrankungen sowie Medikamenteneinnahme
Bei der Krankheit Hämochromatose (Eisenüberladung) sollte Vitamin C nur unter ärztlicher Aufsicht eingenommen werden, da es die Eisenaufnahme fördert.
Selen sollte bei Nierenkrankheiten nur nach der Untersuchung des Selenwertes im Blut ergänzt werden. Bei reduzierter Nierenfunktion kann Selen schlechter ausgeschieden werden und könnte sich im Körper ansammeln.
Selen könnte das Risiko für Diabetes beeinflussen. Zu hohe und zu niedrige Selenwerte sind daher ungünstig. Ohne Blutkontrolle und Rücksprache mit dem Arzt sollten Menschen mit hohem Diabetesrisiko und Diabetes kein Selen einnehmen.
Coenzym Q10 kann die Wirkung bestimmter Blutgerinnungshemmer hemmen. Die Einnahme sollte mit dem Arzt abgesprochen werden. Dies gilt für Cumarin-Derivate (Vitamin-K-Antagonisten) wie Phenprocoumon (Marcumar®, Falithrom®) und Warfarin (Coumadin®).
Personen, die Medikamente zur Regulierung des Blutdrucks einnehmen wie Captopril (Lopirin Cor®) oder Hydrochlorothiazid (wie Esidrix®), sollten die Einnahme von Coenzym Q10 vorsichtshalber mit dem Arzt absprechen: Es wirkt blutdrucksenkend. Gleiches gilt bei Medikamenten gegen Diabetes, um eine Unterzuckerung zu vermeiden.
Menschen mit Lungenerkrankungen wie Asthma, die Medikamente mit Theophyllin nehmen (Bronchoretard®, Tromphyllin®), sollten kein Coenzym Q10 einnehmen. Es verzögert den Abbau des Medikaments.
Während einer Chemotherapie sollten Antioxidantien ohne Absprache mit dem Arzt nicht genommen werden. Sie könnten die Wirkung der Medikamente beeinträchtigen.
Grüntee, Curcumin und Resveratrol: Pflanzenstoffe gegen Alzheimer?
Wirkweise von Grüntee, Curcumin und Resveratrol
Die Inhaltstoffe aus grünem Tee (Epigallocatechingallat, EGCG), Curcumin sowie Resveratrol wirken antioxidativ sowie entzündungshemmend. Daher können sie die Zellen schützen.
Grüntee: Viele Beobachtungsstudien zeigen, dass regelmäßiges Trinken von Grüntee mit einem niedrigeren Risiko für Demenzerkrankungen verbunden ist. Daneben gibt es jedoch auch Beobachtungsstudien, in denen kein Zusammenhang festgestellt wurde. Die gezielte Einnahme von Grünteepulver aus den Blättern führte allerdings in einer ersten Studie zu einer Abnahme von oxidativem Stress bei schwerem Alzheimer. Dadurch verbesserten sich wiederum die geistigen Fähigkeiten.
Curcumin: In hochwertigen Studien förderte die Einnahme von Curcumin die Aufmerksamkeit und das Erinnerungsvermögen bei gesunden Menschen. Curcumin könnte daher auch zur Vorbeugung von Krankheiten hilfreich sein, bei denen Nervenzellen abgebaut werden – dies zeigen Tierversuche. Ob Curcumin bei Alzheimer hilft, muss noch bestätigt werden. Ergebnisse einer Übersichtsarbeit liefern bisher widersprüchliche Daten bei Menschen mit Alzheimer.
Resveratrol: Eine Übersichtsarbeit zeigt, dass die Einnahme von Resveratrol das Fortschreiten der geistigen Beeinträchtigung bei Alzheimer verlangsamen könnte. Nach einer weiteren Übersichtsarbeit verbesserte Resveratrol die geistige Leistung sowie mehrere Marker für Veränderungen im Gehirn bei Alzheimer und bei Personen mit kognitiven Einschränkungen. Die Effekte sind jedoch laut Forschern einer dritten Übersichtsarbeit möglicherweise zu klein und nicht eindeutig genug. Die Einnahme könnte aber einen Versuch wert sein.
Dosierung und Einnahmeempfehlung von Grüntee, Curcumin und Resveratrol
Eine antioxidantienreiche Ernährung umfasst neben Vitaminen auch Pflanzenstoffe. Folgende Dosierungen an pflanzlichen Antioxidantien könnten hilfreich sein:
Grüntee-Extrakt: 250 bis 500 Milligramm (mit 100 bis 250 Milligramm EGCG)
Curcumin: 400 bis 1.500 Milligramm
Resveratrol: 150 Milligramm
Präparate sollten für eine bessere Verträglichkeit zu einer Mahlzeit eingenommen werden. Die Aufnahme von Resveratrol ist morgens am besten.
Grüntee, Curcumin und Resveratrol: zu beachten bei Erkrankungen sowie Medikamenteneinnahme
Nicht angewendet werden sollte Curcumin bei Gallensteinen: Es fördert die Bildung von Gallensaft. Ein Gallestau kann zu starken Schmerzen im Oberbauch (Kolik) führen. Auch Personen, die zu einer Überproduktion an Gallensaft neigen, sollten auf Curcumin verzichten. Es kann zu Durchfall kommen.
In seltenen Fällen könnte Curcumin die Leberwerte verschlechtern. Zur Sicherheit sollte es daher nicht länger als drei Monate in einer Dosierung von über 180 Milligramm genommen werden. Vorsicht gilt auch für die Einnahme von Grüntee-Extrakt: Erhöhte Leberwerte wurden ab 600 Milligramm EGCG beobachtet.
Grüntee kann die Aufnahme von Betablockern und Blutdruckmedikamenten im Darm hemmen. Betroffen sind beispielsweise die Wirkstoffe Bisoprolol (wie Bisoprolol®, Concor®) und Nifedipin (wie Aprical®, Nifical®). Zwischen der Einnahme sollten mindestens vier Stunden liegen.
Die Einnahme von hoch dosierten pflanzlichen Antioxidantien muss bei einer Krebstherapie immer mit dem Arzt abgestimmt werden. Beispielsweise könnte grüner Tee die Wirkung von Krebsmedikamenten mit dem Wirkstoff Bortezomib (Velcade®) aufheben.
Auch Wechselwirkungen von Curcumin mit Medikamenten sind möglich, aber bislang bei Menschen nicht eindeutig nachgewiesen. In Laborstudien hemmte Curcumin Enzyme der Leber, die Medikamente verstoffwechseln. Auch beeinflusste es die Verfügbarkeit von Warfarin (Coumadin®) und Clopidogrel (wie Iscover®, Plavix®). Ein Einfluss auf die Blutgerinnung wurde bei Menschen aber nicht festgestellt. Sprechen Sie zur Sicherheit vorher mit dem Arzt, wenn Sie Medikamente einnehmen.
Resveratrol vermindert die Blutgerinnung. Es ist möglich, dass es die Wirkung blutverdünnender Medikamente verstärkt, weshalb die Einnahme dann mit dem Arzt besprochen werden sollte. Er kann die Blutgerinnungszeit kontrollieren (Quick-Wert) und die Dosierung entsprechend anpassen. Zu den Blutverdünnern zählen beispielsweise Acetylsalicylsäure (Aspirin®), Diclofenac (Voltaren®), Ibuprofen (Neuralgin®), Heparin (Thrombophob®, Vetren®) und Warfarin (Coumadin®).
Verbessern Omega-3-Fettsäuren die geistigen Fähigkeiten?
Wirkweise von Omega-3-Fettsäuren
Die Omega-3-Fettsäuren Eicosapentaensäure (EPA) und Docosahexaensäure (DHA) wirken entzündungshemmend. Sie haben zudem antioxidative und nervenzellschützende Eigenschaften. Gleichzeitig können sie zu einer verbesserten Nährstoffversorgung der Nervenzellen beitragen, da sie die Durchblutung fördern. Diese Effekte könnten sich positiv in der frühen Alzheimer-Phase auswirken. Tierversuche weisen darauf hin, dass sich durch Omega-3-Fettsäuren Eiweißablagerungen reduzieren und die Funktion des Gehirns bessern könnten.
Eine besondere Rolle könnte DHA spielen: Eine Beobachtungsstudie an Gesunden zeigt, dass zu wenig DHA im Gehirn zu einem Rückgang der geistigen Fähigkeiten führte. Die Veränderung der DHA-Menge trat besonders in Bereichen des Gehirns auf, die in der frühen Phase der Alzheimer-Entstehung betroffen sind. Mehrere Beobachtungstudien belegen zudem, dass Personen mit einer guten Omega-3-Versorgung und regelmäßigem Fischverzehr ein geringeres Risiko für Demenzerkrankungen haben: Es könnte sogar um bis zu 50 Prozent gesenkt werden.
Bei verschiedenen Demenz-Formen wurde ein positiver Effekt von Omega-3-Fettsäuren nachgewiesen. Die Wirkung bei Alzheimer ist jedoch weniger klar: Die bisherigen Studienergebnisse sind nicht einheitlich. Möglicherweise können Omega-3-Fettsäuren nur in der sehr frühen Alzheimer-Phase eine Verbesserung der geistigen Leistungsfähigkeit bewirken. Dies zeigen die Ergebnisse teils hochwertiger Studien. Bei fortgeschrittenem Alzheimer wurden diese Effekte nicht beobachtet.
Ob Omega-3-Fettsäuren bei der Behandlung von Alzheimer helfen, ist derzeit nicht eindeutig zu beantworten. Es wird ein möglichst früher Einsatz befürwortet. Omega-3-Fettsäuren haben daneben viele positive Wirkungen auf die Gesundheit. Eine Anwendung könnte sich daher lohnen.
Expertenwissen
Für die Wirkung von Omega-3-Fettsäuren spielen auch genetische Faktoren eine Rolle. Vor allem Menschen mit einem Gendefekt (ApoE4-Trägern) haben vermutlich einen veränderten DHA-Stoffwechsel im Gehirn. Nach Schätzungen sind etwa 40 bis 50 Prozent der Alzheimer-Patienten vom ApoE4-Defekt betroffen. Allerdings belegen zwei Studien keinen Nutzen von Omega-3-Fettsäuren. Forscher vermuten, dass bei ihnen DHA schneller abgebaut wird. Demnach hätten Betroffene einen höheren DHA-Bedarf und einen geringeren DHA-Nutzen.
Dosierung und Einnahmeempfehlung von Omega-3-Fettsäuren
Mikronährstoff-Experten empfehlen bei Alzheimer täglich 1.500 bis 2.000 Milligramm Omega-3-Fettsäuren. Wichtig ist, dass das Präparat einen möglichst hohen Anteil an der Fettsäure DHA hat. Vor allem DHA ist Bestandteil von Nervenzellen. Pro Tag sind rund 1.700 Milligramm DHA sinnvoll. DHA kommt in Fisch- oder Algenöl vor.
Präparate mit Omega-3-Fettsäuren sollten mit den Mahlzeiten eingenommen werden: Die Fettsäuren können ohne Fett aus den Mahlzeiten im Darm nicht gut aufgenommen werden.
Tipp
Achten Sie besonders bei Fischölkapseln auf eine gute Qualität und kaufen Sie nur speziell gereinigte Präparate. Sie sind frei von Rückständen wie Schwermetallen, die insbesondere bei Alzheimer vermieden werden sollten.

Omega-3-Fettsäuren im Labor bestimmen lassen
Bei Alzheimer kann es sinnvoll sein, die Versorgung mit Omega-3-Fettsäuren zu bestimmen. Diese wird im Blut über den Omega-3-Index ermittelt. Er gibt an, wie groß die Menge an DHA und EPA in den roten Blutkörperchen (Erythrozyten) ist. Idealerweise sollte dieser Wert über 8 Prozent liegen.
Omega-3-Fettsäuren: zu beachten bei Erkrankungen, vor Operationen und Medikamenteneinnahme
Bei akuten Leberkrankheiten sowie einer akuten Bauchspeicheldrüsen- und Gallenblasenentzündung sollte auf die Einnahme von Omega-3-Fettsäuren verzichtet werden.
Bestimmte Herzrhythmusstörungen (Vorhofflimmern) könnten bei Vorerkrankungen häufiger auftreten, wenn mehr als 1.000 Milligramm Omega-3-Fettsäuren pro Tag eingesetzt werden. Liegt ein hohes Risiko für Herz-Kreislauf-Erkrankungen vor, sollte die Einnahme mit dem Arzt oder Mikronährstoff-Experten besprochen werden. Er kann das Risiko abwägen und begleitend die Versorgung (Omega-3-Index) kontrollieren.
Hoch dosierte Omega-3-Fettsäuren können blutverdünnend wirken. Daher sollten Personen mit Blutgerinnungsstörungen auf die Einnahme verzichten. Wenn eine Operation bevorsteht, sollte der Arzt gefragt werden: Eventuell muss das Präparat niedriger dosiert oder abgesetzt werden.
Möglicherweise senken Omega-3-Fettsäuren den Blutzucker. Daher sollten Diabetiker, die Medikamente einnehmen, ihre Blutzuckerwerte zu Beginn der Einnahme häufiger kontrollieren, um eine Unterzuckerung zu vermeiden. Eventuell ist eine Anpassung der Medikamente nötig.
Omega-3-Fettsäuren können ab 1.000 Milligramm pro Tag die Wirksamkeit von Blutgerinnungshemmern verstärken. Die Einnahme sollte daher mit dem Arzt besprochen werden. Betroffen sind zum Beispiel Cumarin-Derivate wie die Wirkstoffe Phenprocoumon (Marcumar®) und Warfarin (Coumadin®) sowie Acetylsalicylsäure (wie ASS, Aspirin®), Heparin (Clexane®) oder Apixaban (Eliquis®).
Alpha-Liponsäure für die Energieproduktion in den Nervenzellen
Wirkweise von Alpha-Liponsäure
Alpha-Liponsäure ist wichtig für die Energieproduktion der Zellen und hat entzündungslindernde Wirkungen. Als Antioxidans schützt Alpha-Liponsäure die Nervenzellen außerdem vor oxidativem Stress. Sowohl oxidativer Stress als auch eine Abnahme der Energieversorgung von Nervenzellen sind typisch für Alzheimer. Alpha-Liponsäure könnte also auf zwei verschiedenen Wegen dazu beitragen, die Behandlung von Alzheimer zu unterstützen.
Erste Studie verdeutlichen dies: In einer vorläufigen Studie nahmen Alzheimer-Patienten in unterschiedlichen Krankheitsstadien Alpha-Liponsäure ein. Dadurch konnte – insbesondere in frühen Phasen – das Fortschreiten der Erkrankung stark verlangsamt werden. Aber auch Patienten mit mittelschwerem Alzheimer könnten von Alpha-Liponsäure profitierten, besonders zusammen mit Omega-3-Fettsäuren: Die zwölfmonatige Einnahme beider Stoffe führte in einer Vorstudie dazu, dass die geistigen Fähigkeiten weniger stark nachließen als mit einem Scheinmedikament.
Die ersten Studienergebnisse zum Einsatz von Alpha-Liponsäure bei Alzheimer sind vielversprechend. Weitere hochwertige Studien werden zeigen, ob sich der Nutzen bestätigen lässt. Die Einnahme ist bei Alzheimer jedoch einen Versuch wert.
Dosierung und Einnahmeempfehlung von Alpha-Liponsäure
In der Mikronährstoffmedizin wird empfohlen, bei Alzheimer täglich 600 Milligramm Alpha-Liponsäure einzunehmen. Die Wirksamkeit von Alpha-Liponsäure ist am besten, wenn sie nüchtern eingenommen wird: Dann wird sie optimal vom Körper aufgenommen. Mineralstoffe hemmen die Aufnahme im Darm.
Tipp
Hochwertige Präparate mit Alpha-Liponsäure enthalten zusätzlich Biotin. Bei regelmäßiger Einnahme von Alpha-Liponsäure kann es zu einer Unterversorgung mit Biotin kommen.
Auch könnte Alpha-Liponsäure einen Eisenmangel verstärken. In einer Studie wurde eine Senkung des Eisengehalts im Blut gezeigt. Die Teilnehmer ergänzten zwölf Wochen lang 600 Milligramm Alpha-Liponsäure.
Alpha-Liponsäure: zu beachten bei Medikamenteneinnahme
Alpha-Liponsäure kann die Wirkung von Medikamenten bei Diabetes erhöhen und eine Unterzuckerung bewirken. Am Anfang der Alpha-Liponsäure-Therapie sollte daher der Blutzucker öfter kontrolliert werden. Möglicherweise ist eine Anpassung der Medikamentendosis durch den Arzt nötig. Betroffen sind Diabetesmedikamente wie Glibenclamid (etwa Euglucon®), Glimepirid (etwa Amaryl®, Glimmegama®) und Metformin (etwa Competact®, Diabesin®).
Personen, die Schilddrüsenhormone (wie L-Thyroxin Winthrop®, L-Thyroxin beta®) einnehmen, sollten die Ergänzung von Alpha-Liponsäure mit dem Arzt absprechen. Die Aktivierung des Schilddrüsenhormons Thyroxin könnte gebremst werden. Der Arzt kann die Schilddrüsenwerte engmaschig überwachen.
Auch könnte Alpha-Liponsäure eine Krebstherapie mit Cisplatin beeinträchtigen. Gleichzeitig gibt es Hinweise, dass Alpha-Liponsäure die Nebenwirkungen für die Ohren verringert. Alpha-Liponsäure sollte aber bei Krebs nur in Rücksprache mit dem Arzt eingenommen werden.
Phosphatidylserin für die Membranen von Nervenzellen
Wirkweise von Phosphatidylserin
Phosphatidylserin ist eine bestimmte Fettverbindung und ein Bestandteil der Zellhüllen (Membranen) im Gehirn. Sie fördert die Flexibilität der Zellhüllen, was wiederum wichtig für deren Funktion ist. Darüber hinaus milderte Phosphatidylserin in Tierversuchen oxidativen Stress im Gehirn und trug zu einer Verbesserung des Gedächtnisses bei.
Eine kleine hochwertige Studie und mehrere Vorstudien zeigen, dass die Einnahme von Phosphatidylserin eine Verbesserung von Gedächtnisproblemen im hohen Lebensalter bewirken könnte. In einer weiteren Vorstudie gab es jedoch keine Veränderungen. Die Forscher prüften allerdings nicht, ob die Probanden Alzheimer oder eine andere Demenzerkrankung hatten.
Die Wirkung bei Alzheimer ist bisher wenig untersucht. Leidglich eine kleine hochwertige Studie liefert erste positive Ergebnisse: Bei Patienten, die ein Kombinationspräparat aus Phosphatidylserin und Phosphatidsäure für zwei Monate einnahmen, blieben in dieser Zeit die Fähigkeiten, den Alltag zu bewältigen, stabil. Mit einem Scheinmedikament war dies nicht so. Die Kombination von Phosphatidylserin und Phosphatidsäure hatte darüber hinaus positive Wirkung auf das Gedächtnis und die Stimmungslage der Teilnehmer.
Derzeit kann noch nicht abschließend beurteilt werden, ob Phosphatidylserin Alzheimer positiv beeinflusst. Phosphatidylserin sollte deshalb in Rücksprache mit einem Mikronährstoff-Experten eingenommen werden, der den Verlauf der Erkrankung kontrolliert.
Expertenwissen
Bei Alzheimer verändert sich der Fettstoffwechsel im Gehirn an vielen Stellen: Phosphatidylserin zum Beispiel erscheint vermehrt auf der Oberfläche von Zellen, die gerade absterben, und ist ein Signal für das Immunsystem, die betroffenen Zellen abzubauen. Auch beim Verlust der Synapsen bei Alzheimer ist es involviert. Daneben vermutet man, dass es an der Schädigung der Nerven durch Viren beteiligt ist. Bislang fehlen Studien, die eine endgültige Beurteilung zulassen, ob Phosphatidylserin positiv oder negativ wirkt. Ein Einsatz von Phosphatidylserin sollte daher in jedem Fall unter Verlaufskontrolle erfolgen.
Dosierung und Einnahmeempfehlung von Phosphatidylserin
Unter ärztlicher Kontrolle können bei Demenzerkrankungen täglich 100 Milligramm Phosphatidylserin sinnvoll sein. Präparate sollten zum Essen eingenommen werden: Dies verbessert die Magenverträglichkeit. Um Schlafstörungen zu vermeiden, sollte Phosphatidylserin nicht kurz vor dem Zubettgehen eingenommen werden.
Phosphatidylserin: zu beachten bei Erkrankungen
Noch ist nicht klar, ob hoch dosiertes Phosphatidylserin das Wachstum bestehender Krebszellen fördert. Phosphatidylserin sollte vorerst nicht bei Krebs eingesetzt werden.
Bei einem sogenannten Antiphospholipid-Syndrom (Autoimmunerkrankung) sollte kein Phosphatidylserin eingenommen werden. Viele Betroffene weisen im Blut Antikörper gegen Phosphatidylserin auf. Es ist unklar, wie eine Einnahme wirkt.
Bei viralen Erkrankungen (wie COVID-19, HIV, Pocken- oder Herpesviren) sollte Phosphatidylserin nicht eingesetzt werden. Es könnte den Krankheitsverlauf verschlimmern, die Nervensymptome und Störungen der Konzentration und Aufmerksamkeit (Brain-Fog) verstärken.
Dosierungen auf einen Blick
Empfehlung pro Tag bei Alzheimer | |
|---|---|
Vitamine | |
Vitamin B6 | 2 bis 5 Milligramm (mg) |
Vitamin B12 | 12 bis 20 Mikrogramm (µg) |
Folsäure | 200 bis 400 Mikrogramm |
Vitamin D | 1.000 bis 2.000 Internationale Einheiten (IE) |
Vitamin C | 150 bis 250 Milligramm |
Vitamin E | 20 bis 40 Milligramm |
Mineralstoffe | |
Selen | 50 bis 70 Mikrogramm |
Pflanzenstoffe | |
Ginkgo-Extrakt | 240 Milligramm |
Grüntee-Extrakt | 250 bis 500 Milligramm (mit 100 bis 250 Milligramm EGCG) |
Curcumin | 400 bis 1.500 Milligramm |
Resveratrol | 150 Milligramm |
|
|
Sonstige Stoffe | |
Coenzym Q10 | 90 bis 200 Milligramm |
Omega-3-Fettsäuren | 1.500 bis 2.000 Milligramm mit rund 1.700 Milligramm DHA |
Alpha-Liponsäure | 600 Milligramm |
Phosphatidylserin | 100 Milligramm |
Sinnvolle Laboruntersuchungen auf einen Blick
Sinnvolle Blutuntersuchungen bei Alzheimer | |
|---|---|
Normalwerte | |
Homocystein | 5 bis 9 Mikromol pro Liter (µmol/l) |
Vitamin B12 (Serum) als Holotranscobalamin | 300 bis 500 Nanogramm pro Liter (ng/l) über 54 Pikomol pro Liter |
Folsäure (Serum) | 50 bis 100 Nanomol pro Liter (nmol/l) |
Vitamin D (Serum) | 40 bis 60 Nanogramm pro Milliliter (ng/ml) |
Selen (Vollblut) | 120 bis 150 Mikrogramm pro Liter (µg/l) |
Omega-3-Index | über 8 Prozent (%) |
Gesamt-Antioxidantien Status | je nach Messmethode und Labor |
Zusammenfassung
Alzheimer ist eine Erkrankung des Gehirns, bei der die geistigen Fähigkeiten und die Gehirnfunktionen zunehmend nachlassen: Es kommt zu Gedächtnisverlust und dem Verlust der Orientierung sowie der Sprache. Bei Gedächtnisproblemen sollte immer der Homocysteinspiegel bestimmt werden. Ist dieser erhöht, kann in der Mikronährstoffmedizin vor allem mit den Vitaminen B6, B12 und Folsäure gegengesteuert werden. Alzheimer-Patienten sind oft schlecht mit B-Vitaminen versorgt und haben erhöhte Homocysteinwerte.
Bei leichtem bis mittelschwerem Alzheimer fördert Ginkgo-Extrakt das Gedächtnis und die Gehirndurchblutung. Ein Vitamin-D-Mangel sollte unbedingt bei Alzheimer behoben werden: Vitamin D ist nicht nur wichtig für stabile Knochen, es hat auch nervenzellschützende Wirkungen. Verschiedene Antioxidantien wie Vitamine, Selen, Coenzym Q10 und einige Pflanzenstoffe wie Epigallocatechingallat (EGCG) aus Grüntee-Extrakt, Curcumin und Resveratrol lindern oxidativen Stress und können dazu beitragen, die Nervenzellen zu schützen.
Um Entzündungen entgegenzuwirken, empfehlen Mikronährstoff-Experten bei Alzheimer Omega-3-Fettsäuren: Besonders DHA könnte nützlich sein. Nervenzellen sind reich an DHA. Auch Alpha-Liponsäure könnte bei Alzheimer positiv wirken: Es wird für die Energiegewinnung der Nervenzellen gebraucht und wirkt als Antioxidans. Oxidativer Stress und die Abnahme der Energieversorgung von Nervenzellen sind typisch für Alzheimer. Zudem wird getestet, ob Phosphatidylserin das Voranschreiten der Krankheit verlangsamen kann. Phosphatidylserin ist Bestandteil von Umhüllungen der Nervenzellen.
Verzeichnis der Studien und Quellen
Amara, A. & Mercer, J. (2015): Viral apoptotic mimicry. Nat Rev Microbiol. 2015; 13(8): 461–469. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC7097103/, abgerufen am 22.11.2022.
Arbeitsgemeinschaft der Wissenschaftlichen Medizinischen Fachgesellschaften e. V (Hrsg.) (2016): S3-Leitlinie "Demenzen". https://register.awmf.org/assets/guidelines/038-013l_S3-Demenzen-2016-07.pdf, abegrufen am 22.11.2022.
Bai, D. et al. (2021): Effects of Folic Acid Combined with DHA Supplementation on Cognitive Function and Amyloid-β-Related Biomarkers in Older Adults with Mild Cognitive Impairment by a Randomized, Double Blind, Placebo-Controlled Trial. J Alzheimers Dis 2021;81(1):155-167. https://pubmed.ncbi.nlm.nih.gov/33749643/, abgerufen am 22.11.2022.
Bailey, R. et al. (2020): High folic acid or folate combined with low vitamin B-12 status: potential but inconsistent association with cognitive function in a nationally representative cross-sectional sample of US older adults participating in the NHANES. Am J Clin Nutr 2020 Dec 10;112(6):1547-1557. https://pubmed.ncbi.nlm.nih.gov/32860400/, abgerufen am 22.11.2022.
Behrens, A. et al. (2020): Vitamin B-Can it prevent cognitive decline? A systematic review and meta-analysis. Syst Rev 2020 May 15;9(1):111. https://pubmed.ncbi.nlm.nih.gov/32414424/, abgerufen am 22.11.2022.
Bohan, D. et al. (2021): Phosphatidylserine receptors enhance SARS-CoV-2 infection. PLoS Pathog 2021 Nov 19;17(11):e1009743. https://pubmed.ncbi.nlm.nih.gov/34797899/, abgerufen am 22.11.2022.
Buglio, D. et al. (2022): The Role of Resveratrol in Mild Cognitive Impairment and Alzheimer's Disease: A Systematic Review. J Med Food 2022 Aug;25(8):797-806. https://pubmed.ncbi.nlm.nih.gov/35353606/, abgerufen am 22.11.2022.
Bundesinstitut für Risikobewertung (Hrsg.) (2021): Curcumin in Nahrungsergänzungsmitteln: Gesundheitlich akzeptable tägliche Aufnahmemenge kann überschritten werden. https://www.bfr.bund.de/cm/343/curcumin-in-nahrungsergaenzungsmitteln-gesundheitlich-akzeptable-taegliche-aufnahmemenge-kann-ueberschritten-werden.pdf, abgerufen am 22.11.2022.
Burgos-Moron, E. et al. (2010): The dark side of curcumin. International Journal of Cancer 2010 Jan:7:1771-1775. https://onlinelibrary.wiley.com/doi/10.1002/ijc.24967, abgerufen 15.11.2022.
Chen, H. et al. (2021): Effects of Folic Acid and Vitamin B12 Supplementation on Cognitive Impairment and Inflammation in Patients with Alzheimer's Disease: A Randomized, Single-Blinded, Placebo-Controlled Trial. J Prev Alzheimers Dis 2021;8(3):249-256. https://pubmed.ncbi.nlm.nih.gov/34101780/, abgerufen am 22.11.2022.
Chen, J. et al. (2019): Resveratrol in experimental Alzheimer's disease models: A systematic review of preclinical studies. Pharmacol Res 2019 Dec;150:104-476. https://pubmed.ncbi.nlm.nih.gov/31605783/, abgerufen am 15.11.2022.
Cheshenko, N. et al. (2018): Herpes simplex viruses activate phospholipid scramblase to redistribute phosphatidylserines and Akt to the outer leaflet of the plasma membrane and promote viral entry. PLoS Pathog 2018 Jan;14(1), https://pubmed.ncbi.nlm.nih.gov/29293671/, abgerufen am 15.11.2022.
Deutsches Ärzteblatt (Hrsg.) (2001): Demenz: Risperdal beeinflusst Verhaltensstörungen. Dtsch Arztebl 2001; 98(9): A-553 / B-486 / C-446. https://www.aerzteblatt.de/archiv/26241/Demenz-Risperdal-beeinflusst-Verhaltensstoerungen, abgerufen am 22.11.2022.
Deutsches Ärzteblatt (Hrsg.) (2022): Phosphatidylserin als neuer Biomarker bei COVID-19. https://www.aerzteblatt.de/nachrichten/130014/, abgerufen am 22.11.2022.
Ding, Z. et al. (2022): Non-Linear Association between Folate/Vitamin B12 Status and Cognitive Function in Older Adults. Nutrients 2022 Jun 13;14(12):2443. https://pubmed.ncbi.nlm.nih.gov/35745173/, abgerufen am 22.11.2022.
Du, Y. et al. (2020): Vitamin D Supplement for Prevention of Alzheimer's Disease: A Systematic Review and Meta-Analysis. Am J Ther 2020 Dec 26;28(6):e638-e648. https://pubmed.ncbi.nlm.nih.gov/33395056/, abgerufen am 22.11.2022.
Findley, C. et al. (2019): Amyloid Beta-Related Alterations to Glutamate Signaling Dynamics During Alzheimer’s Disease Progression. 2019 Jan-Dec; 11. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC6582288/, abgerufen am 22.11.2022.
Ford, A. & Almeida, O. (2012): Effect of homocysteine lowering treatment on cognitive function: a systematic review and meta-analysis of randomized controlled trials. J Alzheimers Dis 2012: 29(1): 133-149. https://pubmed.ncbi.nlm.nih.gov/22232016/, abgerufen am 15.11.2022.
Ford, A. & Almeida, O. (2019): Effect of Vitamin B Supplementation on Cognitive Function in the Elderly: A Systematic Review and Meta-Analysis. Drugs Aging 2019 May;36(5):419-434. https://pubmed.ncbi.nlm.nih.gov/30949983/, abgerufen am 15.11.2022.
Geng, J. et al. (2020): A systematic review and meta-analysis of the associations of vitamin D receptor genetic variants with two types of most common neurodegenerative disorders. Aging Clin Exp Res 2020 Jan;32(1):21-27.https://pubmed.ncbi.nlm.nih.gov/30863943/, abgerufen am 15.11.2022.
Imam, Z. et al. (2019): Drug Induced Liver Injury Attributed to a Curcumin Supplement. Case Rep Gastrointest Med 2019 Oct 20;2019:6029403. https://pubmed.ncbi.nlm.nih.gov/31781418/, abgerufen am 22.11.2022.
Jia, J. et al. (2019): Effects of vitamin D supplementation on cognitive function and blood Aβ-related biomarkers in older adults with Alzheimer's disease: a randomised, double-blind, placebo-controlled trial. Neurol Neurosurg Psychiatry 2019 Dec;90(12):1347-1352. https://pubmed.ncbi.nlm.nih.gov/31296588/, abgerufen am 15.11.2022.
Kalra, A. et al. (2020): Association of Vitamin D Levels with Incident All-Cause Dementia in Longitudinal Observational Studies: A Systematic Review and Meta-analysis. J Prev Alzheimers Dis 2020;7(1):14-20. https://pubmed.ncbi.nlm.nih.gov/32010921/, abgerufen am 15.11.2022.
Khorshidi, F. et al. (2021): Resveratrol: A "miracle" drug in neuropsychiatry or a cognitive enhancer for mice only? A systematic review and meta-analysis. Ageing Res Rev 2021 Jan;65:101199. https://pubmed.ncbi.nlm.nih.gov/33303422/, abgerufen am 22.11.2022.
Kong, W. et al. (2021): Is Curcumin the Answer to Future Chemotherapy Cocktail? Molecules 2021 Jul; 26(14): 4329. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC8303331/, abegrufen am 22.11.2022.
Krause, D. & Roupas, P. (2015):Effect of Vitamin Intake on Cognitive Decline in Older Adults: Evaluation of the Evidence. J Nutr Health Aging 2015 Aug;19(7):745-53. https://pubmed.ncbi.nlm.nih.gov/26193858/, abgerufen am 15.11.2022.
Lee, S. et al. (2020): Autoimmune Hepatitis Associated With Turmeric Consumption. ACG Case Rep J 2020 Mar 16;7(3). https://pubmed.ncbi.nlm.nih.gov/32337301/, abgerufen am 15.11.2022.
Liao, Z. et al. (2020): Meta-analysis of Ginkgo biloba Preparation for the Treatment of Alzheimer's Disease. Clin Neuropharmacol 2020 Jul/Aug;43(4):93-99. https://pubmed.ncbi.nlm.nih.gov/32658034/, abgerufen am 22.11.2022.
Lombardi, N. et al. (2021): Acute liver injury following turmeric use in Tuscany: An analysis of the Italian Phytovigilance database and systematic review of case reports. Br J Clin Pharmacol 2021 Mar;87(3):741-753. https://pubmed.ncbi.nlm.nih.gov/32656820/, abgerufen am 22.11.2022.
López-Lμzaro, M. (2008): Anticancer and carcinogenic properties of curcumin: Considerations for its clinical development as a cancer chemopreventive and chemotherapeutic agent. Mol Nutr Food Res 2008 Jan:52:103-127. https://personal.us.es/mlopezlazaro/2008.%20Mol%20Nutr%20Food%20Res.%20Curcumin.pdf, abgerufen am 15.11.2022.
Malouf, M. et al. (2003): Folic acid with or without vitamin B12 for cognition and dementia. Cochrane Database Syst Rev 2003: Oct:4. https://pubmed.ncbi.nlm.nih.gov/14584018/, abgerufen am 15.11.2022.
Martinez, V. et al. (2022): Vitamin Supplementation and Dementia: A Systematic Review. Nutrients 2022 Feb 28;14(5):1033. https://pubmed.ncbi.nlm.nih.gov/35268010/, abgerufen am 22.11.2022.
McCleery, J. et al. (2018): Vitamin and mineral supplementation for preventing dementia or delaying cognitive decline in people with mild cognitive impairment. Cochrane Database Syst Rev 2018 Nov;11(11). https://pubmed.ncbi.nlm.nih.gov/30383288/, abgerufen am 15.11.2022.
Medizin transparent (Hrsg.) (2022): Keine Belege für Spermidin gegen Demenz. https://www.medizin-transparent.at/spermidin-demenz/ abgerufen am 22.11.2022.
Menniti-Ippolito, F. et al. (2020): Turmeric (Curcuma longa L.) food supplements and hepatotoxicity: an integrated evaluation approach. Ann Ist Super Sanita 2020 Oct-Dec;56(4):462-469. https://pubmed.ncbi.nlm.nih.gov/33346172/, abgerufen am 22.11.2022.
Morizono, K. & Chen, I. (2014): Role of phosphatidylserine receptors in enveloped virus infection. J Virol 2014: 88(8): 4275-90. https://pubmed.ncbi.nlm.nih.gov/24478428/, abgerufen am 15.11.2022.
Nutrition insight (Hrsg.) (2022): Dozens of hepatitis cases linked to turmeric supplement consumption, ANSES warns. https://www.nutritioninsight.com/news/dozens-of-hepatitis-cases-linked-to-turmeric-supplement-consumption-anses-warns.html, abgerufen am 22.11.2022.
Osorio, C. et al. (2022): Virus-Induced Membrane Fusion in Neurodegenerative Disorders. Front Cell Infect Microbiol. 2022; 12. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC9070112/, abgerufen am 22.11.2022.
Pekar, T. et al. (2020): Spermidine in dementia : Relation to age and memory performance. Wien Klin Wochenschr 2020 Jan;132(1-2):42-46. https://pubmed.ncbi.nlm.nih.gov/31832773/, abgerufen am 15.11.2022.
Pekar, T. et al. (2021): The positive effect of spermidine in older adults suffering from dementia. Wien Klin Wochenschr. 2021; 133(9): 484–491. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC8116233/, abgerufen am 22.11.2022.
Qiu, P. et al. (2016): Overdose Intake of Curcumin Initiates the Unbalanced State of Bodies. J Agric Food Chem 2016 Apr: 64(13): 2765-71. https://pubmed.ncbi.nlm.nih.gov/26978516/, abgerufen am 15.11.2022.
Robinson, M. et al. (2017): Recent Progress in Alzheimer’s Disease Research, Part 2: Genetics and Epidemiology. J Alzheimers Dis 2017; 57(2): 317–330. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC5366246/, abgerufen am 22.11.2022.
Sala-Vila, A. et al. (2022): Red Blood Cell DHA Is Inversely Associated with Risk of Incident Alzheimer's Disease and All-Cause Dementia: Framingham Offspring Study. Nutrients 2022 Jun 9;14(12):2408. https://pubmed.ncbi.nlm.nih.gov/35745137/, abgerufen am 22.11.2022.
Sarrafpour, S. et al. (2019): Lipid Metabolism in Late-Onset Alzheimer's Disease Differs from Patients Presenting with Other Dementia Phenotypes. Int J Environ Res Public Health 2019 Jun 5;16(11):1995. https://pubmed.ncbi.nlm.nih.gov/31195602/, abgerufen am 15.11.2022.
Schwart, C. et al. (2020): Spermidine intake is associated with cortical thickness and hippocampal volume in older adults. Neuroimage 2020 Nov 1;221:117-132. https://pubmed.ncbi.nlm.nih.gov/32629145/, abgerufen am 22.11.2022.
Smith, A. & Refsum, H. (2016): Homocysteine, B Vitamins, and Cognitive Impairment. Annu Rev Nutr 2016 Jul: 36: 211-39. https://pubmed.ncbi.nlm.nih.gov/27431367/, abgerufen am 15.11.2022.
Sohal, A. et al. (2021): Turmeric-Induced Hepatotoxicity: Report of 2 Cases. Int Med Case Rep J 2021 Dec 22;14:849-852. https://pubmed.ncbi.nlm.nih.gov/34992472/, abgerufen am 22.11.2022.
Sokolova, D. et al. (2021): Insight into the role of phosphatidylserine in complement-mediated synapse loss in Alzheimer’s disease. Fac Rev. 2021; 10: 19. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC7946395/, abgerufen am 22.11.2022.
Stati, G. et al. (2021): Curcuma longa Hepatotoxicity: A Baseless Accusation. Cases Assessed for Causality Using RUCAM Method. Front Pharmacol 2021 Oct 29;12:780330. https://www.frontiersin.org/articles/10.3389/fphar.2021.780330/full, abgerufen am 22.11.2022.
Tofiq, A. et al. (2021): Effects of Peroral Omega-3 Fatty Acid Supplementation on Cerebrospinal Fluid Biomarkers in Patients with Alzheimer's Disease: A Randomized Controlled Trial-The OmegAD Study. J Alzheimers Dis 2021;83(3):1291-1301. https://pubmed.ncbi.nlm.nih.gov/34420949/, abgerufen am 22.11.2022.
Tosatti, J. et al. (2022): Effects of Resveratrol Supplementation on the Cognitive Function of Patients with Alzheimer's Disease: A Systematic Review of Randomized Controlled Trials. Drugs Aging 2022 Apr;39(4):285-295. https://pubmed.ncbi.nlm.nih.gov/35187615/, abgerufen am 22.11.2022.
Tuorkey, M. (2014): Curcumin a potent cancer preventive agent: Mechanisms of cancer cell killing. Interv Med Appl Sci. 2014 Dec; 6(4): 139–146. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC4274352/, abgerufen am 22.11.2022.
Vilalta, A. & Brown, G. (2018): Neurophagy, the phagocytosis of live neurons and synapses by glia, contributes to brain development and disease. FEBS J 2018 Oct;285(19):3566-3575. https://pubmed.ncbi.nlm.nih.gov/29125686/, abgerufen am 15.11.2022.
Voulgaropoulou, S. et al. (2019): The effect of curcumin on cognition in Alzheimer's disease and healthy aging: A systematic review of pre-clinical and clinical studies. Brain Res 2019 Dec 15;1725. https://pubmed.ncbi.nlm.nih.gov/31560864/, abgerufen am 15.11.2022.
Wang, J. et al. (2022): The role of phosphatidylserine on the membrane in immunity and blood coagulation. Biomark Res 2022 Jan 15;10(1):4. https://pubmed.ncbi.nlm.nih.gov/35033201/, abgerufen am 22.11.2022.
Wang, Z. et al. (2022): B vitamins and prevention of cognitive decline and incident dementia: a systematic review and meta-analysis. Nutr Rev 2022 Mar 10;80(4):931-949. https://pubmed.ncbi.nlm.nih.gov/34432056/, abgerufen am 22.11.2022.
Woo, S. et al. (2021): Herbal and dietary supplement induced liver injury: Highlights from the recent literature. World J Hepatol. 2021 Sep 27; 13(9): 1019–1041. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC8473494/, abgerufen am 22.11.2022.
Yang, G. et al. (2016): Ginkgo Biloba for Mild Cognitive Impairment and Alzheimer's Disease: A Systematic Review and Meta-Analysis of Randomized Controlled Trials. Curr Top Med Chem 2016: 16(5): 520-528. https://pubmed.ncbi.nlm.nih.gov/26268332/, abgerufen am 03.11.2022.
Zhang, C. et al. (2020): Vitamin B12, B6, or Folate and Cognitive Function in Community-Dwelling Older Adults: A Systematic Review and Meta-Analysis. J Alzheimers Dis 2020;77(2):781-794. https://pubmed.ncbi.nlm.nih.gov/32773392/, abgerufen am 22.11.2022.