Ein aktueller Fachartikel beschreibt die sogenannte metabolische Umprogrammierung als Ursache für verschiedene Augenerkrankungen – unter anderem auch für die altersbedingte Makuladegeneration (AMD). Dabei gerät der Stoffwechsel in der Netzhaut des Auges aus dem Gleichgewicht. Anstoß zu dieser Umprogrammierung gibt vor allem oxidativer Stress, der unter anderem durch einen zu hohen Homocystein-Spiegel ausgelöst werden kann. Schon länger ist bekannt, dass erhöhtes Homocystein einen Risikofaktor für die AMD darstellt. Altersbedingte Entzündungen erhöhen ebenfalls das Risiko für eine AMD. Der Artikel erklärt die Zusammenhänge.
Wie kommt es zur altersbedingten Makuladegeneration (AMD)?
Für die Entstehung einer altersbedingten Makuladegeneration gibt es neben einer genetischen Veranlagung weitere mögliche Ursachen. Der wichtigste bekannte Auslöser ist oxidativer Stress. Deshalb können Antioxidantien wie Vitamin C und Vitamin E, aber auch Zink sowie die Carotinoide Lutein und Zeaxanthin das Risiko für eine AMD senken.
Dieser oxidative Stress kann beispielsweise durch
- Rauchen,
- eine übermäßige UV-Lichtexposition,
- entzündungsfördernde Botenstoffe (Zytokine) oder
- einen erhöhten Homocystein-Spiegel
entstehen. Er kann Schäden an den Mitochondrien verursachen, den Kraftwerken der Zellen.
In einem aktuellen Übersichtsartikel beschäftigten sich chinesische Forscher damit, wie genau sich diese Schäden auf den Stoffwechsel im Auge auswirken. Eine Erkenntnis ihrer Arbeit: Werden die Mitochondrien in den Zellen der Pigmentschicht des Auges geschädigt, kommt es hier zu einer sogenannten metabolischen Umprogrammierung. Das bedeutet, die Zellen der Pigmentschicht schalten auf eine alternative Art der Energiegewinnung um, der sogenannten aeroben Glykolyse. Sie läuft im Zytoplasma der Zellen ab – also außerhalb der Mitochondrien.
Dabei verbrauchen sie einen großen Teil der verfügbaren Glukose – und stören somit das Stoffwechselgleichgewicht zwischen der Pigmentschicht und den Photorezeptoren, also den Sinneszellen (Stäbchen und Zapfen). Denn diese sind für ihre Energieversorgung und Regeneration ebenfalls auf Glukose angewiesen. Zudem entsteht durch die Umprogrammierung vermehrt Laktat (Milchsäure), das nicht ausreichend abgebaut werden kann. Das Milieu säuert sich an, in der Folge verändern sich die Photorezeptoren krankhaft oder sterben sogar ab. Insbesondere im Bereich des scharfen Sehens können dadurch sogenannte blinde Flecken entstehen, die typisch sind für eine AMD.
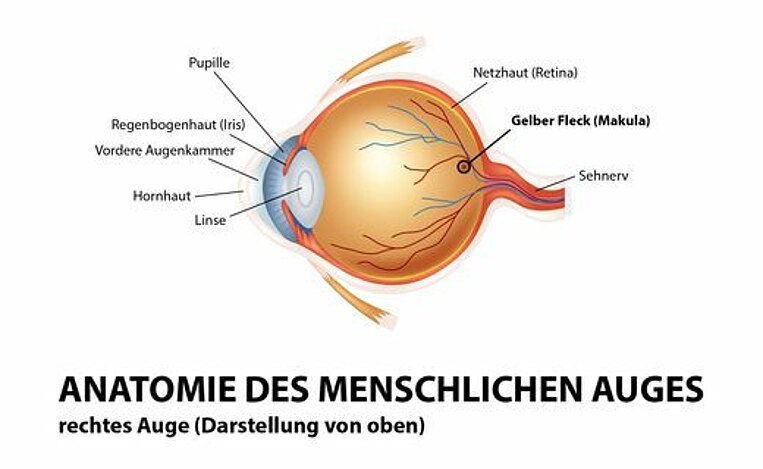
Wie ist die Netzhaut des Auges aufgebaut?
Die lichtempfindliche Netzhaut (Retina) kleidet das Innere des Augapfels aus. Sie besteht aus mehreren Schichten. Dabei bildet die Pigmentschicht – das retinale Pigmentepithel (RPE) – die äußerste Schicht. Sie ist pigmentiert und sitzt zwischen der stark durchbluteten Aderhaut und der eigentlichen Netzhaut mit den Photorezeptoren und den dazugehörigen Nervenzellen. Die Sinneszellen (Stäbchen und Zapfen) wandeln das einfallende Licht in Sehsignale um, die über die Nerven an das Gehirn weitergeleitet werden:
- Die sogenannten Stäbchen sind besonders lichtempfindlich und ermöglichen das Hell-Dunkel-Sehen.
- Die Zapfen sind für das Farbensehen und die Sehschärfe zuständig. Sie sitzen besonders dicht im Bereich der Makula, die auch gelber Fleck genannt wird.
Wie gewinnt die Netzhaut unserer Augen ihre Energie?
Zellen nutzen den Zucker Glukose, um daraus Energie in Form von ATP (Adenosintriphosphat) zu gewinnen. Normalerweise bauen sie die Glukose in der sogenannten Glykolyse in mehreren Schritten in verschiedene Bestandteile um, die schließlich zu Kohlendioxid (CO2) und Wasser abgebaut werden. Dieser sogenannte Citrat-Zyklus läuft in den Mitochondrien, den „Kraftwerken“ der Zelle, ab und funktioniert nur in Anwesenheit von Sauerstoff.
Wenn wenig oder kein Sauerstoff vorhanden ist, wird die Glukose vergoren beziehungsweise in der anaeroben Glykolyse verstoffwechselt: Das bedeutet, dass die Zwischenprodukte zu Milchsäure (Laktat) abgebaut werden. Dieser Weg stellt Energie schneller bereit, hat aber eine schlechtere Ausbeute als der Abbau mithilfe von Sauerstoff.
Unsere Netzhaut gehört zu den Geweben mit einem hohen Energiebedarf. Gleichzeitig benötigen die Sinneszellen (Photorezeptoren) viele Bausteine, um die durch den Sehprozess verbrauchten Bestandteile zu regenerieren. Um diese Bausteine zu gewinnen, betreiben die Photorezeptoren auch in Anwesenheit von Sauerstoff größtenteils die Glykolyse bis hin zum Laktat, die dann als aerobe Glykolyse bezeichnet wird. Insgesamt werden über 80 Prozent der verbrauchten Glukose in Milchsäure umgesetzt.
Das in den Sinneszellen anfallende Laktat wird zu den Zellen der retinalen Pigmentschicht (RPE) transportiert und fließt dort – nach Umwandlung – in den Citratzyklus ein.
Die metabolische Umprogrammierung als Schlüsselfaktor für die AMD
Hauptmerkmale der altersbedingten Makuladegeneration sind eine Funktionsstörung des retinalen Pigmentepithels (RPE) und eine Degeneration, also die negative strukturelle Veränderung, der Photorezeptoren.
Was passiert bei der altersbedingten Makuladegeneration (AMD)?
Die altersbedingte Makuladegeneration ist eine häufige Augenerkrankung, von der in Deutschland mehr als 10 Prozent der über 65-Jährigen betroffen sind. Dabei gibt es zwei Formen:
- Bei der trockenen AMD kommt es zu Ablagerungen (Drusen) und es gehen nach und nach die Pigmentschicht sowie ein Teil der Photorezeptoren verloren – insbesondere im Bereich des „Gelben Flecks“, dem Bereich des schärfsten Sehens. Durch das Degenerieren beziehungsweise Absterben der Sinneszellen kommt es schleichend zu einem Verlust des Sehvermögens im zentralen Sehfeld. Insbesondere im späten Stadium (geografische Atrophie) sind Lesen, Autofahren und Gesichter erkennen kaum noch möglich.
- Die feuchte AMD entwickelt sich aus der trockenen; bei ihr schreitet der Sehverlust meist schnell voran. Typisch hierfür sind neu entstehende – meist undichte – Blutgefäße.
Wie eine Studie feststellte, kann eine altersbedingte entzündliche Stoffwechsellage – ebenso wie oxidativer Stress – die metabolische Umprogrammierung auslösen. Sie führt dazu, dass vermehrt entzündungsfördernde Botenstoffe (Zytokine) im Körper auftreten. Dies wird als wichtiger Faktor für den Beginn und die Entwicklung der AMD angesehen. Denn eine Laborstudie zeigte, dass RPE-Zellen unter dem Einfluss entzündungsfördernder Botenstoffe verstärkt Glukose verbrauchten und vermehrt Laktat produzierten.
Infolge der Mitochondrien-Schädigung und der metabolischen Umprogrammierung sterben Zellen der Pigmentschicht und Sinneszellen ab. Dadurch kommt es zur nachlassenden Sehkraft bei der AMD, wie der Fachartikel betont.
Die metabolische Umprogrammierung scheint also eine Schlüsselrolle bei der Entstehung verschiedener Augenerkrankungen zu spielen. Dazu gehören unter anderem die diabetische Retinopathie (Diabetes-bedingte Schädigung der Netzhaut) und eben die altersbedingte Makuladegeneration (AMD).
Kann Homocystein eine altersbedingte Makuladegeneration auslösen?
Forschende stellten zudem fest, dass unter anderem auch ein Überschuss an Homocystein sich negativ auf die die Strukturen der Netzhaut auswirken kann.
Was ist Homocystein und wie hängen B-Vitamine damit zusammen?
Bei Homocystein handelt es sich um eine Aminosäure, die beim Abbau der schwefelhaltigen Aminosäure Methionin entsteht. In größerer Menge kann Homocystein oxidativen Stress auslösen und als Zellgift wirken.
Deshalb sollten erhöhte Homocystein-Spiegel möglichst schnell gesenkt werden:
Homocystein-Werte unter 10 Mikromol pro Liter Blut (μmol/L) gelten als optimal. Liegt der Spiegel über 12 μmol/L ist er behandlungsbedürftig.
Für den Abbau von Homocystein benötigt unser Körper
- Vitamin B12 und Folsäure: Sie wandeln Homocystein wieder in Methionin um.
- Vitamin B6 setzt Homocystein in Cystein um. Cystein ist ein wichtiger Bestandteil vieler Eiweiße.
Ein zu hoher Homocystein-Spiegel kann oxidativen Stress auslösen und dazu führen, dass sich die Gefäßwände entzünden. Das verursacht Durchblutungsstörungen und erhöht das Risiko für Herz-Kreislauf-Erkrankungen. Aber auch in kleinen Blutgefäßen wie im Auge machen sich diese negativ bemerkbar.
Obendrein wird dadurch die Barrierefunktion der Blut-Retina-Schranke gestört. Diese Schranke reguliert den Stoffaustausch zwischen dem Blut (in der Aderhaut) und der Netzhaut, um das Eindringen potenziell schädlicher Substanzen in das empfindliche Netzhautgewebe zu verhindern. Fachleute sehen die Störung der Barrierefunktion als den wichtigsten zugrunde liegenden Mechanismus bei Homocystein-bedingten Netzhauterkrankungen an.
Studien belegen: Erhöhtes Homocystein ist ein Risikofaktor für AMD
Dass ein erhöhter Homocystein- und ein erniedrigter Vitamin-B12-Spiegel mit einer altersbedingten Makuladegeneration einhergehen, haben mehrere Studien und Übersichtsarbeiten belegt. In einer Untersuchung hatten AMD-Betroffene im Mittel 2,67 Mikromol Homocystein mehr pro Liter Blut (μmol/L) als die Kontrollen. Gleichzeitig ging hier der Befund „zu viel Homocystein“ (Hyperhomocysteinämie) mit erniedrigten Werten für Vitamin B12 und teilweise – vor allem bei der feuchten Form – mit verringerten Folsäure-Werten einher.
Generell sind erhöhte Homocystein-Werte in der alternden Bevölkerung weit verbreitet und besonders häufig bei Patienten mit altersbedingten Erkrankungen. Dies führen Fachleute auf eine verminderte Aufnahme von Mikronährstoffen und einen altersbedingten Rückgang der Stoffwechselfunktionen zurück.
Können B-Vitamine das AMD-Risiko verringern?
Um zu ermitteln, ob B-Vitamine vor einer altersbedingten Makuladegeneration schützen können, wurden 861 Einwohnende von Bordeaux (Frankreich) in einer Studie über knapp 10 Jahre beobachtet. Die Menschen waren zu Studienbeginn mindestens 73 Jahre alt. Alle zwei Jahre erfolgte eine Untersuchung der Augen. Dabei ergab sich, dass das Risiko, an einer AMD zu erkranken, bei
- Teilnehmenden mit normalen Folsäure-Werten im Blut (≥ 10 nmol/l) um etwa die Hälfte (51 %) reduziert war,
- Teilnehmenden mit einer höheren Zufuhr von Vitamin B5 und B6 über die Nahrung um bis zu 28 % geringer war.
Liegt ein Mangel an diesen wichtigen B-Vitaminen vor, kann eine Gabe dieser Mikronährstoffe helfen, einen erhöhten Homocysteinspiegel – und damit einen Risikofaktor für die AMD – zu senken.
Eine weitere Studie, die mehr als 5000 Frauen im Alter von mindestens 40 Jahren und einem hohen Risiko für Herz-Kreislauf-Erkrankungen einschloss, zeigte ein positives Ergebnis für eine regelmäßige Einnahme von B-Vitaminen: Die Teilnehmerinnen, die mehr als sieben Jahre lang täglich Folsäure, Vitamin B6 und B12 eingenommen hatten, entwickelten deutlich weniger häufig eine AMD als die Teilnehmerinnen mit Placebo-Einnahme.
Zusammenfassung
Oxidativer Stress ist ein wichtiger Risikofaktor für die altersbedingte Makuladegeneration (AMD) und weitere Augenerkrankungen. Er kann unter anderem durch zu viel UV-Strahlung, Rauchen und einen zu hohen Homocystein-Spiegel ausgelöst werden.
Werden die Kraftwerke der Zellen, die Mitochondrien, in der Pigmentschicht des Auges geschädigt, kommt es zu einer metabolischen Umprogrammierung: Die Zellen bevorzugen dann – trotz Anwesenheit von Sauerstoff – die sogenannte aerobe Glykolyse anstatt des Citratzyklus zur Energiegewinnung. Dadurch steht den Sinneszellen in der Netzhaut (Stäbchen und Zapfen), den Photorezeptoren, nicht genügend Glukose als Ausgangsmaterial für ihre eigene aerobe Glykolyse und für Regenerationsprozesse zur Verfügung. Zudem säuert das reichlich entstehende Laktat das Milieu in der Netzhaut an.
In der Folge verändern sich die Sinneszellen krankhaft und sterben ab. Dadurch entstehen blinde Flecken – insbesondere im Bereich des schärften Sehens – und eine AMD entwickelt sich beziehungsweise schreitet fort.
Die drei B-Vitamine Folsäure, Vitamin B6 und B12 können einen zu hohen Homocystein-Spiegel senken. Deshalb ist eine ausreichende Versorgung mit diesen drei Mikronährstoffen ein Baustein bei der Vorbeugung einer AMD.
FAQ
Was ist die metabolische Umprogrammierung im Auge?
Die Photorezeptoren, also die Sinneszellen (Stäbchen und Zapfen), verbrennen auch bei Anwesenheit von Sauerstoff Glukose per aerober Glykolyse, um Energie zu gewinnen. Dagegen nutzen die Zellen der Pigmentschicht den Citratzyklus zur Energiegewinnung. Werden die Mitochondrien der Pigmentschicht geschädigt, schalten auch diese Zellen auf die aerobe Glykolyse um. Dadurch erhalten die Photorezeptoren nicht mehr genügend Glukose und gehen zugrunde.
AMD: Welche Risiken begünstigen die altersbedingte Makuladegeneration?
Eine genetische Vorbelastung und höheres Alter gehören zu den nicht-beeinflussbaren Risikofaktoren für eine altersbedingte Makuladegeneration (AMD). Zu den (teilweise) beeinflussbaren Faktoren gehört oxidativer Stress, der unter anderem durch Rauchen, eine zu starke UV-Licht-Belastung und durch einen zu hohen Homocystein-Spiegel ausgelöst wird. Erhöhtes Homocystein wiederum wird durch einen Mangel an den B-Vitaminen Folsäure, Vitamin B6 und B12 begünstigt.
Welche Vitamine können helfen, einer AMD vorzubeugen?
Folsäure, Vitamin B6 und B12 können einen erhöhten Homocystein-Spiegel, einen Risikofaktor für eine AMD, senken. Deshalb kann eine ausreichende Versorgung mit diesen drei B-Vitaminen helfen, einer AMD vorzubeugen. Daneben können Antioxidantien wie Vitamin C und E, aber auch Lutein und Zeaxanthin, die zu den Carotinoiden gehören, sowie der Mineralstoff Zink hilfreich sein.
Verzeichnis der Studien und Quellen
Christen WG et al. Folic Acid, Pyridoxine, and Cyanocobalamin Combination Treatment and Age-Related Macular Degeneration in Women. The Women's Antioxidant and Folic Acid Cardiovascular Study. Arch Intern Med. 2009 Feb 23; 169 (4): 335-41. https://jamanetwork.com/journals/jamainternalmedicine/fullarticle/414817
Gong X et al. (2026) Research progress on glycolytic reprogramming in ophthalmic diseases. PeerJ. 2026 Jan 2; 14: e20478. https://pmc.ncbi.nlm.nih.gov/articles/PMC12767491/
Huang P et al. Homocysteine and the risk of age-related macular degeneration: a systematic review and meta-analysis. Sci Rep. 2015 Jul 21: 5: 10585. https://www.nature.com/articles/srep10585
Ibrahim et al. Hyperhomocysteinemia disrupts retinal pigment epithelial structure and function with features of age-related macular degeneration. Oncotarget. 2016; 7: 8532–8545. https://www.oncotarget.com/article/7384/text/
Jünemann AGM. Einfluss des Homocysteins auf die altersbedingte Makuladegeneration (AMD). CME-Verlag 2020. https://www.cme-kurs.de/cdn2/pdf/Handout_Homocystein-und-AMD.pdf
Kamburoglu G et al. Plasma homocysteine, vitamin B12 and folate levels in age-related macular degeneration. Graefes Arch Clin Exp Ophthalmol. 2006 May; 244 (5): 565-9. https://link.springer.com/article/10.1007/s00417-005-0108-2
Medical Tribune (30.01.2025.): Wie sich die altersabhänge Makuladegeneration zumindest bremsen lässt. https://www.medical-tribune.de/medizin/allgemeinmedizin/wie-sich-die-altersabhaenge-makuladegeneration-zumindest-bremsen-laesstnbsp , zuletzt abgerufen am 25.02.2026
Merle BMJ et al. B Vitamins and Incidence of Advanced Age-Related Macular Degeneration: The Alienor Study. Nutrients. 2022 Jul 8; 14 (14): 2821. https://pmc.ncbi.nlm.nih.gov/articles/PMC9318446/
Rochtchina E et al. Elevated Serum Homocysteine, Low Serum Vitamin B12, Folate, and Age-related Macular Degeneration: The Blue Mountains Eye Study. Am J Ophthalmol. 2007 Feb; 143 (2): 344-6. https://www.ajo.com/article/S0002-9394(06)01016-6/abstract
Science direct. Blut-Retina-Schranke. KI-generierte Definition basierend auf Retina (Fünfte Auflage), 2013. https://www.sciencedirect.com/topics/medicine-and-dentistry/blood-retinal-barrier
Seddon JM et al. Evaluation of Plasma Homocysteine and Risk of Age-Related Macular Degeneration. Am J Ophthalmol. 2006 Jan; 141(1): 201-3. https://www.ajo.com/article/S0002-9394(05)00861-5/abstract
Tawfik A et al. Homocysteine and Age-Related Central Nervous System Diseases: Role of Inflammation. Int J Mol Sci. 2021 Jun 10; 22 (12): 6259. https://www.mdpi.com/1422-0067/22/12/6259

