Kolikartige Krämpfe und Schmerzen im Bauch können Anzeichen für Nierensteine sein. Oft entstehen sie zwischen dem 20. und 40. Lebensjahr. Dabei sind Männer öfter betroffen als Frauen. Häufige Ursache für Nierensteine ist eine genetische Veranlagung. Doch auch ein dauerhafter Flüssigkeitsmangel und andere Erkrankungen können die Entstehung begünstigen. Bestimmte Vitamine und Mineralstoffe können die klassische Behandlung bei Nierensteinen unterstützen. Lesen Sie hier, wie Sie mithilfe der Mikronährstoffmedizin weitere Nierensteine vermeiden können.

Ursachen und Symptome
Was versteht man unter Nierensteinen?
Im Urin liegen normalerweise gelöste Mineralsalze (Mineralstoffe) vor. Unter bestimmten Umständen werden sie jedoch unlöslich und „kristallisieren“ – das heißt, sie werden in den Nieren zu Steinen. In vielen Fällen bleiben die Steine unbemerkt und werden zufällig bei Ultraschalluntersuchungen entdeckt.
Der Prozess der Steinbildung hängt von verschiedenen Faktoren ab: etwa von der Konzentration an bestimmten Mineralsalzen (vor allem Calcium, Phosphor und Natrium), an Oxalat und Harnsäure, vom pH-Wert des Urins sowie von der Konzentration an Hemmstoffen wie Citraten.
Es gibt verschiedene Arten von Nierensteinen. Man unterscheidet sie aufgrund ihrer Zusammensetzung:
- Calciumoxalat-Steine (59 Prozent der Fälle)
- Calciumphosphat-Steine (10 Prozent der Fälle)
- Harnsäuresteine (auch: Urat-Steine; 17 Prozent der Fälle)
- Struvit-Steine (12 Prozent der Fälle)
- sehr seltene Formen wie Cystin- und Xanthin-Steine
Ursachen von Nierensteinen
Nierensteine können aufgrund eines anhaltenden Flüssigkeitsmangels entstehen, da kristallbildende Substanzen nur bei ausreichender Flüssigkeitszufuhr gelöst bleiben. Auch Übergewicht und Diabetes mellitus stellen einen Risikofaktor für Nierensteine dar. Bestimmte Erkrankungen der Organe, genetisch bedingte Störungen, Medikamente und eine ungünstige Ernährung sind ebenfalls häufige Ursachen für Nierensteine.
Folgende Entstehungsmechanismen können zugrunde liegen:
- Der Urin enthält zu wenig Citrat (Hypocitraturie): Citrat bindet Mineralstoffe und sorgt dafür, dass sie gelöst bleiben. Ein Mangel an Citraten im Urin führt meist zu Calciumoxalat-Steinen. Dieser Mangel entsteht oft ohne erkennbare Ursache. Eine fleischreiche Ernährung und eine geringe Flüssigkeitszufuhr können ihn jedoch verschlimmern.
- Der Urin enthält zu viel Oxalsäure (Hyperoxalurie): Oxalsäure bindet im Urin Calcium, wodurch es nicht mehr gelöst vorliegt (Calciumoxalat). Zu viel Oxalsäure kann angeboren oder Symptom anderer Erkrankungen sein. Auch eine oxalsäurereiche Ernährung kann dazu beitragen. Oxalsäure kommt in Rhabarber, Spinat, Tee, Kakao oder Kaffee vor.
- Der Urin enthält zu viel Calcium (Hypercalciurie): Liegt zu viel Calcium im Blut vor, wird es vermehrt über die Niere ausgeschieden. Grund kann eine langjährige Calciumüberdosierung sein, aber auch Erkrankungen wie Sarkoidose oder Nierenschwäche (Niereninsuffizienz). Zu viel Calcium im Urin verursacht am häufigsten Calciumoxalat- und Calciumphosphat-Steine.
- Der Urin enthält zu viel Harnsäure (Hyperurikosurie): Harnsäure ist ein Abbauprodukt von Fleisch, Fisch, Nüssen oder Soja. Es kommt zu Harnsäuresteinen, die sich auch in den Gelenken bilden können. Dann spricht man von Gicht.
- Der Urin enthält zu viel Cystein (Cystinurie): Cystein ist eine Aminosäure, die zu Cystin-Steinen führt, wenn die Ausscheidung über den Urin zu hoch ist. Zu viel Cystein im Urin wird durch eine seltene genetisch bedingte Erkrankung hervorgerufen.
- Harnwegsinfektionen: Bakterien,die Infektionen der Harnwege hervorrufen, spalten im Urin bestimmte Ausscheidungsprodukte (Harnstoff). Dies führt dazu, dass Magnesium, Ammonium und Phosphat nicht mehr gelöst bleiben. Die Folge sind Struvit-Steine. Struvit-Steine bilden sich schneller als andere Nierensteinarten. Werden sie nicht behandelt, kann das zum Verlust der Niere oder zu einer Blutvergiftung führen.
Symptome von Nierensteinen
Symptome verursachen Nierensteine erst, wenn sie in den Harnleiter wandern. Dann können bereits sandkorngroße Steine reichen, um eine Nierenkolik mit schmerzhaften Krämpfen, Übelkeit und Erbrechen zu verursachen. Die Schmerzen strahlen, je nach Lage des Nierensteins, Richtung Rücken, Bauch, Genitalbereich oder Leiste aus. In einigen Fällen tritt Fieber auf.
Blut im Urin ist eine häufige Begleiterscheinung. Die Betroffenen klagen auch über häufiges Wasserlassen und einen stetigen Harndrang. Bleibt der Stein stecken, kommt es zum Urinstau. Dann droht eine Nierenbeckenentzündung bis hin zur Harnvergiftung (Urämie). Dabei reichern sich Stoffwechsel-Abbauprodukte an, die normalerweise mit dem Urin ausgeschieden werden müssen.
Ziele der Behandlung
Wie werden Nierensteine klassisch behandelt?
Die Behandlung von Nierensteinen richtet sich nach ihrer Größe und den Symptomen. Eine akute Nierenkolik wird mit Schmerzmedikamenten (zum Beispiel Paracetamol wie ben-u-ron®) behandelt. Zudem ist eine ausreichende Flüssigkeitszufuhr von mindestens zwei bis drei Litern wichtig, um den Steinabgang zu fördern. Besteht zudem eine Harnwegsinfektion, wird diese oft medikamentös behandelt (mit Antibiotika zum Beispiel Nitroxolin wie Nilox®).
Kleinere Steine unter fünf Millimetern gehen in 90 Prozent aller Fälle von selbst ab. Passiert dies nicht, gibt es für die Therapie verschiedene Möglichkeiten:
- Auflösen durch Medikamente (Chemolitholyse): Dies kommt bei Harnsäure- und Struvit-Steinen zum Einsatz.
- Extrakorporale Stoßwellen-Lithotrypsie (ESWL): Die Nierensteine werden mit konzentrierten Stoßwellen zertrümmert und die Bruchstücke über den Urin ausgeschieden.
- Operationen (OPs): Die Nierensteine können mittels Laser und Ultraschall oder mechanisch zerstört werden.
Bessern sich die Koliken nicht, liegt ein anhaltender Harnstau vor oder gibt es Hinweise auf eine infizierte Niere, muss der Urin künstlich über einen Katheter abgeleitet werden.
Info
Um neuen Nierensteinen vorzubeugen, empfiehlt es sich, viel zu trinken. Je nach Ursache ist auch eine angepasste Ernährung ratsam, zum Beispiel eine oxalsäurearme Ernährung (ohne Kaffee und Tee). Auch eine sehr eiweiß- und fleischlastige Ernährung sollte vermieden werden.
Ziele der Mikronährstoffmedizin
Die Mikronährstoffmedizin kann die klassische Behandlung von Nierensteinen unterstützen und dabei helfen, neuen Nierensteinen vorzubeugen. Bestimmte Mineralstoffe als Citrate, Vitamine, Amino- und Fettsäuren können die Ausscheidung von steinfördernden und steinhemmenden Substanzen regulieren.
Info
Hauptsächlich kommen Mineralstoffe als Citrate zum Einsatz. Sie haben die Fähigkeit, die Kristallbildung zu stören und wirken auf zwei verschiedene Arten: Sie binden freies Calcium und machen den Urin weniger sauer. Ein sehr saurer Urin, zum Beispiel durch viel Oxal- oder Harnsäure, ist einer der Gründe, warum sich Steine bilden.
Citrate können deshalb bei zu viel Calcium oder zu viel Säure und gleichzeitig zu wenig Citrat im Urin helfen. Dies sind die Ursachen von Calciumoxalat- und Calciumphosphat-Steinen (rund 70 Prozent der Fälle). Auch bei Harnsäuresteinen können Citrate säureregulierend wirken.
Hilfreiche Nährstoffe sind demnach:
- Kalium- und Magnesiumcitrat erhöhen die Menge an Citrat im Urin.
- Calcium fängt Oxalsäure aus Lebensmitteln im Darm ab und beugt Calciumoxalat-Steinen vor.
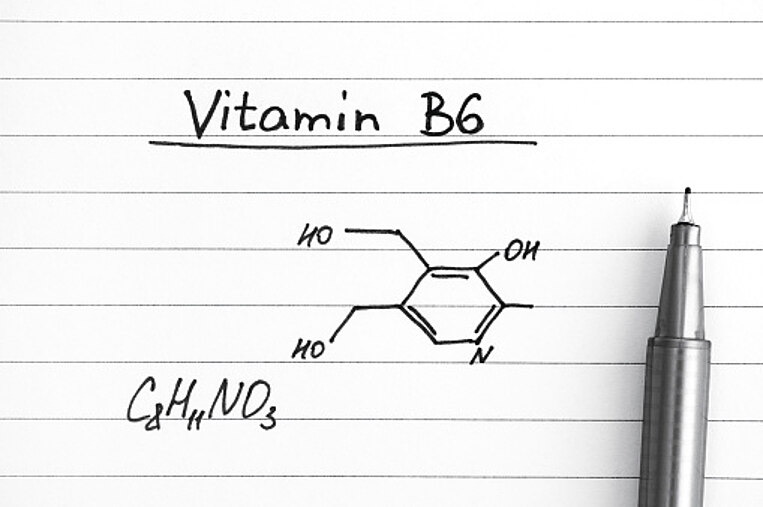
- Vitamin B6 benötigt der Körper für den Oxalatabbau.
- Omega3-Fettsäuren helfen möglicherweise bei einer zu hohen Ausscheidung von Calcium und Oxalat.
- Antioxidantien senken oxidativen Stress und könnten die Steinbildung verhindern.
Anders als bei Calciumoxalat- und Harnsäuresteinen kann sich bei Struvit- oder Calciumphosphat-Steinen ein saurer Urin günstig auswirken. Sinnvoll ist dann:
- L-Methionin säuert den Urin an.
Behandlung mit Mikronährstoffen
Kalium- und Magnesiumcitrat steigern die Menge an Citrat im Urin
Wirkweise von Kalium- und Magnesiumcitrat
Die Menge an Citraten im Urin kann die Entstehung von Calciumoxalat-Steinen beeinflussen. Citrate binden freies Calcium. Das sorgt im Urin dafür, dass Calcium löslich bleibt und nicht zusammen mit Oxalsäure zu unlöslichen Steinen kristallisiert. Daneben sorgen Citrate für einen weniger sauren Urin: Sie erhöhen den pH-Wert. Ein niedriger pH-Wert fördert die Bildung von beispielsweise Harnsäuresteinen.
In einer kleinen hochwertigen Studie untersuchten Forscher den Einfluss der Verbindung Kalium-Magnesiumcitrat auf die Vorbeugung von Calciumoxalat-Steinen bei gesunden Männern. Die Teilnehmer mussten Bettruhe einhalten. Durch den so hervorgerufenen Knochenabbau erhöhte sich die Ausscheidung von Calcium über den Urin. Trotz der erhöhten Ausscheidung sank der Gehalt an Calciumoxalat im Urin. Das lässt vermuten, dass sich durch Citrate das Nierensteinrisiko senken lässt.
Zudem gibt es Studien mit Nierensteinpatienten. Kalium-Magnesiumcitrat in Kombination mit Vitamin B6 konnte nachweislich die Citratausscheidung über den Urin erhöhen. Das zeigt eine Vorstudie mit Betroffenen und einer geringen Citratausscheidung. Der pH-Wert stieg ebenfalls an und das Risiko für weitere Nierensteine nahm ab. Auch Studien, die über drei Jahre liefen, zeigen ähnliche Ergebnisse – darunter eine hochwertige Studie zum Risiko wiederkehrender Nierensteine: Die Citrate reduzierten das Risiko für neue Calciumoxalat-Steine um 85 Prozent.
Die ersten Studien sind vielversprechend. Große hochwertige Studien sind jedoch erforderlich, um die Ergebnisse zu bestätigen. Aufgrund der ersten Hinweise kann die Einnahme von Kalium- und Magnesiumcitrat jedoch eine unterstützende Therapiemöglichkeit sein.
Kalium- und Magnesiumcitrat: Dosierung und Einnahmeempfehlung
Mikronährstoff-Experten empfehlen zur Vorbeugung von Nierensteinen täglich 1.000 bis 1.500 Milligramm Kaliumcitrat sowie 1.000 Milligramm Magnesiumcitrat. Auch in den Studien wurden ähnliche Dosierungen eingesetzt.
Achtung: Bei den Angaben handelt es sich um die Menge der kompletten Verbindung. Die Dosierung von reinem (elementarem) Kalium und Magnesium aus den Citraten beträgt umgerechnet nur rund 500 Milligramm Kalium und 150 Milligramm Magnesium pro Tag.
Die Einnahme sollte zu den Mahlzeiten erfolgen. Ein Kombi-Präparat aus Kaliumcitrat plus Magnesiumcitrat ist empfehlenswert, da die Wirkstoffe aufeinander abgestimmt sind.
Kalium, Citrate und pH-Wert: Laboruntersuchungen
Wird Kalium regelmäßig eingenommen, kann eine Überprüfung der Werte sinnvoll sein. In hoher Dosierung (über 500 Milligramm) kann Kalium überdosiert werden. Der Normwert liegt für Erwachsene bei 3,6 bis 4,8 Millimol pro Liter im Vollblut.
Auch die Citratausscheidung im Urin sollte bei Nierensteinpatienten kontrolliert werden. Normalwerte liegen bei 2 bis 4 Millimol in 24 Stunden. Zudem ist es sinnvoll, wenn der pH-Wert des Urins überprüft wird. Normalerweise schwankt er im Tagesverlauf zwischen 5,0 und 7,5.
Kalium und Magnesium: zu beachten bei Erkrankungen und Medikamenteneinnahme
Bei schwachen Nieren (Niereninsuffizienz) können Kalium und Magnesium nicht ausreichend ausgeschieden werden. Es kann zu einem Überschuss kommen. Die Einnahme sollte daher mit dem Arzt besprochen werden.
Wird Kalium mit Herzglykosiden eingenommen, kann dies die Wirkung der Medikamente abschwächen. Wirkstoffe sind Digitoxin (zum Beispiel Digimed® oder Digimerck®) oder Digoxin (zum Beispiel Digacin® oder Lanicor®).
Einige Blutdruckmedikamente senken die Kaliumausscheidung über die Nieren. Dadurch erhöht sich die Kaliummenge im Blut. Kalium sollte deshalb auf Dauer nicht mit folgenden Medikamenten kombiniert werden:
- ACE-Hemmer wie Ramipril (zum Beispiel RamiLich®) und Lisinopril (zum Beispiel LisiLich®)
- AT1-Blocker wie Losartan (zum Beispiel Lorzaar®) und Candesartan (zum Beispiel Atacand® oder Blopresid®)
Auch kaliumsparende Entwässerungstabletten sollten nicht mit Kalium eingenommen werden. Dazu gehören Wirkstoffe wie Amilorid (Diaphal®, Diursan®), Spironolacton (Aldactone®, Jenaspiron®), Eplerenon (Inspra®) oder Triamteren (Diucomb®, Triampur Comb®).
Magnesium sollte nicht gleichzeitig mit bestimmten Antibiotika eingenommen werden. Sie behindern sich bei der Aufnahme im Darm. Betroffen sind Aminoglykosid-Antibiotika, Tetracycline und Gyrasehemmer, mit den Beispielwirkstoffen Nitrofurantoin (Furandantin®, Nifuretten®), Penicillamin (Metalcaptase®) sowie Moxifloxacin (zum Beispiel Avalox®).
Gleiches gilt für Osteoporose-Medikamente aus der Gruppe der Bisphosphonate mit Wirkstoffen wie Alendronat (Fosamax®, Tevanate®), Clodronat (Bonefos®) oder Etidronat (Didronel®).
Calcium senkt die Oxalsäureaufnahme im Darm und beugt Calciumoxalat-Steinen vor
Wirkweise von Calcium
Calcium und Oxalsäure bilden unlösliche Komplexe. Wenn das bereits im Darm passiert, dürften Calcium und Oxalsäure in der Niere nicht gefährlich werden. So könnte der Entstehung von Calciumoxalat-Steinen vorgebeugt werden (Steine aus Calcium und Oxalsäure).
Eine Beobachtungsstudie mit mehr als 3.300 Teilnehmern zeigt, dass die Zufuhr von Calcium und die Ausscheidung von Oxalsäure über den Urin zusammenhängen. Forscher schlussfolgern durch eine mehrjährige Beobachtungstudie zum Ernährungsverhalten von 91.000 Frauen, dass ein hoher Calciumgehalt in der Nahrung das Risiko für Nierensteine senkt. Weitere Wissenschaftler kommen zu ähnlichen Ergebnissen.
Allerdings könnte sich eine hohe Calciumeinnahme über Präparate (über 500 Milligramm) negativ auswirken. Der Grund ist vermutlich der Zeitpunkt der Einnahme: Das Risiko für eine Steinbildung scheint sich vor allem dann zu erhöhen, wenn Calcium getrennt von einer Mahlzeit eingenommen wird. Dies zeigt auch eine kleine Vorstudie, in der die Teilnehmer entweder die Verbindung Calciumcarbonat täglich mit drei Mahlzeiten erhielten oder die Gesamtmenge an Calciumcarbonat vor dem Schlafengehen. Die Oxalatspiegel im Urin nahmen deutlich ab, wenn Calcium zum Essen eingenommen wurde.
Die ersten Daten zur Einnahme stammen von gesunden Personen. Ob Menschen mit Nierensteinen von einer Calciumeinnahme profitieren, wurde noch nicht getestet. Die Mechanismen sind jedoch vielversprechend, wenn Calcium zu einer Mahlzeit eingenommen wird.

Calcium: Dosierung und Einnahmeempfehlung
Vor allem bei oxalsäurereichen Lebensmitteln wird oft eine Kombination mit calciumhaltigen Milchprodukten empfohlen. Zu den problematischen Lebensmitteln zählen Rhabarber, Spinat, Mangold, Rote Bete, Sesamsamen, Mandeln sowie Tee, Kakao oder Kaffee.
In Rücksprache mit einem Mikronährstoff-Experten können auch Calciumpräparate sinnvoll sein – idealerweise als Calciumcitrat, denn so wird dem Körper gleichzeitig auch Citrat geliefert. Meist empfiehlt sich eine Dosierung zwischen 150 und 500 Milligramm Calcium pro Hauptmahlzeit. Voraussetzung ist, dass es unbedingt zum Essen eingenommen wird.
Die genaue Gesamtdosis für den Tag sollte in jedem Fall mit dem Mikronährstoff-Experten abgesprochen werden. Begleitend zur Calciumeinnahme ist es ratsam, den Wert im Urin zu überprüfen. Steigt der Werte an, erhöht sich das Risiko für neue calciumhaltige Steine.
Info
Oft wird Calcium mit Vitamin D kombiniert. Betroffene sollten die regelmäßige Einnahme von hoch dosiertem Vitamin D ebenfalls mit dem Arzt besprechen. Neigt man zu einer hohen Calciumausscheidung über die Niere, könnte Vitamin D das Rückfallrisiko erhöhen: Vitamin D steigert die Blutspiegel an Calcium und bei einer Überdosierung auch die Ausscheidung von Calcium über den Urin.
Calcium im Labor bestimmen
Bei einer regelmäßigen Einnahme von Calcium sollten Personen mit Nierensteinen sicherheitshalber den Calciumspiegel im Urin überwachen lassen. Der Normalwerte im 24-Stunden-Sammelurin liegt für Männer bei unter 7,5 Millimol und für Frauen unter 6,2 Millimol pro Tag. Steigen die Werte, sollten Zeitpunkt und Dosierung der Calciumeinnahme neu eingestellt werden.
Calcium: zu beachten bei Erkrankungen und Medikamenteneinnahme
Bei einer Nierenschwäche sollte ein Arzt festlegen, ob und wie viel Calcium eingenommen werden kann. Bei schwachen Nieren kann es zu einem gestörten Mineralstoffhaushalt kommen und zu hohen Calciumspiegeln im Blut (Hypercalcämie). Dann sollte Calcium nicht ergänzt werden.
Auch können erhöhte Calciumwerte bei folgenden Krankheiten vorkommen: Überfunktion der Nebenschilddrüse, Sarkoidose, Knochenmetastasen und Knochenmarkkrebs (Multiples Myelom).
Entwässerungsmedikamente (Diuretika) aus der Gruppe der Thiazide steigern die Calciumspiegel im Blut. Sie sollten nicht ohne Rücksprache mit dem Arzt mit Calcium kombiniert werden. Das betrifft Hydrochlorothiazid (Disalunil®, Esidrix®), Indapamid (zum Beispiel Inda Puren®, Sicco®) und Xipamid (zum Beispiel Aquaphor®, Neotri®).
Calcium kann die Aufnahme von Medikamenten verringern, wenn die Präparate gleichzeitig eingenommen werden. Das gilt für manche Antibiotika (zum Beispiel Tetracyclin®, Doxycylin®, Cefurax®, Amoxilan®), Schilddrüsenhormone (L-Thyroxin wie Eferox®) und Bisphosphonate (Alendronsäure wie Alendromed®), die bei Osteoporose eingesetzt werden.
Vitamin B6 baut vermutlich Oxalat im Urin ab
Wirkweise von Vitamin B6
Zu viel Oxalat im Urin fördert die Bildung von Nierensteinen. Erste Untersuchungen lassen vermuten, dass Vitamin B6 den Abbau von Oxalat fördert: Im Tierversuch senkte es den Spiegel im Urin. Umgekehrt führte ein experimentell erzeugter Vitamin-B6-Mangel in einem anderen Tierversuch zur Bildung von Kristallen aus Oxalat.
Studien an Menschen sind bisher jedoch widersprüchlich: Eine mehrjährige Beobachtungsstudie mit 85.000 Frauen ergab, dass eine hohe Aufnahme von Vitamin B6 über die Nahrung das Risiko für Nierensteine verringern könnte. In einer Beobachtungsstudie mit Männern und in drei weiteren Studien mit beiden Geschlechtern konnte jedoch kein Zusammenhang festgestellt werden.
Auch Studien zur Vitamin-B6-Einnahme liefern unterschiedliche Ergebnisse: In einer ersten Studie senkten 200 Milligramm Vitamin B6 pro Tag die Oxalatausscheidung über den Urin um 30 Prozent. Andere Wissenschaftler konnten einen solchen Effekt jedoch nicht nachweisen.
Theoretisch ist Vitamin B6 zur Vorbeugung von Nierensteinen geeignet. Es fehlt jedoch an hochwertigen Studien, die die Wirkung endgültig bestätigen. Ein Mangel sollte nicht vorliegen.
Vitamin B6: Dosierung und Einnahmeempfehlung
Für eine gute Versorgung mit Vitamin B6 empfehlen Mikronährstoff-Experten 3 bis 5 Milligramm pro Tag. In den genannten Studien wurden auch bis 200 Milligramm pro Tag eingesetzt. Solche Dosierungen sollten jedoch in jedem Fall mit einem Mikronährstoff-Experten abgesprochen werden und sind nicht dauerhaft geeignet.
Für eine gute Magenverträglichkeit sollte Vitamin B6 zum Essen eingenommen werden.
Vitamin B6: zu beachten in der Schwangerschaft und Stillzeit und bei Medikamenteneinnahme
Vitamin B6 sollte in der Schwangerschaft und in der Stillzeit nur bei nachgewiesenem Mangel in höherer Dosis eingenommen werden.
Hoch dosiertes Vitamin B6 über 5 Milligramm kann die Wirkung bestimmter Antiepileptika abschwächen. Dazu gehören Phenobarbital (Luminal®) sowie Phenytoin (Phenhydan®, Zentropil®).
Gleiches gilt für das Parkinsonmittel L-Dopa (zum Beispiel Madopar®, Levpar®, PK-Levo®).
Omega-3-Fettsäuren könnten das Risiko für neue Nierensteine senken
Wirkweise von Omega-3-Fettsäuren
Erhöhte Konzentrationen der entzündungsfördernden Fettsäure Arachidonsäure in den Zellen der Niere können die Ausscheidung von Calcium und Oxalat (Oxalsäure) begünstigen. Dies ist typisch bei calciumhaltigen Nierensteinen. Entzündungshemmende Omega-3-Fettsäuren wie Eicosapentaensäure (EPA) und Docosahexaensäure (DHA) können den Anteil an Arachidonsäure in den Zellen senken. Sie wirken als eine Art „Gegenspieler“ zur Arachidonsäure.
Forscher vermuten, dass die Ausscheidung von Calcium und Oxalat durch die Omega-3-Ergänzung sinken könnte und folglich auch das Risiko für Nierensteine. In einer mehrjährigen Beobachtungsstudie konnte aber noch kein Effekt festgestellt werden. Allerdings wurde in der Studie die Omega-3-Zufuhr mittels Fragebogen ermittelt. Dies ist generell sehr fehleranfällig.
In Vorstudien mit gezielter Omega-3-Einnahme wurden hingegen positive Ergebnisse verzeichnet: Durch die Ergänzung von täglich 1.200 Milligramm Omega-3-Fettsäuren kam es zu einer messbaren Abnahme der Calcium- und Oxalatausscheidung über den Urin. Alle Patienten hatten chronisch erhöhte Calciumwerte im Urin (Hypercalciurie). Die Einnahme von 1.800 Milligramm EPA täglich verringerte in einer weiteren Vorstudie bei Nierensteinpatienten das erneute Auftreten von Nierensteinen.
Es ist noch nicht abschließend geklärt, ob Omega-3-Fettsäuren Nierensteinen vorbeugen. Aufgrund ihrer generellen gesundheitsförderlichen Eigenschaften ist ein Anwendungsversuch jedoch gerechtfertigt.
Omega-3-Fettsäuren: Dosierung und Einnahmeempfehlung
Mikronährstoff-Experten empfehlen bei Nierensteinen meist eine Dosierung zwischen 1.500 und 2.000 Milligramm Omega-3-Fettsäuren pro Tag. Möglicherweise ist ein hoher Anteil an EPA besonders sinnvoll. In einer der Studien wurde nur EPA eingesetzt.
Omega-3-Fettsäuren können zum Beispiel durch Fischöl-Präparate ergänzt werden. Sie liefern EPA und DHA (im Gegensatz zu Leinöl). Eine pflanzliche Alternative ist EPA und DHA aus Algenöl. Omega-3-Präparate sollten immer zum Essen eingenommen werden: Zusammen mit Fett aus der Mahlzeit gelangen sie besser aus dem Darm in das Blut.

Omega-3-Fettsäuren: Laboruntersuchungen
Ob man gut mit Omega-3-Fettsäuren versorgt ist, kann man durch den Omega-3-Index feststellen. Bei Nierensteinen ist die Messung nicht unbedingt notwendig. Sie kann aber gleichzeitig Hinweise auf das Risiko für Herz-Kreislauf-Erkrankungen liefern.
Der Omega-3-Index beschreibt den Anteil an EPA und DHA in den roten Blutzellen. Er wird in Prozent angegeben und sollte höher als 8 Prozent sein.
Omega-3-Fettsäuren: zu beachten bei Erkrankungen, Medikamenteneinnahme und vor Operationen
Bei akuten Lebererkrankungen und einer akuten Bauchspeicheldrüsen- oder Gallenblasenentzündung sollten keine Omega-3-Fettsäuren eingenommen werden. Wenn Sie eine Blutgerinnungsstörung haben, sollten Sie die Einnahme zuvor mit dem Arzt abklären.
Dosierungen über 1.000 Milligramm Omega-3-Fettsäuren pro Tag könnten Wechselwirkungen mit Blutverdünnern verursachen. Betroffen sind Wirkstoffe wie Warfarin (Coumadin®), Acetylsalicylsäure (ASS, Aspirin®), Heparin (Clexane®), Apixaban (Eliquis®) oder Rivaroxaban (Xarelto®). In diesen Fällen ist eine Rücksprache mit dem Arzt erforderlich.
Es kann notwendig sein, die Dosierung von Omega-3-Fettsäuren vor einer Operation zu reduzieren oder die Präparate ganz abzusetzen. Besprechen Sie dies mit Ihrem Arzt.
Antioxidantien: Steine vermeiden und Schäden an den Zellen lindern
Wirkweise von Antioxidantien
Oxidativer Stress gilt als weiterer Risikofaktor für Calciumoxalat-Steine. Bei oxidativem Stress liegen zu viele freie Radikale vor, welche die Nierenzellen schädigen können. Antioxidantien wie Vitamin E, Vitamin C und Selen mindern oxidativen Stress und könnten der Bildung von Nierensteinen entgegenwirken. In Tierstudien senkte die Ergänzung Kristalle aus Calciumoxalat im Urin deutlich oder normalisierte die Ausscheidung von Oxalat und Calcium.
Studien an Menschen sprechen ebenfalls für einen Effekt von Antioxidantien: Vitamin C als Calciumascorbat senkte den Spiegel an Oxalat im Urin, so das Ergebnis einer kleinen hochwertigen Studie. Calcium dürfte die Oxalataufnahme im Darm senken. Für Vitamin C als Ascorbinsäure ist dies nicht nachgewiesen.
Info
Es wird diskutiert, dass Vitamin C als Ascorbinsäure Oxalat-Steine verursacht. Oxalsäure ist ein Abbauprodukt von Vitamin C. Sehr wahrscheinlich steigt ab 1.000 Milligramm täglich die Ausscheidung von Oxalat an. Zwar gibt es Hinweise aus Beobachtungsstudien, eindeutig belegt ist das aber nicht. In mehreren Studien erhöhte sich das Risiko für Männer ab einer Menge von 1.000 Milligramm, nicht aber für Frauen. Betroffen waren Personen mit calciumhaltigen Steinen.
Theoretisch können Antioxidantien in die Entstehung von Nierensteinen eingreifen. Auch erste Studien an Menschen liegen vor. Große hochwertige Studien stehen aber noch aus. Da oxidativer Stress jedoch nicht vorliegen sollte, ist die ausreichende Versorgung mit Antioxidantien wichtig.
Antioxidantien: Dosierung und Einnahmeempfehlung
Mikronährstoff-Experten empfehlen zur Absicherung der Antioxidantien-Versorgung immer ein Kombinationspräparat. Bei guten Präparaten sind die Wirkstoffe optimal aufeinander abgestimmt. Sinnvoll sind folgende Dosierungen pro Tag:
- 25 bis 50 Milligramm Vitamin E
- 200 bis 400 Milligramm Vitamin C (als Calciumascorbat)
- 70 bis 100 Mikrogramm Selen
Nehmen Sie Antioxidantien mit etwas Flüssigkeit zu einer Mahlzeit ein. Achten Sie darauf, dass das Präparat Selen in Form Natriumselenat enthält. Die Form Natriumselenit verbindet sich mit Vitamin C und kann dann nicht mehr aufgenommen werden.
Zur Sicherheit gilt: Personen, die zu Calciumoxalat-Steinen neigen, sollten nicht mehr als 1.000 Milligramm Vitamin C täglich einnehmen.
Selen: Laboruntersuchungen
Bei einer regelmäßigen Einnahme von Selen ist es ratsam, den Selenwert überprüfen zu lassen. Selen kann auf Dauer auch überdosiert werden. Die Messung sollte im Vollblut erfolgen, da dies die Langzeitversorgung widerspiegelt. Werte im Serum (Blutflüssigkeit ohne Zellen) schwanken stärker. Normal sind 120 bis 150 Mikrogramm Selen pro Liter Vollblut.
Antioxidantien: zu beachten in der Schwangerschaft, bei Erkrankungen und Medikamenteneinnahme
Vitamin C ist in der Schwangerschaft in einer Dosierung bis maximal 1.800 Milligramm pro Tag wahrscheinlich sicher. Dennoch ist die Rücksprache mit dem Arzt sinnvoll.
Patienten mit Nierenerkrankungen müssen bei der Seleneinnahme mit ihrem Arzt sprechen. Ist die Funktion der Niere eingeschränkt, kann die Selenausscheidung vermindert sein.
Bei Diabetes oder einem erhöhten Risiko für Diabetes sollten Betroffene ebenfalls mit dem Arzt sprechen: Zu hohe und zu niedrige Selenwerte könnten die Erkrankung fördern. Gleiches gilt für Krebs und eine Krebstherapie.
Vitamin E könnte in hoher Dosierung (über 50 Milligramm) die Wirkung von blutverdünnenden Medikamenten verstärken. Die Einnahme sollte dann nur nach Rücksprache mit dem Arzt erfolgen. Folgende Medikamente können betroffen sein:
- Acetylsalicylsäure (ASS®, Aspirin®)
- Vitamin-K-Antagonisten (zum Beispiel Phenprocoumon wie Falithrom®, Marcumar® oder Warfarin wie Coumadin®, Marevan®)
Vitamin C setzte im Tierversuch die Wirkung des Blutkrebs-Medikaments Bortezomib (zum Beispiel Velcade®) herab. Während einer solchen Therapie sollte die Einnahme daher mit dem Arzt abgesprochen werden.
L-Methionin säuert den Urin an bei Struvit- und Calciumphosphat-Steinen
Wirkweise von L-Methionin
Die Aminosäure L-Methionin hat eine harnansäuernde Wirkung. In einem sauren Urin können sich Bakterien schlechter vermehren. Das macht sich die Mikronährstoffmedizin vor allem bei der Behandlung von Harnwegsinfekten zunutze. Damit könnte L-Methionin auch vor Struvit-Steinen schützen, die häufig infolge wiederkehrender Harnwegsinfekte auftreten.
In einer zehnjährigen Vorstudie untersuchten Forscher die Wirkung von 500 Milligramm L-Methionin pro Tag bei 19 Patienten mit Struvit-Steinen. Während der Einnahme sank der pH-Wert des Urins deutlich in einen leicht sauren Bereich von 5,5. Nur drei Patienten litten während der L-Methionin-Einnahme an Harnwegsinfektionen und zwei bildeten erneut Steine.
Auch eine vorbeugende Wirkung gegen Calciumphosphat-Steine kommt in Betracht: Eine Vorstudie liefert Hinweise, dass die Einnahme von 1.500 Milligramm L-Methionin den Urin ansäuert und das Risiko für Calciumphosphat-Steine bei gesunden Menschen senkt. Gleiches gilt für Struvit-Steine.
L-Methionin könnte vor Struvit- und Calciumphosphat-Steinen schützen. Zur endgültigen Bewertung fehlt es aber noch an großen hochwertigen Studien. Aufgrund der ersten vielversprechenden Ergebnisse ist die Einnahme einen Versuch wert.
L-Methionin: Dosierung und Einnahmeempfehlung
Bei Struvit- und Calciumphosphat-Steinen empfehlen Mikronährstoff-Experten täglich 600 bis 1.500 Milligramm L-Methionin. Präparate mit L-Methionin sollten am besten zwischen den Mahlzeiten über den Tag verteilt eingenommen werden, um eine optimale Aufnahme im Darm zu erreichen.
Achtung: Ein saurer Urin ist nicht bei allen Nierensteinformen empfehlenswert. Bei Calciumoxalat- und Harnsäuresteinen muss ein saurer Urin unbedingt vermieden werden. L-Methionin sollte dann nicht eingenommen werden. Gleiches gilt für Cystin-Steine: Methionin wird im Stoffwechsel zu Cystein umgewandelt. Bei Cystin-Steinen gilt eine cysteinarme Diät.
L-Methionin sollte in Dosierungen über 1.500 Milligramm nicht langfristig eingenommen werden: Es kann den Homocysteinspiegel erhöhen. Dies steht in Zusammenhang mit verschiedenen Krankheiten, beispielsweise mit einem höheren Risiko für Arteriosklerose. Wird L-Methionin regelmäßig eingenommen, sollte auch die Versorgung mit B-Vitaminen sichergestellt sein: Der Körper braucht Vitamin B6, Vitamin B12 und Folsäure, um Homocystein abzubauen.
L-Methionin: Laboruntersuchungen
Bei Nierensteinen empfiehlt es sich, begleitend zur Einnahme von L-Methionin den pH-Wert des Urins kontrollieren zu lassen. So kann verhindert werden, dass er auf Dauer zu stark absinkt. Normalerweise schwankt er im Tagesverlauf zwischen 5,0 und 7,5.
L-Methionin: zu beachten in der Schwangerschaft und Stillzeit, bei Erkrankungen und Medikamenteneinnahme
Zur Einnahme von L-Methionin in der Schwangerschaft und Stillzeit liegen noch keine ausreichenden Daten vor. Daher sollte die Einnahme nur nach kritischer Abwägung durch einen Arzt erfolgen.
Bei einer erblich bedingten Störung des Homocysteinstoffwechsels (Homocysteinurie) sollte kein L-Methionin eingenommen werden. Gleiches gilt bei Lebererkrankungen, Niereninsuffizienz und Nierenerkrankungen mit einer schweren Übersäuerung (Azidose) sowie bei zu hohen Harnsäurespiegeln (Gicht).
L-Methionin kann die Wirksamkeit von Parkinson-Medikamenten (L-Dopa wie isicom®) einschränken. Parkinson-Patienten, die L-Dopa einnehmen, sollten daher zur Sicherheit kein zusätzliches
L-Methionin einnehmen
Dosierungen auf einen Blick
Empfehlung pro Tag bei Nierensteinen | |
|---|---|
Vitamine | |
Vitamin B6 | 3 bis 5 Milligramm (mg) |
Vitamin C (als Calciumascorbat) | 200 bis 400 Milligramm |
Vitamin E | 20 bis 50 Milligramm |
Mineralstoffe | |
Kaliumcitrat | 1.000 bis 1.500 Milligramm (Achtung: 500 Milligramm reines Kalium) |
Magnesiumcitrat | 1.000 Milligramm (Achtung: 150 Milligramm reines Magnesium) |
Calcium (als Citrat) | 150 und 500 Milligramm pro Hauptmahlzeit (Tagesdosis mit dem Mikronährstoff-Experten abklären) |
Selen | 70 bis 100 Mikrogramm (µg) |
Sonstige Nährstoffe | |
Omega-3-Fettsäuren | 1.500 bis 2.000 Milligramm |
L-Methionin (nur bei Struvit- und Calciumphosphat-Steinen) | 600 bis 1.500 Milligramm |
Sinnvolle Laboruntersuchungen auf einen Blick
Sinnvolle Laboruntersuchungen bei Nierensteinen | |
|---|---|
Normalwerte | |
Kalium (Blut) | 3,6 bis 4,8 Millimol pro Liter (mmol/l) |
Citrate (Urin) | 2 bis 4 Millimol in 24 Stunden (mmol/24 h) |
pH-Wert (Urin) | 5,0 bis 7,5 |
Calcium (Urin) | unter 7,5 Millimol in 24 Stunden (Männer) und unter 6,2 Millimol in 24 Stunden (Frauen) |
Selen | 120 und 150 Mikrogramm pro Liter (µg/l) |
Omega-3-Index | über 8 Prozent (%) |
Zusammenfassung
Nierensteine haben verschiedene Ursachen. Oft liegen Stoffwechselstörungen zugrunde. Symptome verursachen Nierensteine erst dann, wenn sie in den Harnleiter wandern. Dann kommt es zu einer schmerzhaften Nierenkolik. Die Mikronährstoffmedizin kann die klassische Behandlung unterstützen und vermutlich Einfluss auf die Entstehung weiterer Nierensteine nehmen.
Citrate wie Kalium- und Magnesiumcitrat regulieren die Menge an Citrat im Urin sowie dessen pH-Wert. Sie könnten daher ein natürlicher Steinhemmer bei Cystin- und Harnsäuresteinen sein. Citrate halten außerdem Calcium in der Niere löslich und könnten so ebenfalls calciumhaltigen Steinen vorbeugen. Calcium im Darm hingegen kann Oxalsäure aus Lebensmitteln abfangen. Dadurch erreicht weniger Oxalsäure die Nieren. So lassen sich möglicherweise neue Calciumoxalat-Steine verhindern. Die Einnahme von Calcium zu den Mahlzeiten ist dabei aber Voraussetzung.
Vitamin B6 könnte den Abbau von Oxalat fördern. Darüber hinaus senken Omega-3-Fettsäuren vermutlich die Calcium- und Oxalatausscheidung über den Urin. Beide Mikronährstoffe können daher in die Entstehung neuer Steine eingreifen. Antioxidantien verhindern die Ablagerung von Calciumoxalat und reduzieren darüber hinaus Zellschäden in der Niere, die durch oxidativen Stress verursacht werden.
L-Methionin nimmt eine Sonderrolle ein: Es wird zur Ansäuerung des Urins bei Harnwegsinfekten genutzt. Auf diesem Weg kann L-Methionin vor Struvit-Steinen schützen. Möglich ist auch ein Effekt bei Calciumphosphat-Steinen, jedoch nicht bei anderen Arten von Nierensteinen.
Verzeichnis der Studien und Quellen
[Autor unbekannt] (2014): Methionin STADA. Gebrauchsinformation: Information für den Anwender. zuletzt überarbeitet im Mai 2014. http://cdn8.apopixx.de/web_pdf/00177514.pdf, abgerufen am: 13.07.2020.
Biesalski, H.K. (2016): Vitamine und Minerale. Indikation, Diagnostik, Therapie. Georg Thieme Verlag Stuttgart New York.
Biesalski, H.K. et al. (2010): Ernährungsmedizin. 4. Aufl. Georg Thieme Verlag Stuttgart.
Calábria Baxmann, A. et al. (2003): Effect of Vitamin C Supplements on Urinary Oxalate and pH in Calcium Stone-Forming Patients. Kidney Int. 2003 Mar;63(3):1066-71. https://pubmed.ncbi.nlm.nih.gov/12631089/, abgerufen am: 13.07.2020.
Colliou, E. et al. (2017): Oxalate Nephropathy Following Vitamin C Intake Within Intensive Care Unit. Clin Nephrol. 2017 Dec;88(12):354-358. https://pubmed.ncbi.nlm.nih.gov/29092737/, abgerufen am: 13.07.2020.
Curhan, G.C. et al. (1993): A prospective study of dietary calcium and other nutrients and the risk of symptomatic kidney stones. N Engl J Med. 1993 Mar 25;328(12):833-8. https://www.ncbi.nlm.nih.gov/pubmed/8441427, abgerufen am: 08.04.2019.
Curhan, G.C. et al. (1997): Comparison of dietary calcium with supplemental calcium and other nutrients as factors affecting the risk for kidney stones in women. Ann Intern Med. 1997 Apr 1;126(7):497-504. https://www.ncbi.nlm.nih.gov/pubmed/9092314, abgerufen am: 08.04.2019.
Curhan, G.C. et al. (1999): Intake of vitamins B6 and C and the risk of kidney stones in women. J Am Soc Nephrol. 1999 Apr;10(4):840-5. https://www.ncbi.nlm.nih.gov/pubmed/10203369, abgerufen am: 18.04.2019.
Deutsche Gesellschaft für Urologie (DGU) (2015): S2k-Leitlinie zur Diagnostik, Therapie und Metaphylaxe der Urolithiasis. https://www.awmf.org/uploads/tx_szleitlinien/043-025l_S2k_Urolithiasis_Diagnostik_Therapie_Metaphylaxe_2015-03-abgelaufen.pdf, abgerufen am: 04.04.2019.
Di Tommaso, L. et al. (2002): Renal calcium phosphate and oxalate deposition in prolonged vitamin B6 deficiency: studies on a rat model of urolithiasis. BJU Int. 2002 Apr;89(6):571-5. https://www.ncbi.nlm.nih.gov/pubmed/11942967, abgerufen am: 18.04.2019.
Domrongkitchaiporn, S. et al. (2004): Schedule of taking calcium supplement and the risk of nephrolithiasis. Kidney Int. 2004 May;65(5):1835-41. https://www.ncbi.nlm.nih.gov/pubmed/15086924, abgerufen am: 08.04.2019.
Donadio, J.V. (2001): n-3 Fatty acids and their role in nephrologic practice. Curr Opin Nephrol Hypertens. 2001 Sep;10(5):639-42. https://www.ncbi.nlm.nih.gov/pubmed/11496058, abgerufen am: 25.04.2019.
Ettinger, B. et al. (1997): Potassium-magnesium citrate is an effective prophylaxis against recurrent calcium oxalate nephrolithiasis. J Urol. 1997 Dec;158(6):2069-73. https://www.ncbi.nlm.nih.gov/pubmed/9366314, abgerufen am: 16.04.2019.
Ferraro, P.M. et al. (2018): Vitamin B6 intake and the risk of incident kidney stones. Urolithiasis. 2018 Jun;46(3):265-270. https://www.ncbi.nlm.nih.gov/pubmed/28674784, abgerufen am: 18.04.2019.
Ferraro, P.M. et al. (2019): Total, Dietary, and Supplemental Vitamin C Intake and Risk of Incident Kidney Stones. Am J Kidney Dis. 2016 Mar;67(3):400-7. https://pubmed.ncbi.nlm.nih.gov/26463139/, abgerufen am: 13.07.2020.
Fijen, L., Wejimer, M. (2019): Acute Oxalate Nephropathy Due to High Vitamin C Doses and Exocrine Pancreatic Insufficiency. BMJ Case Rep. 2019 Nov 19;12(11):e231504. https://pubmed.ncbi.nlm.nih.gov/31748360/, abgerufen am: 13.07.2020.
Gasińska, A. et al. (2007): Tea and coffee as the main sources of oxalate in diets of patients with kidney oxalate stones. Rocz Panstw Zakl Hig. 2007;58(1):61-7. https://www.ncbi.nlm.nih.gov/pubmed/17711092, abgerufen am: 04.04.2019.
Gröber, U. (2011): Mikronährstoffe. Metabolic Tuning – Prävention – Therapie. 3. Aufl. Wissenschaftliche Verlagsgesellschaft mbH Stuttgart.
Gröber, U. (2015): Interaktionen, Arzneimittel und Mikronährstoffe. 2. Aufl. Wissenschaftliche Verlagsgesellschaft Stuttgart.
Gröber, U. (2018): Arzneimittel und Mikronährstoffe – Medikationsorientierte Supplementierung. 4. Aufl. Wissenschaftliche Verlagsgesellschaft Stuttgart.
Haewook, H. et al. (2015): Nutritional Management of Kidney Stones (Nephrolithiasis). Clin Nutr Res. 2015 Jul; 4(3): 137–152. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC4525130/, abgerufen am: 04.04.2019.
InformedHealth.org (2015): Preventing kidney stones. https://www.ncbi.nlm.nih.gov/books/NBK348941/, abgerufen am: 23.04.2019.
Jarrar, K. et al. (1996): Struvite stones: long term follow up under metaphylaxis. Ann Urol (Paris). 1996;30(3):112-7. https://www.ncbi.nlm.nih.gov/pubmed/8766146, abgerufen am 23.04.2019.
Jaturakan, O. et al. (2017): Combination of vitamin E and vitamin C alleviates renal function in hyperoxaluric rats via antioxidant activity. J Vet Med Sci. 2017 May 18;79(5):896-903. https://www.ncbi.nlm.nih.gov/pubmed/28392511, abgerufen am: 26.04.2019.
Knight, J. et al. (2016): Ascorbic Acid Intake and Oxalate Synthesis. Urolithiasis. 2016 Aug;44(4):289-97. https://pubmed.ncbi.nlm.nih.gov/27002809/, abgerufen am: 13.07.2020.
Knoll, T. et al. (Hrsg) (2013): Clinical Management of Urolithiasis. Springer-Verlag Berlin Heidelberg.
Krishna Reddy, S.V. et al. (2014): Effect of Potassium Magnesium Citrate and Vitamin B-6 Prophylaxis for Recurrent and Multiple Calcium Oxalate and Phosphate Urolithiasis. Korean J Urol. 2014 Jun; 55(6): 411–416. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC4064051/, abgerufen am: 04.04.2019.
Levine, M. et al. (1996): Vitamin C Pharmacokinetics in Healthy Volunteers: Evidence for a Recommended Dietary Allowance. Proc Natl Acad Sci U S A. 1996 Apr 16;93(8):3704-9. https://pubmed.ncbi.nlm.nih.gov/8623000/, abgerufen am: 13.07.2020.
Li, K. et al. (2018): The good, the bad, and the ugly of calcium supplementation: a review of calcium intake on human health. Clin Interv Aging. 2018; 13: 2443–2452. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC6276611/#b49-cia-13-2443, abgerufen am: 08.04.2019.
Marangella, M. (2017): Use of citrate in patients with nephrolithiasis. G Ital Nefrol. 2017 Aug 1;34(4):51-60. https://www.ncbi.nlm.nih.gov/pubmed/28762682, abgerufen am 04.04.2019.
Moyad, M.A. et al. (2009): Vitamin C with metabolites reduce oxalate levels compared to ascorbic acid: a preliminary and novel clinical urologic finding. Urol Nurs. 2009 Mar-Apr;29(2):95-102. https://www.ncbi.nlm.nih.gov/pubmed/19507407, abgerufen am: 26.04.2019.
Moyses-Neto, M. et al. (2018): Vitamin C-induced Oxalate Nephropathy in a Renal Transplant Patient Related to Excessive Ingestion of Cashew Pseudofruit (Anacardium Occidentale L.): A Case Report. BMC Nephrol. 2018 Oct 12;19(1):265. https://pubmed.ncbi.nlm.nih.gov/30314464/, abgerufen am: 13.07.2020.
Ortiz-Alvarado, O. et al. (2012): Omega-3 fatty acids eicosapentaenoic acid and docosahexaenoic acid in the management of hypercalciuric stone formers. Urology. 2012 Feb;79(2):282-6. https://www.ncbi.nlm.nih.gov/pubmed/22000931, abgerufen am: 25.04.2019.
Santhosh, K.M. et al. (2003): Supplementation of vitamin E and selenium prevents hyperoxaluria in experimental urolithic rats. J Nutr Biochem. 2003 Jun;14(6):306-13. https://www.ncbi.nlm.nih.gov/pubmed/12873711, abgerufen am: 26.04.2019.
Scheinmann, J.I. et al. (2005): Pyridoxamine lowers oxalate excretion and kidney crystals in experimental hyperoxaluria: a potential therapy for primary hyperoxaluria. Urol Res. 2005 Nov;33(5):368-71. https://www.ncbi.nlm.nih.gov/pubmed/16292584, abgerufen am: 18.04.2019.
Selvam R. et al. (1993): Restoration of tissue antioxidants and prevention of renal stone deposition in vitamin B6 deficient rats fed with vitamin E or methionine. Indian J Exp Biol. 1993 Nov;31(11):882-7. https://www.ncbi.nlm.nih.gov/pubmed/8112761, abgerufen am: 26.04.2019.
Siener, R. et al. (2016): Effect of L-Methionine on the Risk of Phosphate Stone Formation. Urology. 2016 Dec;98:39-43. https://www.ncbi.nlm.nih.gov/pubmed/27521063, abgerufen am: 23.04.2019.
Srinivasan, S. et al. (2004): Salubrious effect of vitamin E supplementation on renal stone forming risk factors in urogenital tuberculosis patients. Ren Fail. 2004 Mar;26(2):135-40. https://www.ncbi.nlm.nih.gov/pubmed/15287196, abgerufen am: 26.04.2019.
Sorensen, M.D. (2014): Calcium intake and urinary stone disease. Transl Androl Urol. 2014 Sep; 3(3): 235–240. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC4708574/, abgerufen am: 08.04.2019.
Taylor, E.N. et al. (2004): Dietary factors and the risk of incident kidney stones in men: new insights after 14 years of follow-up. J Am Soc Nephrol. 2004 Dec;15(12):3225-32. https://www.ncbi.nlm.nih.gov/pubmed/15579526, abgerufen am: 16.04.2019.
Taylor, E.N. et al. (2005): Fatty acid intake and incident nephrolithiasis. Am J Kidney Dis. 2005 Feb;45(2):267-74. https://www.ncbi.nlm.nih.gov/pubmed/15685503, abgerufen am: 25.04.2019.
Taylor, E.N. et al. (2008): Determinants of 24-hour urinary oxalate excretion. Clin J Am Soc Nephrol. 2008 Sep;3(5):1453-60. https://www.ncbi.nlm.nih.gov/pubmed/18650406, abgerufen am: 08.04.2019.
Thamilselvan, V. et al. (2014): Oxalate at physiological urine concentrations induces oxidative injury in renal epithelial cells: effect of α-tocopherol and ascorbic acid. BJU Int. 2014 Jul;114(1):140-50. https://www.ncbi.nlm.nih.gov/pubmed/24460843, abgerufen am: 26.04.2019.
Tungsanga, K. et al. (2005): Renal tubular cell damage and oxidative stress in renal stone patients and the effect of potassium citrate treatment. Urol Res. 2005 Feb;33(1):65-9. https://www.ncbi.nlm.nih.gov/pubmed/15565439, abgerufen am: 26.04.2019.
Wülker, A. (2007): HarnsteineMedikamentöse Behandlung und Metaphylaxe. ARS MEDICI 7. 2007; 367-368. https://www.rosenfluh.ch/media/arsmedici/2007/07/Harnsteine.pdf, abgerufen am 04.04.2019.
Yasui, T. et al. (2008): Eicosapentaenoic acid has a preventive effect on the recurrence of nephrolithiasis. Urol Int. 2008;81(2):135-8. https://www.ncbi.nlm.nih.gov/pubmed/18758209, abgerufen am: 25.04.2019.
Zerwekh, J.E. et al. (2007); Reduction of renal stone risk by potassium-magnesium citrate during 5 weeks of bed rest. J Urol. 2007 Jun;177(6):2179-84. https://www.ncbi.nlm.nih.gov/pubmed/17509313, abgerufen am: 16.04.2019.
Zimmermann, D.J. et al. (2005): Importance of magnesium in absorption and excretion of oxalate. Urol Int. 2005;74(3):262-7. https://www.ncbi.nlm.nih.gov/pubmed/15812215, abgerufen am: 16.04.2019.
Zimmermann, M. et al. (2018): Burgerstein, Handbuch Nährstoffe. 13. Aufl. TRIAS Verlag Stuttgart.