Bei der Multiplen Sklerose werden die Nervenzellen in Gehirn und Rückenmark infolge einer chronischen Entzündung geschädigt. Sie büßen dabei fortschreitend ihre Funktion ein, wodurch es zu Symptomen wie Lähmungserscheinungen, Koordinations- oder Empfindungsstörungen kommt. Zwar ist die Erkrankung nicht heilbar, sie lässt sich aber mit Medikamenten behandeln. Dabei kann die klassische Behandlung optimal durch die Mikronährstoffmedizin ergänzt werden. Lesen Sie hier, welche Mikronährstoffe besonders hilfreich sind, um die verschiedenen Beschwerden bei Multipler Sklerose zu lindern.
Ursachen und Symptome
Multiple Sklerose (MS) ist eine häufige neurologische Erkrankung. Oft tritt sie bei jungen Erwachsenen auf, meist im Alter von 20 bis 40 Jahren. Multiple Sklerose ist eine Autoimmunerkrankung. Das bedeutet, dass die Zellen des Immunsystems fehlgesteuert sind und den eigenen Körper angreifen.
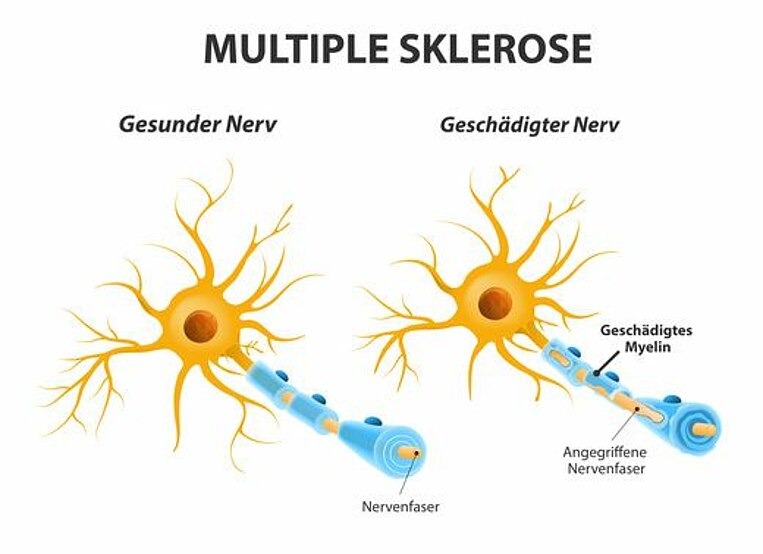
Bei der fortschreitenden (progredienten) Multiplen Sklerose kommt es zu einer chronischen Entzündung innerhalb des zentralen Nervensystems (ZNS), also in Gehirn und Rückenmark: Die fehlgesteuerten Immunzellen greifen die Nervenfasern an und zerstören das sogenannte Myelin, eine Hüllschicht, die die Nervenzellen umgibt und versorgt. Durch den Verlust des Myelins (Demyelinisierung) wird die Weiterleitung von Nervensignalen zunehmend beeinträchtigt. Es kann zu unterschiedlichen Beschwerden kommen:
- Gefühlsstörungen und Missempfindungen, zum Beispiel Taubheitsgefühl oder Kribbeln in Armen und Beinen
- Lähmungen
- Bewegungs und Koordinationsstörungen, zum Beispiel Gangstörungen und Gangunsicherheit
- Muskelsteifheit und verkrampfung
- einseitige Sehnerventzündungen, Sehstörungen (beispielsweise das Gefühl, durch eine Milchglasscheibe zu blicken)
- Müdigkeit, chronische Erschöpfung
- Aufmerksamkeits und Konzentrationsstörungen, Gedächtnisstörungen
- Blasenentleerungsstörungen, Inkontinenz, häufige Harnwegsinfekte
- Erektionsstörungen, sexuelle Unlust
Die Ursachen für Multiple Sklerose werden noch erforscht. Bekannt ist aber, dass verschiedene Risikofaktoren eine Rolle spielen. Hierzu zählen erbliche Faktoren, aber auch äußere Einflüsse wie:
- bestimmte virale Infektionen, zum Beispiel durch Masern oder Herpes-Viren
- mangelhafte VitaminD-Versorgung
- Rauchen
- Übergewicht
- übermäßiger Konsum von Kochsalz
- eine gestörte Darmflora
Multiple Sklerose verläuft bei den meisten Menschen in Form unregelmäßiger Schübe, zwischen denen es besonders im Anfangsstadium noch zu einer Verbesserung der Beschwerden kommen kann. Die Anzahl und Schwere der Symptome ist bei den Betroffenen sehr unterschiedlich ausgeprägt, je nachdem, wo sich die Entzündungsherde befinden. In manchen Fällen verläuft die Erkrankung so mild, dass sie den normalen Alltag kaum beeinträchtigt, andere Betroffene sind körperlich und auch psychisch schwer beeinträchtigt. Nicht selten kommt es in diesen Fällen bereits im jungen Erwachsenenalter zu bleibenden Behinderungen.
Ziele der Behandlung
Wie wird Multiple Sklerose klassisch behandelt?
Multiple Sklerose ist zwar nicht heilbar, aber gut zu behandeln. Ziel ist es, die Entzündungsreaktion unter Kontrolle zu bringen, die Symptome zu lindern, aber auch die Anzahl der Schübe zu verringern und das Voranschreiten der Erkrankung zu verlangsamen. Abhängig von der Art der Multiple Sklerose kommen dabei verschiedene Medikamente zum Einsatz, die das Immunsystem hemmen. Dazu zählen beispielsweise Cortison (zum Beispiel Alpicort®, Bismolan®), sogenannte Interferone (zum Beispiel Avonex®, Betaferon®) und künstlich hergestellte Antikörper wie Natalizumab (Tysabri®) oder Alemtuzumab (Lemtrada®).
Bei besonders schweren Verläufen kann der Arzt Medikamente verschreiben, die auch in der Krebstherapie eingesetzt werden: Die Wirkstoffe Mitoxantron (zum Beispiel Haemato-tron®, Novantron® oder Ralenova®) und Azathiporin (zum Beispiel Azaimun®, Azamedac®, Imurek®, Imurel® oder Zytrim®) zerstören als starke Zellgifte die fehlgesteuerten Immunzellen, haben allerdings auch starke Nebenwirkungen.
Ergänzt wird die medikamentöse Behandlung durch Rehabilitationsmaßnahmen und Physiotherapie, um die körperlichen Einschränkungen zu lindern.
Ziele der Mikronährstoffmedizin
Die klassische Behandlung der Multiplen Sklerose lässt sich durch die Mikronährstoffmedizin wirksam ergänzen. Dabei spielt vor allem die entzündungshemmende Wirkung vieler Vitamine, Mineral- und Pflanzenstoffe eine wichtige Rolle. Ziel ist es, das Myelin vor der Zerstörung durch die Immunzellen zu schützen:
- Antioxidantien schützen das Myelin.
- Vitamin D kontrolliert Entzündungsreaktionen im Körper.
- Omega3-Fettsäuren bremsen die Produktion entzündlicher Botenstoffe und stoppen Entzündungen.
- B-Vitamine schützen die Nervenfunktion und dienen der Versorgung des Myelins.
- Coenzym Q10 und L-Carnitin können Müdigkeitserscheinungen lindern.
- Alpha-Liponsäure lindert möglicherweise die Entzündung und schützt die Nervenfunktion.
- Magnesium entspannt die Muskeln.
- Probiotika schützen das Gehirn vor Giftstoffen aus dem Darm.
Behandlung mit Mikronährstoffen
Antioxidantien wie Vitamin E, Selen und Zink schützen das Myelin
Wirkweise von Antioxidantien
Bei MS-Patienten scheint die Balance zwischen freien Sauerstoffradikalen und Antioxidantien, die diese entgiften, gestört zu sein. Ergebnisse einer Vorstudie weisen darauf hin, dass MS-Patienten insbesondere unter einem Mangel an fettlöslichen Antioxidantien leiden, zum Beispiel an Vitamin E, Beta-Carotin und Coenzym Q10. Experten gehen davon aus, dass der erhöhte oxidative Stress während eines akuten Schubs auch die Zerstörung des Myelins und die Entzündungsreaktion antreibt. Zink ist abgesehen von seiner Funktion als Antioxidans auch für das Nervensystem unentbehrlich: Es spielt es eine wichtige Rolle für den Erhalt des Myelins.
Die Einnahme von Antioxidantien könnte den oxidativen Stress verringern und dadurch den Krankheitsverlauf verlangsamen. Hinweise aus einer Vorstudie bekräftigen diese Annahme: MS-Patienten, die mit einer Mischung verschiedener Antioxidantien (Vitamin E, Vitamin C, Selen, N-Acetylcystein und Beta-Carotin) sowie anderen nervenschützenden Substanzen (zum Beispiel Alpha-Liponsäure) behandelt wurden, erlitten deutlich weniger Rückfälle. Zudem benötigten sie weniger Cortison und hatten einen besseren oxidativen Status.
Info
Die Blut-Hirn-Schranke verhindert, dass Stoffe, die das Gehirn schädigen können, in das Gehirn eindringen. Einige Substanzen können die Blut-Hirn-Schranke allerdings überwinden. Deshalb spielen bei der Behandlung der Multiple Sklerose vor allem fettlösliche Antioxidantien wie Vitamin E, Beta-Carotin, Coenzym Q10 sowie Mineralstoffe wie Zink und Selen eine wichtige Rolle: Sie gelangen ohne Probleme ins Gehirn.
Vitamin E: Ergebnisse einer kleinen hochwertigen Studie deuten darauf hin, dass Vitamin E in Verbindung mit entzündungsregulierenden Omega-3-Fettsäuren und Vitamin A die Rückfallrate eines Schubes verringern und den Krankheitsfortschritt verlangsamen kann. Wirksam war in dieser Studie nur die Kombination und nicht die Einzelkomponenten Vitamin E und Omega-3-Fettsäuren. In einer anderen kleinen Vorstudie senkte jedoch auch die Einnahme von Vitamin E bei MS-Patienten den oxidativen Stress.
Selen: Eine Vorstudie zeigt, dass die Einnahme von Selen zusammen mit Vitamin C und Vitamin E bei MS-Patienten den oxidativen Stress verringert.
Info
Auch verschiedene Pflanzenstoffe wirken antioxidativ. Eine kleine Vorstudie legt nahe, dass die Einnahme von Grüntee-Extrakt bei gleichzeitig moderatem Training zu einer Verbesserung des Muskelstoffwechsels bei MS-Patienten führen könnte.
Insgesamt ist die Rolle von Antioxidantien bei der Multiple Sklerose noch nicht abschließend geklärt. Es sind deshalb weitere hochwertige Studien erforderlich, um den Nutzen von Antioxidantien zu bestätigen. Dennoch erscheint eine entsprechende Nahrungsergänzung vielversprechend, um den erhöhten oxidativen Stress zu verringern.
Dosierung und Einnahmeempfehlung von Antioxidantien
Mikronährstoff-Mediziner empfehlen bei Multipler Sklerose eine breite Mischung verschiedener Antioxidantien. Sinnvoll sind pro Tag:
- Vitamin C: 500 Milligramm
- Vitamin E: bis 50 Milligramm
- Zink: 15 bis 30 Milligramm
- Selen: 100 bis 300 Mikrogramm
Expertenwissen
Hohe Dosen Vitamin C können in Geweben mit hohem Eisengehalt zu einer verstärkten Produktion von Sauerstoffradikalen beitragen. Bei MS-Patienten kann es zu einer übermäßigen Eisenansammlung in den geschädigten Bereichen des Gehirns kommen. Deshalb könnte eine Überdosierung von Vitamin C für MS-Patienten schädlich sein.
Es empfiehlt sich, Antioxidantien zum Essen einzunehmen: Vitamin E wird zusammen mit dem Fett aus der Mahlzeit am besten aufgenommen. Vitamin C, Zink und Selen sind in Verbindung mit einer Mahlzeit besser verträglich.

Tipp
Achten Sie bei Kombinationspräparaten mit Selen und Vitamin C auf die Verbindung Natriumselenat. Ist stattdessen Natriumselenit enthalten, kann es passieren, dass Vitamin C diese Verbindung in eine Form umwandelt, die der Körper nicht aufnehmen kann. Natriumselenat wird durch Vitamin C nicht beeinflusst.
Antioxidantien im Labor bestimmen lassen
Um herauszufinden, ob das Verhältnis zwischen freien Radikalen und Antioxidantien ausgeglichen ist, kann der sogenannte antioxidative Status im Blut bestimmt werden. Dies empfiehlt sich vor allem dann, wenn Antioxidantien in sehr großen Mengen eingenommen werden: Ist der Körper bereits gut mit Antioxidantien versorgt, können zu hohe Dosierungen schädlich sein.
Um dies festzustellen, gibt es viele Möglichkeiten, die sich je nach Labor unterscheiden. Beispielsweise können neben dem Blut auch Speichel und Urin für eine Bestimmung herangezogen werden. Normalwerte für den Gesamt-Antioxidantien-Status im Blut sind Werte zwischen 1,13 und 1,57 Millimol pro Liter. Wegen der verschiedenen Methoden gelten aber die Einheiten und Grenzwerte des jeweiligen Labors.
Bei der Einnahme von Selen sollte der Selenwert kontrolliert werden. Die Messung kann aus dem Blutserum (ohne Blutzellen) oder dem Vollblut erfolgen. Vollblut ist besser geeignet, um auf die Langzeitversorgung mit Selen zu schließen: Die Werte schwanken weniger stark. Normale Werte liegen bei 120 bis 150 Mikrogramm pro Liter Vollblut.
Antioxidantien: zu beachten bei Erkrankungen und Medikamenteneinnahme
Vitamin E sollte bei Rauchern wegen der möglichen Gefahr von Hirnblutungen nicht über 50 Milligramm pro Tag dosiert werden. Darüber hinaus kann Vitamin E das Lungenkrebsrisiko leicht erhöhen, insbesondere in Verbindung mit Beta-Carotin.
Vitamin C kann die Wirkung des Blutkrebs-Medikaments Bortezomib (zum Beispiel Velcade®) herabsetzen, weshalb es während einer solchen Therapie ausschließlich nach Absprache mit dem Arzt eingenommen werden sollte. Da Vitamin C die Eisenaufnahme verbessert, sollten bei Menschen mit krankhafter Eisenüberladung (Hämochromatose) höhere Vitamin-C-Gaben nur unter ärztlicher Aufsicht erfolgen.
Bei einer chronischen Nierenschwäche oder anderen Nierenerkrankungen sollten Vitamin C, Zink und Selen nicht zusätzlich über Mineralstoffpräparate eingenommen werden. Geschwächte Nieren können die Mikronährstoffe nicht richtig ausscheiden.
Zink kann Antibiotika und Medikamente bei Osteoporose (Bisphosphonate) binden, was sie unwirksam macht. Deshalb empfiehlt sich ein Abstand von mindestens zwei Stunden zwischen der Einnahme. Zu den betroffenen Medikamenten gehören beispielsweise:
- Gyrasehemmer: Ciprofloxacin (zum Beispiel Ciloxan®, Ciprobay), Enoxacin (zum Beispiel Enoxor®), Levofloxacin (zum Beispiel Tavanic®), Moxifloxacin (zum Beispiel Avalox®), Norfloxacin (zum Beispiel Bactracid®, Norfluxx®) und Ofloxacin (zum Beispiel Floxal®, Tarivid®)
- Tetrazykline: Tetracyclin (zum Beispiel Achromycin®, Supramycin®, Tefilin®), Doxycyclin (zum Beispiel Supracyclin®, Vibramycin®) Minocyclin (zum Beispiel Aknosan®, Skinocyclin®)
- Bisphosphonate: Alendronat (zum Beispiel Fosamax®, Tevanate®), Clodronat (zum Beispiel Bonefos®), Etidronat (zum Beispiel Didronel®), Ibandronat (Bondronat®), Pamidronat (Aredia®), Risedronat (Actonel®) und Tiludronat (Skelid®)
Vitamin D wirkt entzündungshemmend
Wirkweise von Vitamin D
Vitamin D hat eine regulierende Wirkung auf das Immunsystem und beeinflusst entzündliche Vorgänge. Es könnte daher die MS-typischen Entzündungsreaktionen kontrollieren. Der Zusammenhang zwischen einem Vitamin-D-Mangel und dem Auftreten und Fortschreiten einer Multiplen Sklerose wird durch eine Übersichtsarbeit untermauert: Hatten Betroffene einen Mangel, schritt die Erkrankung auch schneller fort.
Die Antworten auf die Frage, ob die Einnahme von Vitamin D die Beschwerden bei Multipler Sklerose grundsätzlich lindern oder das Fortschreiten der Erkrankung verzögern kann, sind jedoch noch widersprüchlich: So deutet sich in einer größeren Übersichtsarbeit sowie in mehreren Vorstudien an, dass Vitamin D das Krankheitsbild möglicherweise positiv beeinflussen und das Rückfallrisiko senken kann. In einer anderen Auswertung der verfügbaren Studien konnte jedoch kein Einfluss auf den Verlauf der Erkrankung oder auf die Beschwerden nachgewiesen werden. Die Rückfallquote der MS-Patienten, die Vitamin D erhielten, war sogar höher, als die der Patienten, die ein Scheinmedikament einnahmen. Unklar ist aber, ob die Betroffenen einen Mangel hatten oder Vitamin D überdosiert wurde.
Weitere hochwertige Studien müssen nun zeigen, wodurch sich die Unterschiede erklären lassen. Grundsätzlich empfiehlt es sich bei Multipler Sklerose, einen bestehenden Vitamin-D-Mangel mit niedrig bis mäßig hoch dosierten Vitamin-D-Präparaten auszugleichen.
Dosierung und Einnahmeempfehlung von Vitamin D
Die richtige Vitamin-D-Dosierung richtet sich idealerweise nach den Blutwerten. Bei einem starken Mangel empfehlen Ärzte für einen festgelegten Zeitraum oft mehr Vitamin D, um den Vitamin-D-Mangel erfolgreich auszugleichen. Kennen Sie Ihren Vitamin-D-Wert nicht, sind täglich 1.000 bis 2.000 Internationale Einheiten am Tag sinnvoll.
Expertenwissen
Es wird diskutiert, ob hoch dosiertes Vitamin D bei Multipler Sklerose sinnvoll ist – zum Beispiel im Rahmen des Coimbra-Protokolls. Dabei bekommen Betroffene täglich 40.000 bis 300.000 Internationale Einheiten (IE) Vitamin D. Dies sollte nur unter ärztlicher Kontrolle, einer calciumarmen Diät und unter Kontrolle der Blutwerte (PTH, Calcium) erfolgen. Es gibt wenige positive Studien, in denen MS-Patienten hohe Vitamin-D-Dosierungen erhielten, zum Beispiel über einen Zeitraum von drei Monaten alle fünf Tage bis alle zwei Wochen 50.000 Internationale Einheiten Vitamin D. Allerdings zeigt eine Übersichtsarbeit auch, dass sich sehr hohe Dosierungen nachteilig auf die Multiple Sklerose auswirken können. Nach derzeitigem Kenntnisstand sind die empfohlenen niedrigen Dosierungen (zum Beispiel 1.000 bis 2.000 Internationale Einheiten) sicher und sollten deshalb bevorzugt werden.
Da Vitamin D ein fettlösliches Vitamin ist, sollte es gemeinsam mit einer Mahlzeit eingenommen werden: Durch das darin enthaltene Fett wird die Aufnahme im Darm gesteigert.
Vitamin D im Labor bestimmen lassen
Um einen Vitamin-D-Mangel festzustellen, wird die Transportform im Blut bestimmt – das sogenannte 25(OH)-Vitamin D (Calcidiol). Es wird idealerweise im Blutserum gemessen. Die Optimalwerte liegen bei 40 bis 60 Nanogramm pro Milliliter. Zahlreiche Studien liefern Hinweise darauf, dass bei MS-Patienten eine Konzentration von mindestens 40 Nanogramm pro Milliliter notwendig ist, um die Krankheitsaktivität zu kontrollieren.
Vitamin D: zu beachten bei Erkrankungen und Entwässerungsmedikamenten
Personen mit Nierenerkrankungen sollten Vitamin D nicht ohne Rücksprache mit dem Arzt einnehmen: Vitamin D steigert den Calciumspiegel im Blut. Die kranken Nieren können überschüssiges Calcium nicht gut ausscheiden, sodass es zu einer Überdosierung kommen kann. Auch Personen mit calciumhaltigen Nierensteinen müssen aufpassen. Gleiches gilt für die entzündliche Bindegewebserkrankung Sarkoidose (Morbus Boeck): Betroffene haben häufig einen hohen Calciumspiegel im Blut, der durch die Vitamin-D-Einnahme weiter steigen kann.
Vitamin D und Entwässerungsmedikamente aus der Wirkstoffgruppe der Thiazide erhöhen den Calciumspiegel im Blut. Deshalb sollten beide nur dann gemeinsam eingenommen werden, wenn der Calciumspiegel regelmäßig kontrolliert wird. Dazu gehören Wirkstoffe wie Hydrochlorothiazid (Disalunil®, Esidrix®), Indapamid (zum Beispiel Inda Puren®, Sicco®) und Xipamid (zum Beispiel Aquaphor®, Neotri®).
Omega-3-Fettsäuren regulieren das Immunsystem und wirken antientzündlich
Wirkweise von Omega-3-Fettsäuren
Omega-3-Fettsäuren haben bei Multipler Sklerose verschiedene positive Eigenschaften:
- Sie wirken entzündungshemmend, da sie die Freisetzung bestimmter Botenstoffe blockieren. Ohne diese Botenstoffe können die Entzündungszellen nicht mehr ins Gehirn eindringen und die Nervenfasern angreifen.
- Sie wirken antioxidativ, das heißt, sie reduzieren den oxidativen Stress, der das Myelin schädigt und die Entzündungsschäden verstärkt.
- Sie sind Bestandteil des Myelins und haben eine Schutzfunktion für das Nervensystem. Ein Mangel an Omega3-Fettsäuren kann die Zerstörung des Myelins begünstigen.
Omega-3-Fettsäuren sollten Bestandteil einer ausgewogenen Ernährung sein. Wie sich die gezielte Einnahme von Omega-3-Fettsäuren allerdings auf den Verlauf der Multiple Sklerose auswirkt, ist noch nicht abschließend geklärt. Die vorhandenen Studien kommen zum Teil zu unterschiedlichen Ergebnissen: Erste Daten einer Vorstudie an MS-Patienten deuten darauf hin, dass die Einnahme von Omega-3-Fettsäuren die Lebensqualität verbessert und die Schwere der Erkrankung sowie daraus entstehende Behinderungen günstig beeinflussen könnte. Demgegenüber zeigt eine andere hochwertige Studie keinen positiven Effekt von Omega-3-Fettsäuren bei Multipler Sklerose im Vergleich zu einem Scheinmedikament.
Aufgrund ihrer entzündungshemmenden Wirkung sind Omega-3-Fettsäuren jedoch bei der Behandlung der Multiple Sklerose vielversprechend. Da sie bei einigen Betroffenen die Beschwerden besserten, können sie einen Versuch wert sein.
Dosierung und Einnahmeempfehlung von Omega-3-Fettsäuren
Mikronährstoff-Experten empfehlen bei Multipler Sklerose eine Dosierung von 2.000 bis 4.000 Milligramm Omega-3-Fettsäuren pro Tag. Insbesondere die Omega-3-Fettsäure Eicosapentaensäure (EPA) aus Fischöl wirkt stark entzündungshemmend. Entsprechende Omega-3-Präparate sollten deshalb einen höheren Anteil an EPA haben.
Es wird empfohlen, Omega-3-Präparate zum Essen einzunehmen: Zusammen mit dem Fett aus der Mahlzeit gelangen sie besser aus dem Darm ins Blut.
Tipp
Achten Sie bei Fischölpräparaten insbesondere auf die Qualität. Gute Präparate sind besonders gereinigte Präparate und damit frei von unerwünschten Rückständen, wie Schwermetalle oder Schadstoffe.
Omega-3-Fettsäuren im Labor bestimmen lassen
Ob Sie gut mit Omega-3-Fettsäuren versorgt sind, können Sie durch den Omega-3-Index herausfinden. Dabei misst das Labor den Anteil der Omega-3-Fettsäuren (EPA und DHA) in den roten Blutzellen (Erythrozyten). Der Omega-3-Index wird in Prozent angegeben und sollte optimalerweise über 8 liegen. Dies bedeutet, dass 8 von 100 Fettsäuren in den roten Blutzellen hochwertige Omega-3-Fettsäuren sind.
Omega-3-Fettsäuren: zu beachten bei Einnahme von Blutverdünnern, Erkrankungen und vor Operationen
Da Omega-3-Fettsäuren blutverdünnend wirken können, können sie ab einer Dosierung von 1.000 Milligramm die Wirkung von Blutgerinnungshemmern verstärken. Besprechen Sie daher die Einnahme mit Ihrem Arzt: Er kann die Blutgerinnungszeit (Quick-Wert) regelmäßig kontrollieren und die Dosis der Medikamente senken, wenn nötig. Zu den Blutverdünnern zählen:
- CumarinDerivate (wie Marcumar® und Coumadin®)
- Acetylsalicylsäure (ASS, Aspirin®)
- Heparin (Clexane®)
- neue orale Antikoagulanzien: Apixaban (Eliquis®), Dabigatran (Pradaxa®), Edoxaban (Lixiana®) und Rivaroxaban (Xarelto®)
Wenn Sie eine Blutgerinnungsstörung haben, sollten Sie die Einnahme von Omega-3-Fettsäuren zuvor mit dem Arzt abklären. Sprechen Sie auch vor einer Operation mit einem Arzt, ob Sie die Omega-3-Fettsäuren besser absetzen oder die Dosierung reduzieren sollten. Einige Ärzte empfehlen, ein bis zwei Wochen vor der Operation auf Omega-3-haltige Präparate zu verzichten.
Bei plötzlich auftretenden (akuten) Lebererkrankungen, einer akuten Bauchspeicheldrüsen- oder einer Gallenblasenentzündung sollten Omega-3-Fettsäuren nicht eingenommen werden.
B-Vitamine zum Aufbau des Myelins
Wirkweise von B-Vitaminen
B-Vitamine erfüllen zahlreiche Aufgaben. Vitamin B12 und Folsäure sind für die Funktion des Nervensystems unerlässlich. Zusammen mit Vitamin B6 und Vitamin B2 sind sie außerdem an der Entgiftung von Homocystein beteiligt. Homocystein wirkt entzündungsfördernd, schädigt die Zellen des Nervensystems und trägt zur Entstehung von Multipler Sklerose bei. Die Vitamine B2, B6, B12 und Biotin spielen außerdem eine wichtige Rolle beim Aufbau des Myelins. Vitamin B12 hemmt möglicherweise auch entzündungsfördernde Botenstoffe. Biotin und Vitamin B1 können den Energiestoffwechsel verbessern und unter Umständen Erschöpfungssymptome lindern, unter denen viele MS-Patienten leiden.
Bei MS-Patienten kommt es häufig zu einem Mangel an B-Vitaminen, insbesondere an Vitamin B12 und Folsäure. Oft ist bei den Betroffenen auch der Homocysteinspiegel erhöht. Hierdurch kann sich die für Multiple Sklerose typische Entzündung verstärken und der Abbau des Myelins kann sich beschleunigen.
Einzelne hochwertige Studien weisen darauf hin, dass die Einnahme von B-Vitaminen Multiple Sklerose günstig beeinflussen kann. So konnte die Einnahme von Biotin den Behinderungsgrad von jedem zehnten MS-Patienten verringern, wie eine hochwertige Studie zeigt. Für Vitamin B1 gibt es erste Hinweise aus einer Vorstudie, dass sich die chronische Erschöpfung von MS-Patienten lindern lässt. In einer anderen Vorstudie konnte hingegen kein Nutzen nachgewiesen werden. Auch konnte die alleinige Einnahme von Vitamin B2 nichts bewirken, wie eine kleine hochwertige Studie zeigt.
B-Vitamine arbeiten im Stoffwechsel zusammen, weshalb sie auch kombiniert eingenommen werden sollten. Hochwertige Studien müssen nun zeigen, wie sich die Einnahme des Vitamin-B-Komplexes bei Multipler Sklerose auswirkt. Aufgrund der Schutzfunktion für das Nervensystem und ihrer wichtigen Rolle beim Myelin-Aufbau erscheint die Einnahme von B-Vitaminen jedoch vielversprechend. Der Ausgleich eines bestehenden Mangels dürfte sich auf jeden Fall lohnen.
Dosierung und Einnahmeempfehlung von B-Vitaminen
Mikronährstoffexperten empfehlen bei Multipler Sklerose die Einnahme eines Vitaminpräparats mit einer Kombination der B-Vitamine. Sinnvoll sind täglich:
- Vitamin B1: 2 bis 5 Milligramm
- Vitamin B2: 1 bis 5 Milligramm
- Vitamin B6: 2 bis 4 Milligramm
- Vitamin B12: bis 500 Mikrogramm (als Methylcobalamin)
- Folsäure: 200 bis 500 Mikrogramm (als direkt verwertbare 5Methyltetrahydrofolsäure)
- Biotin: 100 Mikrogramm
Für eine bessere Magenverträglichkeit sollten B-Vitamine zusammen mit einer Mahlzeit eingenommen werden.
Homocystein im Labor bestimmen lassen
Ein Mangel an Vitamin B12, Vitamin B6 und Folsäure kann einen erhöhten Homocysteinspiegel begünstigen, der bei Multipler Sklerose vermieden werden sollte. Es ist deshalb ratsam, den Homocysteinwert beim Arzt messen zu lassen. Homocystein wird im Blutplasma bestimmt. Das ist der flüssige Teil des Blutes ohne Blutzellen. Als Normwerte gelten 5 bis 9 Mikromol pro Liter.
B-Vitamine: zu beachten bei Schwangerschaft und Stillzeit sowie Erkrankungen
B-Vitamine sollten in der Schwangerschaft und Stillzeit hoch dosiert nur bei einem nachgewiesenen Mangel und nach Absprache mit dem behandelnden Frauenarzt eingenommen werden.
Diabetiker mit Nierenschaden und Nierenpatienten müssen zwar auf die Versorgung mit B-Vitaminen achten, denn sie gehen bei der Dialyse verloren. Allerdings müssen sie auch besonders umsichtig sein: Vitamin B12 sollten Nierenpatienten nicht in Form von Cyanocobalamin einsetzen, da dieses hoch dosiert vermutlich schädlich ist. Stattdessen empfiehlt sich die Einnahme von Methylcobalamin.
Nach dem Setzen von Gefäßstützen (Stents) und nach einem Herzinfarkt ist die Gabe kombinierter B-Vitamine noch nicht ausreichend erforscht. Möglicherweise wirken B-Vitamine hier negativ. Hohe Dosen Vitamin B12 (60 bis 400 Mikrogramm pro Tag) und Folsäure (800 bis 1.200 Mikrogramm pro Tag) sollten dann vermieden werden.
Energieproduktion: Q10 und L-Carnitin können Müdigkeitserscheinungen lindern
Wirkweise von Coenzym Q10 und L-Carnitin

Coenzym Q10 und L-Carnitin sind für den Energiestoffwechsel in den Mitochondrien unerlässlich. Mitochondrien sind die Kraftwerke der Zellen und versorgen sie mit Energie. Kommt es im Energiestoffwechsel zu Störungen, reagieren gerade Nervenzellen äußerst empfindlich. Zudem entsteht vermehrt oxidativer Stress, der die Nervenzellen und ihre Myelin-Hüllschicht schädigen können. Neben seiner Funktion für den Energiestoffwechsel ist Coenzym Q10 ein starkes Antioxidans mit entzündungshemmenden Eigenschaften, das Nervenzellen vor Schäden schützt.
Experten gehen davon aus, dass eine Fehlfunktion der Mitochondrien bei der Entstehung von Multipler Sklerose eine Rolle spielt. Zudem zeigen Beobachtungsstudien, dass Betroffene häufig an chronischer Erschöpfung und Depressionen leiden, die wiederum oft mit niedrigen Coenzym-Q10-Spiegeln einhergehen. Nehmen MS-Patienten jedoch gezielt Coenzym Q10 ein, können sie davon profitieren: Einer kleinen, aber hochwertigen Studie zufolge lassen sich chronische Erschöpfung und Depressionen so deutlich lindern. Zwei weitere kleine hochwertige Studien kamen zu dem Ergebnis, dass Coenzym Q10 bei MS-Patienten auch die Aktivität antioxidativer Enzyme steigert, den oxidativen Stress verringert und die Konzentration entzündlicher Botenstoffe senken kann.
Die Studienlage für einen Nutzen von L-Carnitin ist weniger klar: MS-Patienten weisen häufig niedrige L-Carnitin-Spiegel im Blut auf. Experten vermuten deshalb einen Zusammenhang zur chronischen Erschöpfung. Jedoch liefert bislang nur eine Vorstudie Hinweise darauf, dass sich die Müdigkeit durch die Einnahme von L-Carnitin lindern lässt. Neue Erkenntnisse bezüglich des Nutzens von L-Carnitin bei MS-Patienten mit chronischer Erschöpfung werden aus noch laufenden Studien erwartet.
Dosierung und Einnahmeempfehlung von Coenzym Q10 und L-Carnitin
Mikronährstoff-Mediziner empfehlen bei Multipler Sklerose pro Tag die Einnahme von 200 bis 500 Milligramm Coenzym Q10. Nehmen Sie Coenzym Q10 unbedingt zu den Mahlzeiten ein, da das Fett aus Lebensmitteln die Aufnahme im Darm verbessert.
Bei L-Carnitin empfiehlt sich eine Dosierung von 2.000 Milligramm als Kapsel. Auch eine Infusion in die Vene ist möglich. Bei Kapseln wird empfohlen, die Gesamtdosis über den Tag zu verteilen. Sinnvoll ist die Einnahme zur Mahlzeit und die Verbindung L-Carnitintartrat: Beides erhöht die Verträglichkeit für den Magen.
Coenzym Q10 und L-Carnitin: zu beachten bei Medikamenteneinnahme und Erkrankungen
Coenzym Q10 kann die Wirkung von Blutgerinnungshemmern wie Warfarin (Coumadin®) herabsetzen. Dies wurde bereits für Dosierungen zwischen 30 und 100 Milligramm Coenzym Q10 beobachtet. Demgegenüber kann L-Carnitin in sehr seltenen Fällen die Wirkung von Blutgerinnungshemmern vom Cumarin-Typ verstärken. Zu diesen Medikamenten zählen Ethylbiscoumacetat (Tromexan®), Phenprocoumon (Marcuphen®, Falithrom®, Marcumar®) und Warfarin (Coumadin®). Deshalb sollte die Einnahme von Coenzym Q10 und L-Carnitin begleitend zu Blutgerinnungshemmern mit dem Arzt abgesprochen werden.
L-Carnitin kann bei Diabetikern die Zuckerwerte verbessern. Wird L-Carnitin gleichzeitig mit blutzuckersenkenden Medikamenten eingenommen, besteht die Gefahr einer Unterzuckerung. Hierzu zählen unter anderem Metformin (Diabesin®, Siofor® und Glucophage®) und Sulfonylharnstoffe (Euglucon®, Semi-Euglucon® oder Maninil®). Eventuell muss die Dosierung der Medikamente angepasst werden. Eine regelmäßige Kontrolle des Blutzuckerspiegels und eine Absprache mit dem Arzt sind empfehlenswert.
Menschen mit Funktionsstörungen der Niere (chronische Niereninsuffizienz) sollten die Einnahme von hoch dosierten L-Carnitin-Präparaten (über 1.000 Milligramm) mit dem Arzt absprechen, da die Langzeiteinnahme in solchen Fällen noch nicht ausreichend untersucht wurde. Auch bei Krebserkrankungen sollte die Einnahme mit dem Arzt abgesprochen werden.
Alpha-Liponsäure wirkt antioxidativ, entzündungshemmend und schützt das Myelin
Wirkweise von Alpha-Liponsäure
Alpha-Liponsäure kann als Antioxidans den oxidativen Stress reduzieren, der bei Multipler Sklerose zur Schädigung des Myelins beiträgt. Auch unterstützt Alpha-Liponsäure die Regeneration anderer Antioxidantien, zum Beispiel Vitamin C und E, und steigert dadurch ihre Wirksamkeit. Darüber hinaus wirkt Alpha-Liponsäure entzündungshemmend: Ergebnisse einer Vorstudie zeigen, dass sie die Bildung bestimmter entzündlicher Botenstoffe unterdrückt. Diese ermöglichen es den Immunzellen normalerweise während eines Schubs, in das Gehirn zu gelangen und eine Entzündung auszulösen.
Ergebnisse einer hochwertigen Studie belegen, dass die Einnahme von Alpha-Liponsäure bei MS-Patienten die Konzentration eines entzündlichen Botenstoffs senken kann. Wie sich dies auf die Nervenentzündung und die Beschwerden auswirkt, muss allerdings noch herausgefunden werden. Eine Übersichtarbeit über mehrere Tierversuche und erste Studien an Menschen liefern aber Hinweise, dass Alpha-Liponsäure die neurologischen Einschränkungen bei Multipler Sklerose verringern könnte. Zwar sind weitere hochwertige Studien erforderlich, um diese Ergebnisse abzusichern, dennoch scheint die Einnahme von Alpha-Liponsäure bei Multipler Sklerose vielversprechend zu sein.
Dosierung und Einnahmeempfehlung von Alpha-Liponsäure
Mikronährstoff-Experten empfehlen bei Multipler Sklerose eine Tagesdosis von 600 bis 1.200 Milligramm Alpha-Liponsäure, aufgeteilt auf zwei Einnahmen am Tag. Es ist ratsam, Alpha-Liponsäure 30 bis 45 Minuten vor den Mahlzeiten einzunehmen, da die Einnahme zu den Mahlzeiten die Bioverfügbarkeit verringern kann. Auch Mineralstoffpräparate (beispielsweise Eisen, Magnesium oder Zink) sollten zeitlich getrennt eingenommen werden.
Tipp
Da die langfristige Einnahme von Alpha-Liponsäure die Aktivität Biotin-abhängiger Enzyme beeinträchtigen kann, sollte zusätzlich 100 bis 500 Mikrogramm Biotin pro Tag eingenommen werden. Hochwertige Präparate enthalten gleichzeitig Biotin.
Alpha-Liponsäure: zu beachten in Schwangerschaft, Stillzeit und bei Diabetes
Schwangere und stillende Frauen sollten Alpha-Liponsäure nur nach Rücksprache mit einem Arzt einnehmen. Große Studien, die die Sicherheit belegen, fehlen noch.
Da Alpha-Liponsäure die blutzuckersenkende Wirkung von Insulin verstärken kann, besteht bei Diabetikern das Risiko einer Unterzuckerung. Zu den betroffenen Medikamentenwirkstoffen gehören zum Beispiel Glibenclamid (zum Beispiel Euglucon®, Glib-rationpharm® und Maninil®), Glimepirid (zum Beispiel Amaryl®, Glimmegama® und Glimipid Aristo®) und Metformin (zum Beispiel Competact®, Diabesin® und Janumet®). Eventuell muss deshalb die Dosis des Insulins durch den Arzt angepasst werden.
Magnesium schützt das Myelin und unterstützt die Muskelentspannung
Wirkweise von Magnesium
Magnesium unterstützt die Muskelentspannung, die bei den meisten MS-Patienten erheblich gestört ist. Doch Magnesium ist nicht nur für die Muskeln wichtig: Viele MS-Patienten nehmen im Vergleich zur gesunden Bevölkerung zu wenig Magnesium zu sich und ein Magnesiummangel führt in den Zellen zu oxidativem Stress, der das Myelin schädigt. Auch die chronische Erschöpfung, unter der viele MS-Patienten leiden, könnte durch einen Magnesiummangel verstärkt werden: Magnesium spielt eine wichtige Rolle bei der Energiegewinnung.
Zwei Vorstudien kamen zu dem Ergebnis, dass eine ausreichende Zufuhr von Magnesium aus der Nahrung Erschöpfungszustände wirksam lindern kann. Eine weitere Vorstudie lieferte zudem Hinweise darauf, dass die Einnahme von Magnesium in Kombination mit Calcium und Vitamin D akuten Verschlechterungen der Multiplen Sklerose vorbeugen könnte. Auch eine Patientin mit starken Muskelverkrampfungen profitierte einem Fallbericht zufolge von einer deutlichen Linderung ihrer Beschwerden und einer verbesserten Beweglichkeit durch Magnesium.
Zwar muss die positive Wirkung von Magnesium bei MS-Patienten noch durch hochwertige Studien bestätigt werden, ein Mangel sollte jedoch in jedem Fall vermieden werden. Besonders bei Muskelverspannungen ist die Einnahme von Magnesium aufgrund seiner entspannenden Wirkung auf die Muskeln einen Versuch wert.
Dosierung und Einnahmeempfehlung von Magnesium
Mikronährstoff-Experten empfehlen pro Tag 150 bis 300 Milligramm Magnesium. Magnesium sollte am besten zur Mahlzeit eingenommen werden: Eiweiße fördern die Aufnahme im Darm. Auch kann es zu Magen- oder Darmbeschwerden kommen, wenn Kapseln auf leeren Magen eingenommen werden. Ab einer Zufuhr von 250 Milligramm Magnesium pro Tag kann es zu harmlosem Durchfall kommen. Dann kann es helfen, die Dosis auf mehrere Portionen aufzuteilen.
Magnesium im Labor bestimmen lassen
Ob ein Magnesiummangel vorliegt, lässt sich durch eine Blutuntersuchung feststellen. Magnesium liegt hauptsächlich in der Zelle vor: Rote Blutzellen enthalten dreimal so viel Magnesium wie das Blutserum (Flüssigkeit des Blutes ohne Blutzellen). Magnesium sollte daher beim Arzt am besten im Vollblut bestimmt werden. Dies ist aussagekräftiger als Magnesium im Serum. Der Normalwert liegt zwischen 1,38 und 1,50 Millimol pro Liter.
Magnesium: zu beachten bei chronischen Nierenerkrankungen und Medikamenteneinnahme
Magnesium kann die Wirkung einiger Medikamente herabsetzen, da es sich mit ihnen verbindet und sie so unwirksam macht. Werden folgende Medikamente eingenommen, sollte ein Einnahmeabstand von mindestens zwei Stunden eingehalten werden:
- Gyrasehemmer: Ciprofloxacin (zum Beispiel Ciloxan®, Ciprobay®), Enoxacin (zum Beispiel Enoxor®), Levofloxacin (zum Beispiel Tavanic®), Moxifloxacin (zum Beispiel Avalox®), Norfloxacin (zum Beispiel Bactracid®, Norfluxx®) und Ofloxacin (zum Beispiel Floxal®, Tarivid®)
- Tetrazykline: Tetracyclin (zum Beispiel Achromycin®, Supramycin®, Tefilin®), Doxycyclin (zum Beispiel Supracyclin®, Vibramycin®), Minocyclin (zum Beispiel Aknosan®, Skinocyclin®)
- Bisphosphonate: Alendronat (zum Beispiel Fosamax®, Tevanate®), Clodronat (zum Beispiel Bonefos®), Etidronat (zum Beispiel Didronel®), Ibandronat (Bondronat®), Pamidronat (Aredia®), Risedronat (Actonel®) und Tiludronat (Skelid®)
Bei chronischen Nierenerkrankungen sollte Magnesium nicht zusätzlich über Mineralstoffpräparate eingenommen werden. Geschwächte Nieren können überschüssiges Magnesium nicht gut ausscheiden. Das Magnesium würde sich daher im Blut anreichern.
Probiotika dämmen Entzündungsreaktionen ein
Wirkweise von Probiotika
Eine ungünstige Zusammensetzung der Darmflora könnte zu Multiple Sklerose beitragen: Versuchstiere mit bestimmten genetischen Eigenschaften erkranken an Multiple Sklerose, wenn sie Darmbakterien von Patienten mit Multipler Sklerose erhalten. Darum wird der Beitrag der Darmflora zu Multiple Sklerose momentan erforscht.
Probiotische Bakterien (Probiotika) fördern nicht nur die Darmgesundheit. Sie beeinflussen auch die Aktivität des Immunsystems, beispielsweise indem sie verhindern, dass bakterielle Giftstoffe aus dem Darm in den Körper gelangen und Entzündungen hervorrufen. Wissenschaftler vermuten, dass solche bakteriellen Giftstoffe auch bei Multipler Sklerose eine Rolle spielen. Probiotika könnten in diesem Fall dazu beitragen, die Entzündungsreaktionen im Gehirn einzudämmen.
Der Einfluss von Probiotika auf Multiple Sklerose wurde bisher in einer kleinen Vorstudie und in einer hochwertigen Studie untersucht. Beide Studien bestätigen den Nutzen von Probiotika. Betroffene profitierten beispielsweise von verbesserten Entzündungswerten und einem verringerten Behinderungsgrad. Es sind zwar weitere Studien erforderlich, um die Wirkung zu bestätigen, dennoch erscheint die Einnahme von Probiotika zurzeit vielversprechend, um die MS-Beschwerden einzudämmen.
Dosierung und Einnahmeempfehlung von Probiotika
Damit genügend Bakterien lebend im Darm ankommen, empfehlen Mikronährstoff-Experten 1 bis 20 Milliarden (1 bis 20 x 109) koloniebildende Einheiten. Sinnvoll sind Probiotika, die eine Mischung verschiedener Bifidobakterien und Laktobazillen enthalten. Damit der gesundheitsfördernde Effekt von Probiotika spürbar wird, müssen diese über einen längeren Zeitraum regelmäßig eingenommen werden.
Idealerweise werden probiotische Bakterien mit Ballaststoffen kombiniert – zum Beispiel mit resistenten Dextrinen. Ballaststoffe dienen den Bakterien als Nahrung und unterstützen ihre Wirkung.
Probiotika: zu beachten bei bestimmten Erkrankungen
Einige probiotische Bakterien bilden möglicherweise Histamin im Darm. Daher kann eine Probiotikaeinnahme bei einer Histaminintoleranz Beschwerden hervorrufen. Dazu gehören: Lactobacillus casei, Lactobacillus delbrueckii ssp. bulgaricus, Lactobacillus reuteri, Lactococcus lactis und Enterococcus faecium.
Probiotika sollten nicht bei jedem eingesetzt werden. Sehr geschwächte Patienten mit unterdrücktem Immunsystem, Personen mit zentralen Venenzugängen (zum Beispiel bei Chemotherapie), Herzklappenerkrankungen oder Kurzdarmsyndrom sollten keine Probiotika bekommen.
Dosierungen auf einen Blick
Empfehlung pro Tag bei Multipler Sklerose | |
|---|---|
Vitamine | |
Vitamin C | 500 Milligramm (mg) |
Vitamin E | bis 50 Milligramm |
Vitamin D | 1.000 bis 2.000 Internationale Einheiten (IE); oder je nach Laborwert |
Vitamin B1 | 2 bis 5 Milligramm |
Vitamin B2 | 1 bis 5 Milligramm |
Vitamin B6 | 2 bis 4 Milligramm |
Vitamin B12 | bis 500 Mikrogramm (µg) (als Methylcobalamin) |
Folsäure | 200 bis 500 Mikrogramm (als 5-Methyltetrahydrofolsäure) |
Biotin | 100 Mikrogramm |
Mineralstoffe | |
Zink | 15 bis 30 Milligramm |
Selen | 100 bis 300 Milligramm |
Magnesium | 150 bis 300 Milligramm |
Fettsäuren | |
Omega-3-Fettsäuren | 2.000 bis 4.000 Milligramm; mit möglichst hohem EPA-Anteil |
Alpha-Liponsäure | 600 bis 1.200 Milligramm |
Sonstige | |
Coenzym Q10 | 200 bis 500 Milligramm |
L-Carnitin | 2.000 Milligramm |
Probiotika mit Bifidobakterien und Laktobazillen | 1 bis 20 Milliarden (1 bis 20 x 109) koloniebildende Einheiten (KBE) |
Sinnvolle Laboruntersuchungen auf einen Blick
Sinnvolle Blutuntersuchungen bei Multipler Sklerose | |
|---|---|
Normalwerte | |
Antioxidativer Status | 1,13 bis 1,57 Millimol pro Liter (mmol/l)* |
Selen | 120 bis 150 Mikrogramm pro Liter (µg/l) |
Vitamin D | 40 bis 60 Nanogramm pro Milliliter (ng/ml) |
Omega-3-Index | 8 Prozent (%) |
Homocystein | 5 bis 9 Mikromol pro Liter (µmol/l) |
Magnesium | 1,38 bis 1,50 Millimol pro Liter |
*Hinweis: Werte und Einheit je nach Labor.
Zusammenfassung
Multiple Sklerose (MS) ist eine neurologische Erkrankung, bei der das Nervensystem durch das eigene Immunsystem geschädigt wird. Sie geht mit Entzündungen und oxidativem Stress einher. Die Behandlung von Multipler Sklerose lässt sich durch die Mikronährstoffmedizin optimal ergänzen. Antioxidantien wie Vitamin E und C, Selen und Zink senken den oxidativen Stress im Zentralnervensystem. Vitamin D wirkt regulierend auf das Immunsystem und trägt zur Kontrolle der Entzündungsreaktion bei. Omega-3-Fettsäuren unterdrücken die Bildung von Botenstoffen, mit deren Hilfe Entzündungszellen in das Gehirn gelangen können. Zudem wirken sie antioxidativ und sind ein wichtiger Bestandteil des Myelins.
B-Vitamine sind wichtig für die Funktion des Nervensystems, wirken entzündungshemmend und senken den Homocysteinspiegel. Homocystein wirkt entzündungsfördernd und trägt vermutlich zur Entstehung von Multipler Sklerose bei. Coenzym Q10 und L-Carnitin verbessern den Energiestoffwechsel der Mitochondrien, wirken oxidativem Stress entgegen und sind entzündungshemmend. Ebenso könnte auch Alpha-Liponsäure die Nerven schützen. Magnesium wird häufig eingesetzt, um verkrampfte Muskeln zu entspannen und die Energieproduktion zu unterstützen. Es kann wie Coenzym Q10 und L-Carnitin chronische Erschöpfungszustände lindern. Probiotika dichten den Darm ab und sorgen für eine gesunde Darmflora. Damit kann das Immunsystem reguliert werden.
Verzeichnis der Studien und Quellen
Adamczyk, B. et al. (2016): New insights into the role of oxidative stress mechanisms in the pathophysiology and treatment of multiple sclerosis. Oxid Med Cell Longev 2016;2016:1973834. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC5088319/, abgerufen am: 15.02.2019.
Berer, K. et al. (2017): Gut microbiota from multiple sclerosis patients enables spontaneous autoimmune encephalomyelitis in mice. https://www.pnas.org/content/114/40/10719, abgerufen am: 15.02.2019.
Birnbaum, G. et al. (2017): High dose biotin as treatment for progressive multiple sclerosis. Mult Scler Relat Disord 2017;18:141-43. https://www.ncbi.nlm.nih.gov/pubmed/29141796, abgerufen am: 15.02.2019.
Bitarafan, S. et al. (2014): Dietary intake of nutrients and its correlation with fatigue in multiple sclerosis patients. Iran J Neurol 2014;13(1):28-32. https://www.ncbi.nlm.nih.gov/pubmed/24800044, abgerufen am: 15.02.2019.
Bredholt, M. et al. (2016): Zinc in multiple sclerosis. A systematic review and Meta-Analysis. ASN Neuro 2016;8(3):1759091416651511. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC4904428/, abgerufen am: 15.02.2019.
Costantini, A. et al. (2013): High dose thiamine improves fatigue in multiple sclerosis. BMJ Case Rep 2013;2013:bcr2013009144. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC3736110/, abgerufen am: 15.02.2019.
Dardiotis, E. et al. (2017): Vitamin B12, folate, and homocysteine levels in multiple sclerosis: a meta-analysis. Mult Scler Relat Disord 2017;17:190-7. https://www.ncbi.nlm.nih.gov/pubmed/29055456, abgerufen am: 15.02.2019.
Deutsche Gesellschaft für Neurologie (DGN) (2014): S2e-Leitlinie Diagnose und Therapie der Multiplen Sklerose. https://www.awmf.org/uploads/tx_szleitlinien/030-050l_S2e_Multiple_Sklerose_Diagnostik_Therapie_2014-08_abgelaufen.pdf, abgerufen am: 15.02.2019.
Deutsche Gesellschaft für Neurologie (DGN) (2018): Update Multiple Sklerose: Wie Umweltfaktoren und Darmbakterien die Entzündung befeuern. https://www.dgn.org/presse/pressemitteilungen/56-pressemitteilung-2018/3688-update-multiple-sklerose-wie-umweltfaktoren-und-darmbakterien-die-entzuendung-befeuern, abgerufen am: 15.02.2019.
Dietrich, M. et al. (2018): Early alpha-lipoic acid therapy protects from degeneration of the inner retinal layers and vision loss in an experimental autoimmune encephalomyelitis-optic neuritis model. J Neuroinflammation 2018;15:71. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC5840773/, abgerufen am: 15.02.2019.
Fitzgerald, K.C. et al. (2015): Association of vitamin D levels with multiple sclerosis activity and progression in patients receiving interferon beta-1b. JAMA Neurol 2015;72(12):1458-65. https://www.ncbi.nlm.nih.gov/pubmed/26458124, abgerufen am: 15.02.2019.
Gallai, V. et al. (1995): Cytokine secretion and eicosanoid production in the peripheral blood mononuclear cells of MS patients undergoing dietary supplementation with n-3 polyunsaturated fatty acids. J Neuroimmunol 1995;56(2):143-53. https://www.ncbi.nlm.nih.gov/pubmed/7860710, abgerufen am: 15.02.2019.
Ghareghani, M. et al. (2018): Latitude, vitamin D, melatonin and gut microbiota act in concert to initiate multiple sclerosis: a new mechanistic pathway. Front Immunol (2018);9:2484. https://www.ncbi.nlm.nih.gov/pubmed/30459766, abgerufen am: 15.02.2019.
Goldberg, P. et al. (1986): Multiple sclerosis: decreased relapse rate through dietary supplementation with calcium, magnesium and vitamin D. Med Hypotheses 1986;21(2):193-200. https://www.ncbi.nlm.nih.gov/pubmed/3537648, abgerufen am: 15.02.2019.
Gröber, U. (2011): Mikronährstoffe. Metabolic Tuning – Prävention – Therapie. 3. Aufl. Wissenschaftliche Verlagsgesellschaft mbH Stuttgart.
Gröber, U. (2014): Arzneimittel und Mikronährstoffe – Medikationsorientierte Supplementierung. 3. Aufl. Wissenschaftliche Verlagsgesellschaft Stuttgart.
Guan, J.Z. et al. (20018): Vitamin E administration erases an enhanced oxidation in multiple sclerosis. Can J Physiol Pharmacol 2018;96(11):1181-83. https://www.ncbi.nlm.nih.gov/pubmed/30092167, abgerufen am: 15.02.2019.
Heidker, R.M. et al. (2016): Intersections of pathways involving biotin and iron relative to therapeutic mechanisms for progressive multiple sclerosis. Discov Med 2016;22(123):381-387. https://www.ncbi.nlm.nih.gov/pubmed/28147220, abgerufen am: 15.02.2019.
Hollis, B.W. et al. (2013): The role of the parent compound vitamin D with respect to metabolism and function: why clinical dose intervals affect clinical outcomes. J Clin Endocrinol Metab 2013;98(12):4619-28. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC3849670/, abgerufen am: 15.02.2019.
Jagannath, VA. et al. (2018): Vitamin D for the management of multiple sclerosis. Cochrane Database of Systematic Reviews 2018, Issue 9. Art. https://www.cochranelibrary.com/cdsr/doi/10.1002/14651858.CD008422.pub3/full, abgerufen am: 06.03.2019.
Janardhan, V. et al. (2002): Quality of life in patients with multiple sclerosis: the impact of fatigue and depression. J Neurol Sci 2002;205(1):51-8. https://www.ncbi.nlm.nih.gov/pubmed/12409184, abgerufen am: 15.02.2019.
Jelinek, G.A. et al. (2013): Association of fish consumption and Ω3 supplementation with quality of life, disability and disease activity in an international cohort of people with multiple sclerosis. Int J Neurosci 2013;123(11):792-800. https://www.ncbi.nlm.nih.gov/pubmed/23713615, abgerufen am: 15.02.2019.
Johnson, S. (2000): The possible role of gradual accumulation of copper, calcium, lead and iron and gradual depletion of zinc, magnesium, selenium, vitamins B2, B6, D and E and essential fatty acids in multiple sclerosis. Med Hypotheses 2000;55(3):239-41. https://www.ncbi.nlm.nih.gov/pubmed/10985916, abgerufen am: 15.02.2019.
Khalili, M. et al. (2014): Does lipoic acid consumption affect the cytokine profile in multiple sclerosis patients: a double-blind, placebo-controlled, randomized clinical trial. Neuroimmunomodulation 2014;21(6):291-6. https://www.ncbi.nlm.nih.gov/pubmed/24821457, abgerufen am: 15.02.2019.
Khalili, M. et al. (2014): Effect of lipoic acid consumption on oxidative stress among multiple sclerosis patients: a randomized controlled clinical trial. Nutr Neurosci 2014;17(1):16-20. https://www.ncbi.nlm.nih.gov/pubmed/23485514, abgerufen am: 15.02.2019.
Khosravi-Largani, M. et al. (2018): A review on potential roles of vitamins in incidence, progression, and improvement of multiple sclerosis. eNeurological Sci 2018;10:37-44. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC5934114/, abgerufen am: 15.02.2019.
Kocot, J. et al. (2017): Does Vitamin C influence neurodegenerative diseases and psychiatric disorders? Nutrientes 2017;9(7):659. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC5537779/, abgerufen am: 15.02.2019.
Kong, J. et al. (2008): Novel role of the vitamin D receptor in maintaining the integrity of the intestinal mucosal barrier. Am J Physiol Gastrointest Liver Physiol. 2008 Jan;294(1):G208-16. https://www.ncbi.nlm.nih.gov/pubmed?Db=pubmed&Cmd=ShowDetailView&TermToSearch=17962355, abgerufen am: 06.03.2019.
Kouchaki, E. et al. (2018): High-dose ω-3 fatty acid plus Vitamin D3 supplementation affects clinical symptoms and metabolic status of patients with multiple sclerosis: a randomized controlled trial. J Nutr 2018;148(8):1380-86. https://www.ncbi.nlm.nih.gov/pubmed/29982544, abgerufen am: 15.02.2019.
Lassmann, H. et al. (2011): The molecular basis of neurodegeneration in multiple sclerosis. FEBS Lett 2011;585(23):3715-23. https://www.ncbi.nlm.nih.gov/pubmed/21854776, abgerufen am: 15.02.2019.
Lebrun, C. et al. (2006): Levocarnitine administration in multiple sclerosis patients with immunosuppressive therapy-induced fatigue. Mult Scler 2006;12(3):321-4. https://www.ncbi.nlm.nih.gov/pubmed/16764345, abgerufen am: 15.02.2019.
Ledinek, A.H. et al. (2013): Evaluating the effects of amantadin, modafinil and acetyl-L-carnitine on fatigue in multiple sclerosis – results of a pilot randomized, blind study. Clin Neurol Neurosurg 2013;115(S1):86-9. https://www.ncbi.nlm.nih.gov/pubmed/24321164, abgerufen am: 15.02.2019.
Liu, Y. et al. (2018): Probiotics in autoimmune and inflammatory disorders. Nutrients 2018;10(10):1537. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC6213508/, abgerufen am: 15.02.2019.
Mahad, D. et al. (2008): Mitochondria and disease progression in multiple sclerosis. Neuropathol Appl Neurobiol 2008;34(6):577-89. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC2981078/, abgerufen am: 15.02.2019.
Mähler, A. et al. (2015): Metabolic response to epigallocatechin-3-gallate in relapsing-remitting multiple sclerosis: a randomized clinical trial. Am J Clin Nutr 2015;101(3):487-98. https://www.ncbi.nlm.nih.gov/pubmed/25733633, abgerufen am: 15.02.2019.
Mai, J. et al. (1990): High dose antioxidant supplementation to MS patients. Effects on glutathione peroxidase, clinical safety, and absorption of selenium. Biol Trace Elem 1990;24(2):109-17. https://www.ncbi.nlm.nih.gov/pubmed/1702664, abgerufen am: 15.02.2019.
McLaughlin, L. et al. (2018): Vitamin D for the treatment of multiple sclerosis: a meta-analysis. J Neurol 2018;265(12):2893-2905. https://www.ncbi.nlm.nih.gov/pubmed/30284038, abgerufen am: 15.02.2019.
Monks - Ärzte im Netz GmbH (2018): Multiple Sklerose. https://www.neurologen-und-psychiater-im-netz.org/neurologie/erkrankungen/multiple-sklerose-ms/was-ist-multiple-sklerose-ms/, abgerufen am: 15.02.2019.
Naghashpour, M. et al. (2013): Riboflavin supplementation to patients with multiple sclerosis does not improve disability status nor is riboflavin supplementation correlated to homocysteine. Int J Vitam Nutr Res 2013;83(5):281-90. https://www.ncbi.nlm.nih.gov/pubmed/25305223, abgerufen am: 15.02.2019.
Neergheen, V. et al. (2017): Coenzyme Q10 in the treatment of mitochondrial disease. JIEMS 2017;5:1-8. https://pdfs.semanticscholar.org/fe64/6f7790e1beb346019a9219c3a5ffd99d1047.pdf, abgerufen am: 15.02.2019.
Nemazannikova, N. et al. (20018): Is there a link between vitamin B and multiple sclerosis? Med Chem 2018;14(2):170-80. https://www.ncbi.nlm.nih.gov/pubmed/28875857, abgerufen am: 15.02.2019.
Nielsen, N.M. et al. (2017): Neonatal vitamin D stats and risk of multiple sclerosis: a population-based case-control study. Neurology 2017;88(1):44-51. https://www.ncbi.nlm.nih.gov/pubmed/27903815, abgerufen am: 15.02.2019.
Oliveira, S.R. et al. (2017): Vitamin d deficiency is associated with disability and disease progression in multiple sclerosis patients independent of oxidative and nitrosative stress. J Neurol Sci 2017;381:213-19. https://www.ncbi.nlm.nih.gov/pubmed/28991684, abgerufen am: 15.02.2019.
Pantzaris, M.C. et al. (2013): A novel oral nutraceutical formula of omega-3 and omega-6 fatty acids with vitamins (PLP10) in relapsing remitting multiple sclerosis: a randomised, double-blind, placebo-controlled proof-of-concept clinical trial. BMJ Open 2013;3(4):e002170. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC3641495/, abgerufen am: 15.02.2019.
Pierrot-Deseilligny, C. et al. (2017): Vitamin D and multiple sclerosis: an update. Mult Scler Relat Disord 2017;14:35-45. https://www.ncbi.nlm.nih.gov/pubmed/28619429, abgerufen am: 15.02.2019.
Planas, R. et al. (2018): GDP-L-Fucose synthase is a CD4+ T cell-specific autoantigen in DRB3*02:02 patients with multiple sclerosis. Sci Transl Med 10(462):pii:eaat4301. https://www.ncbi.nlm.nih.gov/pubmed/30305453, abgerufen am: 15.02.2019.
Plemel, J.R. et al. (2015): Over-the-counter anti-oxidant therapies for use in multiple sclerosis: a systematic review. Mult Scler 2015;21(12):1485-95. https://www.ncbi.nlm.nih.gov/pubmed/26286700, abgerufen am: 15.02.2019.
Plioplys, A.V. et al. (1997): Amantadine and L-carnitine treatment of chronic fatigue syndrome. Neuropsychobiology 1997;35(1):16-23. https://www.ncbi.nlm.nih.gov/pubmed/9018019, abgerufen am: 15.02.2019.
Pommerich, U. et al. (2018): Is there an effect of dietary intake on MS-related fatigue? - A systematic literature review. Mult Scler Relat Disord. 2018 Oct;25:282-291. https://www.ncbi.nlm.nih.gov/pubmed/30170268, abgerufen am: 06.03.2019.
Ramirez-Ramirez, V. et al. (2013): Efficacy of fish oil on serum of TNF α, IL β, and IL-6 oxidative stress markers in multiple sclerosis treated with interferon beta-1b. Oxid Med Cell Longev 2013;2013:709493. https://www.ncbi.nlm.nih.gov/pubmed/23861993, abgerufen am: 15.02.2019.
Ramsaransing, G.S. et al. (2009): Dietary patterns in clinical subtypes of multiple sclerosis: an exploratory study. Nutr J 2009;8:36. https://www.ncbi.nlm.nih.gov/pubmed/19664270, abgerufen am: 15.02.2019.
Rossier, P. et al. (2000): The effect of magnesium oral therapy on spasticity in a patient with multiple sclerosis. Eur J Neurol 2000;7(6):741-4. https://www.ncbi.nlm.nih.gov/pubmed/11136367, abgerufen am: 15.02.2019.
Sanoobar, M. et al. (2013): Coenzyme Q10 supplementation reduces oxidative stress and increases antioxidant enzyme activity in patients with relapsing-remitting multiple sclerosis. Int J Neurosci 2013;123(11):776-82. https://www.ncbi.nlm.nih.gov/pubmed/23659338, abgerufen am: 15.02.2019.
Sanoobar, M. et al. (2015): Coenzyme Q10 supplementation ameliorates inflammatory markers in patients with multiple sclerosis: a double blind, placebo, controlled randomized clinical trial. Nutr Neurosci 2015;18(4):169-76. https://www.ncbi.nlm.nih.gov/pubmed/24621064, abgerufen am: 15.02.2019.
Sanoobar, M. et al. (2016): Coenzyme Q10 as a treatment for fatigue and depression in multiple sclerosis patients: a double blind randomized clinical trial. Nutr Neurosci 2016;19(3):138-43. https://www.ncbi.nlm.nih.gov/pubmed/25603363, abgerufen am: 15.02.2019.
Seifar, F. et al. (2017): α-Lipoic acid, functional fatty acid, as a novel therapeutic alternative for central nervous system diseases: a review. Nutr Neurosci 2017:1-11. https://www.ncbi.nlm.nih.gov/pubmed/29185388, abgerufen am: 15.02.2019.
Shinto, L. et al. (2009): Omega-3 fatty acid supplementation decreases matrix metalloproteinase-9 production in relapsing-remitting multiple sclerosis. Prostaglandins Leukot Essent Fatty Acids 2009;80(2-3):131-6. https://www.ncbi.nlm.nih.gov/pubmed/19171471, abgerufen am: 15.02.2019.
Sintzel, M.B. et al. (2018): Vitamin D and multiple sclerosis: a comprehensive review. Neurol Ther 2018;7(1):59-85. https://www.ncbi.nlm.nih.gov/pubmed/29243029, abgerufen am: 15.02.2019.
Soleimani, M. et al. (2014): Effects of Coenzyme Q10 on the ratio of TH1/TH2 in experimental autoimmune encephalomyelitis model of multiple sclerosis in C57bl/6. Iran Biomed J 2014;18(4):203-11. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC4225059/, abgerufen am: 15.02.2019.
Su, K. et al. (2013): Mitochondrial dysfunction and neurodegeneration in multiple sclerosis. Front Physiol 2013;4:169. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC3722885/, abgerufen am: 15.02.2019.
Tankou, S.K. et al. (2018): A probiotic modulates the microbiome and immunity in multiple sclerosis. Ann Neurol 2018;83(6):1147-61. https://www.ncbi.nlm.nih.gov/pubmed/29679417, abgerufen am: 15.02.2019.
Tejani, A.M. et al. (2012): Carnitine for fatigue in multiple sclerosis. Cochrane Database Syst Rev 2012;5:CD007280. https://www.ncbi.nlm.nih.gov/pubmed/22592719, abgerufen am: 15.02.2019.
Toghianifar, N. et al. (2015): Effect of high dose vitamin D intake on interleukin-17 levels in multiple sclerosis: a randomized, double-blind, placebo-controlled clinical trial. J Neuroimmunol 2015;285:125-8. https://www.ncbi.nlm.nih.gov/pubmed/26198928, abgerufen am: 15.02.2019.
Torkildsen, O. et al. (2012): ω-3 fatty acid treatment in multiple sclerosis (OFAMS Study): a randomized, double-blind, placebo-controlled trial. Arch Neurol 2012;69(8):1044-51. https://www.ncbi.nlm.nih.gov/pubmed/22507886, abgerufen am: 15.02.2019.
Tourbah, A. et al. (2016): MD1003 (high dose biotin) for the treatment of progressive multiple sclerosis: a randomised, double-blind, placebo-controlled study. Mult Scler 2016;22(13):1719-31. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC5098693/, abgerufen am: 15.02.2019.
Wade, D.T. et al. (2002): A randomised placebo controlled exploratory study of vitamin B-12, lofepramine, and L-phenylalanine (the „Cari Loder regime) in the treatment of multiple sclerosis. J Neurol Neurosurg Psychiatry 2002; 73(3):246-9. https://www.ncbi.nlm.nih.gov/pubmed/12185153, abgerufen am: 15.02.2019.
Yadav, V. et al. (2005): Lipoic acid in multiple sclerosis: a pilot study. Mult Scler 2005;11(2):159-65. https://www.ncbi.nlm.nih.gov/pubmed/15794388, abgerufen am: 15.02.2019.
Yadav, V. et al. (2010): Complementary and alternative medicine for the treatment of multiple sclerosis. Expert Rev Clin Immunol 2010;6(3):381-95. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC2901236/, abgerufen am: 15.02.2019.
Yang, T.T. et al. (2017): Pharmacological treatments for fatigue in patients with multiple sclerosis: a systematic review and meta-analysis. J Neurol Sci 2017;380:256-61. https://www.ncbi.nlm.nih.gov/pubmed/28870581, abgerufen am: 15.02.2019.
Zheng, C. et al. (2018): The efficacy of vitamin D in multiple sclerosis: a meta-analysis. Mult Scler Relat Disord 2018;23:56-61. https://www.ncbi.nlm.nih.gov/pubmed/29778041, abgerufen am: 15.02.2019.



