Bei der Koronaren Herzkrankheit (KHK) kommt es infolge einer Verengung der Herzkranzgefäße zu einer Minderdurchblutung des Herzmuskels. Dadurch steigt das Risiko für Herzinfarkt und Schlaganfall. Bestimmte Vitamine und andere Nährstoffe sind wichtig für die Funktionsfähigkeit der Herzkranzgefäße und können das Fortschreiten der Erkrankung bremsen. Erfahren Sie, welche das sind und wie Sie diese im Rahmen der Mikronährstoffmedizin am besten einsetzen.
Ursachen und Symptome
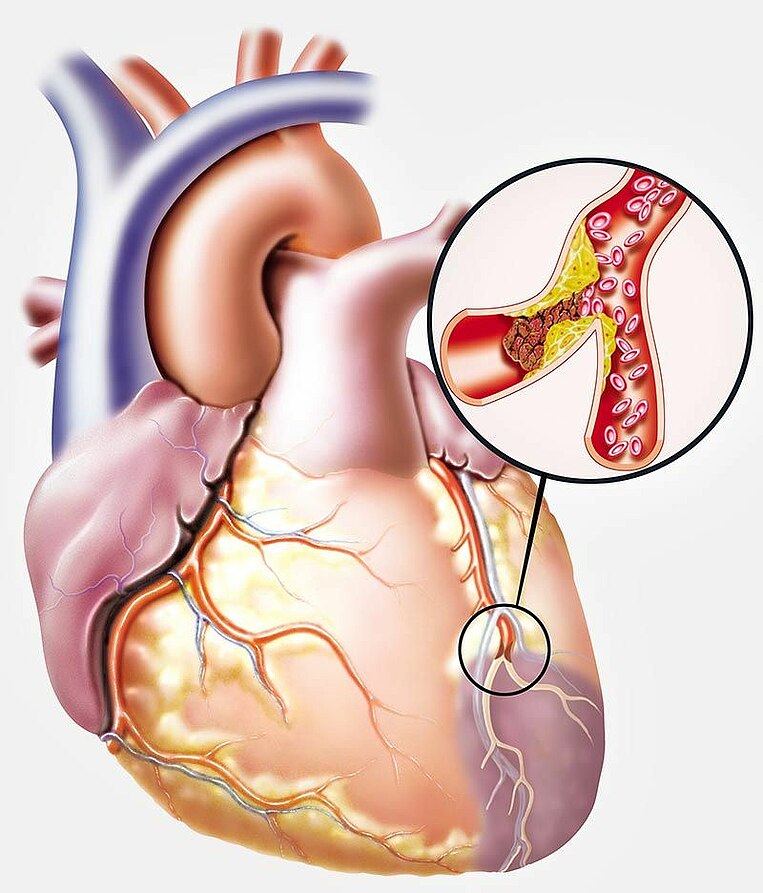
Die koronare Herzkrankheit (KHK) ist eine Erkrankung der Herzkranzgefäße (Koronararterien). Hierbei sind die Herzkranzgefäße infolge einer Atherosklerose (auch: Arteriosklerose) krankhaft verengt und verhärtet. Das behindert den Blutfluss. Es kommt zu einer unzureichenden Versorgung des Herzmuskels mit sauerstoffreichem Blut (Koronarinsuffizienz).
Info
Die koronare Herzerkrankung ist neben Bluthochdruck eine der häufigsten Ursachen für eine Herzschwäche. Die Herzschwäche ist meistens auf bestimmte Herzregionen beschränkt, je nachdem, welche Herzkranzgefäße betroffen sind. Mehr zum Thema Herzschwäche und deren Behandlung erfahren Sie hier.
Ursachen: Wichtige Risikofaktoren für die Entwicklung einer koronaren Herzkrankheit sind neben einer ungesunden Ernährung, Bewegungsmangel, Übergewicht und Bluthochdruck, erhöhte Cholesterin, Triglycerid- und Homocysteinwerte. Auch Stoffwechselkrankheiten wie Diabetes erhöhen das Risiko.
Symptome: Das häufigste Anzeichen für eine koronare Herzkrankheit ist ein plötzlich auftretender Schmerz in der Herzgegend und ein Engegefühl im Brustkorb. Dies nennt man Angina pectoris oder Brustenge. Die Beschwerden können auch in andere Körperteile wie Arm oder Unterkiefer ausstrahlen.
Zu Beginn der koronaren Herzkrankheit treten die Symptome meistens nur bei körperlicher Anstrengung oder Stress auf und verschwinden innerhalb weniger Minuten wieder. Diese Form der Angina pectoris wird stabile Angina pectoris genannt. Später kann es auch bei geringer Belastung zu Beschwerden kommen.
Nehmen die Beschwerden in Ruhe plötzlich zu oder ändern sich die Symptome, spricht man von einer instabilen Angina pectoris. Dann besteht unter Umständen ein Herzinfarkt: Ein Herzkranzgefäß ist dabei so stark verengt, dass kein Blut mehr fließt. So kann der Herzmuskel nicht mehr mit Sauerstoff versorgt werden und er pumpt nicht mehr ausreichend. Betroffene leiden typischerweise unter einem Engegefühl im Brustkorb, Atemnot oder linksseitigen Brustschmerzen. Dann muss sehr schnell gehandelt werden, weil sonst der Herzmuskel geschädigt wird.
Info
Ein wichtiges Diagnoseverfahren bei der KHK ist das Elektrokardiogramm (EKG). Das EKG misst die Tätigkeit des Herzens und gibt Auskunft über dessen Rhythmus. Man unterscheidet zwischen einem EKG in Ruhe und unter Belastung. Bei Verdacht auf einen Herzinfarkt wird ein EKG in Ruhe empfohlen: Die Herztätigkeit wird dabei im Liegen aufgezeichnet. Auch mit Ultraschallverfahren kann der Blutfluss im Herz verfolgt werden.
Ziele der Behandlung
Wie wird eine koronare Herzkrankheit (KHK) klassisch behandelt?
Wichtig bei einer koronaren Herzkrankheit sind eine gesunde Ernährung, Abbau von Übergewicht, regelmäßige Bewegung und Verzicht auf Rauchen.
Patienten werden meistens mit Medikamenten behandelt. Ziel der medikamentösen Therapie ist es, die Schädigung der Herzkranzgefäße aufzuhalten und weitere Anfälle und Komplikationen zu verhindern. Die wichtigsten Medikamente bei koronarer Herzkrankheit sind:
- Betablocker wie Bisoprolol (Bisohexal®) oder Metoprolol (Lopresor®) und ACE-Hemmer. Sie bewirken einen verlangsamten Herzschlag oder einen niedrigeren Blutdruck und entlasten somit das Herz-Kreislauf-System.
- Blutverdünner (Thrombozytenaggregationshemmer) wie Acetylsalicylsäure (Aspirin®) und Clopidogrel (Plavix®). Sie sollen das Risiko für Thrombosen und Herzinfarkte reduzieren.
- Statine wie Atorvastatin (Sortis®) zählen zu den blutfettsenkenden Medikamenten und vermindern die Arteriosklerosegefahr.
- Nitrate wie Isosorbidmononitrat (Mono Mack®) haben eine rasche gefäßerweiternde Wirkung und werden bei akuten Herzanfällen eingesetzt.
Nehmen trotz medikamentöser Behandlung die Beschwerden zu, erfolgt in der Regel eine Herzkatheter-Untersuchung. Stellt der Arzt hierbei eine starke Gefäßverengung fest, wird meist die Implantation einer Gefäßstütze (Stent) oder eine Bypass-Operation erforderlich.
Ziele der Mikronährstoffmedizin
Da manche Mikronährstoffe die Gefäßgesundheit direkt positiv beeinflussen, können sie eine alternative oder ergänzende Therapie zur herkömmlichen KHK-Behandlung sein. Mit bestimmten Mikronährstoffen ist es möglich, die Atherosklerose ursächlich zu behandeln und ihr Fortschreiten zu verhindern. Außerdem helfen sie, Risikofaktoren der koronaren Herzkrankheit zu vermeiden beziehungsweise zu behandeln.
Insbesondere senken Sie
- erhöhte Cholesterinspiegel,
- erhöhte Homocysteinspiegel sowie
- den Bluthochdruck.
Behandlung mit Mikronährstoffen
Omega-3-Fettsäuren beugen einer koronaren Herzkrankheit vor
Wirkweise von Omega-3-Fettsäuren
Die Omega-3-Fettsäuren Eicosapentaensäure (EPA) und Docosahexaensäure (DHA) wirken Entzündungsreaktionen in den Gefäßen entgegen, senken erhöhte Blutfette und tragen über die blutgefäßerweiternde Wirkung zur Linderung von Bluthochdruck bei.
Vorbeugung bei Risikofaktoren: Wie eine Übersichtsarbeit zeigt, kann die Einnahme von Omega-3-Fettsäuren die Wahrscheinlichkeit einer koronaren Herzerkrankung bei Menschen mit erhöhtem Risiko wie hohen Blutfettwerten senken.
Vorbeugung bei Herzerkrankung: Eine andere Übersichtsarbeit mit mehr als 39.000 Patienten ergab, dass EPA und DHA bei vorhandener Herzerkrankung oder nach einem überstandenen Herzinfarkt Komplikationen vorbeugen. Die Teilnehmer hatten mindestens ein Jahr lang durchschnittlich insgesamt 1.800 Milligramm DHA und EPA pro Tag eingenommen.
Vorbeugung von Folgeerkrankungen: Wenn die Blutversorgung durch die koronare Herzerkrankung beeinträchtigt wird, können Organe darunter leiden, zum Beispiel auch das Gehirn. In einer hochwertigen Studie wurde die Denkleistung besser, wenn die Teilnehmer für 30 Monate mit Omega-3-Fettsäuren (als Ethylester) behandelt wurden.
Dosierung und Einnahmeempfehlung von Omega-3-Fettsäuren
Empfehlenswert sind 1.500 bis 2.500 Milligramm Omega-3-Fettsäuren pro Tag mit einem möglichst hohen Anteil an EPA (über 800 Milligramm). EPA wirkt am stärksten entzündungshemmend. Omega-3-Fettsäuren nimmt man am besten zu den Mahlzeiten ein. Präparate, bei denen die Omega-3-Fettsäuren in ihrer natürlichen Bindungsform als Triglyceride vorliegen, werden vom menschlichen Körper am besten aufgenommen.
Bei Herzerkrankungen können vermehrt Herzrhythmusstörungen auftreten. In einigen Fällen könnten sie bei Dosierungen über 1.000 Milligramm häufiger werden. Daher sollte bei Herzrhythmusstörungen ein Arzt gefragt werden. Er kann das Risiko abwägen und begleitend die Versorgung (Omega-3-Index) kontrollieren.

Tipp
Fische zählen zu den wichtigsten Nahrungsquellen für Omega-3-Fettsäuren. Vegetarier und Veganer können auf fischfreie Präparate zurückgreifen: Diese enthalten die Omega-3-Fettsäure DHA aus Algen.
Omega-3-Fettsäuren: Laboruntersuchungen
DHA und EPA lagern sich in den roten Blutkörperchen ein und optimieren die Fließeigenschaften des Blutes. Bei einer koronaren Herzkrankheit empfiehlt es sich daher, den Omega-3-Index bestimmen zu lassen: Er untersucht den prozentualen Anteil der Omega-3-Fettsäuren in den roten Blutkörperchen. Werte von 5 bis 8 Prozent gelten als normal, darunter liegt eine Unterversorgung vor. Bei Herz-Kreislauf-Erkrankungen sollte der Wert höher liegen und 8 bis 11 Prozent betragen.
Omega-3-Fettsäuren: zu beachten bei Erkrankungen und Medikamenteneinnahme
Menschen mit einer akuten Leber-, Gallen- oder Bauchspeicheldrüsenentzündung sollten keine Omega-3-Fettsäuren einnehmen.
Möglicherweise senken Omega-3-Fettsäuren den Blutzucker. Diabetiker, die Medikamente einnehmen, sollten ihre Blutzuckerwerte zu Beginn der Einnahme häufiger kontrollieren, um eine Unterzuckerung zu vermeiden. Eventuell ist eine Anpassung der Medikamente nötig. Beispiele sind Metformin (wie Diabesin®, Glucophage®) und Sulfonylharnstoffe (wie Euglucon®, Maninil®).
Hoch dosierte Omega-3-Fettsäuren könnten die Blutungsneigung erhöhen. Daher sollten Personen mit Blutgerinnungsstörungen auf die Einnahme verzichten. Vor Operationen sollte mit einem Arzt gesprochen werden: In einer ersten Studie stieg das Blutungsrisiko nicht (2.000 Milligramm). Bisher gibt es jedoch nur wenige Daten.
Personen, die blutverdünnende Arzneimittel nehmen, sollten die Einnahme von über 1.000 Milligramm Omega-3-Fettsäuren pro Tag mit dem Arzt besprechen. Dieser kann die Gerinnungswerte kontrollieren. Dazu zählen Cumarin-Derivate (wie Marcumar® und Coumadin®), Acetylsalicylsäure (ASS, Aspirin®), Heparin (Clexane®) sowie neue orale Antikoagulanzien etwa Apixaban (Eliquis®), Dabigatran (Pradaxa®), Edoxaban (Lixiana®) und Rivaroxaban (Xarelto®).
Arginin verbessert die Funktion der Gefäßzellen
Wirkweise von L-Arginin
Die Aminosäure L-Arginin ist die Vorstufe des Botenstoffs Stickstoffmonoxid (NO). Er wird von der Gefäßinnenwand, den Endothelzellen, aus L-Arginin gebildet. NO steuert die Eng- und Weitstellung der Gefäße und damit den Blutdruck.
Bei einer koronaren Herzkrankheit verliert die Gefäßwand die Fähigkeit, NO zu produzieren. L-Arginin kann diesem Prozess entgegenwirken. Eine Übersichtsarbeit hochwertiger Studien ergab, dass die Gabe von L-Arginin die Flexibilität der Gefäßwand verbessert und erhöhten Blutdruck senkt.
Die Ergebnisse aus der Praxis sind häufig nicht eindeutig. Grund dafür könnte sein, dass bei einer koronaren Herzerkrankung manchmal das körpereigene L-Arginin nicht richtig wirkt, weil eine ganz ähnliche Verbindung ansteigt: das asymmetrische Dimethylarginin (ADMA). Nach Beobachtungen sind hohe Werte an ADMA ein Anzeichen für einen ungünstigen Verlauf. Risikofaktoren hierfür sind hohe Cholesterinwerte sowie Herzschädigungen (Herzinfarkt, Herzhypertrophie, Arteriosklerose und koronare Herzkrankheiten). Daher muss das Verhältnis von Arginin zu Dimethylarginin wieder ins Gleichgewicht gebracht werden. In Tierversuchen waren hierbei Antioxidantien erfolgreich, zum Beispiel Resveratrol, Melatonin, Vitamin E und Grüntee-EGCG.
L-Arginin: Dosierung und Zufuhrempfehlung
Bei einer koronaren Herzkrankheit sind 1.5000 bis 3.000 Milligramm Arginin pro Tag empfehlenswert. Manchmal raten Mikronährstoff-Experten für einige Wochen auch zu einer Dosis von bis zu 6.000 Milligramm – zum Beispiel, wenn es darum geht, akut den Blutdruck zu senken.
Die Einnahme sollte möglichst zwischen den Mahlzeiten erfolgen und die Tagesdosis über den Tag verteilt werden. So wird L-Arginin am besten vom Körper verwertet, da es nicht mit anderen Aminosäuren aus Lebensmitteln um die Aufnahme im Darm konkurrieren muss. L-Arginin wurde in Studien für ein bis sechs Monate eingesetzt. Möglicherweise lässt die Wirkung mit der Zeit nach.
Bei einer instabilen koronaren Herzkrankheit (wie einem akuten Herzinfarkt oder Bypassoperation) sowie schwerer Arteriosklerose sollte unbedingt ein Arzt entscheiden, ob oder wie lange L-Arginin eingenommen werden kann. Dabei sollte auch der oxidative Stress bestimmt werden.
Tipp
Zu viel L-Arginin kann zu oxidativem Stress führen. Daher ist es wichtig, begleitend auf eine ausreichende Antioxidantien-Zufuhr zu achten und den oxidativen Stress im Blut überwachen zu lassen. Wichtige Antioxidantien sind unter anderem Vitamin C und E.
Weiterhin unterstützen B-Vitamine wie B2 und B6 die Wirksamkeit von L-Arginin: Der Körper benötigt sie, um den Botenstoff Stickstoffmonoxid herzustellen. Daneben braucht man B-Vitamine für den Homocystein-Abbau. Homocystein kann die Aufnahme von Arginin in die Zellen hemmen, sodass es nicht wirksam werden kann.
Der L-Arginin-Vorläufer Citrullin verlängert darüber hinaus die Wirkung.
Bei empfindlichen Menschen kann es bei Einnahme auf nüchternem Magen zu Schmerzen und Übelkeit kommen. Betroffene Personen sollten daher L-Arginin zusammen mit einer kleinen Mahlzeit einnehmen, um diese Beschwerden zu vermeiden. Diese sollte nur wenig andere Eiweiße enthalten (dafür aber Obst und Gemüse).
L-Arginin und Dimethylarginin im Labor bestimmen
Bei einer koronaren Herzkrankheit kann es sinnvoll sein, die Blutwerte an L-Arginin bestimmen zu lassen. Werte zwischen 100 und 300 Mikromol pro Liter führten in Studien zu einer guten Entspannung der Blutgefäße.
Zudem sollte das asymmetrische Dimethylarginin (ADMA) gemessen werden. Dieser Stoff entscheidet darüber, ob Arginin gut wirken kann. Der Normwert für ADMA sollte unter 0,7 Mikromol pro Liter Blutplasma liegen, ADMA und L-Arginin sollten im Verhältnis 50:1 bis 100:1 vorliegen.
L-Arginin: zu beachten in der Schwangerschaft und Stillzeit, bei Erkrankungen sowie Medikamenteneinnahme
Zu L-Arginin in der Schwangerschaft und Stillzeit liegen keine ausreichenden Daten vor. Deshalb ist von einer Einnahme in dieser Zeit ohne ärztliche Aufsicht abzuraten.
Bei schwacher Nierenfunktion muss die Eiweißmenge in der Nahrung kontrolliert werden. Dabei muss auch L-Arginin berücksichtigt werden.
Bei einer Pankreatitis sollte kein L-Arginin eingesetzt werden. Ebenso bei Herpes-Infektionen. Herpes-Viren benötigen L-Arginin für ihre Vermehrung. Es kann ruhende Viren aktivieren.
Eine regelmäßige L-Arginin-Einnahme könnte bei Diabetikern die Empfindlichkeit für Insulin beeinflussen. Eventuell muss der Arzt die Dosis von Diabetesmedikamenten anpassen, zum Beispiel bei Metformin (Diabesin®, Siofor® und Glucophage®) oder Sulfonylharnstoffe (Euglucon®, Semi-Euglucon® oder Maninil®).
Bei einer Krebstherapie sollte man die Einnahme von Arginin mit dem Arzt besprechen. Ein gezielter L-Arginin-Mangel könnte das Absterben bestimmter Krebszellen verbessern.
Bei Einnahme von Medikamenten, die den gefäßerweiternden Botenstoff Stickstoffmonoxid freisetzen (NO-Donatoren), ist eine Rücksprache mit dem Arzt nötig. Es kann eine Anpassung der Dosierung notwendig sein. Betroffen sind Nitrate (Mono Mack®, Ismo®), Molsidomin (Corvaton®, Molsibeta®) und Nitroprussid (Nipruss®). Auch das Potenzmittel Sildenafil (Viagra®) sollte nicht mit L-Arginin eingenommen werden. Die Wirkungen könnten sich unkontrolliert verstärken.
Vitamin K2 verhindert Verkalkungen der Gefäße
Wirkweise von Vitamin K2
Der Körper benötigt Vitamin K2 für die Blutgerinnung. Zudem verhindert es, dass Calcium in den Arterien abgelagert wird, und kann so Gefäßverkalkungen reduzieren.
Info
Bei Vitamin K unterscheidet man mehrere Unterformen. Die für den Menschen wichtigsten Formen sind Vitamin K1 (Phyllochinon) und Vitamin K2 (Menachinon). Vitamin K1 kommt in grünen Gemüsesorten und einige pflanzlichen Ölen vor. Vitamin K2 wird von Bakterien gebildet. Während Vitamin K1 schnell in der Leber verstoffwechselt wird, erreicht Vitamin K2 besser die Blutgefäße und kann dort direkt wirken. Die wirksamste Vitamin-K2-Form ist MK-7.
In großen Beobachtungsstudien hat man festgestellt, dass bei guter Versorgung mit K2 die Sterblichkeit an Herz-Kreislauf-Erkrankungen geringer ist. Das zeigen jedoch nicht alle Studien.
Eine kontrollierte Studie mit Frauen nach den Wechseljahren zeigte zudem, dass die Einnahme von 180 Mikrogramm Vitamin K2 über einen Zeitraum von drei Jahren Verhärtungen der Arterien verringerte. Bei Diabetikern wurden in einer hochwertigen Studie durch Vitamin K1 neue Verkalkungen an den koronaren Gefäßen verhindert. Daneben könnten Dialysepatienten von einer Vitamin-K-Einnahme profitieren. Sie sind besonders von einer Gefäßverkalkung betroffen.
Weitere Studien sind notwendig, um die gesundheitlichen Effekte von Vitamin K auf die Adergesundheit genauer zu untersuchen. Die Einnahme bei koronarer Herzkrankheit ist jedoch einen Versuch wert. Vitamin K2 könnte die Belastung des Herzens mindern.
Dosierung und Einnahmeempfehlung von Vitamin K
Bei koronarer Herzerkrankung werden mindestens 50 bis 100 Mikrogramm Vitamin K2 am Tag empfohlen. Die Einnahme sollte zu den Mahlzeiten erfolgen. Als fettlösliches Vitamin wird Vitamin K2 so am besten vom Körper aufgenommen.
Vitamin K2: zu beachten bei Einnahme von Blutverdünnern
Vitamin K kann die Wirkung der Blutverdünner vom Cumarin-Typ (zum Beispiel Marcumar®) abschwächen. Die Einnahme von Vitamin K2 unter Cumarinen sollte daher stets unter ärztlicher Kontrolle erfolgen. Der Arzt kann den Gerinnungswert im Blut (Quick-Wert) regelmäßig überwachen.
Coenzym Q10 versorgt die Herzmuskelzellen mit Energie
Wirkweise von Coenzym Q10
Coenzym Q10 gehört zu den vitaminähnlichen Substanzen, die der Körper teilweise selbst herstellen kann. Es spielt eine zentrale Rolle in den Mitochondrien, den Kraftwerken unserer Zellen. Coenzym Q10 ist an der Bereitstellung von Energie für die Muskelkraft verantwortlich. Besonders das Herz und weitere Muskeln sind bei starken Beanspruchungen auf erhöhte Coenzym-Q10-Mengen angewiesen. Eine ausreichende Versorgung dürfte den geschwächten Herzmuskel stärken. Daneben fängt es oxidativen Stress ab, der durch die schlechte Herzmuskeldurchblutung verstärkt auftritt.
Eine Übersichtsarbeit zeigt, dass Coenzym Q10 bei Herz-Kreislauf-Erkrankungen günstig wirkt, weil es oxidativen Stress und entzündliche Prozesse verringert. Auch eine cholesterinsenkende Eigenschaft ist bei Personen mit KHK nach einer anderen Übersichtsarbeit erkennbar. In einer weiteren Arbeit kommen Forscher zu dem Schluss, dass Coenzym Q10 die Sterblichkeit senkt und den Verlauf der Erkrankung bessert. Unklar ist, ob die Auswurfleistung des Herzens oder die Muskelkraft verstärkt wird. Experten fordern mehr Daten, da die zugrunde liegenden Studien sehr klein waren.
Info
Mit zunehmendem Alter kann unser Körper die erforderlichen Mengen an Coenzym Q10 in den Organen immer schlechter selbst herstellen. So ist bei Menschen im Alter von 39 bis 43 Jahren die Coenzym-Q10-Produktion im Vergleich zu einer 20-jährigen Person bereits um ein Drittel verringert und bei Personen im Alter von 77 bis 81 Jahren um mehr als die Hälfte.
Dosierung und Einnahmeempfehlung von Coenzym Q10
Bei koronarer Herzkrankheit ist die Einnahme von 100 bis 300 Milligramm Coenzym Q10 pro Tag zu empfehlen. Da Coenzym Q10 fettlöslich ist, nimmt man es am besten zu den Mahlzeiten ein.
Coenzym Q10: zu beachten in der Schwangerschaft und Stillzeit, bei Erkrankungen sowie Medikamenteneinnahme
Es liegen nicht genügend Daten zu Coenzym Q10 für Schwangere und Stillende vor. Mengen über 30 Milligramm sollten nicht ohne Rücksprache mit dem Arzt genommen werden.
Personen mit niedrigem Blutdruck oder solche, die Medikamente gegen Bluthochdruck einnehmen, müssen vorher mit dem Arzt sprechen: Coenzym Q10 wirkt blutdrucksenkend und könnte die Wirkung verstärken, zum Beispiel von Captopril (Lopirin Cor®) oder Hydrochlorothiazid (Esidrix®).
Diabetiker, die Medikamente nehmen, sollten die blutzuckersenkende Wirkung von Coenzym Q10 berücksichtigen. Engmaschige Blutzuckermessungen sind zu Beginn notwendig, um eine Unterzuckerung zu vermeiden.
Coenzym Q10 kann die Wirkung von bestimmten Blutverdünnern vermindern. Dies betrifft Blutverdünner vom Cumarin-Typ wie Phenprocoumon (Marcumar®) und Warfarin (Coumadin®). Die Wechselwirkung wurde bereits bei Dosierungen von 30 Milligramm Coenzym Q10 am Tag beobachtet. Daher sollte die Einnahme mit dem Arzt abgesprochen werden. Er wird dann die Blutgerinnung kontrollieren, den sogenannten Quick-Wert (Prothrombinzeit).
Während einer Chemotherapie sollte Coenzym Q10 ohne Wissen des Arztes nicht genommen werden. Es könnte die Wirkung beeinträchtigen.
Menschen mit Lungenerkrankungen wie Asthma, die Medikamente mit Theophyllin nehmen (wie Bronchoretard®, Tromphyllin®), sollten kein Coenzym Q10 ergänzen. Es verzögert den Abbau des Medikaments.
Magnesium senkt den Blutdruck
Wirkweise von Magnesium

Magnesium ist wichtig für das Elektrolytgleichgewicht und die Muskelfunktion. Magnesium wird für die Ausbreitung der taktgebenden Signale über den Herzmuskel gebraucht. Der Mineralstoff ist ein Gegenspieler von Calcium: Erhöhte Calciumkonzentrationen in der Muskulatur können zu Verspannungen und Krämpfen führen. Magnesium dagegen verringert den Calciumeinstrom in die Muskelzellen und entspannt so die Muskulatur der Blutgefäße.
Eine große beobachtende Studie zeigt, dass das Risiko für eine koronare Herzerkrankung mit steigenden Magnesiumwerten geringer ist. Auf diese Weise wirkt Magnesium leicht blutdrucksenkend und schützt die Gefäße bei koronarer Herzkrankheit. Eine Auswertung von 34 hochwertigen Studien mit insgesamt über 2.000 Teilnehmern zeigt, dass 300 Milligramm Magnesium pro Tag bereits nach einem Monat den Blutdruck senken.
In einer weiteren Studie verbesserten 540 Milligramm Magnesium am Tag über einen Zeitraum von sechs Monaten die Gefäßfunktion und körperliche Belastbarkeit bei KHK-Patienten.
Dosierung und Einnahmeempfehlung von Magnesium
Bei koronarer Herzkrankheit sind 300 bis 600 Milligramm Magnesium täglich sinnvoll. Bei manchen Menschen können hohe Dosen Magnesium zu Durchfall führen. Um diese Beschwerden zu vermeiden, empfiehlt es sich, die Tagesdosis auf mehrere Einzeldosen aufzuteilen, zum Beispiel auf zweimal täglich. Ab einer regelmäßigen Dosierung von 250 Milligramm Magnesium pro Tag ist es ratsam, die Werte im Blut zu kontrollieren.
Am besten nimmt man Magnesium zu einer Mahlzeit ein: Nahrungsbestandteile wie Eiweiße fördern die Aufnahme im Darm. Auch kann es auf leeren Magen zu Magen- oder Darmbeschwerden kommen. Als geeignete Magnesiumverbindung empfehlen Mikronährstoff-Experten meistens Magnesiumtaurat. Taurin unterstützt die Herzfunktion ebenfalls: Es verstärkt die Herzkontraktion und stabilisiert den Herzrhythmus.
Info
Magnesium verbleibt nur im menschlichen Körper, wenn auch Moleküle vorhanden sind, die den Mineralstoff binden. Die Bereitstellung ausreichender Mengen solcher Moleküle erfolgt nach etwa vier Wochen. Daher sollte Magnesium über einen längeren Zeitraum eingenommen werden.
Magnesium: Laboruntersuchungen
Ein Magnesium-Mangel begünstigt Bluthochduck. Eine Studienauswertung ergab allerdings auch, dass überhöhte Magnesiumspiegel im Zusammenhang mit einem erhöhten Sterberisiko standen. Eine Überversorgung mit Magnesium ist daher besonders bei Patienten mit Herzversagen zu vermeiden. Daher sollte man die Blutwerte kontrollieren.
Magnesium kommt im Körper vor allem in den roten Blutzellen (Erythrozyten) vor. Daher bestimmt man den Magnesiumstatus idealerweise im Vollblut, da es alle Blutzellen enthält. Die Normalwerte für Magnesium betragen zwischen 1,38 und 1,50 Millimol pro Liter Vollblut.
Magnesium: zu beachten bei Erkrankungen und Medikamenteneinnahme
Bei Nierenerkrankungen sollte man Magnesium nicht einnehmen: Geschwächte Nieren können es nicht gut ausscheiden. Es kann es zu einem Magnesiumüberschuss kommen.
Magnesium kann die Wirkung bestimmter Medikamente herabsetzen, da es ihre Aufnahme im Darm behindert. Deshalb ist ein Einnahmeabstand von zwei Stunden wichtig. Dazu zählen Antibiotika aus der Gruppe der Tetracycline und Gyrasehemmer, mit den Beispielwirkstoffen Nitrofurantoin (Furandantin®, Nifuretten®) sowie Moxifloxacin (Avalox®). Gleiches gilt für Mittel gegen Osteoporose (Bisphosphonate) etwa Alendronat (Fosamax®, Tevanate®), Clodronat (Bonefos®) oder Etidronat (Didronel®) sowie für Chelatbildner wie Penicillamin (Metalcaptase®).
B-Vitamine wirken gefäßschützend
Wirkweise von B-Vitaminen
Der Körper benötigt B-Vitamine zum Abbau des schädlichen Stoffwechselprodukts Homocystein: Es schädigt die Blutgefäße und steht im Zusammenhang mit Herz-Kreislauf-Erkrankungen. Hohe Homocysteinwerte deuten auf einen Mangel an B-Vitaminen hin. Zu den wichtigen B-Vitaminen bei koronarer Herzkrankheit zählen Vitamin B6, Folsäure und Vitamin B12.
In einer hochwertigen Studie mit 122 Personen mit koronarer Herzerkrankung verbesserten sich verschiedene Parameter (Fettwerte, Homocystein und bestimmte Entzündungswerte). Für zwölf Wochen wurden Vitamin B6 und Folsäure eingenommen.
Dosierung und Einnahmeempfehlung von B-Vitaminen
Zum Erhalt niedriger Homocysteinwerte bei KHK können 2 bis 5 Milligramm Vitamin B6, 10 bis 20 Mikrogramm Vitamin B12 und 200 bis 400 Mikrogramm Folsäure zur Basisabsicherung eingesetzt werden. Ein Arzt sollte überprüfen, wie hoch die Werte sind. Sinnvoll ist die Einnahme zur Mahlzeit, da B-Vitamine auf leeren Magen zu Magenproblemen führen können.
Tipp
Zur Senkung erhöhter Homocysteinwerte sind anfänglich folgende Dosierungen ratsam: 5 bis 15 Milligramm Vitamin B6, 400 bis 600 Mikrogramm Folsäure sowie 10 bis 500 Mikrogramm Vitamin B12. Ein Mikronährstoff-Experte sollte die Behandlung begleiten und die Blutwerte kontrollieren, damit die Vitamine auf Dauer nicht überdosiert werden. Zum Erhalt des Behandlungserfolges werden die Dosierungen dann gesenkt (zum Beispiel bis 5 Milligramm Vitamin B6, bis 400 Mikrogramm Folsäure und bis 50 Mikrogramm Vitamin B12). Viele Menschen mit koronarer Herzerkrankung können B-Vitamine nicht richtig verwerten. Zum Beispiel können sie Folsäure und Folate nicht aktivieren: Jeder Zweite bildet die aktive Wirkform 5-Methyltetrahydrofolat nicht ausreichend, da das benötigte Enzym nicht voll funktionstüchtig ist. Schuld daran ist eine Genveränderung. Das hat zur Folge, dass trotz ausreichender Zufuhr nicht ausreichend Folat genutzt werden kann. Man kann diesen Gendefekt umgehen, indem man direkt die aktive Wirkform 5-Methyltetrahydrofolsäure einnimmt.
Bestimmung der Homocysteinwerte
Homocystein schädigt die Blutgefäße. Daher ist es sinnvoll, bei koronarer Herzkrankheit regelmäßig den Homocystein-Gehalt im Blut überprüfen zu lassen. Erhöhte Werte stehen auch mit einem B-Vitamin-Mangel in Zusammenhang. Homocystein wird im Blutplasma bestimmt. Die Normwerte liegen unter 10 Mikromol pro Liter Plasma.
Außerdem sollte der Vitamin-B12-Wert bestimmt werden, vor allem bei älteren Menschen. Sie können Vitamin B12 schlechter aufnehmen. Darüber hinaus lässt sich dadurch eine Überversorgung verhindern. Bei Vitamin B12 wird am besten das sogenannte Holotranscobalamin bestimmt. Normal ist ein Wert von über 54 Pikomol pro Liter im Blutserum. Daneben sollte bei alten Menschen der Folsäurewert bestimmt werden. Optimale Werte für Folsäure liegen zwischen 50 bis 100 Nanomol pro Liter Blutserum.
B-Vitamine: zu beachten in der Schwangerschaft und Stillzeit, bei Erkrankungen und Medikamenteneinnahme
In der Schwangerschaft und Stillzeit sollte man hohe Dosen an B-Vitaminen nur bei einem nachgewiesenen Mangel und nach Absprache mit dem behandelnden Frauenarzt einnehmen.
Personen mit Nierenerkrankungen und Diabetiker mit kranken Nieren sollten Vitamin B12 in Form von Methylcobalamin einsetzen. Die Vitamin-B12-Form Cyanocobalamin ist wahrscheinlich in hohen Dosierungen schädlich bei Nierenkrankheiten.
In Dosierungen über 5 Milligramm kann Vitamin B6 die Wirkungen von Epilepsie-Medikamenten abschwächen wie Phenobarbital (Luminal®) und Phenytoin (Phenhydan®, Zentropil®). Das gilt auch für Parkinson-Medikamente wie Levodopa (L-Dopa) (wie Levopar®, Madopar®). Diese Medikamente sollten nicht zusammen mit hoch dosiertem Vitamin B6 eingenommen werden.
Gegen Infektionskrankheiten werden Antibiotika mit den Wirkstoffen Trimethoprim (Infectotrimet®), Proguanil (Paludrine®) und Pyrimethamin (Daraprim®) eingesetzt. Folsäure vermindert die Wirkung dieser Medikamente.
Antioxidantien verringern Gefäßschäden
Wirkweise von Antioxidantien
Antioxidantien schützen die Blutgefäße vor oxidativem Stress. Vor allem das „schlechte“ LDL-Cholesterin kann im Blut oxidieren. Das heißt, es wird durch freie Radikale geschädigt und kann sich an den Wänden der Blutgefäße anlagern. Daneben verbessern sie die Produktion von gefäßweitendem NO. Diese Prozesse spielen eine wesentliche Rolle bei der Arteriosklerose und in der Folge bei der koronaren Herzkrankheit.
Zu den wichtigsten gefäßschützenden Antioxidantien zählen sekundäre Pflanzenstoffe wie Resveratrol und OPC sowie Vitamin E und Vitamin C. Eine ausreichende Versorgung mit diesen Nährstoffen ist wichtig, damit das antioxidative Schutzsystem der Blutgefäße funktioniert. Mehrere beobachtende Studien zeigten, dass Antioxidantien wie Vitamin C und E präventiv wirken könnten. Auch das Fortschreiten einer Gefäßverkalkung bei Personen mit erhöhten Cholesterinwerten konnten sie verlangsamen.
Resveratrol und OPC kommen unter anderem in Traubenschalen und -kernen vor. Neben ihrer antioxidativen Wirkung zeigen sie auch entzündungshemmende Effekte: Eine Studie ergab, dass die Einnahme von Resveratrol über ein Jahr Entzündungsprozesse im Herzen verringert und so hilft, einer koronaren Herzkrankheit vorzubeugen. Außerdem senkt es die Cholesterinwerte, wie zwei Übersichten zeigen.
Allerdings gibt es auch Studien, in denen kein Effekt von Antioxidantien auf die koronare Herzkrankheit nachgewiesen werden konnte. So sind die Zusammenhänge nicht gesichert. Wissenschaftler nehmen darüber hinaus auch an, dass geringe Mengen an oxidativem Stress sogar das körpereigene antioxidative Schutzsystem „trainieren“ können.
Ob Antioxidantien ausschließlich in Form von isolierten Vitaminen und Mineralstoffen einer koronaren Herzkrankheit vorbeugen können, ist umstritten. Es sollte daher immer reichlich Obst und Gemüse Bestandteil der Ernährung sein: Pflanzen enthalten zahlreiche weitere Inhaltsstoffe, die zur schützenden Wirkung beitragen. Antioxidantien in Form einer ausgewogenen Ernährung wirken sich sehr wahrscheinlich positiv auf das Risiko für eine Herz-Kreislauf-Erkrankung aus.
Antioxidantien: Dosierung und Einnahmeempfehlung
Mikronährstoff-Experten empfehlen bei koronarer Herzkrankheit ein Vitaminpräparat, das verschiedene Antioxidantien in Kombination enthält, da sie sich in ihrer Wirkung unterstützen. Enthalten sein sollten zum Beispiel 160 bis 300 Milligramm Vitamin C und 20 bis 40 Milligramm Vitamin E. Vitamin C ist zum Beispiel notwendig für die Regenerierung von Vitamin E. Zudem sind täglich mindestens 10 Milligramm Resveratrol und 200 bis 400 Milligramm OPC sinnvoll.
Fettlösliche Antioxidantien wie beispielsweise Vitamin E sollten zu den Mahlzeiten oder mit etwas Fett eingenommen werden, damit sie ins Blut gelangen können.
Bestimmung des antioxidativen Status
Der antioxidative Status gibt Aufschluss darüber, ob das Verhältnis zwischen freien Radikalen und Antioxidantien im Körper ausgeglichen ist. Er kann durch eine Blutuntersuchung bestimmt werden. Je nach Labor und Untersuchungsmethode werden unterschiedliche Normalwerte für den Gesamt-Antioxidantienstatus angegeben.
Bei einer koronaren Herzkrankheit ist es zudem sinnvoll, das oxidierte LDL-Cholesterin im Blut messen zu lassen (oxLDL oder MDA-LDL) sowie den Entzündungsmarker Lp-PLA2 (Lipoprotein-assoziierte Phospholipase A2). Je nach Methode gelten unterschiedliche Normalwerte.
Antioxidantien: zu beachten in der Schwangerschaft und Stillzeit, bei Erkrankungen und Medikamenteneinnahme
In der Schwangerschaft und Stillzeit werden Vitamin-C-Dosierungen bis 110 beziehungsweise 150 Milligramm empfohlen. Höhere Mengen sollte man mit dem Arzt absprechen. Wahrscheinlich ist eine Dosierung bis 1.800 Milligramm pro Tag aber sicher. Auch die Einnahme von OPC und Resveratrol darf in diesen Lebensphasen nur nach Rücksprache mit dem Arzt erfolgen. Es liegen keine ausreichenden Studien vor.
Bei der Krankheit Hämochromatose (Eisenüberladung) darf Vitamin C nur unter ärztlicher Aufsicht eingenommen werden, da es die Eisenaufnahme fördert.
Antioxidantien könnten eine Krebstherapie beeinflussen. Vitamin C setzt im Tierversuch die Wirkung des Blutkrebs-Wirkstoffs Bortezomib (zum Beispiel Velcade®) herab. Auch andere Chemotherapeutika könnten beeinflusst werden wie Doxorubicin (etwa Adriblastin®, Ribodoxo®), Methotrexate (etwa Bendatrexat®, Lantarel®) oder Cisplatin (etwa Cis-GRY®). Bei einer Krebstherapie sollten Antioxidantien nur nach Absprache mit dem Arzt eingenommen werden.
Resveratrol und OPC vermindern die Blutgerinnung. Es ist möglich, dass es die Wirkung von blutverdünnenden Medikamenten verstärkt, weshalb die Einnahme dann mit dem Arzt besprochen werden sollte. Er kann zum Beispiel die Blutgerinnungszeit kontrollieren (Quick-Wert) und die Dosierung entsprechend anpassen. Zu den Blutverdünnern zählen Acetylsalicylsäure (Aspirin®), Clopidogrel (Plavix®, Iscover®), Diclofenac (Voltaren®), Ibuprofen (Neuralgin®), Naproxen (Dolormin®), Dalteparin (Fragmin®), Heparin (Thrombophob®, Vetren®) und Warfarin (Coumadin®).
Dosierungen auf einen Blick
Mikronährstoffempfehlung pro Tag bei koronarer Herzkrankheit | |
|---|---|
Vitamine | |
Vitamin K2 | 50 bis 100 Mikrogramm (µg) |
Coenzym Q10 | 100 bis 300 Milligramm (mg) |
Vitamin B6 | 5 Milligramm |
Folsäure | 400 Mikrogramm |
Vitamin B12 | 50 Mikrogramm |
Vitamin C | 160 bis 300 Milligramm |
Vitamin E | 20 bis 40 Milligramm |
| Mineralstoffe |
Magnesium | 300 bis 1.000 Milligramm |
| Antioxidantien |
Resveratrol | 10 Milligramm |
OPC | 200 bis 400 Milligramm |
| Aminosäuren |
L-Arginin | 1.500 bis 3.000 Milligramm |
Fettsäuren | |
Omega-3-Fettsäuren | 1.500 bis 2.500 Milligramm mit einem möglichst hohen Anteil an EPA |
Sinnvolle Laboruntersuchungen auf einen Blick
Sinnvolle Blutuntersuchungen bei koronarer Herzkrankheit | |
|---|---|
Normalwerte | |
Omega-3-Index (Serum) | 8 bis 11 Prozent (%) |
Magnesium (Vollblut) | 1,38 bis 1,50 Millimol pro Liter (mmol/l) |
Homocystein (Plasma) | unter 10 Mikromol pro Liter (µmol/l) |
Vitamin B12 als Holotranscobalamin (Serum) | über 54 Pikomol pro Liter (pmol/l) |
Folsäure (Serum) | 50 bis 100 Nanomol pro Liter (nmol/l) |
Gesamt-Antioxidantienstatus | je nach Labor |
Unterstützung von Medikamenten mit Mikronährstoffen
Acetylsalicylsäure (ASS) schädigt die Magenschleimhaut
Acetylsalicylsäure (ASS) (zum Beispiel Aspirin®) wird häufig zur Vorbeugung von Herzinfarkt und Schlaganfall eingesetzt. Es hemmt die Verklumpungsneigung der Blutplättchen und kann so das Risiko für Verstopfungen der Blutgefäße verringern.
ASS reduziert die Vitamin-C-Menge in der Magenschleimhaut. Bei regelmäßiger Einnahme von ASS können darüber hinaus Schäden an der Magenschleimhaut auftreten. Blutungen und Entzündungen sind die Folge. Durch seine antioxidative Wirkung verhindert Vitamin C Magenschleimhautschäden. Pro Tag empfehlen Mikronährstoff-Experten deshalb begleitend zu ASS bis zu 1.000 Milligramm Vitamin C pro Tag, aufgeteilt auf zweimal 500 Milligramm.
Statine können Muskelschmerzen und Vitaminmangel hervorrufen
Ein wichtiger Risikofaktor für eine koronare Herzkrankheit sind erhöhte Cholesterin-Werte. Dagegen kommen üblicherweise Statine wie Atorvastatin (zum Beispiel Sortis®), Fluvastatin (Cranoc® und Locol®), Lovastatin (Mevinacor®), Pravastatin (zum Beispiel Mevalotin® und Pravagamma®), Rosuvastatin (Crestor®) oder Simvastatin (Zocor®) zum Einsatz. Diese Mittel können jedoch zu Nebenwirkungen wie Müdigkeit, Schwäche oder Muskelschmerzen führen. Zudem könnte langfristig der Knochenstoffwechsel und die Gefäßgesundheit leiden.
- Muskelschmerzen lassen sich mit Coenzym Q10 reduzieren.
- Auch Vitamin D kann Muskelschmerzen durch Statine verringern helfen.
- Vitamin K2 schützt vor Arteriosklerose und vor Knochenbrüchen. Statine hemmen die Vitamin-K2-Bildung.
Pro Tag werden 100 bis 300 Milligramm Coenzym Q10, 1.000 bis 2.000 Internationale Einheiten Vitamin D und 50 bis 100 Mikrogramm Vitamin K2 empfohlen.
Es sollte darauf geachtet werden, dass man Vitamin K2 und nicht Vitamin K1 ergänzt. Vitamin K1 kann nur schlecht genutzt werden, weil es durch die Statine schlechter in die aktive K2-Form umgewandelt werden kann.
Omega-3-Fettsäuren verbessern die Wirkung von Statin
Statine leisten einen wichtigen Beitrag gegen Fetteinlagerungen in den Gefäßwänden. Omega-3-Fettsäuren könnten die Wirkung weiter erhöhen: Nach der Kombinationsbehandlung sank sogar das Volumen der Fettablagerungen in den Gefäßen. In der Kontrollgruppe ohne Omega-3-Fettsäuren hatte die Gefäßverkalkung zugenommen. Daneben fiel das kardiovaskuläre Risiko um 25 bis 32 Prozent. Eingesetzt wurde EPA als Ethylester in einer Dosierung von 4.000 Milligramm für 18 Monate.
ACE-Hemmer führen zu Zink-Mangel
Bluthochdruck erhöht das Risiko für eine koronare Herzkrankheit, weil er die Gefäßwände schädigt. Daher erhalten Patienten oft blutdrucksenkende Medikamente (ACE-Hemmer) wie Captopril (zum Beispiel Captogamma®, Lopirin® und Tensobon®) oder Enalapril (zum Beispiel Xanef®, Benalapril®, Enahexal® oder Alapril®). Diese verursachen allerdings häufig trockenen Reizhusten, Geschmacksstörungen oder einen zu starken Blutdruckabfall. Außerdem binden sie Zink und können so einen Zink-Mangel begünstigen.
Deshalb empfehlen Mikronährstoff-Experten begleitend zu ACE-Hemmern 10 bis 20 Milligramm Zink pro Tag.
Betablocker hemmen die Coenzym Q10-Produktion
Zu den ebenfalls bei Bluthochdruck eingesetzten Mitteln zählen Betablocker wie Propanolol (zum Beispiel Dociton® oder Inderal®). Sie können eine zu starke Senkung der Herzfrequenz bewirken. Außerdem kann die regelmäßige Einnahme von Betablockern die Coenzym Q10-Produktion hemmen. Umgekehrt unterstützt Coenzym Q10 die Wirksamkeit von Betablockern. Da Coenzym Q10 blutdrucksenkend wirkt, kann es eine gute Alternative oder Ergänzung zu Betablockern sein.
Mikronährstoff-Experten empfehlen begleitend mindestens 100 Milligramm Coenzym Q10 pro Tag.
Dosierungen auf einen Blick
Mikronährstoffempfehlung am Tag bei Medikamenten | |
|---|---|
| Einnahme von ASS |
Vitamin C | bis zu 1.000 Milligramm (mg) |
| Einnahme von Statinen |
Coenzym Q10 | 100 bis 300 Milligramm |
Vitamin D | 1.000 bis 2.000 IE |
| Einnahme von ACE-Hemmern |
Zink | 10 bis 20 Milligramm |
| Einnahme von Betablocker |
Coenzym Q10 | mindestens 100 Milligramm |
Zusammenfassung
Bei der koronaren Herzkrankheit (KHK) kommt es infolge einer Verengung der Herzkranzgefäße zu einer Minderdurchblutung des Herzens. Das schwächt und schädigt auf Dauer den Herzmuskel. Bestimmte Mikronährstoffe können die Funktionsfähigkeit der Herzkranzgefäße verbessern, den Herzmuskel stärken, das Fortschreiten der Erkrankung bremsen und so das Risiko für Herzinfarkt senken.
Omega-3-Fettsäuren wie DHA und EPA hemmen Entzündungsprozesse in den Gefäßen, senken erhöhte Blutfette und tragen über die blutgefäßerweiternde Wirkung zur Senkung des Blutdrucks bei. Die Aminosäure L-Arginin unterstützt die Weitung der Gefäße. Vitamin K2 verhindert Verkalkungen der Gefäße und fördert eine normale Blutgerinnung. Coenzym Q10 versorgt die Zellen des Herzens mit Energie und kann die Herzleistung verbessern. Der Mineralstoff Magnesium ist wichtig für die Funktion des Herzmuskels und für den Blutdruck. Antioxidantien wie Resveratrol, OPC, Vitamin E und Vitamin C schützen die Blutgefäße vor oxidativem Stress und stärken das antioxidative Schutzsystem.
Einige Medikamente, die bei koronarer Herzkrankheit verordnet werden, können Nebenwirkungen verursachen. Hierzu zählen Schädigungen der Magenschleimhaut bei Einnahme von Acetylsalicylsäure, Muskelschmerzen bei einer Therapie mit Statinen, Zink-Mangel durch ACE-Hemmer oder eine Hemmung der Coenzym-Q10-Produktion durch Betablocker. Mikronährstoffe wie Vitamin C, Coenzym Q10 und Vitamin D können helfen, solche Nebenwirkungen zu vermeiden.
Verzeichnis der Studien und Quellen
Ahsan, H. et al. (2014): Pharmacological potential of tocotrienols: a review. Nutr Metab (Lond). 11(1):52. https://www.ncbi.nlm.nih.gov/pubmed/25435896, abgerufen am: 17.11.2017.
Akintoye, E. et al. (2018): Fish Oil and Peri-operative Bleeding: Insights from the Omega-3 Fatty Acids for Prevention of Postoperative Atrial Fibrillation (OPERA) Randomized Trial. Circ Cardiovasc Qual Outcomes. 2018 Nov;11(11):e004584. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC6376981/
Al Saadi, T. et al. (2021): Coenzyme Q10 for heart failure. Cochrane Database Syst Rev. 2021 Feb 3;(2)(2):CD008684. https://pubmed.ncbi.nlm.nih.gov/35608922/
Alehagen, U. et al. (2015): Reduced Cardiovascular Mortality 10 Years after Supplementation with Selenium and Coenzyme Q10 for Four Years: Follow-Up Results of a Prospective Randomized Double-Blind Placebo-Controlled Trial in Elderly Citizens. PLoS One. 10(12):e0141641. https://www.ncbi.nlm.nih.gov/pubmed/26624886, abgerufen am: 15.11.2017.
Alexander, D.D. et al. (2017): A Meta-Analysis of Randomized Controlled Trials and Prospective Cohort Studies of Eicosapentaenoic and Docosahexaenoic Long-Chain Omega-3 Fatty Acids and Coronary Heart Disease Risk. Mayo Clin Proc. 92(1):15-29. https://www.ncbi.nlm.nih.gov/pubmed/28062061, abgerufen am: 08.11.2017.
Angkananard, T. et al. (2016): The association of serum magnesium and mortality outcomes in heart failure patients. 95(50): e5406. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC5268025/, abgerufen am: 27.11.2017.
Aune, D. et al. (2018): Dietary intake and blood concentrations of antioxidants and the risk of cardiovascular disease, total cancer, and all-cause mortality: a systematic review and dose-response meta-analysis of prospective studies. Am J Clin Nutr. 2018 Nov 1;108(5):1069-91. https://pubmed.ncbi.nlm.nih.gov/30475962/, abgerufen am 26.05.2023.
Bailey, R.L. et al. (2020): High folic acid or folate combined with low vitamin B-12 status: potential but inconsistent association with cognitive function in a nationally representative cross-sectional sample of US older adults participating in the NHANES. Am J Clin Nutr. 2020 Dec 10;112(6):1547-57. https://pubmed.ncbi.nlm.nih.gov/32860400/, abgerufen am 26.05.2023.
Begtrup, K.M. et al. (2017): No impact of fish oil supplements on bleeding risk: a systematic review. Dan Med J. 2017 May;64(5):A5366. https://pubmed.ncbi.nlm.nih.gov/28552094/, abgerufen am 26.05.2023.
Bellinge, J.W. et al. (2022): The effect of vitamin K1 on arterial calcification activity in subjects with diabetes mellitus: a post hoc analysis of a double-blind, randomized, placebo-controlled trial. Am J Clin Nutr. 2022 Jan 11;115(1):45-52. https://pubmed.ncbi.nlm.nih.gov/34637494/
Beulens, J.W. et al. (2009): High dietary menaquinone intake is associated with reduced coronary calcification. Atherosclerosis. 203(2):489-93. https://www.ncbi.nlm.nih.gov/pubmed/18722618, abgerufen am: 21.11.2017.
Budhoff, M.J. et al. (2009): Aged garlic extract supplemented with B vitamins, folic acid and L-arginine retards the progression of subclinical atherosclerosis: a randomized clinical trial. Prev Med. 2009 Aug-Sep;49(2-3):101-7. https://pubmed.ncbi.nlm.nih.gov/19573556/, abgerufen am 26.05.2023.
Budhoff, M.J. et al. (2020): Effect of icosapent ethyl on progression of coronary atherosclerosis in patients with elevated triglycerides on statin therapy: final results of the EVAPORATE trial. Eur Heart J. 2020 Oct 21;41(40):3925-32. https://pubmed.ncbi.nlm.nih.gov/32860032/, abgerufen am 26.05.2023.
Cao, X. et al. (2022): The Effect of Resveratrol on Blood Lipid Profile: A Dose-Response Meta-Analysis of Randomized Controlled Trials. Nutrients. 2022 Sep 11;14(18):3755. https://pubmed.ncbi.nlm.nih.gov/36145131/
Crowell, J.A. et al. (2004): Resveratrol-associated renal toxicity. Toxicol Sci. 82(2):614-9. https://www.ncbi.nlm.nih.gov/pubmed/15329443, abgerufen am: 21.11.2017.
Dammann, H. G. (2004): Effects of buffered and plain acetylsalicylic acid formulations with and without ascorbic acid on gastric mucosa in healthy subjects. Aliment Pharmacol Ther. 19(3):367-74. https://www.ncbi.nlm.nih.gov/pubmed/14984384, abgerufen am: 19.12.2017.
Dammann, H.G. et al. (2004): Effects of buffered and plain acetylsalicylic acid formulations with and without ascorbic acid on gastric mucosa in healthy subjects. Aliment Pharmacol Ther. 19(3):367-74. https://www.ncbi.nlm.nih.gov/pubmed/14984384, abgerufen am: 12.01.2018.
Danziger, J. et al. (2016): Vitamin K-Dependent Protein Activity and Incident Ischemic Cardiovascular Disease: The Multi-Ethnic Study of Atherosclerosis. Arterioscler Thromb Vasc Biol. 36(5):1037-42. https://www.ncbi.nlm.nih.gov/pubmed/27034472, abgerufen am: 27.11.2017.
Das, U.N. (2015): Nutritional factors in the prevention and management of coronary artery disease and heart failure. Nutrition. 2015 Feb;31(2):283-91. https://pubmed.ncbi.nlm.nih.gov/25592005/, abgerufen am 26.05.2023.
Del Gobbo, L.C .et al. (2013): Circulating and dietary magnesium and risk of cardiovascular disease: a systematic review and meta-analysis of prospective studies. Am J Clin Nutr. 98(1): 160–173. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC3683817/, abgerufen am: 21.11.2017.
Del Gobbo, L.C. et al. (2016): ω-3 Polyunsaturated Fatty Acid Biomarkers and Coronary Heart Disease. JAMA Intern Med. 176(8):1155-1166. http://jamanetwork.com/journals/jamainternalmedicine/fullarticle/2530286, abgerufen am: 09.11.2017.
Ding, Z. et al. (2022): Non-Linear Association between Folate/Vitamin B12 Status and Cognitive Function in Older Adults. Nutrients. 2022 Jun 13;14(12):2443. https://pubmed.ncbi.nlm.nih.gov/35745173/
Dioguardi, F. S. (2011): To Give or Not to Give? Lessons from the Arginine Paradox. J Nutrigenet Nutrigenomics. 4:90-98. https://www.karger.com/Article/Abstract/327777#, abgerufen am: 13.11.2017
Dludla, P.V et al. (2020): The impact of coenzyme Q10 on metabolic and cardiovascular disease profiles in diabetic patients: A systematic review and meta-analysis of randomized controlled trials. Endocrinol Diabetes Metab. 2020 Mar 14;3(2):e00118. https://pubmed.ncbi.nlm.nih.gov/32318636/, abgerufen am 26.05.2023.
Dong, J.Y. et al. (2011): Effect of oral L-arginine supplementation on blood pressure: A meta-analysis of randomized, double-blind, placebo-controlled trials. Am. Heart J. 162, 959-965. https://www.ncbi.nlm.nih.gov/pubmed/22137067, abgerufen am: 21.11.2017.
Gambardella, J. et al. (2020): Arginine and Endothelial Function. Biomedicines. 2020 Aug; 8(8):277. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC7460461/
Gao, L. et al. (2021): Are interventions to improve cardiovascular disease risk factors in premenopausal women effective? A systematic review and meta-analysis. BMJ Open. 2021 Jul 28;11(7):e042103. https://pubmed.ncbi.nlm.nih.gov/34321291/
Geleijnse, J.M. et al. (2004): Dietary intake of menaquinone is associated with a reduced risk of coronary heart disease: the Rotterdam Study. J Nutr. 134(11):3100-5. https://www.ncbi.nlm.nih.gov/pubmed/15514282, abgerufen am: 21.11.2017.
Goszcz, K. et al. (2015): Antioxidants in Cardiovascular Therapy: Panacea or False Hope? Front Cardiovasc Med. 2: 29. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC4671344/, abgerufen am: 19.12.2017.
Gröber, U. (2011): Mikronährstoffe. Metabolic Tuning – Prävention – Therapie. 3. Aufl. Wissenschaftliche Verlagsgesellschaft mbH Stuttgart.
Gröber, U. (2014): Arzneimittel und Mikronährstoffe – Medikationsorientierte Supplementierung. 3. Aufl. Wissenschaftliche Verlagsgesellschaft mbH Stuttgart.Gröber, U. (2015): Interaktionen – Arzneimittel und Mikronährstoffe. 2. Aufl. Wissenschaftliche Verlagsgesellschaft mbH Stuttgart.
Gutierrez-Mariscal, F.M. et al. (2021): Coenzyme Q10 and Cardiovascular Diseases. Antioxidants (Basel). 2021 Jun 3;10(6):906. https://pubmed.ncbi.nlm.nih.gov/34205085/, abgerufen am 26.05.2023.
Holvoet, P. et al. (2001): Circulating oxidized LDL is a useful marker for identifying patients with coronary artery disease. Arterioscler Thromb Vasc Biol. 21(5):844-8. https://www.ncbi.nlm.nih.gov/pubmed/11348884, abgerufen am: 19.12.2017.
Houston, M. (2011): The role of magnesium in hypertension and cardiovascular disease. J Clin Hypertens (Greenwich). 13(11):843-7. https://www.ncbi.nlm.nih.gov/pubmed/22051430, abgerufen am: 21.11.2017.
Hsu, C.N. & Tain, Y.L. (2021): Asymmetric Dimethylarginine (ADMA) in Pediatric Renal Diseases: From Pathophysiological Phenomenon to Clinical Biomarker and Beyond. Children (Basel). 2021 Oct; 8(10): 837. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC8535118/, abgerufen am 26.05.2023.
Huntington Study Group (2001): A randomized, placebo-controlled trial of coenzyme Q10 and remacemide in Huntington's disease. Neurology. 57(3):397-404. https://www.ncbi.nlm.nih.gov/pubmed/11502903, abgerufen am: 05.12.2017.
Huntington Study Group Pre2CARE Investigators (2010): Safety and tolerability of high-dosage coenzyme Q10 in Huntington's disease and healthy subjects. Mov Disord. 25(12):1924-8. https://www.ncbi.nlm.nih.gov/pubmed/20669312, abgerufen am: 05.12.2017.
Ito, M.K. (2015): A Comparative Overview of Prescription Omega-3 Fatty Acid Products. P T. 2015 Dec; 40(12): 826-36,857. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC4671468/
Jain, A. et al. (2015): Determining the Role of Thiamine Deficiency in Systolic Heart Failure: A Meta-Analysis and Systematic Review. J Card Fail. 21(12):1000-7. https://www.ncbi.nlm.nih.gov/pubmed/26497757, abgerufen am: 21.11.2017.
Jin, L. et al. (2007): Homocysteine induces endothelial dysfunction via inhibition of arginine transport. J Physiol Pharmacol. 2007 Jun;58(2):191-206. https://pubmed.ncbi.nlm.nih.gov/17622691/, abgerufen am 26.05.2023.
Jorat, M.V. et al. (2018): The effects of coenzyme Q10 supplementation on lipid profiles among patients with coronary artery disease: a systematic review and meta-analysis of randomized controlled trials. Lipids Health Dis. 2018 Oct 9;17(1):230. https://pubmed.ncbi.nlm.nih.gov/30296936/, abgerufen am 26.05.2023.
Karajibani, M. et al. (2010): Effect of vitamin E and C supplements on antioxidant defense system in cardiovascular disease patients in Zahedan, southeast Iran. J Nutr Sci Vitaminol (Tokyo). 56(6):436-40. https://www.ncbi.nlm.nih.gov/pubmed/21422713, abgerufen am: 17.11.2017.
Katsa, M.E. & Gil, A.P.R. (2022): Vitamin B-related Gene Polymorphisms and Cardiovascular Disease. Endocr Metab Immune Disord Drug Targets. 2022;22(10):979-84. https://pubmed.ncbi.nlm.nih.gov/35346016/
Kaye, A.D. et al. (2020): Folic Acid Supplementation in Patients with Elevated Homocysteine Levels. Adv Ther. 2020 Oct;37(10):4149-64. https://pubmed.ncbi.nlm.nih.gov/32845472/, abgerufen am 26.05.2023.
Lee, B. J. et al. (2013): Effects of coenzyme Q10 supplementation (300 mg/day) on antioxidation and anti-inflammation in coronary artery disease patients during statins therapy: a randomized, placebo-controlled trial. Nutr J. 12(1):142. https://www.ncbi.nlm.nih.gov/pubmed/24192015, abgerufen am: 15.11.2017.
Leman, A. et al (1998): Long-term L-arginine supplementation improves small-vessel coronary endothelial function in humans. Circulation. 97(21):2123-8. https://www.ncbi.nlm.nih.gov/pubmed/9626172, abgerufen am: 09.11.2017.
Liu, M. et al. (2020): Effect of B vitamins supplementation on cardio-metabolic factors in patients with stable coronary artery disease: A randomized double-blind trial. Asia Pac J Clin Nutr 2020;29(2):245-52. https://apjcn.nhri.org.tw/server/APJCN/29/2/245.pdf, abgerufen am 26.05.2023.
Magyar, K. et al. (2012): Cardioprotection by resveratrol: A human clinical trial in patients with stable coronary artery disease. Clin Hemorheol Microcirc. 50(3):179-87. https://www.ncbi.nlm.nih.gov/pubmed/22240353, abgerufen am: 21.11.2017.
Malik, A. et al. (2021): Am J Clin Nutr. 2021 May 8;113(5):1168-76. https://pubmed.ncbi.nlm.nih.gov/33675344/, abgerufen am 26.05.2023.
Malouf, M. et al. (2003): Folic acid with or without vitamin B12 for cognition and dementiaFolic acid with or without vitamin B12 for cognition and dementia. Cochrane Database Syst Rev. 2003;(4):CD004514. https://pubmed.ncbi.nlm.nih.gov/14584018/, abgerufen am 26.05.2023.
Marik, P. E. & Varon, J. (2009): Omega-3 dietary supplements and the risk of cardiovascular events: a systematic review. Clin Cardiol. 32(7):365-72. https://www.ncbi.nlm.nih.gov/pubmed/19609891, abgerufen am: 08.11.2017.
Martelli, A. et al. (2020): Coenzyme Q10: Clinical Applications in Cardiovascular Diseases. Antioxidants (Basel). 2020 Apr 22;9(4):341. https://pubmed.ncbi.nlm.nih.gov/32331285/, abgerufen am 26.05.2023.
Meganathan, P. und Fu, J. Y. (2016): Biological Properties of Tocotrienols: Evidence in Human Studies. Int J Mol Sci. 17(11): 1682. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC5133770, abgerufen am: 27.11.2017.
Mortensen, S. A. et al. (2014): The effect of coenzyme Q10 on morbidity and mortality in chronic heart failure: results from Q-SYMBIO: a randomized double-blind trial. JACC Heart Fail. 2(6):641-9. https://www.ncbi.nlm.nih.gov/pubmed/25282031, abgerufen am: 15.11.2017.
Ohkawa, S. et al. (2004): Pro-oxidative effect of alpha-tocopherol in the oxidation of LDL isolated from co-antioxidant-depleted non-diabetic hemodialysis patients. Atherosclerosis. 176(2):411-8. https://www.ncbi.nlm.nih.gov/pubmed/15380467, abgerufen am: 17.11.2017.
Peterson, B.E. et al. (2021): Reduction in Revascularization With Icosapent Ethyl: Insights From REDUCE-IT Revascularization Analyses. Circulation. 2021 Jan 5;143(1):33-44. https://pubmed.ncbi.nlm.nih.gov/33148016/, abgerufen am 26.05.2023.
Rabanal-Ruiz, Y. et al. (2021): The Use of Coenzyme Q10 in Cardiovascular Diseases. Antioxidants (Basel). 2021 May 10;10(5):755. https://pubmed.ncbi.nlm.nih.gov/34068578/, abgerufen am 26.05.2023.
Rashid, J. et al. (2021): Therapeutic potential of citrulline as an arginine supplement: a clinical pharmacology review. Paediatr Drugs. 2020 Jun;22(3):279–93. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC7274894/
Razavi, S. M. et al. (2013): Red grape seed extract improves lipid profiles and decreases oxidized low-density lipoprotein in patients with mild hyperlipidemia. J Med Food. 16(3):255-8. https://www.ncbi.nlm.nih.gov/pubmed/23437789, abgerufen am: 19.12.2017.
Rooney, M.R. et al. (2020): Serum magnesium and the incidence of coronary artery disease over a median 27 years of follow-up in the Atherosclerosis Risk in Communities (ARIC) Study and a meta-analysis. Am J Clin Nutr. 2020 Jan 1;111(1):52-60. https://pubmed.ncbi.nlm.nih.gov/31622458/, abgerufen am 26.05.2023.
Salonen, RM. Et al. (2003): Six-year effect of combined vitamin C and E supplementation on atherosclerotic progression: the Antioxidant Supplementation in Atherosclerosis Prevention (ASAP) Study. Circulation. 107(7):947-53. https://www.ncbi.nlm.nih.gov/pubmed/12600905, abgerufen am: 19.12.2017.
Sano, A. et al. (2007): Beneficial effects of grape seed extract on malondialdehyde-modified LDL. J Nutr Sci Vitaminol (Tokyo). 53(2):174-82. https://www.ncbi.nlm.nih.gov/pubmed/17616006, abgerufen am: 19.12.2017.
Schmitt, B. et al. (2007): Effects of combined supplementation with B vitamins and antioxidants on plasma levels of asymmetric dimethylarginine (ADMA) in subjects with elevated risk for cardiovascular disease. Atherosclerosis. 2007 Jul;193(1):168-76. https://pubmed.ncbi.nlm.nih.gov/16876171/, abgerufen am 26.05.2023.
Schulz, H.U. Et al. (2004): Effects of acetylsalicylic acid on ascorbic acid concentrations in plasma, gastric mucosa, gastric juice and urine--a double-blind study in healthy subjects. Int J Clin Pharmacol Ther. 42(9):481-7. https://www.ncbi.nlm.nih.gov/pubmed/15487806, abgerufen am: 12.01.2018.
Sesso, H. D. et al. (2008): Vitamins C and E in the prevention of cardiovascular disease in men: the Physicians Health Study II randomized controlled trial. JAMA. 300: 2123–2133. https://www.ncbi.nlm.nih.gov/pubmed/18997197, abgerufen am: 21.11.2017.
Shea, M. K. und Holden, R. M. (2011): Vitamin K status and vascular calcification: evidence from observational and clinical studies. Adv Nutr. 3(2):158-65. https://www.ncbi.nlm.nih.gov/pubmed/22516723, abgerufen am: 13.11.2017.
Shea, M.K. et al. (2020): Vitamin K status, cardiovascular disease, and all-cause mortality: a participant-level meta-analysis of 3 US cohorts. Am J Clin Nutr. 2020 Jun 1;111(6):1170-7. https://pubmed.ncbi.nlm.nih.gov/32359159/, abgerufen am 26.05.2023.
Shea, M.K. et al. (2021): Perspective: Evidence before Enthusiasm-A Critical Review of the Potential Cardiovascular Benefits of Vitamin K. Adv Nutr. 2021 Jun 1;12(3):632-646. https://pubmed.ncbi.nlm.nih.gov/33684212/, abgerufen am 26.05.2023.
Shechter, M. et al. (2000): Oral Magnesium Therapy Improves Endothelial Function in Patients With Coronary Artery Disease. Circulation. 102:2353-2358. http://circ.ahajournals.org/content/102/19/2353?ijkey=2e6e82a16cf5a00b26b6f1c399b61802087911de&keytype2=tf_ipsecsha, abgerufen am: 15.11.2017.
Siscovick, D. S. et al. (2017): Omega-3 Polyunsaturated Fatty Acid (Fish Oil) Supplementation and the Prevention of Clinical Cardiovascular Disease. Circulation. 135:e867-e884. http://circ.ahajournals.org/content/135/15/e867.long, abgerufen am: 08.11.2017.
Spoelstra-de Man, A.M.E. et al. (2006): No effect of B vitamins on ADMA levels in patients at increased cardiovascular risk. Clin Endocrinol (Oxf). 2006 May;64(5):495-501. https://pubmed.ncbi.nlm.nih.gov/16649966/, abgerufen am 26.05.2023.
Stępień, A. et al. (2022): Biological Role of Vitamin K-With Particular Emphasis on Cardiovascular and Renal Aspects. Nutrients. 2022 Jan 8;14(2):262. https://pubmed.ncbi.nlm.nih.gov/35057443/
Tomé-Carneiro, J. et al. (2012): One-year consumption of a grape nutraceutical containing resveratrol improves the inflammatory and fibrinolytic status of patients in primary prevention of cardiovascular disease. Am J Cardiol. 110(3):356-63. https://www.ncbi.nlm.nih.gov/pubmed/22520621, abgerufen am: 16.11.2017.
Vossen, L. M. (2015): Menaquinone-7 Supplementation to Reduce Vascular Calcification in Patients with Coronary Artery Disease: Rationale and Study Protocol (VitaK-CAC Trial). Nutriens. 7(11):8905-15. https://www.ncbi.nlm.nih.gov/pubmed/26516910, abgerufen am: 13.11.2017.
Wilson, A. M. et al. (2007): l-Arginine Supplementation in Peripheral Arterial Disease. Circulation. 116:188-195. http://circ.ahajournals.org/content/116/2/188.long, abgerufen am: 13.11.2017.
Ye, J. et al. (2021): Prognostic value of asymmetric dimethylarginine in patients with coronary artery disease: A meta-analysis. Nitric Oxide. 2021 May 1;109-110:50-6. https://pubmed.ncbi.nlm.nih.gov/33684543/, abgerufen am 26.05.2023.
Yin, W.H. et al. (2005): L-arginine improves endothelial function and reduces LDL oxidation in patients with stable coronary artery disease. Clin Nutr. 2005 Dec;24(6):988-97. https://pubmed.ncbi.nlm.nih.gov/16140428/, abgerufen am 26.05.2023.
Zhang, X. et al. (2016): Effects of Magnesium Supplementation on Blood Pressure: A Meta-Analysis of Randomized Double-Blind Placebo-Controlled Trials. Hypertension. 68(2):324-33. https://www.ncbi.nlm.nih.gov/pubmed/27402922, abgerufen am: 21.11.2017.